Самохвалов В.П. - Психиатрия (копия). Учебное пособие для студентов медицинских вузов (2002 г.)
 Скачать 0.72 Mb. Скачать 0.72 Mb.
|
|
Доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области («роландическая», РЭ, «сильвиева», «языковый синдром») (G 40.0) Этиология К настоящему времени локализованы гены, в значительной мере определяющие развитие РЭ (15ql4). Предполагаются и аутосомно-доминантное наследование с низкой пенетрантностью и возрастной зависимостью (особенно у лиц мужского пола — 60%), и полигенное. Наследственная отягощенность весьма вариабельна (9 — 59%). У родственников наблюдаются как аналогичные приступы, так и генерализованные. Распространенность РЭ относится к одной из наиболее часто встречающихся форм и составляет примерно 15—30% всех случаев эпилепсии детского возраста; среди пациентов преобладают мальчики (в соотношении 3:2). Клиника Возраст начала — 3—12 лет, кульминация — в 9—10 лет. Приступы редкие, протекают в мягкой форме и в 70—80% случаев носят характер простых парциальных (при сохранном сознании): фаринго-оральные и односторонние лицевые миоклонии и клонии, вызывающие перекос лица, соматосенсорные ощущения (покалывания, онемение в языке, деснах, щеке с одной стороны), вокализация и остановка речи, гиперсаливация. При вторичной генерализации — гемисудороги или генерализованный припадок. Почти 75% приступов возникает во сне, из них в 80% — в первую половину ночи. У детей до 5 лет — преимущественно ночные, более тяжелые приступы с нарушением сознания (головокружения, боли в животе, зрительные феномены). У детей старше 5 лет — приступы более частые, но и более легкие, нередко сочетаются с приступообразными головными болями или мигренью (62%). Примерно у 5% больных РЭ проявляет атипичность: наряду с обычными появление других приступов (миоклонических, миоклонически-астатических, атонических, атипичных абсансов), а также более ранний возраст дебюта. Психика и неврология, как правило, без особенностей. У 17% детей с РЭ диагностируется нарушение внимания с гиперактивностью. Нейропсихологическое обследование у большинства детей выявляет умеренные функциональные нарушения зрительно-моторной координации (тест Bender), снижение школьной успеваемости, дефицит внимания, памяти и поведенческие расстройства. Расстройства подобного типа, а также заикание, дислексия, энурез чаще обнаруживаются у лиц с роландическими паттернами в ЭЭГ, даже без клинических проявлений болезни. 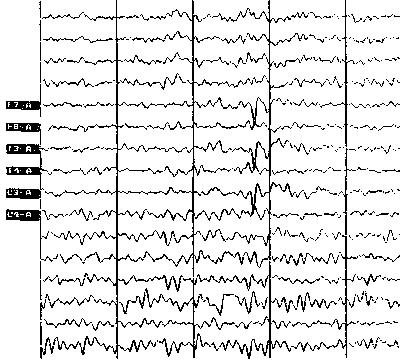 Типичная роландическая активность в левом полушарии. Скорость — 30 мм/с. Амплитуда уменьшена в 2 раза. Диагностика Диагноз основывается на типичных проявлениях приступов и ЭЭГ данных. На нормальном или умеренно измененном общем фоне ЭЭГ имеются локальные пики или острые волны и/или комплексы пик-волн в одном полушарии или двух, но с односторонним преобладанием в центрально-средневисочных отведениях. Характерно извращение фазы над роландической или височной областью. Эпиактивность может иногда отсутствовать, их выявлению помогает подготовка с частичной депривацией сна. Наряду с типичными центрально-височными пиками при РЭ обнаруживаются и другие эпилептиформные паттерны. Так, примерно в 10—30% случаев регистрируются пик-волновые комплексы, преимущественно в затылочных регионах. Морфология этих комплексов близка к роландическим и типична для другой формы эпилепсии — доброкачественной парциальной эпилепсии с затылочными пароксизмами. Частота представленности затылочных пароксизмов при РЭ обратно пропорциональна возрасту ребенка, чаще встречается до 3 лет. Примерно в 10—20% случаев может быть зарегистрирована типичная генерализованная пик-волновая активность с частотой 3 Гц (абсансная), чаще при гипервентиляции. Пик-волновые комплексы в лобных или затылочных регионах при РЭ отмечаются примерно в 20% случаев. Корреляции между локализацией эпилептиформной активности на ЭЭГ и особенностями течения заболевания нет. Дифференциальная диагностика Диффдиагностику следует проводить с оперкулярными приступами при височной эпилепсии, джексоновскими присупами. Моторными пароксизмами и центротемпоральными острыми волнами могут проявляться глиомы, каверномы, поэтому необходима нейрорадиологическая диагностика. При атипичности приступов более разнообразной пароксизмальной активности в ЭЭГ, большей выраженностью интеллектуально-мнестических и речевых нарушений дифференцировать с синдромом Леннокса — Гасто. Такой вариант РЭ получил название «атипичной РЭ», или синдрома псевдоЛеннокса. Центрально-темпоральные спайки могут обнаруживаться у 5% людей общей популяции здорового населения, иногда при синдромах Ретта и фрагильной Х-хромосомы, перисильвиевом синдроме (кортикальная дисплазия), каверномах, глиомах. Прогноз Прогноз благоприятный, в пубертатный период наступает полное выздоровление. Случаи возобновления приступов после выздоровления крайне редки (1—2%). Факторы риска высокой частоты приступов — начало болезни с генерализованного судорожного приступа и большой временной интервал (1 год) между первым и вторым приступами. Чем раньше дебют, тем больше общая продолжительность заболевания. Терапия Исторически тактика терапевтических подходов при РЭ определялась дилеммой «лечить — не лечить». Определяющими факторами были, с одной стороны, абсолютно благоприятный прогноз, с другой стороны — факт наличия приступов, причем существовал явный «перекос» в оценке картины данной болезни — она рассматривалась только с точки зрения выраженности пароксизмальных проявлений. Наиболее сбалансированная точка зрения — признание необходимости лечения данной формы. Эта необходимость определяется возможностью присутствия очень частых приступов, тяжелых форм приступов, даже эпилептических статусов при РЭ. Препаратом первой очереди выбора является Султиам (Осполот). В последнее время обоснована предпочтительность применения другого антиконвульсанта (АК) — Вальпроата. Тем не менее Вальпроаты, несколько «проигрывают» Султиаму. Карбамазепин в настоящее время оттеснен на 3-е место, но реально является наиболее частым средством лечения. Барбитураты применять нежелательно. При терапии не имеет смысла добиваться улучшения ЭЭГ проявлений болезни (то есть ЭЭГ ремиссии). Лечение АК стоит проводить не более 2—3 лет клинической ремиссии, реакция болезни на отмену АК подскажет дальнейшую тактику. При лечении статуса приступов РЭ обычно применяемые препараты бензодиазепинового ряда типа диазепама малоэффективны. Особенность — предпочтительный выбор кортикостероидов (дексаметазон) в сочетании с клоназепамом. Реабилитация: лица, ориентированные на благоприятный прогноз, становятся уравновешенными и имеют активную жизненную позицию. Там, где рекомендовались ограничения, — воспитывался комплекс неполноцености, присутствовали проблемы социальной адаптации, часто развивалось антисоциальное поведение. Детская эпилепсия с пароксизмальной активностью на ЭЭГ в затылочной области (доброкачественная затылочная эпилепсия, ДЗЭ, эпилепсия Гасто) (G40.0) Этиология и патогенез ДЗЭ наследуется по аутосомно-доминантному типу с вариабельной пенетрантностью и возраст-зависимой экспрессивностью. Наличие судорожных проявлений у кровных родственников — до 37%, мигрени — до 16%. Это функциональная эпилепсия, развивающаяся при конституциональной эпи-предиспозиции, которая демаскирует минимальные церебральные повреждения, получаемые в родах. Распространенность ДЗЭ вторая по частоте форма детской идиопатической фокальной эпилепсии (10—13%). Клиника Возраст начала вариабелен (15 мес. — 17 лет). Пик манифестации симптомов 5—7 лет. Приступы и дебют имеют 2 различных варианта: 1. Ранний дебют (2—7 лет). Редкие ночные приступы, начинающиеся со рвоты, девиации глаз в сторону и нарушением сознания. Иногда — переход в гемиконвульсивный или генерализованный тонико-клонический приступ. 2. Поздний дебют (старше 7 лет). Преходящие нарушения зрения — 65%, амавроз — 52%, элементарные зрительные галлюцинации — 50%, сценоподобные галлюцинации — 14%. Сознание чаще сохранено, приступы, как правило, в дневное время. Гемиклонические судороги — 43%, ГКТП — 13%, автоматизмы — 13%, версивные движения — 25%. Послеприступное состояние в 33% случаев сопровождается головной, чаще мигренеподобной болью, в 17% — тошнотой и рвотой. Провоцирующие факторы: в 25% — резкая смена освещенности при переходе из темного помещения в светлое. Психика обычно без особенностей, иногда — эмоциональные расстройства. В нейропсихологическом статусе — снижение зрительной памяти, проявления идеомоторной апраксии. Неврология, как правило, без особенностей. Диагностика Диагноз основывается на клинических данных и ЭЭГ, напоминающих таковую при роландической эпилепсии, только с другой локализацией. Локальные пики и комплексы пик-волн в одном полушарии или в двух, но с односторонним преобладанием в затылочных отведениях, которые в 38% случаев сочетаются с генерализованными билатеральными комплексами «пик-волна», «полипик-волна». Характерно возникновение пароксизмальной активности сериями вскоре после закрывания глаз и блокирование эпилептической активности при открывании глаз. Эпилептиформная активность на ЭЭГ, а иногда и клинический приступ провоцируются фотостимуляцией. Приступная активность в ЭЭГ иногда может и отсутствовать. В то же время затылочная пик-волновая активность встречается на ЭЭГ здоровых детей с резким снижениям зрения, при синдроме Леннокса — Гасто, симптоматической затылочной эпилепсии, височной эпилепсии, при осложненной базиллярной мигрени. Дифференциальная диагностика Диффдиагноз следует проводить: при ранних формах — с нарушением мозгового кровообращения, при поздних формах — с симптоматической затылочной эпилепсией, парциальной эпилепсией с билатеральными затылочными кальцификатами (при целиакии, после операций на открытом сердце), митохондриальным заболеванием — синдромом MELAS, лактатацидозом, гиперглицинемией, миоклонус-эпилепсией Лафора, паразитарными заболеваниями, мигренью. При сочетании эпилепсии и мигрени важным является различие в характере галлюцинаций: для эпилепсии более характерны многокрасочные перспективные галлюцинации и сферические образы, для мигрени — чаще плоские, черно-белые, линейные. Рекомендуется проводить МР томографию во всех случаях затылочной эпилепсии. Прогноз При начале до 10 лет прогноз более благоприятный. Если ранний дебют, то обычно к 12 годам наступает полная ремиссия. Причиной синдрома затылочной эпилепсии с резистентностью к лечению могут быть кортикальные дисплазии. В случае синдромов, в клинической картине преобладают симптомы выпадения (амавроз, гемианопсия), а не раздражения (фотопсии). Терапия Средство первого выбора — Вальпроат, в странах Европы — Султиам (Осполот), Ламиктал, Карбамазепин. Средства второго выбора — Бензодиазепины (Клобазам), комбинация обоих препаратов. Локализованная (фокальная, парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками (G40.1) В Международной классификации эпилепсии к рубрикам МКБ— 10 G40.1 и G40.2 отнесены локализационно обусловленные симптоматические формы с известной этиологией и верифицированными морфологическими нарушениями. Приступы без нарушения сознания Эта группа простых парциальных припадков включает моторные, вегетативные приступы и разнообразные сенсорные и соматосенсорные припадки, во время которых сознание не нарушается. Простые парциальные приступы, которые переходят во вторично генерализованные приступы Критерий генерализации — выключение (а не изменение) сознания. Припадки могут быть судорожными и бессудорожными. Кроме нарушения сознания характерно: а) массивные вегетативные проявления; б) двусторонние синхронные и симметричные разряды на ЭЭГ. Парциальный припадок может переходить в комплексный (сложнопарциальный). Локализованная (фокальная, парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками (G40.2) Комплексные парциальные припадки заменили ранее употребляемые термины «психомоторные припадки» и «височная эпилепсия». Им часто предшествуют простые парциальные приступы. При этих припадках нарушена способность осознания происходящего или адекватного ответа на стимулы. Практически обязательная особенность сложнопарциального приступа — это симптомы нарушения когнитивных функций. Чаще — идеаторные (навязчивая, странная, ненужная мысль) — то есть форсированное мышление, иллюзии восприятия времени и симптомы дереализации-деперсонализации, например, «уже виденного». Дисмнестические феномены, например, насильственные воспоминания, носят характер экмнезий. Эпилепсия лобной доли (фронтальные эпилепсии, ФЭ) (G40.1/G40.2) Этиология и патогенез Часто обнаруживается этиологическая связь с очаговой атрофией, травмами, нейроинфекциями, опухолями (астроцитомы и олигодендроглиомы) или артерио-венозными мальформациями (АВМ). Нередко причиной является обнаруживаемые с помощью ЯМР нарушения миграции нейронов или дисгенезии. Эпилептический статус формируется при эпилепсии лобной доли особенно часто. Распространенность Среди симптоматических форм составляет 15—20%. Клиника Возраст начала — любой. Приступы обычно частые, с нерегулярными интервалами, нестереотипные, часто во время сна. Нередки автоматизмы жестов с внезапным началом и окончанием, почти без постприпадочной спутанности, продолжительностью обычно менее 30 с, эмоционально окрашенные речевые автоматизмы. Автоматизмы часто причудливы, бурные («двигательная буря»), сексуально окрашены, истероподобны. Редко неопределенная аура или парциальный соматосенсорный припадок в виде ощущения тепла, дуновения, паутины, мягкого прикосновения. Приступы при эпилепсии дополнительной моторной зоны (префронтальная) проявляются в виде постуральных, простых фокальных тонических с вокализацией, позой фехтовальщика, остановкой речи, размахиванием руками либо сложные фокальные с недержанием мочи. Приступы при цингулярной эпилепсии (поясная извилина) — это комплексные фокальные припадки с начальными автоматизмами сексуального характера, вегетативными проявлениями, изменениями настроения, возбуждением, недержанием мочи. Для приступов с очагом в передней (полюс) лобной области характерны насильственное мышление, вегетативное сопровождение, утрата реактивности — «псевдоабсанс». Припадки начинаются с потери контакта, адверсивного и вслед за этим контраверсивного движения глаз и головы, аксиальных клонических подергиваний, падения, а также с автономных проявлений. Очень часто переходят в генерализованные тонико-клонические судороги. Припадки орбито-фронтальной области являются комплексными фокальными; сначала появляются проявления автоматизма или обонятельные галлюцинации, вегетативная пароксизмальная симптоматика и мочеиспускание. Припадки дорсолатеральные являются простыми фокальными тоническими (вращения, пропульсии, поклоны), сопровождаются афазией и комплексными фокальными с начальными автоматизмами, без ауры. Приступы оперкулярной эпилепсии парциальные с клониями в лице, эпигастральными ощущениями, вкусовыми галлюцинациями, торможением речи, страхом и вегетативными симптомами. Сложные парциальные припадки с глотательными, жевательными движениями, слюнотечением, лярингеальными симптомами. При лобной моторно-кортикальной эпилепсии — парциальные джексоновские припадки с послеприпадочным параличем Тодда. При вовлечении прероландической коры — остановка речи, вокализация, афазия. Психика: «лобные» изменения личности, эксцентричность, персеверативное и инертное поведение, трудности социальной адаптации, расторможенность, снижение критики. При дорсолатеральной эпилепсии психика достаточно быстро изменяется, наблюдаются персеверация, расторможенность, ухудшаются когнитивные процессы. Неврология соответствует этиологическому фактору (опухоль, локальные лобные деструктивные нарушения при травме). Диагностика Исходит из этиологических факторов, клинических типов припадков, психических и неврологических особенностей, нейрорадиологической диагностики, КТ, ЯМР, ангиографии и ЭЭГ данных. ЭЭГ при эпилепсии лобной доли часто оказывает лишь незначительную помощь. Иктальная ЭЭГ показывает уплощение ритмических полиспайков (16—24 /с) и вторичную генерализацию из очага. При цингулярной эпилепсии точная локализация очага возможна только по СЭЭГ (стереотаксическая ЭЭГ). ЭЭГ орбито-фронтальной области во время припадка сглажена, с появлением ритмичных полиспайков 16—24 /с и вторичной генерализацией. При дорсолатеральной эпилепсии в большинстве случаев очаг можно хорошо определить регистрацией поверхностной ЭЭГ во время припадка или интериктальном периоде. ЭЭГ при лобной моторно-кортикальной эпилепсии в 75% случаев без фокальной патологии. Дифференциальная диагностика Детальное обследование больных с лобной эпилепсией позволяет в первую очередь исключить текущие церебральные процессы. Общими особенностями пароксизмов при эпилепсии с очагом в лобной доле является типичная феноменология приступов: тоническая или постуральная активность, повышенная двигательная активность, комплексные жестикуляционные автоматизмы, вокализации, их частота, кратковременность, отсутствие или незначительная спутанность сознания после приступа. Последнее часто приводит к ошибочной трактовке припадка, как психогенного. Отличать припадки лобной доли от психогенных очень сложно, и в первую очередь в связи с тем, что нередко оба вида припадков могут наблюдаться у одного и того же больного. В большинстве диагностически сложных случаев окончательный диагноз может быть поставлен только после видео- и телеэнцефалографического мониторирования. Приступы лобной доли можно принять за припадки, исходящие из височной доли головного мозга. Нередко затруднения возникают в дифференциальной диагностике эпилептических вегетативно-висцеральных припадков и обмороков, относящихся к аноксическим (аноксоишемическим) припадкам. Прогноз Течение ФЭ характеризуется нередко неблагоприятными тенденциями и более прогредиентно при преобладании более ранних экзогенных факторов в этиологии, начале заболевания с частых припадков, наличии грубых психопатологических расстройств и изменений на ЭЭГ органического типа. Прогноз зависит также от локализации очага в лобной доле. Терапия Фронтальные эпилепсии относятся к трудным для терапии формам. Средства первого выбора АК — Карбамазепин. Второй выбор — Вальпроат, Дифенин, Гексамидин. Этиологическая (симптоматическая) терапия. При неэффективности — хирургическое лечение. |
