Лекция 23
Туберкулёз
Туберкулез (tuber – бугорок). Буквальный перевод- бугорчатка. Это название обозначает одно из патоморфологических проявлений болезни - образование узелков, бугорков в зоне патологии.
Туберкулез – грозное и коварное заболевание. Клинико-морфологические признаки болезни известны медикам с давних времен во всех странах древней цивилизации (Египет, Китай, Греция, Рим и др.).
Туберкулез многолик, поэтому для его обозначения используются разные наименования – фтизис, птое, скрофуля, люпус.
Туберкулез – это медико-социальная проблема. Он поражает людей в периоды социальных потрясений и бедствий: войны, революции, голодовки, перестройки.
В истории изучения и борьбы с туберкулезом надо особо отметить два великих достижения:
открытие туберкулезной палочки в конце 19 столетия Кохом;
изобретение первого специфического противотуберкулезного препарата в средине 20 столетия Вейсманом.
Распространенность туберкулеза во всем мире очень велика, а борьба с ним требует усилий всего человечества.
Этиология. Болезнь вызывает туберкулезная палочка. Микобактерия. Классические параметры: длина 3 микрона, толщина 0,5 микрона. Но возбудитель туберкулеза очень полиморфен и отличается высокой приспособляемостью и изменчивостью.
Особенно важным является устойчивость палочки к действию внешних факторов. Это свзязано с тем, что палочка покрыта снаружи толстым слоем восковидной оболочки.
Поэтому она обладает кислотоустойчивостью в отличие от других микробов и не разрушается ферментами фагоцитов.
Известны 4 типа туберкулезных палочек:
Человечий.
Бычий.
Птичий.
Холоднокровных.
Для человека опасны человечий и бычий типы.
В настоящее время известны и такие формы бактерии - как:
с ослабленной кислотоустойчивостью;
фильтрующаяся (вирусоподобная);
лекарственно-устойчивая.
Последняя форма в настоящее время взвывает большую озабоченность из-за неэффективности многих современных противотуберкулезных препаратов.
Источники заражения туберкулезом:
1. мокрота больного человека;
2. молоко больных коров.
Входные ворота инфекции:
плацента;
кожа, слизистые;
легкие;
желудочно-кишечный тракт (особенно часто - легкие).
Очень редко входными воротами являются – слизистая глаз, глоточное кольцо, половые органы.
Патогенез определяют 2 группы факторов:
1. анатомофизиологические особенности пораженных органов:
васкуляризация;
гистоархитектоника;
лимфообращение;
иннервация;
функциональная нагрузка;
реактивность.
2. вирулентность туберкулезной палочки.
Динамика туберкулезного процесса:
экзогенное инфицирование;
первичная фиксация;
формирование первичного туберкулезного аффекта;
формирование первичного туберкулезного комплекса.
Первичный туберкулезный комплекс.
Локализация:
1) 90%- легкие;
2) около 10% -подвздошная кишка;
3) очень редко – кожа, среднее ухо, половые органы, желудок.
Прогрессирование туберкулезного процесса может идти быстро, в среднем или замедленном темпе в зависимости от реактивности организма.
Пути прогрессирования:
интраканаликулярный в таких трубчатых органах, как бронхи, желудочно-кишечный тракт, мочевыводящие пути;
лимфогенно;
гематогенно.
Исход:
1. благоприятный – заживление;
2. неблагоприятный - генерализация.
Возможна в последующем реинфекция и повторное прогрессирование туберкулезного процесса.
В настоящее время установлено, что лица, перенесшие в прошлом туберкулез, более склонны к реинфекции, нежели те, кто не болел туберкулезом.
Иммунитет. Человек обладает относительной устойчивостью к туберкулезной инфекции. Способствуют иммунитету - вакцинация и пассивное инфицирование малыми дозами.
Гистогенез туберкулезного воспаления.
Патоморфологические проявления туберкулезного воспаления разноообразны. Оябзательными компонентами его являются альтерация, экссудация, пролиферация.
Но специфичность туберкулезного воспаления проявляется через пролиферацию, когда образуется гранулема и бугорки.
Воспаление проходит 3 фазы:
альтерация - преобладают некробиотические процессы;
экссудация - она зависит от вирулентности микроба, степени инфицированности и реактивности;
пролиферация- свидетельство усиления механизмов защиты с преобладанием гистиоцитов, лимфоцитов, макрофагов в очаге воспаления и формирование специфического бугорка.
Известны 3 варианта тканевых реакций при туберкулезном воспалении:
преобладание альтерации;
преобладание экссудации;
преобладание пролиферации.
Гистогенез гранулемы.
Динамика: альтерация - экссудация – пролиферация – рубцевание.
Клеточные трансформации:
Нейтрофилы – исчезают;
Моноциты, макрофаги, фибробласты, гистиоциты, эндотелий -превращаются в эпителиоидные клетки, а затем в гигантские клетки;
Лимфоциты - трансформируются в плазмоциты.
Строение типичного продуктивного туберкулезного бугорка:
центр- некроз;
вокруг некроза - вал эпителиоидных клеток и единичные гигантские многоядерные клетки;
периферия - скопления лимфоцитов, плазмоцитов.
Варианты бугорков:
эпителиодные;
гигантоклеточные;
лимфоидные;
некротические.
Патогенез некроза (казеоза) связан с 3 факторами:
облитерация сосудов (васкулит, тромбоз);
экссудация (сдавление сосудов);
прямое действие токсина туберкулезной палочки.
Проявления туберкулезного воспаления. 10 видов.
Милиарный бугорок – просовидные бугорки.
Солитарные бугорки - слившиеся воедино милиарные бугорки размерами до 1 см.
Диффузные туберкулезные грануляции.
Крупные туберкулезные бугорки размерами до 2- 3 см.
Туберкуломы – очаги размерами до 5 см.
Туберкулезные язвы – в стенках полых органов (желудок, кишка).
Туберкулезные каверны – полости в плотных органах.
Петрификаты – отложения извести в туберкулезных очагах.
Экссудация в полости- чаще скопления экссудата в плевральной полости при туберкулезном плеврите.
Перифокальное воспаление вокруг основного туберкулезного очага.
Течение болезни. Волнообразность. Смена периодов обострения и затихания.
Морфологиическими маркерами обострения являются некроз и экссудация; затихания – пролиферация и фиброз.
ОБЩАЯ КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА.
3 формы:
Первичный туберкулез.
Гематогенный (постпервичный) туберкулез.
Вторичный туберкулез.
1. ПЕРВИЧНЫЙ туберкулез.
Классификация.
1. По течению выделяют:
острый вариант;
хронический вариант.
2. По локализации входных ворот:
легочный вариант;
кишечный вариант.
3. По характеру процесса:
без прогрессирования;
с прогрессированием.
ОСТРЫЙ вариант первичного туберкулеза.
Развивается при первичном инфицировании человека, которое в наших условиях чаше происходит в детском возрасте.
Возникает первичный туберкулезный комплекс, представленный 3 компонентами:
первичный аффект;
лимфангит;
лимфаденит.
Локализация первичного туберкулезного комплекса:
Легкие - 90%
Кишечник - около 10%.
Легочный вариант локализации первичного туберкулезного комплекса.
Первичный аффект чаще локализуется в правом легком в средних и нижних отделах под плеврой.
Обычно это одиночный очаг макрофагальной пневмонии размерами 2- 5 мм. В центре очага отмечается некроз, вокруг зона экссудативного воспаления.
Лимфангит. Воспаление лимфатических путей от первичного аффекта до корня легких. Характеризуется наличием мелких бугорков и экссудата вокруг сосудов и бронхов.
Лимфаденит. Воспаление близлежащих бифуркационных лимфатических узлов.
Микроскопическая картина:
специфическое туберкулезное воспаление с явлениями некроза и эпителиодноклеточной реацией;
гиперплазия лимфоидной ткани.
Макроскроскопическая картина:
увеличение лимфатических узлов;
слияние гиперплазированных лимфатических узлов;
образование целых конгломератов увеличенных лимфатических узлов с явлениями лимфостаза и отека средостения.
Исход:
без прогрессирования;
с прогрессированием.
1. Без прогрессирования.
Первичный аффект. Динамика:
экссудативное воспаление исчезает;
некротические массы петрифицируются, оссифицируются и отделяются от остальной ткани фиброзной капсулой.
Формируется очаг, который остается на всю жизнь. По имени автора, впервые описавшего процесс заживления первичного аффекта при туберкулезе, его называют - очаг Гона.
Лимфангит. Происходит полное исчезновение воспалительного процесса.
Лимфаденит. Экссудативные и пролиферативные процессы исчезают. Зона некроза подвергается рубцеванию и петрификации.
2. Прогресиссирование.
Варианты:
гематогенный;
лимфогенный;
рост первичного аффекта;
смешанный.
1. Гематогенное прогрессирование.
Может быть ранним на фоне незажившего первичного туберкулезного комплекса и поздним после заживления первичного туберкулезного комплекса.
Основные факторы:
васкулит и попадание микобактерии в кровь;
ослабление защитных сил организма, чему способствуют: вирусные инфекции, рахит, авитаминозы.
Формы:
милиарная;
крупноочаговая.
Милиарная. Отличается быстротой течения и одномоментным появлением просовидных очагов туберкулезного воспаления по всему организму. Больные погибают от туберкулезного менингита.
Крупноочаговая. Особенности:
медленное течение;
наличие одиночных крупных очагов;
избирательная локализация.
Варианты:
легкие;
почки, селезенка, печень, кости;
изолированные формы.
2. Лимфогенное прогрессирование.
Динамика: поражение лимфатических сосудов - воспаление лимфатических узлов. Последовательность вовлечения в туберкулезный процесс лимфатических узлов: бронхопульмонаяльные - перибронхиальные - паратрахеальные - грудные – средостение - шея.
Отмечаются пакеты, конгломераты лимфатических узлов, их срастание с бронхами, нервами, сосудами, перикардом.
При значительном некрозе и распаде формируются свищи:
пищеводные;
трахеобронхиальные;
пищеводно-аортальные, из которых выделяются крошковатые серо-желтого цвета гноевидные массы.
При туберкулезном медиастините туберкулезные палочки могут прорываться в бронхи с последующим обсеменением обоих легких.
В туберкулезный процесс могут вовлекаться вагус, сердечно-сосудистая система, желудочно-кишечный тракт.
При механическом сдавлении пакетами лимфатических узлов бронхов развиваются ателектаз, лимфостаз, пневмосклероз.
При аденогенном варианте происходит изолированное поражение лимфатических узлов:
шеи – скрофулодерма (золотуха);
грудной полости;
брюшной полости;
полости малого таза.
Из пораженных лимфатических узлов процесс может перейти на почки, позвоночник и другие органы.
3. Рост первичного аффекта.
Динамика:
увеличение некробиотических процессов;
разрастание казеозной грануляционной ткани;
быстрое распространение перифокального воспаления.
Распространение туберкулезного процесса происходит по бронхам и перибронхиально. Оно очень быстро принимает лобарный характер и определяется как первичная казеозная пневмония. В последующем появляются множественные острые каверны.
4. Смешанная форма прогрессирования характеризуется тем, что туберкулезный процесс распространяется разными способами.
2. Кишечный вариант локализации первичного туберкулезного комплекса.
Причина – часто: инфицирование бычим типом микобактерии туберкулеза при употреблении инфицированного молока.
Первичный аффект локализуется в конечном отрезке подвздошной кишки. Он имеет вид широкой язвы.
Лимфангит распространяется от язвы кишки до брыжеечных лимфатических узлов.
Лимфаденит. Имеет место в брыжеечных лимфатических узлах и характеризуется тотальным некрозом пораженных лимфатических узлов.
Исход:
1. Без прогрессирования. На месте воспаления происходят петрификация и фиброзное инкапсулирование.
2. С прогрессированием. Может развиваться:
местно-перитонит;
генерализация через лимфогенное и гематогенное метастазирование.
Этот вариант туберкулеза чаще протекает доброкачественно.
ХРОНИЧЕСКИЙ вариант первичного туберкулеза.
Причина: хронический лимфаденит в грудной или брюшной полости. Чаще это одиночный лимфаденит бронхов. Туморозный лимфаденит. Это остаточные явления острого первичного туберкулеза.
Особенности клинических проявлений – длительная интоксикация с общими неопределенными симптомами.
При неблагоприятных обстоятельствах следует обостроение с быстрой генерализацией туберкулезного процесса.
2. ГЕМАТОГЕННЫЙ туберкулез.
З варианта:
Генерализованный.
Легочный.
Внелегочный.
Этот вариант туберкулеза определяется как постпервичный туберкулез, поскольку он возникает при эндогенной генерализации инфекционного процесса из очагов, оставшихся после первичного туберкулеза.
Болезнь проявляет себя в зрелом возрасте. Провоцируют ее различные неблагоприятные обстоятельства жизни.
1. Генерализованный гематогенный туберкулез.
Типы:
Острейший туберкулезный сепсис.
Острый общий милиарный.
Хронический общий милиарный.
1.Острейший туберкулезный сепсис. Проявления:
молниеносность течения;
наличие мелких казеозных очагов с микобактериями;
распространенность по всему организму;
банальное воспаление в очагах с некрозом и лейкоцитарной инфильтрацией, нет специфических проявлений.
2. Острый общий милиарный туберкулез. Проявления:
однородные милиарные бугорки по всему организму;
строение бугорков по типу специфической туберкулезной гранулемы.
3. Хронический общий милиарные туберкулез.Проявления :
многочисленные бугорки во всех органах и тканях;
морфологическое разнообразие бугорков по размерам (милиарные, ацинозные, сливные) и патогистологии (свежие, эпителиодные, рубцующиеся).
2. Гематогенный ЛЕГОЧНЫЙ туберкулез.
Варианты:
острый милиарный;
хронический милиарный;
крупноочаговый.
1. Острый милиарный. Характеризуется наличием многочисленных милиарных бугорков в легочной ткани и в плевре. Микроскопическая картина отличается однородностью и спецефичностью.
2. Хронический милиарный. Многочисленные бугорки в разных фазах развития. В свежих бугорках преобладют некротические процессы, в старых – рубцевание.
3. Крупноочаговый. Единичные крупные очаги в верхушках обоих легких. 9 признаков:
Симметричность.
Кортикоплевральная локализация.
Преобладание продуктивной реакции.
Эмфизем
Диффузный сетчатый пневмосклеро
Гипертрофия правого желудочка сердца.
Отсуствие наклонности к распаду.
Очковые каверны при распаде.
Наличие внелегочного туберкулезного очага - источника инфицирования.
Динамика. 2 варианта.
Первый вариант:
обсеменение из первичных очагов других отделов легких;
диффузный сетчатый пневмосклероз и эмфизема;
бронхоэктазия и пневмоторакс;
легочное сердце.
Второй вариант:
распад первичных очагов в области верхушек;
образование очковых каверн (рентгенологическое понятие);
спадение и рубцевание в области каверн;
или фиброзирование стенок каверн, которые становятся источником инфицирования, хронизации с развитием цирроза легких в финале болезни.
3. Гематогенный ВНЕЛЕГОЧНЫЙ туберкулез.
В настоящее время выделяют 11 форм гематогенного внелегочного туберкулеза в зависимости от локализации.
Это туберкулез:
костей и суставов;
мочеполовой системы;
серозных оболочек;
эндокринной системы;
нервной системы;
кожи и слизистых;
органов чувств;
гортани и бронхов;
желудочно-кишечного тракта;
органов кроветворения;
сердечно-сосудистой системы.
1. Костно-суставной туберкулез.
Наиболее частые локализации:
позвоночник – туберкулезный спондилит
тазобедренный сустав – туберкулезный коксит
коленный сустав- туберкулезный гонит.
1) Туберкулезный спондилит.
Возраст - дети раннего возраста. Локализация - грудные позвонки.
Провоцирующий фактор – травма позвоночника. Патоморфологические формы:
очаговый оссальный;
очаговый эпифизарный;
оссально-деструктивный;
эпифизарно-деструктивный;
оссально-периостальный;
оссально-эпифизарный.
Динамика. 2 варианта – вертикальный и горизонтальный.
Вертикальный – распространение из первичного оссального очага в толще тела позвонка вверх и вниз на соседние позвонки с их разрушением и формирование горба.
Горизонтальный – распространение процесса из первичного очага в теле позвонка в сторону забрюшинного пространста с формированием туберкулезного гнойного воспалениея в забрюшинном пространстве (хорлодные туберкулезные флегмоны, натечники).
2) Туберкулезный коксит.
Очаговый остеомиелит в области тазобедренного сустава. Локализация:
вертлужная впадина;
подвздошная кость;
головка бедра;
шейка бедра;
большой вертел.
Процесс начинается с вертлужной впадины, переходит на подвздошную кость и затем на бедренную кость.
Итог - разрушение сустава, анкилоз, инвалидность.
3) Туберкулезный гонит.
Первоначально: формирование очага в области эпифиза с последующим переходом в полость сустава и окружающие ткани, разрушение сустава.
Итог - анкилоз, инвалидность.
2. Туберкулез мочеполовой системы.
1) Туберкулез почек.
Варианты: острый милиарный и хронический.
Острый милиарный развивается как компонент гематогенного распространения туберкулеза.
Хронический вариант имеет 4 формы:
казеозно-очаговая;
кавернозная;
тубулопионефротическая;
инфарктная.
Процесс часто начинается в одной почке, затем переходит на другую почку по мочеточникам и мочевому пузырю с поражением простаты и половых органов.
2) Туберкулез половых органов.
Мужчины - туберкулез простаты, придатков (особенно часто) и яичка.
Женщины - туберкулезный сальпинго-оофорит, тотальный казеозный эндометрит.
Форма:
милиарная;
казеозная;
кавернозная.
3. Туберкулез серозных оболочек.
Формы:
бугорково-милиарная;
бугорково-экссудативная.
Последствия.
Плеврит - облитерация.
Перитонит – спаечный процесс, опасность спаечной болезни.
Перикардит – облитерация, петрификация, панцирное сердце.
4. Туберкулез эндокринной системы.
Надпочечник. Формы:
милиарная;
крупноочаговая;
тотальный некроз.
Последствия – болезнь Аддисона.
милиарная;
крупноочаговая.
Последствия - микседема.
Гипофиз. Форма - милиарная. Последствия - гипофизарная кахексия.
Поджелудочная железа. Формы:
милиарная;
крупноочаговая.
Последствия – экзокринная и эндокринная недостаточность (сахарный диабет).
5. Туберкулез нервной системы. Формы:
туберкулезный лептоменингит;
туберкуломы мозга.
1) Туберкулезный менингит. Источники инфицирования – легкие, лимфатические узлы, почки, костный мозг. Динамика : васкулит-проникновение микробактерии в кровь – попадание в мягкие мозговые оболочки и развитие экссудативного или продуктивного лептоменингита. Локализация – базальные отделы головного мозга.
2) Солитарная туберкулома мозга. Локализация – разная. Исход:
фиброзирование;
переход в лептоменингит.
6. Туберкулез кожи.
Туберкулезная волчанка. Локализация – лицо. Форма – милиарная.
Динамика: пятна - уплощение- шелушение – изъязвление- рубцевание.
Остальные локализации:
органы чувств;
бронхи, гортань;
желудок и кишечник;
органы кроветворения;
сердечно-сосудистая система.
Формы – типичные для туберкулезного процесса. Последствия зависят от локализации и распространенности воспаления.
3. ВТОРИЧНЫЙ туберкулез
Причина – повторное инфицирование. Реинфектный туберкулез.
Особенности:
одностороненее поражение легких;
интраканакулярное распространение;
нормэргическая реакция.
Выделено 8 форм вторичного туберкулеза:
Острый очаговый.
Фиброзно-очаговый.
Инфильтративно-пневмонический.
Туберкулома.
Казеозная пневмония.
Острый кавернозный.
Фиброзно-кавернозный.
Цирротический.
1) Острый очаговый туберкулез. Очаг туберкулезного воспаления размерами до 1-2 см. В центре очага некроз , вокруг вал эпителиоидных и лимфоидных клеток. Локализация- верхушка правого легкого. Исход:
благоприятный - заживление через фиброз и петрификацию;
неблагоприятный - переход в инфильтративно-пневмоническую форму.
2) Фиброзно-очаговй туберкулез. Это – благоприятный исход осторого очагового туберкулеза.
3) Инфильтративно-пневмонический туберкулез. Эта форма является продолжением острого очагового туберкулеза. Особенности – увеличение зоны казеоза и перифокального пневмонического воспаления. Исход:
обратное развитие перифокального воспаления и переход в туберкулому;
прогрессирование и переход в казеозную пневмонию или острый кавернозный туберкулез.
4) Туберкулома. Обычно является исходом инфильтративно-пневмонической формы туберкулеза. Особенности:
размеры до 5 см;
мощный казеоз и тонкая фиброзная капсула.
Исход - при малейшем ослаблении защитных сил туберкулома распадается и переходит в острый кавернозный туберкулез.
5) Казеозная пневмони. Это лобарная форма туберкулеза. Патоморфология- многочиленные казеозные бугорки и неспецифическое воспаление. Течение болезни быстрое и при отсутствии интенсивного специфического лечения через месяц она приводит к смерти.
6) Острый кавернозный туберкулез. Это исход различных форм туберкулеза при условии прогрессировани процесса. Морфология.
Каверна представляет собой полость , отграниченную тонкой копсулой из туберкулезного воспалительного инфильтрата.
Исход:
благоприятный вариант- спадение каверны и рубцевание;
неблагоприятный вариант - фиброзное утолщение капсулы и переход в фиброзно-кавернозный туберкулез.
8) Фиброзно-кавернозный туберкулез. Особенности - наличие толстой капсулы- внутренний слой которой представляют казеозные массы , средний- специфическое воспаление, наружный- мощный слой соединительной ткани. Полость каверны сообщается с бронхом. Она неспособна к спадению и самоизлечению.
Фиброзно-кавернозный туберкулез является хроническим деструктивным процессом, который дает 4 типа осложнений:
обсеменение легких по бронхам и переход в цирротическую форму;
прорыв плевры и развитие пиопневмоторакса;
разъедание сосуда и тяжелое легочное кровотечение;
вторичный амилоидоз с развитием уремии в результате амилоидного нефроза.
8) Цирротическая форма туберкулеза. Это финал туберкулезного процесса в легких. Главные проявления:
диффузный пневмосклероз;
легочное сердце;
легочно-сердечная недостаточность.
В финале вторичного туберкулеза может развиваться периканакулярное распространение инфекции с поражением глотки, пищевода, желудка, кишечника, гортани, трахеи.
Проявления туберкулезного поражения этих органов:
многочисленные бугорки и язвы;
стеноз и перфорации.
Патоморфоз. Отличительные особенности современного туберкулеза:
отсутствие казеозной пневмонии;
учащение туберкулом;
уменьшение числа милиарных форм туберкулеза;
учащение изолированного туберкулезного менингита;
частое сочетание туберкулеза и рака легких;
появление устойчивых к лекарствам форм туберкулезной палочки;
причиной смерти больных обычно является метатуберкулезный пнемосклероз (фиброзный процесс в легких на фоне зажившего очага туберкулезного воспаления) и амилоидоз.
Причиной развития диффузного метатуберкулезного пневмосклероза является иммунная перестройка под влиянием антибиотиков.
Микро и макропрепараты к лекции
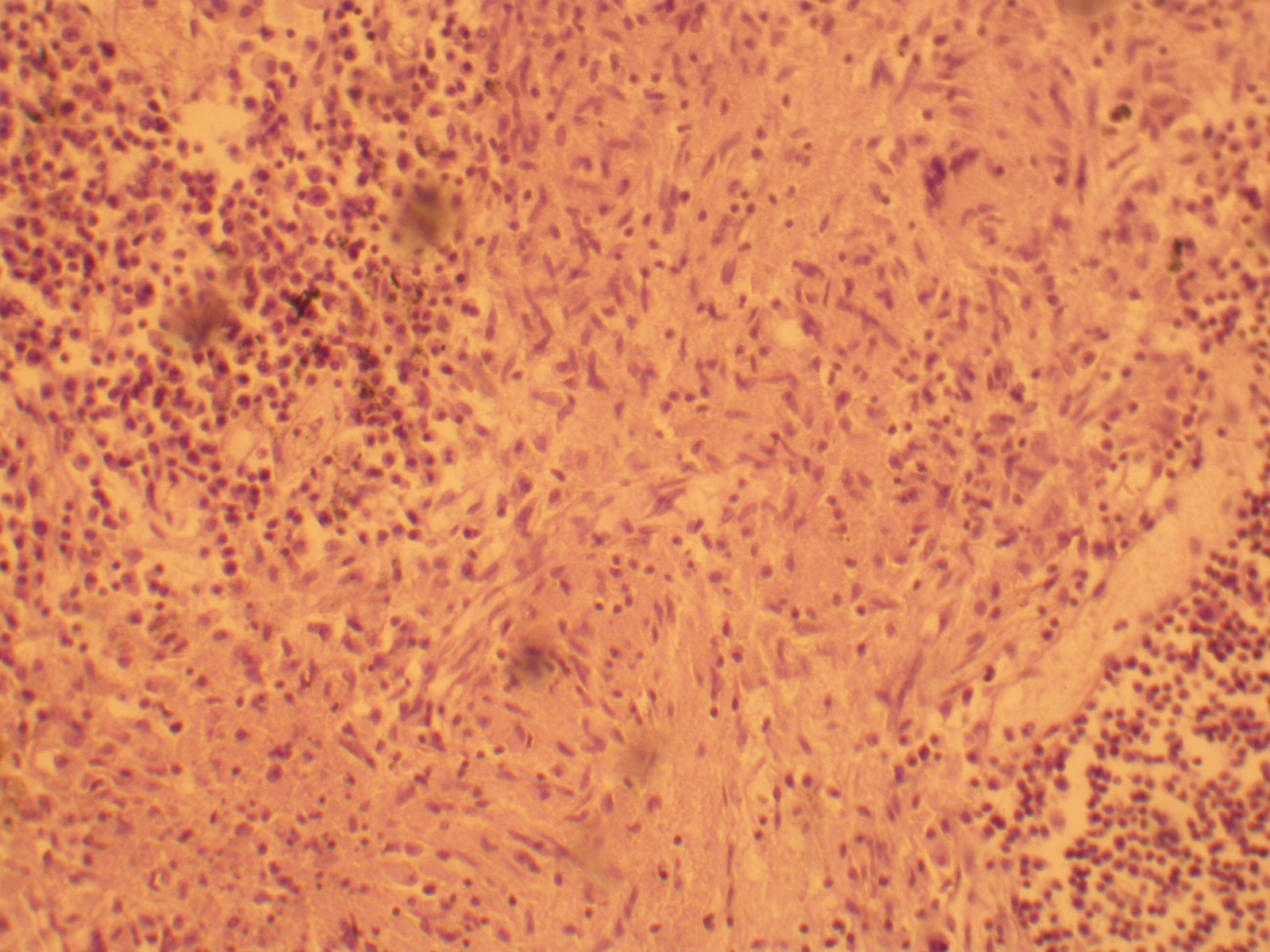
Рисунок 98 - Туберкулезный гепатит.
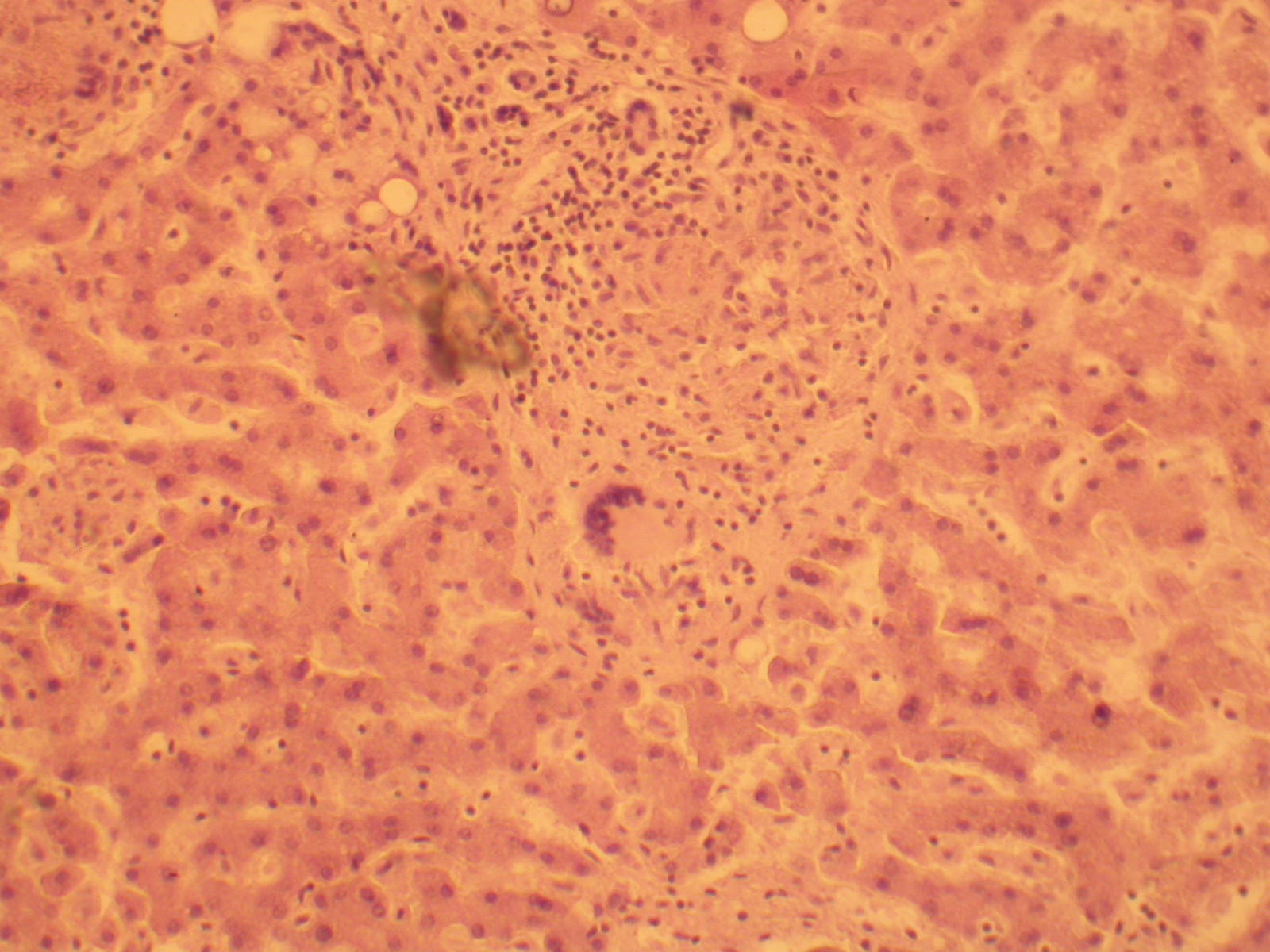
Рисунок 99 - Туберкулома печени.
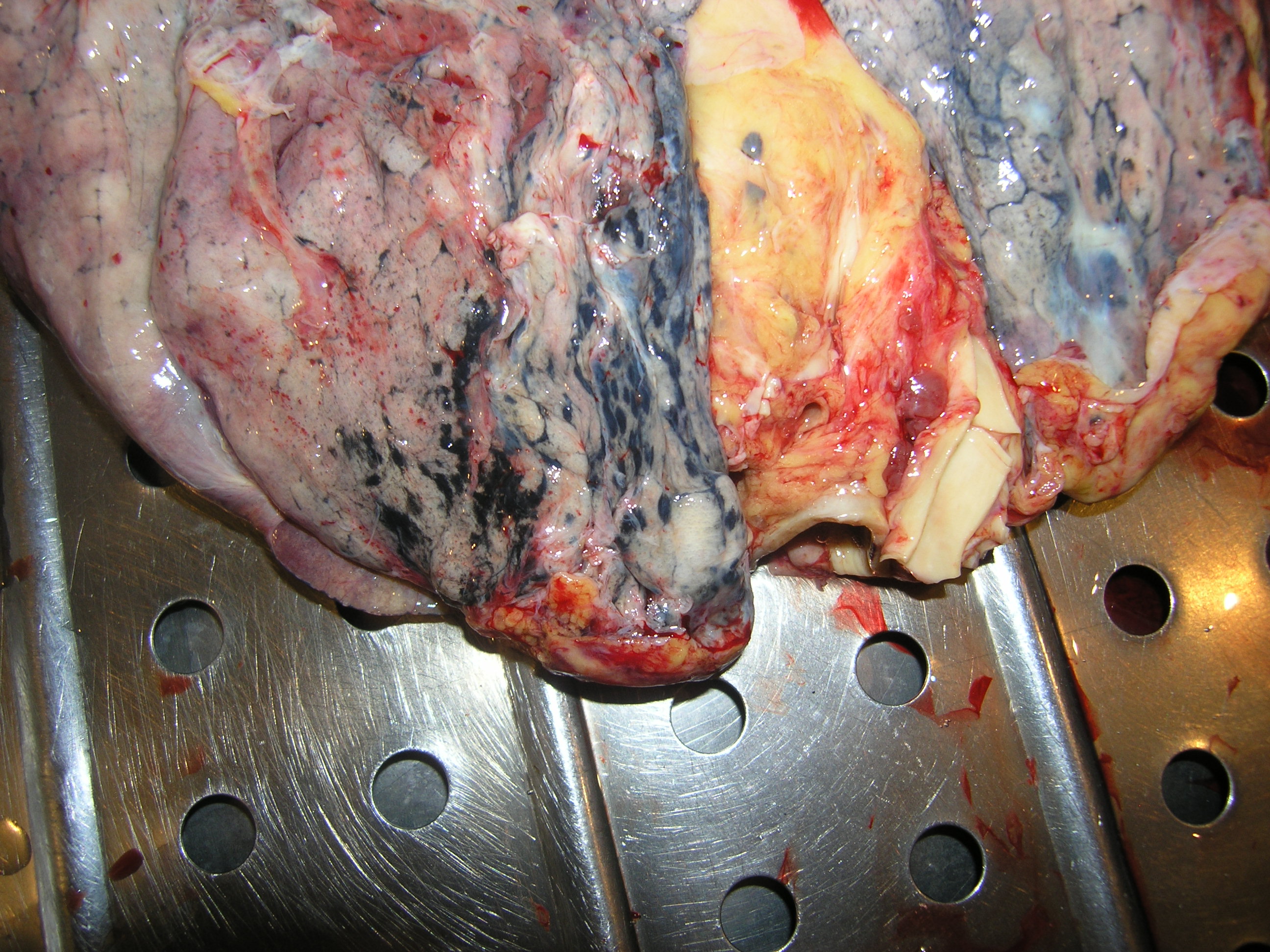
Рисунок 100 - Туберкулез легких.
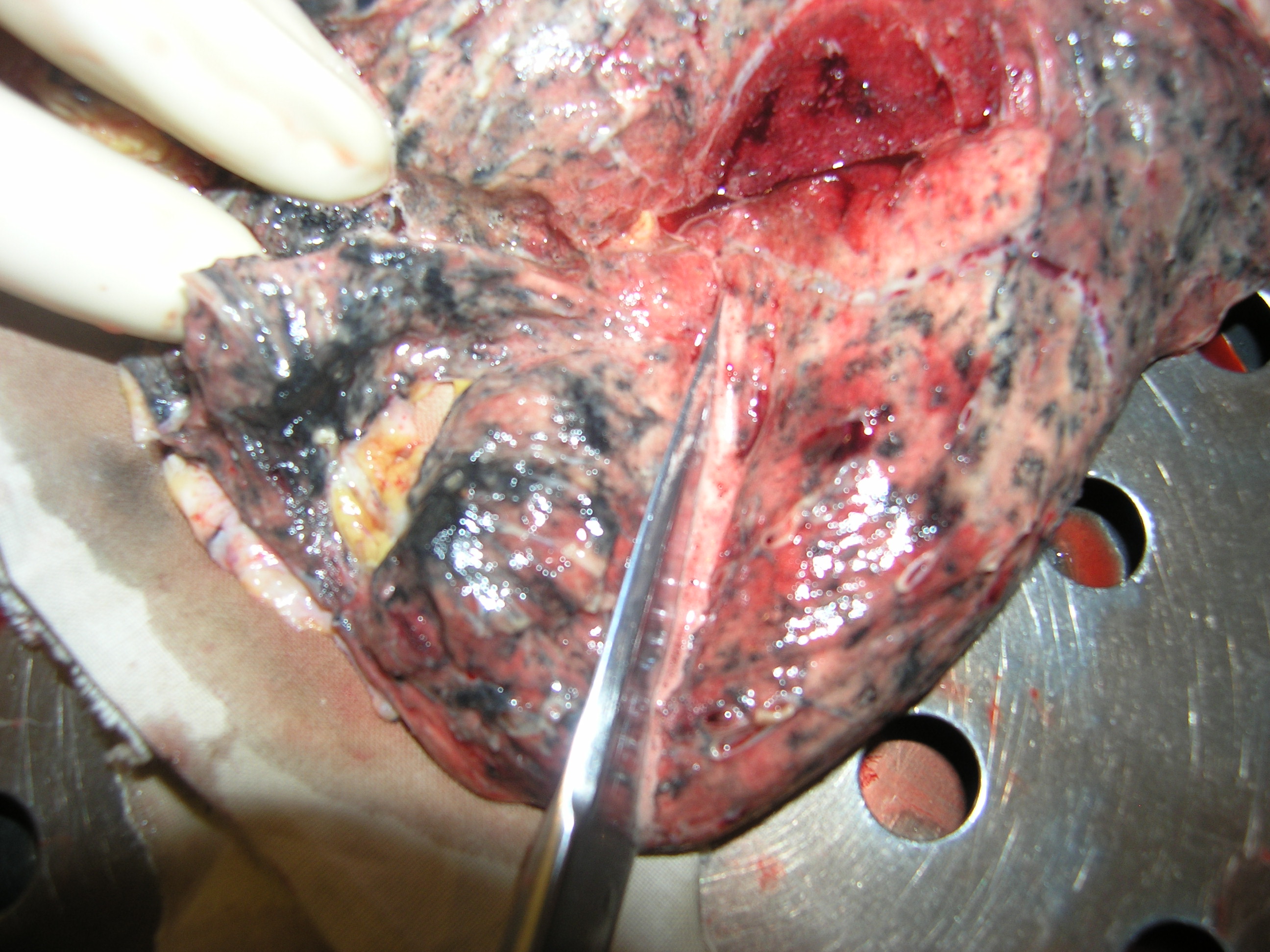
Рисунок 101 – Туберкулез легких.
Рисунок 102 - Посттуберкулезный пневмосклероз.
|
 Скачать 37.07 Mb.
Скачать 37.07 Mb.