Резекция желудка. Русанов А.А.. В этой книге описывается один из наиболее распространенных в Советском Союзе способов резекции желудка
 Скачать 6.37 Mb. Скачать 6.37 Mb.
|
|
Размеры и выбор метода резекции При язвенной болезни целесообразной можно считать только такую резекцию желудка, при которой удаляются и язва, и все "наиболее подверженные образованию язвы участки, а также обеспечивается хорошая эвакуация желудочного содержимого и резкое снижение желудочной секреции вплоть до полной ахилии. Последнее условие необходимо потому, что при достаточно сохранившейся секреции весьма реальна возможность образования пептических язв анастомоза в результате постоянного воздействия активного желудочного сока на неприспособленную к этому слизистую оболочку кишки в области соустья. Известно, что работа желез дна желудка, которые выделяют кислый сок, стимулируется деятельностью выходного отдела и малой кривизны желудка. Важен тот факт, что удаление привратникового и антрального отделов вместе с малой кривизной ведет к резкому угнетению функции желез оставшейся части желудка. Опыт показывает, что подобная операция, как правило, приводит к ахилии, если удаляется не менее 2/3 малой кривизны. У отдельных больных можно наблюдать ахилию и после менее обширных резекций. Однако предугадать подобную возможность наука еще не умеет. Удаление малых участков желудка нецелесообразно и вследствие того, что при этом сохраняется соответственно большая часть наиболее уязвимой (в смысле возможности образования язвы) зоны желудка. Поэтому всегда необходимо удалять около 2/з желудка. Для этого линия отсечения желудка должна пройти по малой кривизне, на границе средней и верхней ее третей. Это место нетрудно определить, мысленно разделив расстояние между кардией и привратником на три равные части. По большой кривизне линия отсечения должна пройти несколько выше места вхождения в желудочную стенку нижней ветви желудочной части a. gastroepiploicae sin. Указанную ветвь в большинстве случаев нетрудно распознать. Обычно левая и правая артерии входят в желудочную стенку раздельно, и границы между ними ясно видны (схема 1, а). Иногда между ними имеется анастомоз, который значительно отличается от основных стволов по калибру (схема 1, б). Желудочные ветви a. gastroepiploicae dext. короткие, отходят от основного ствола под прямым углом и сразу же идут к желудку. Ветви a. gastroepiploicae sin. значительны по длине и подходят к желудку (при натяжении вниз большой кривизны) косо сверху вниз и слева направо. В случае, когда левая и правая артерии соединяются, образуя один общий ствол (схема 1,в), что бывает довольно редко, нужно перевязать его на расстоянии 6—7 см от ворот селезенки (при натяжении lig. gastrolienale). Это место приблизительно будет соответствовать необходимому уровню отсечения желудка по большой кривизне. Конечно, пользуясь этими приемами, можно говорить об удалении 2/3 только приблизительно, так как здесь возможны известные отклонения, обычно незначительные. Подавляющее большинство больных, которым произведена подобная операция, не предъявляют в последующем каких-либо жалоб, если правильно наложенный анастомоз обеспечивает хорошее опорожнение желудка. При раке желудок должен быть всегда резецирован по возможности обширно, о чем более подробно будет сказано в соответствующей главе. 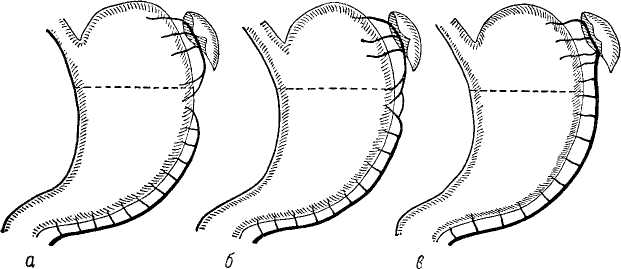 Схема 1. Варианты взаимоотношения левой и правой желудочно-сальниковых артерий. а — раздельное вхождение артерий в стенку желудка; б — анастомоз между конечными ветвями артерий; в — общий ствол, образованный слиянием обеих артерий. Пунктиром показана линий отсечения желудка. Наилучшим способом резекции желудка нужно считать резекцию желудка с наложением анастомоза путем подшивания культи желудка в бок тощей кишки. Мнение о большей физиологичности наложения анастомоза между культей желудка и двенадцатиперстной кишкой по способу Бильрот I, несомненно, преувеличено, так как основной физиологический механизм— деятельность привратника — здесь также полностью исключается. Отрицательные же стороны этой операции весьма значительны. Выполнение ее возможно только при определенных условиях, допускающих оставление достаточных для наложения шва участков желудка и двенадцатиперстной кишки. Поэтому при раке желудка этот метод вообще не должен применяться, так как он требует экономной резекции. Шов соустья при наложении его таким способом не всегда получается достаточно прочным, что обусловливается недостаточной длиной культи двенадцатиперстной кишки. Из всех модификаций резекции желудка наиболее целесообразна такая, при которой исключается возможность поступления содержимого желудка в приводящую кишечную петлю обеспечивается беспрепятственное опорожнение желудка Иеоез отводящую петлю тощей кишки, а также свободное поступление содержимого двенадцатиперстной кишки через приводящую петлю в желудок. Это лучше всего достигается пои наложении анастомоза на максимально короткой петле с образованием своего рода клапана между желудком и приводящей петлей путем подшивания к малой кривизне желудка стенки приводящей петли выше анастомоза. В результате этого 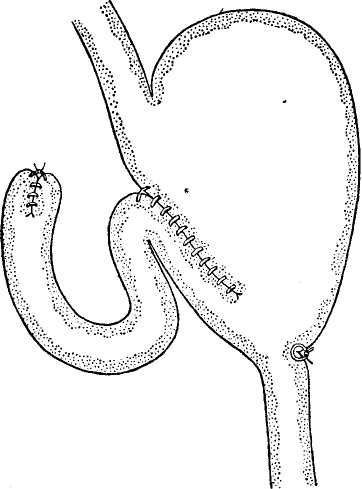 Схема 2. Анастомоз после резекции желудка. кишка у приводящего отдела натягивается и перегибается, а верхняя ее стенка вместе с подшитым к ней участком малой кривизны желудка наподобие клапана закрывает вход в приводящую петлю (схема 2). Правильное выполнение этой операции, техника которой подробно будет изложена, обеспечивает нормальную функцию анастомоза с первых же дней после операции. Подготовка к операции Общая подготовка больного к резекции желудка в основном не отличается от подготовки ко всякой тяжелой операции и проводится соответственно установленным общехирургическим правилам. В тех случаях, когда при внимательном обследовании больного не обнаруживаются расстройства со стороны отдельных органов и систем, требующие специальных методов лечения, и когда общее состояние больного не внушает каких-либо опасений, предоперационную подготовку мы проводим следующим образом. С момента поступления в клинику больной систематически занимается дыхательной гимнастикой. Цель ее — научиться хорошо дышать грудью, лежа на спине. За два-три дня до операции мы назначаем как общее тонизирующее средство азотнокислый стрихнин в количестве 1 мл раствора 1 :1000 один раз в сутки. В течение предшествующих операции трех дней больной получает легко усваиваемую пищу, по возможности лишенную клетчатки. Накануне операции при помощи клизмы очищается кишечник, а утром в день операции промывается желудок. Если имеются явления застоя содержимого в желудке, промывания его производятся систематически в течение всего периода предоперационной подготовки. Сильно истощенным и обезвоженным в результате непроходимости привратника или иных причин ежедневно вводится подкожно физиологический раствор поваренной соли и 5% раствор глюкозы до полного восстановления водного баланса, определяемого по количеству мочи. Выделение до 1,5 л мочи в сутки указывает на достаточное насыщение организма водой. У тяжело больных, даже при нормальных цифрах содержания эритроцитов и гемоглобина в крови, мы считаем необходимым перед операцией 2—3 раза произвести переливание крови по 250 мл с промежутками в 2—3 дня. У подобных больных очень полезно введение жидкости через прямую кишку при помощи капельной клизмы. Лучше всего вводить обычную кипяченую воду, подогретую до 37—38°. В течение минуты можно ввести до 50—60 капель, что соответствует 3—4 мл. Таким образом, за час может быть введено около 200 мл, а всего за сутки — 1 —1,5 л. Большинство больных хорошо переносит подобные клизмы в течение неопределенно долгого времени. Применяя такие клизмы, мы соответственно уменьшаем количество жидкости, вводимой парэнте-рально. Вводить в прямую кишку какие-либо растворы, в частности растворы глюкозы и поваренной соли, не следует, так как они больше раздражают кишку, а всасываются довольно медленно, особенно это относится к гипертоническим растворам, которые вызывают обильный приток жидкости из организма в кишку и действуют как слабительное. Издавна при невозможности нормального питания применялись питательные клизмы. В настоящее время еще приходится встречаться с мнением о целесообразности введения через прямую кишку кровяной сыворотки, цельной крови и иных питательных веществ. Однако известно, что неизмененные белки в толстой кишке не всасываются. Здесь могут всасываться только продукты расщепления белков, а поскольку в толстой кишке ферментов, действующих на белок, нет, расщепление белка может происходить только под влиянием деятельности гнилостных микроорганизмов. Всасывание же образующихся при этом продуктов, так называемых протеиногенных аминов, в лучшем случае бесполезно для организма, так как они, обезвреживаясь в печени, полностью выводятся с мочой. Возможность всасывания в толстой кишке жиров до сего времени никем не доказана. Кроме того, введение в прямую кишку содержащих жир веществ действует послабляюще. Поэтому применение их нерационально. Толстая кишка хорошо всасывает углеводы, в частности глюкозу. Однако при помощи клизмы можно вводить только гипотонические ее растворы, поскольку гипертонические растворы, как уже указывалось, действуют послабляюще. Таким образом, при помощи клизмы можно ввести в прямую кишку лишь 20—40 г глюкозы за сутки. Из этого количества значительная часть будет разрушена микроорганизмами прежде, чем успеет всосаться. Поэтому применение таких клизм практически не дает какого-либо питательного эффекта. Следовательно, вводить какие бы то ни было питательные вещества в прямую кишку не следует. Не принося больному пользы, они только усиливают процессы брожения и гниения в кишке и быстро приводят к ее раздражению, которое в дальнейшем препятствует использованию этого пути для введения жидкости. При наличии ахилии больному полезно до операции назначить разведенную соляную кислоту по 20 капель три раза в день. Это ведет к изменению флоры желудка в благоприятную сторону. Обезболивание При резекции желудка мы в принципе являемся сторонниками ингаляционного наркоза с добавлением местной анестезии новокаином. Применение современной аппаратуры, позволяющей вводить эфир совместно с необходимым количеством кислорода, в руках умелого наркотизатора делает этот метод практически безопасным и наиболее удобным для хирурга. Добавление местной анестезии дает возможность достигнуть необходимого эффекта при введении минимальных доз эфира даже при самых сложных операциях. В тех случаях, когда проведение наркоза не может быть обеспечено по техническим причинам или при наличии противопоказаний к его применению, операция проводится под местной анестезией. Для местного обезболивания у больных, имеющих слабое развитие жировой клетчатки, мы применяем 0,5% раствор новокаина в количестве 200 — 250 мл. При обширном развитии клетчатки такого количества для необходимой инфильтрации тканей недостаточно, поэтому у упитанных пациентов мы пользуемся 0,25% раствором, который можно вводить в значительно больших количествах. Кожа и подкожная клетчатка инфильтрируются раствором новокаина от мечевидного отростка до пупка и рассекаются. Через обнаженный апоневроз по белой линии новокаин вводится в предбрюшинную клетчатку, после чего апоневроз и брюшина вскрываются. У больных, имеющих обильное отложение жировой клетчатки, инфильтрацию предбрюшинных тканей раствором новокаина можно производить, не вскрывая кожу: следует, проведя через кожу и подкожную клетчатку иглу до апоневроза, который определяется по соответствующему сопротивлению, осторожно проколоть его и, не смещая иглу, вводить раствор. У истощенных больных этот прием применять не следует, так как конец иглы, пройдя апоневроз, может легко проникнуть и через брюшину. При анестезии брюшной стенки у мечевидного отростка не следует проводить иглу глубоко за апоневроз: известен случай смертельного ранения сердца из-за несоблюдения этого правила. По вскрытии брюшины и фиксации ее к простыням брюшная стенка приподнимается острыми крючками за один из краев раны, и предбрюшинная клетчатка инфильтрируется через брюшину со стороны брюшной полости вдоль всего приподнятого края сначала с одной стороны, а затем с другой. Обязательно инфильтрируется новокаином круглая связка печени. Края раны разводятся зеркалами (см. рис. 3) так, чтобы по возможности широко была открыта малая кривизна желудка. Желудок без извлечения из брюшной полости осторожно оттягивается одним из помощников вниз и влево, причем натягивается малый сальник. Длинной иглой новокаин вводится между листками малого сальника по возможности в верхний его отдел. Иглу нужно вкалывать у края желудочной стенки по ходу левых желудочных сосудов, так как здесь листки малого сальника разделены выраженным слоем клетчатки, а ближе к печени они срастаются, образуя тонкую бессосудистую пластинку. Вводить новокаин нужно очень осторожно, чтобы, пройдя через передний листок малого сальника, не повредить расположенные под ним ветви сосудов. Новокаин вводится в таком количестве, чтобы туго инфильтрировать верхний отдел малого сальника. У истощенных людей для этого достаточно 15 — 20 мл, у тучных— требуется значительно большее количество. Открывая зеркалами привратниковый отдел желудка и несколько натягивая его вверх, вводят новокаин под передний листок lig- hepatoduodenale и в нижний отдел малого сальника непосредственно у привратника. Отведя салфеткой толстую кишку вниз так, чтобы натянуть самый правый отдел lig. gastrocolicum, прокалывают передний ее листок у привратника и вводят новокаин в клетчатку, заключенную между толстой кишкой и начальной частью двенадцатиперстной. После этого извлекают из брюшной полости и поднимают вверх поперечную ободочную кишку и вводят новокаин под нижний брюшинный листок ее брыжейки по возможности ближе к корню. Конец иглы не должен углубляться в клетчатку брыжейки, так как тут расположены крупные сосуды, которые у тучных людей не видны. Когда рассечена желудочно-ободочная связка, новокаин вводится под брюшину задней стенки сальниковой сумки непосредственно над поджелудочной железой. Вполне понятно, что каждый хирург, выбирая метод обезболивания, в каждом отдельном случае прежде всего основывается на своем опыте и на своих привычках. Однако всегда нужно помнить о том, что при операции, производимой по поводу профузного желудочного кровотечения, следует применять только местную анестезию. Иные методы обезболивания у обескровленного больного при производстве такой длительной и тяжелой операции могут оказаться для него непереносимыми. Напротив, при прободной язве одной местной анестезией пользоваться не следует. Задачей хирурга здесь является не только прекращение поступления желудочного содержимого в брюшную полость, но и удаление экссудата и пищевых масс из всех ее отделов. Это возможно только при полном обезболивании всех имеющихся в брюшной полости образований, что одной местной анестезией достигнуто быть не может. Поэтому, если при операции по поводу прободения язвы хирург лишен возможности дать больному наркоз, приходится прибегать к спинномозговой анестезии. Для этого лучше применять 1% раствор совкаина, который вводится под второй поясничный позвонок в количестве 0,7 мл. Новокаин обладает значительно меньшей токсичностью, но действие его кратко временно (30 — 40 минут) и применять его можно лишь тогда, когда предполагается сравнительно небольшая операция (зашивание перфорационного отверстия). Главная опасность спинномозговой анестезии — падение кровяного давления. По этому перед анестезией больному необходимо сделать инъекцию 1 мл 5% раствора эфедрина, тотчас за введением совкаина опустить головной конец стола, наклоняя стол на 5 —10°, и сразу начать внутривенное капельное введение физиологи ческого раствора. ГЛАВА II ТЕХНИКА РЕЗЕКЦИИ ЖЕЛУДКА Проведение операции При проведении большинства этапов операции хирургу удобнее стоять у правого тазобедренного сустава больного, лежащего на операционном столе, повернувшись лицом к операционному полю. При операции желательно иметь двух помощников. Первый из них становится против хирурга, слева от больного. Второй — рядом с хирургом, у его левой руки (схема 3). Операционное поле должно располагаться на уровне локтя хирурга. Инструментальный столик устанавливается у правой руки хирурга. С момента начала операции и до самого конца ее производится капельное внутривенное вливание жидкостей, характер и интенсивность введения которых определяются состоянием больного в каждый данный момент. Во время всей операции систематически измеряется кровяное давление, для чего левая рука больного укладывается на подставной столик. При хорошем состоянии больного вводится физиологический раствор поваренной соли или 5% раствор глюкозы по возможности редкими каплями. При падении давления число капель в минуту следует увеличить, при необходимости — вводить раствор струей. В тяжелых случаях введение раствора заменяется переливанием крови и проводятся все известные мероприятия по улучшению сердечной деятельности. В течение операции мы всегда считаем необходимым произвести переливание 200 — 300 мл крови, независимо от состояния больного. Всегда должны быть приготовленными стерильный шприц, кофеин, камфора, лобелии, адреналин, эфедрин или иные возбуждающие сердечную деятельность и дыхание средства. После обработки операционного поля оно отграничивается четырьмя простынями, первая из которых закрывает верхнюю часть туловища больного кверху от мечевидного отростка, вторая — нижнюю часть книзу от пупка, третья и четвертая отграничивают операционное поле с боков. Простыни фиксируются друг к другу зажимами. При этом боковые простыни прикалываются не за самый край, а отступя от него на 4 — 5 см, так что самая медиальная часть боковых простынь оказывается свободной. Проводится линейный разрез от мечевидного отростка до> пупка. По рассечении кожи и подкожной клетчатки до апоневроза брюшная стенка подтягивается острыми крючками за подкожную клетчатку. При этом натягивается апоневроз и становится удобным вскрытие его по белой линии (рис. I).1 По вскрытии брюшины края последней прихватываются зажимами Микулича к краям простыни, отграничивающей операционное поле с боков. Это удобнее делать следующим образом: помощник захватывает пинцетом край брюшины в самом верхнем углу раны, а хирург на соответствующем уровне захватывает край простыни. Брюшина и край простыни сближаются и скрепляются вместе зажимом Микулича. Так делается с обеих сторон раны как в верхнем, так и в нижнем ее углу. В середине раны край простыни прокладывается между брюшиной и краями раны брюшной стенки. Брюшина натягивается и, прикрывая простыню, фиксируется к ней по возможности дальше от края раны (рис. 2). При этом происходит надежное отграничение раневой поверхности в течение всей операции. Кроме того, устраняется необходимость применения отграничивающих рану салфеток, которые во время операции комкаются и, не выполняя своего назначения, часто служат помехой. 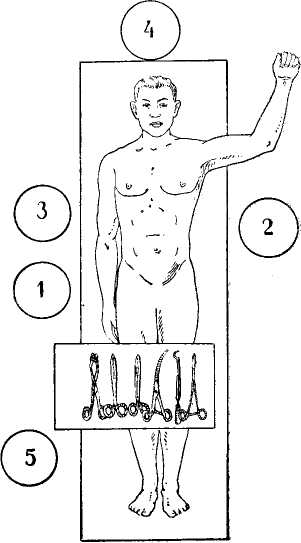 Схема 3. Расположение участников операции резекции желудка у операционного стола. / — хирург; 2 — 1-й ассистент; 3 — 2-й ассистент; 4 — наркотизатор; 5 — операционная сестра у инструментального столика. По вскрытии брюшной полости и фиксации брюшины к простыням приступают к осмотру желудка. Для этого в рану вводят три зеркала, из которых большее помещается слева в верхней части раны, меньшее — справа в нижней части ее, третье — плоское печеночное зеркало — справа, выше круглой связки печени. Последнее предназначено для отдавливания печени. Растягивая зеркала производят осмотр желудка (рис. 3). Осмотр удобнее начинать с привратниковой части желудка и двенадцатиперстной кишки. Для этого правым зеркалом максимально оттягивают брюшную стенку вправо и вниз. Выступающая при этом в рану левая доля печени осторожно отодвигается вправо специальным плоским печеночным зеркалом. Левым зеркалом оттягивают брюшную стенку только слегка, перемещая его в нижний отдел раны. Если в этот момент мышцы брюшной стенки хорошо расслаблены, то при таком положении зеркал удается хорошо осмотреть не только привратник и антральную часть, но и малую кривизну желудка на значительном протяжении. Осторожно захватывая рукой в антральном отделе переднюю стенку желудка, выводят его из раны и, натягивая привратниковый отдел пальцами, производят исследование привратника и начальной части двенадцатиперстной кишки. Далее производят осмотр верхних отделов желудка, обращая особое внимание на состояние его малой кривизны, поскольку здесь чаще локализуются болезненные процессы. Для этого левое зеркало перемещается в верхний угол раны и максимально натягивается вверх и вперед. Левая доля печени отодвигается плоским печеночным зеркалом вправо. Желудок захватывается рукой в области тела, выводится из раны и натягивается вниз и влево, после чего становится видной вся малая кривизна. Соответственно перемещая направление потягивания за желудок, у отдельных больных удается осмотреть область его дна, большую кривизну и абдоминальный отдел пищевода. Вводя руку в брюшную полость и продвигая ее вверх по передней поверхности желудка, производят исследование состояния верхних его отделов и абдоминальной части пищевода. Осмотр и пальпация передней стенки желудка часто не дают возможности обнаружить наличие процесса, локализующегося на задней его стенке, а тем более выяснить отношение его к прилежащим органам. Нередко, особенно у пожилых и истощенных больных, опухоли, локализующиеся в привратниковом отделе, при подобном исследовании представляются легко подвижными и совершенно не связанными с соседними органами; однако в дальнейшем может оказаться, что опухоль прорастает поджелудочную железу и перемещается лишь вместе с ней. Поэтому в каждом случае, сколь бы ясным ни казался диагноз, необходимо произвести детальное обследование всей задней стенки желудка. Вскрывая lig. gastrocollcum, проводят в сальниковую сумку правую руку. Левую руку помещают на переднюю стенку желудка и, сжимая между двумя руками желудок, ощупывают его. Таким путем удается не только определить состояние задней стенки желудка, но и выяснить соотношение ее и прилежащих органов, в частности поджелудочной железы, которая часто вовлекается в болезненные процессы, исходящие из желудка. Нужно помнить о том, что распространение процесса на mesocolon таким путем обнаружить не всегда удается. Поэтому после осмотра желудка нужно внимательно осмотреть брыжейку толстой кишки. Для этого из брюшной полости извлекается поперечная ободочная кишка и натягивается помощником так, чтобы была напряжена ее брыжейка. Осматривая нижнюю поверхность брыжейки, потягивают желудок вверх, при этом в случае наличия сращений между желудком и брыжейкой происходит воронкообразное вытяжение последней в соответствующем месте. При систематическом проведении подобного исследования трудно не обнаружить какой бы то ни было болезненный очаг, если он поражает не только слизистую желудка, но и подлежащие ткани. Более или менее длительно существующие язвы желудка и двенадцатиперстной кишки, даже при весьма небольших размерах, вызывают инфильтрацию подлежащих слоев желудочной стенки, которая определяется при пальпации как ограниченное уплотнение. Однако в отдельных случаях при помощи пальпации определить какое-либо уплотнение стенки желудка в месте предполагаемой язвы не удается. Это бывает при неглубоких язвах, повидимому, недавно образовавшихся и не вызвавших в силу поверхностного расположения и краткости срока течения соответствующей воспалительной реакции в более глубоких слоях стенки. Прощупать такую язву не удается даже при наличии большого опыта. По существу хирург не должен находить подобные язвы при операциях. Как уже упоминалось в главе о показаниях к хирургическому лечению язвенной болезни, такие неосложненные и недавно образовавшиеся язвы хирургическому лечению не подлежат. Те же язвы, при которых действительно показано хирургическое лечение, обнаруживаются при исследовании обнаженного желудка легко, так как они обычно сопровождаются выраженной реакцией всей толщи желудочной стенки, а часто и прилежащих органов. Иногда за инфильтрацию стенки желудка может быть принят привратниковый жом. Последний обычно определяется как кольцевидное утолщение стенки. В отдельных случаях в результате парциального сокращения мышцы, возникающего под влиянием грубых манипуляций с желудком, в области привратника может прощупываться ограниченное уплотнение, которое, однако, не стойко, что и позволяет решить вопрос. Значительную трудность подчас представляет собою обна ружение в желудке полипа. Эти подвижные образования не вызывают каких-либо ощутимых изменений в стенке желудка. Легко выскальзывая из-под руки хирурга, они при описанном выше методе исследования могут быть не обнаружены. Здесь приходится применять следующий способ: сдавливая желудок между плоско положенными на него с двух сторон пальцами, протягивают желудок между ними так, чтобы пальцы скользили по его поверхности, непрерывно сдавливая его просвет. Такое „процеживание" желудка сквозь пальцы всегда позволяет обнаружить полип. Рак желудка, как правило, служит поводом для хирургического вмешательства тогда, когда не только при пальпации, но и при осмотре глазом ясно видны изменения желудочной стенки. Обследование при поражении желудка раком должно заключаться не только в выяснении характера опухоли, ее распространения и отношения к соседним образованиям, но и в исследовании других брюшных органов на предмет выявления в них метастазов. Конечно, такое обследование не может быть детальным, поскольку оно производится через верхний срединный разрез. Однако при наличии более или менее крупных метастазов их удается обнаружить даже в тех случаях, когда они локализуются в тазовых органах. Конечно, это возможно только тогда, когда операция производится под общим обезболиванием. Местная анестезия дает возможность обследовать только непосредственно прилежащие к ране органы. Обследование начинают с осмотра париетальной брюшины в области раны и брюшины, покрывающей близлежащие органы: сальник, толстую кишку, верхние петли тонких кишок, левую долю печени и другие доступные осмотру образования. При раковом обсеменении брюшины метастазы бывают хорошо видны глазом. Они представляют собою плотные округлые узелки различной величины серо-белого или бледножел-того цвета, которые выстоят над поверхностью брюшины. Характерно некоторое сморщивание брюшины по окружности метастаза. Особенно внимательно нужно искать метастазы по брюшине тогда, когда опухоль прорастает серозную оболочку желудка или прилежащего к нему участка сальника. Недоступные для глаза образования обследуются рукой, которую проводят между брюшной стенкой и внутренностями до подлежащей обследованию области. Если руку все время плотно прижимать к брюшной стенке, то легко удается провести ее в малый таз и обследовать все тазовые органы. Постепенно извлекая руку, нетрудно ощупать боковые отделы живота и забрюшинную клетчатку вдоль аорты. Проводя руку в поддиафрагмальное пространство, исследуют верхнюю поверхность печени, затем — нижнюю поверхность и особенно — ворота печени. Оттягивая привратниковый отдел желудка влево, по малому сальнику доходят до lig. hepatoduodenale и, проведя палец в сальниковое отверстие, исследуют ее. Особое внимание нужно уделить осмотру поджелудочной железы и окружающей ее клетчатки. Для этого необходимо вскрыть lig. gastrocolicum. При этом удобно осмотреть и селезенку, главным образом ее ножку. Описанное выше детальное обследование желудка и других органов не всегда может оказаться достаточным для решения вопроса о возможности радикальной операции. Нередко неуда-лимость опухоли выявляется только после более или менее значительной мобилизации желудка или же после бесплодных попыток отделить пораженный участок от окружающих тканей. Сращение опухоли с прилежащими органами и тканями может быть результатом воспалительного процесса, предшествовавшего или сопутствующего раку. В таких случаях желудок удается выделить без особого труда. Если же сращения обусловлены прорастанием опухоли в какой-либо орган, то само собою понятно, что удаление ее возможно только с определенным участком данного органа. Считаю необходимым здесь кратко остановиться на вопросе о возможности операции при прорастании раком отдельных органов. В печень опухоль чаще всего прорастает по малому сальнику. Обычно это не прямое прорастание, а разрастание метастазов. В таких случаях попытки удаления опухоли не должны иметь места. Только тогда, когда опухоль прорастает передний край печени на очень ограниченном участке, при прочих благоприятных условиях, возможно ее удаление после резекции пораженного участка печени. Прорастание опухоли в селезенку (чаще в ее ножку у ворот) возможно только при очень высокой локализации процесса, при котором потребуется уже не резекция, а экстирпация желудка. В таком случае селезенка подлежит удалению вместе с желудком. При сращении с поджелудочной железой удаление опухоли возможно, если ее удается отделить от железы хотя бы вместе с капсулой последней. Резекцию железы можно рекомендовать только тогда, когда в процесс вовлечен ее хвост. Впрочем, это обычно также наблюдается при высокой локализации опухоли и, как правило, сопровождается прорастанием селезеночной ножки, что делает необходимым удаление селезенки, а часто и всего желудка, что в принципе нужно считать наиболее правильным. Прорастание рака в lig. hepatoduodenale всегда должно служить противопоказанием к резекции. Если опухоль прорастает поперечную ободочную кишку, возможна частичная или циркулярная резекция кишки с нало- жением шва или (в очень тяжелых случаях) с выведением кишки в рану. При прорастании брыжейки толстой кишки возможно ее иссечение даже тогда, когда приходится для этого пересечь ветви a. colicae mediae. В части случаев это приводит к нарушению кровоснабжения кишки, и тогда к концу операции уже становится ясно видна ее нежизнеспособность на определенном участке. Если этот участок невелик, можно ограничиться погружением его при помощи серозно-мышечных швов. При обширном же некрозе приходится резецировать кишку или выводить ее в рану. Такие расширенные операции значительно отягчают вмешательство и всегда должны заставить хирурга серьезно продумать вопрос о целесообразности их в каждом отдельном случае. Решаясь на подобную операцию, нужно учитывать не только свои способности, но и состояние больного. Кроме того, нужно быть совершенно уверенным в том, что операция будет действительно радикальной, иначе сопряженный с нею риск не может быть оправдан. К сожалению, такая уверенность может быть очень редко, так как при прорастании рака желудка в соседние органы в большинстве случаев уже имеются множественные метастазы. Метастазы при раке желудка очень быстро образуются по ходу лимфатических путей, которые в основном можно разделить на четыре широко анастомозирующие между собою системы. Первая из них собирает лимфу из нижнеТо отдела желудка по большой кривизне и прилежащих к ней участков передней и задней стенок, включая и привратник. Отсюда лимфа оттекает к узлам, расположенным непосредственно у нижнего отдела большой кривизны в клетчатке lig. gastrocolicum. Далее она направляется к группе узлов, лежащих между головкой поджелудочной железы и задней стенкой привратника и начальной части двенадцатиперстной кишки, а затем к узлам, находящимся у корня брыжейки и вдоль аорты. От нижнего отдела малой кривизны лимфа оттекает в узлы, расположенные вдоль малой кривизны у привратника. Далее — в узлы, расположенные в листках lig. hepatoduodenale и lig. hepatogastricum, а затем в узлы у ворот печени. От верхнего отдела желудка из области малой кривизны, части передней и задней стенок и кардии отток лимфы происходит в узлы, расположенные вдоль малой кривизны по ходу левых желудочных сосудов, затем в узлы lig. gastropancreati-cum и, наконец, в забрюшинные узлы, расположенные над поджелудочной железой. От верхнего отдела большой кривизны и от дна желудка лимфа стекает в узлы, заключенные в верхне-левом отделе lig. gastrocolicum и в lig. gastrolienale, а отсюда — к воротам селезенки. В узлах, расположенных по малой кривизне желудка, в lig. gastropancreaticum, lig. gastrocolicum и в клетчатке между головкой поджелудочной железы и привратником, метастазы появляются очень рано, часто уже в самом начале заболевания. Нередко в связи с наличием множественных анастомозов между описанными системами лимфатических путей пораженными оказываются все указанные группы узлов. Поэтому практически все названные узлы нужно считать подлежащими обязательному удалению вместе с клетчаткой, которая их окружает вне зависимости от размеров и локализации рака желудка. Метастазы в лимфатические узлы ворот печени, lig. hepato-, duodenale и забрюшинные узлы делают радикальную операцию невыполнимой. Это же положение, естественно, относится и к случаям наличия отдаленных метастазов. Впрочем, наличие одиночного метастаза в какой-либо орган, если он легко удалим, не должно служить противопоказанием к резекции желудка (например, метастаз в яичник), так как иногда такой метастаз может быть единственным. В отдельных случаях целесообразно удаление основного очага даже без какой бы то ни было надежды на радикальность операции. Такая паллиативная резекция желудка показана при отсутствии каких-либо технических затруднений в ее шыполнении и при достаточно хорошем состоянии больного. Здесь резекция временно избавляет больного от тягостных симптомов рака желудка, кроме того, после удаления первичной опухоли иногда рост метастазов, повидимому, делается более медленным. Наконец, всегда нужно помнить о возможности ошибки в диагностике метастазов во время оперативного вмешательства. Нередко в больших и плотных узлах, макроскопически содержащих несомненные метастазы, при гистологическом исследовании находят только воспалительные или гиперпластические изменения. В то же время в других случаях в макроскопически совершенно нормальных узлах иногда при гистологическом исследовании находят ячейки раковых клеток. Иногда бывает очень трудно диференцировать опухоль от воспалительного процесса не только в лимфатических узлах, но и в.стенке желудка, а также в непосредственно вовлеченных в процесс прилежащих органах. Такие затруднения могут возникать при больших каллезных язвах, проникающих в прилежащий орган и ведущих к обра-• зованию обширного и плотного опухолевидного инфильтрата, чрезвычайно трудно отличимого от раковой опухоли. Нужно думать, что мнение о возможности „самоизлечения" рака после пробного чревосечения или паллиативных операций возникло в результате диагностических ошибок в подобных случаях. Подобные „язвенные опухоли" (ulcus-tumor) все-таки имеют свои характерные особенности. Во-первых, при них обязательна очень глубокая язва при отсутствии выраженных разрастаний ткани в просвет желудка. Это иногда очень хорошо удается установить при исследовании язвенной поверхности пальцем через участок здоровой стенки желудка. Раковые язвы, обычно менее глубокие, в большинстве случаев окружены тканью выстоящей в просвет желудка. Во-вторых, при осмотре серозной оболочки в области воспалительного инфильтрата всегда видна граница между спаявшимися органами, и эту границу в виде определенной линии можно проследить по всей окружности инфильтрата. Здесь и при попытках отделения желудка от спаянного с ним органа видно, что налицо два отдельных спаявшихся слоя. Для раковой опухоли это не характерно, так как прорастание ее идет с разрушением окружающих тканей, и границы между ними на определенном протяжении стираются совершенно. Конечно, этого можно не обнаружить, если в окружности опухоли успевают развиться воспалительные сращения или если они имелись до образования опухоли, например, при развитии рака из язвы. В подобных случаях этот признак теряет свою ценность, так как попытка разделения спаявшихся органов с целью выяснения наличия двух отдельных слоев не может быть рекомендована из-за опасности вскрытия просвета желудка. В особо трудных случаях следует производить гастротомию. Гастротомию следует производить на участке здоровой стенки желудка, выбирая место для разреза таким образом, чтобы через сделанное в желудке отверстие было удобно обследовать — ощупать пальцем и осмотреть глазом участок, вызывающий сомнения. Для осмотра привратника удобнее делать продольный разрез передней стенки в выходном отделе желудка на равном расстоянии от большой и от малой кривизны. Зашивать такой разрез нужно в поперечном направлении, чтобы избежать сужения просвета желудка. При необходимости осмотра вышерасположенных отделов желудка вскрытие его производится на соответственно более высоком уровне. В области тела желудка разрез удобнее проводить поперечно и зашивать его, восстанавливая существовавшие соотношения, т. е. в том же направлении, в каком он был произведен. Если по вскрытии желудка выясняется необходимость наложения желудочно-кишечного соустья для восстановления эвакуации при неудалимых стенозирующих опухолях, то для этого может быть использовано гастротомическое отверстие. Поэтому, выбирая место для вскрытия желудка, в соответствующих случаях нужно принимать во внимание и эту возможность. Кстати, нужно сказать несколько слов о гастроэнтеростомии при раке желудка. При низко расположенных раках, нарушающих проходимость желудка, эта операция приводит к значительному облегчению состояния больного. При высоких поражениях эффект операции менее благоприятный, так как высоко наложенный анастомоз часто функционирует очень плохо, обычно тем хуже, чем выше он наложен. При раке анастомоз всегда нужно накладывать на длинной петле, проводя ее впереди ободочной кишки и добавляя межкишечное соустье. Проводить петлю сзади толстой кишки не следует, так как она очень быстро может быть сдавлена при метастазировании в брыжейку поперечной ободочной кишки. По разрешении вопроса о необходимости и возможности производства резекции желудка приступают к его мобилизации. |
