основы педиатрии и гигиены. Голубев В.В. Основы педиатрии и гигиены детей дошкольного возрас. Высшее профессиональное образование в. В. Голубев основы педиатрии
 Скачать 2.86 Mb. Скачать 2.86 Mb.
|
|
Часть кожных заболеваний связана с врожденными пороками развития кожного покрова и проявляется в виде неправильного процесса ороговения, образования на коже пузырей и других поражений. Другие заболевания кожи — это лишь симптомы инфекционных (корь, скарлатина, ветряная оспа, краснуха) или неинфекционных (нервные, эндокринные, желудочно-кишечные) болезней. В подобных случаях на коже ребенка появляются ограниченные или распространенные поражения в виде сыпей, экземы, крапивницы и т.д. У некоторых детей поражения кожи могут возникнуть в связи с тем, что они плохо переносят либо определенные виды пищи, либо некоторые запахи или медикаменты. В каждом таком случае надо выяснить и исключить причину, вызнавшую поражение кожи. Заболевания кожи могут возникнуть и в результате воздействия на нее механических, химических, термических факторов, а также лучистой энергии. Любое поражение кожи может осложниться гнойничковыми, грибковыми и другими заболеваниями. В ряде случаев гнойничковые, грибковые, вирусные заболевания кожи возникают самостоятельно. Большая подвижность детей, склонность их к игре с землей, в песке, с домашними животными нередко приводят к повреждению кожного покрова, в результате чего микроорганизмы легко проникают через кожу. Надо помнить, что большинство гнойничковых, грибковых и вирусных заболеваний заразны и могут легко передаваться ребенку от больных людей и животных. Изменения нормального состояния кожного покрова и видимых слизистых оболочек ребенка может информировать воспитателей о возможности возникновения тех или иных инфекционных заболеваний. В таких случаях надо принять соответствующие меры, препятствующие их распространению (краснуха, корь, скарлатина, ветряная оспа, гнойничковые и грибковые поражения кожи, конъюнктивит и др.). К таким изменениям относится появление так называемых первичных морфологических элементов сыпи: пятнышка, пятна, узелка, пузырька, пузыря, волдыря, гнойничка. Пятнышко (розеола) — элемент размером от 1 до 5 мм бледно-розового цвета на более или менее ограниченном участке, по плотности не отличается от здоровых участков и не возвышается над окружающими тканями. Образование из группы розеол, каждая из которых имеет размеры около 1 мм, рассматривается как мелкоточечная сыпь. Такая разновидность сыпи встречается при скарлатине, сыпном тифе. Пятно (макула) характеризуется изменением цвета кожи от бледно-розоватой до синюшно-красной и обусловлено расширением кровеносных сосудов кожи. Различают воспалительные и невоспалительные пятна. Пятна бывают размером от 5 мм и более. Первые из них исчезают при надавливании на кожу предметным стеклом или пальцем и вновь появляются после прекращении давления. Пятна размером от 5 до 10 мм носят название мелкопятнистой сыпи, которая встречается при краснухе, а размером более 10 мм — крупнопятнистой, появляется при кори. Невоспалительные пятна характеризуются отсутствием воспалительных явлений в коже. При надавливании на кожу предметным стеклом или пальцем эти пятна не исчезают. К невоспалительным пятнам относят геморрагические пятна (пурпура): петехии, экхимозы, кровоподтеки, пятна, появляющиеся вследствие неправильного развития сосудов (сосудистые родимые пятна, телеангиэктазии), а также гиперпигментированные и депигментированные пятна. Узелок (папула) — резко отграниченное, плотное, слегка возвышающееся над поверхностью окружающей кожи бесполосное образование разнообразной окраски. Величина узелков может быть различной — от 2—3 мм до 2—3 см и более. Этот вид элементов при сочетании с розеолами образует розеолозно-папулезную, а в сочетании с пятнами — пятнисто-папулезную сыпь, которая встречается при кори. Волдырь — островоспалительный несколько возвышающийся над уровнем кожи бесполосной элемент величиной от 2—3 мм до 10 см и более, красного, бледно-розового или белого цвета, обычно быстро и бесследно исчезающий. Возникает в результате ограниченного островоспалительного отека сосочкового слоя кожи с одновременным расширением капилляров. Появление на коже волдырей сопровождается сильным зудом. Пузырек (везикула) — поверхностное, в пределах эпидермиса, слегка выступающее над окружающей кожей полостное образование, содержащее серозную жидкость. Величина пузырька колеблется от 1 до 3—5 мм. В процессе развития пузырек может вскрыться, образован эрозию, подсохнуть, образуя чешуйки, или оставить после себя временную гиперпигментацию (депигментацию). Пузырьки наблюдают при таких заболеваниях, как ветряная оспа, экзема, дерматит. Пузырь — полостной элемент, подобный пузырьку, но большей величины; иногда его диаметр достигает 3 —5 см и более; расположен в верхних слоях эпидермиса и под эпидермисом. Содержимое пузырей может быть серозным, кровянистым и гнойным. Пузыри встречаются при таких заболеваниях, как пузырчатка, стрептококковое импетиго, эпидермофития стон и др. Гнойничок (пустула) — полостной островоспалительный элемент с гнойным содержимым. Гнойничок полушаровидной формы, размером от 1 до 10 мм, зеленовато-желтого цвета, окружен воспалительным венчиком. Он может образоваться первично или вторично из пузырьков либо воспалительных узелков. Наиболее часто гнойнички локализуются в области волосяных фолликулов. Потница и опрелость Потница и опрелость — незаразные заболевания кожи, возникающие чаще всего при неправильном уходе за ребенком. Потница — раздражение кожи, вызванное скоплением нота под эпидермисом; может возникнуть у ребенка при чрезмерном его укутывании, редком купании. При потнице на коже туловища, в складках и соприкасающихся поверхностях, на коже затылка и волосистой части головы обычно одновременно возникают множественные гнойнички размером с булавочную головку, бывают окружены незначительным воспалительным ободком. Для предупреждения потницы ребенка надо регулярно купать, использовать современные средства ухода за кожей (высокоочищенное минеральное масло, крем, присыпки, салфетки), не кутать при пеленании, своевременно менять памперсы (подгузники). Полезны воздушные ванны, во время которых дети лежат раздетыми в теплой комнате, а в летнее время года — на воздухе в тени. Опрелость — покраснение, слущивание кожи, появление трещин в ее складках. Возникает у детей в тех случаях, если им долго не меняют мокрую одежду, пеленки, редко купают их. Чаще всего опрелость появляется в паховых складках, подмышечных ямках,на шее, за ушами Кожу малыша в этих случаях рекомендуется обработать детским кремом, который, оказывая бактерицидное действие на микрофлору, препятствует образованию излишней влаги и естественных выделений. При сухости кожных покровов и образовании на ней <корочек», рекомендуется протирать такие места маслом, которое увлажняет кожу, хорошо впитывается и не препятствует естественному дыханию кожи. Гнойничковые заболевания Кожа детей легко загрязняется, во время игры или работы на участке, в саду, огороде. Пыль, грязь и содержащиеся в них микроорганизмы — стафилококки и стрептококки — внедряются в кожные бороздки, углубления и неровности. Грязь раздражает кожу, вызывает зуд и расчесы, через которые, так же как через царапины, ссадины и раны, гноеродные микроорганизмы проникают в глубь кожи, нередко вызывая гнойничковые заболевания Они чаще всего протекают в виде стрептодермии и стафилодермии. Стрептодермии — это гнойничковые поражения кожи, вызванные стрептококками; характеризуются поверхностным поражением гладкой кожи и ее складок (импетиго, заеда, паронихия). Импетиго (от лат. impetus — внезапный) отличается высокой контагиозностью и характеризуется высыпанием пузырьков на покрасневшем фоне. На месте проникновения гноеродного микроорганизма, чаще на открытых частях тела; углы рта (заеда), за ушами, валик ногтя (паронихия) — образуется сначала красное пятно или припухание, а затем пузырек размером от булавочной головки до десяти копеечной монеты. Вскоре пузырек превращается в гнойничок, который при подсыхании докрывается тонкой желто-оранжевой корочкой («медовая корка»). Рядом образуются новые пузырьки и корки. Заболевание легко переходит не только с одного места кожи на другое, но и от одного ребенка к другому, поэтому больного надо отделить от других детей. Стафилодермии — гнойничковые заболевания, вызываемые стафилококками; характеризуются поражением придатков кожи (фолликулы волос, потовые и сальные железы). Фолликулит — воспалительное поражение волосяного мешочка. Заболевание характеризуется появлением небольших, величиной 1 —2 мм гнойничков, пронизанных в центре волосом и окруженных узкой розовой каймой. При благоприятном течении через 3—4 дня содержимое гнойничков подсыхает, образуются желтоватые корочки, после отпадения которых на коже не остается следов (рис. 27, а). Фурункул (чирей) — острое воспаление волосяного фолликула, сальной железы и подкожной жировой клетчатки. За 3—5 дней фурункул увеличивается, достигая размеров лесного ореха и больше. Кожа в области фурункула краснеет, истончается. После вскрытия в центре видны омертвевшая ткань и язва, после заживления которой остается рубец. Если в ранних стадиях развития фурункула принять необходимые меры (наложение чистой ихтиоловой повязки, физиотерапевтическое лечение и др.), он может рассосаться, и тогда рубец не образуется (рис. 27, б). К 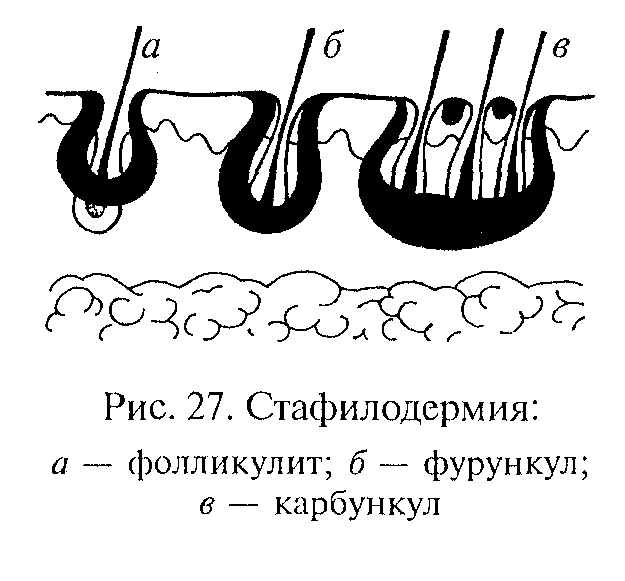 арбункул — нагноение нескольких фолликулов, расположенных рядом. Воспаляются большие участки подкожной жировой ткани. Наблюдаются недомогание, головные боли, повышается температура тела Особенно опасно, если карбункул образуется на лице, так как гнойный процесс может проникнуть в оболочки мозга (рис. 27, в). арбункул — нагноение нескольких фолликулов, расположенных рядом. Воспаляются большие участки подкожной жировой ткани. Наблюдаются недомогание, головные боли, повышается температура тела Особенно опасно, если карбункул образуется на лице, так как гнойный процесс может проникнуть в оболочки мозга (рис. 27, в). При гнойничковых заболеваниях не рекомендуется давать детям шоколад, мед, варенье, конфеты, острые продукты и копчености. Для предупреждения гнойничковых заболеваний необходимо повышать общую сопротивляемость организма, обеспечивать полноценное питание с достаточным количеством витаминов, правильный режим, выполнять гигиенические правила ухода за кожей и одеждой. Грибковые заболевания Ряд кожных заболеваний возникает в результате попадания в кожу микроорганизмов, называемых грибками. Эти возбудители паразитируют на коже людей и ряда животных, нередко поражая также волосы и ногти. Передаются грибковые заболевания от больного животного или человека, а также через предметы, бывшие в употреблении у больных: головные уборы, перчатки, белье, игрушки, книги, расчески, ножницы и т.д. Заражению способствуют царапины, ранки, трещины и другие повреждения кожи. Встречается несколько разновидностей грибковых заболеваний. Трихофития (от греч. trichos — волос, phyton— растение) в быту называется стригущим лишаем. Источником заболевания является больной человек или вещи, которыми он пользовался. Некоторые разновидности болезни передаются от животных (лошадь, рогатый скот, собака). Страдают главным образом дети, чаще мальчики в возрасте от 4 до 15 лет. Инкубационный период заболевания составляет от нескольких дней до 1,5 мес. При заболевании могут поражаться и гладкая кожа, и волосистая часть головы, и ногти. На коже, чаще всего лица, шеи и рук, образуются резко ограниченные зудящие розовато-красные круглые пятна. Они имеют наклонность к распространению, могут сливаться между собой и в дальнейшем сопровождаются шелушением. На голове поражается как кожа, так и волосы. Грибы внедряются в волосяные мешочки, а оттуда в волосы, которые теряют блеск, становятся матовыми, как бы запыленными, легко обламываются. Кожа пораженной части головы покрывается серовато-белыми чешуйками. При поражении ногтей в толще их образуются сероватые или желтоватые пятнышки. Ногти теряют свой блеск, становятся ломкими, края их легко крошатся. При микроскопическом исследовании пораженных отделов кожи, волос и ногтей обнаруживают в них колонии грибов. Своевременное и правильное лечение способствует благоприятному исходу заболевания, а рост волос в пораженных местах восстанавливается. Чесотка — болезнь, возникающая вследствие проникновения под верхний слой кожи рук, ног, а иногда и туловища чесоточного клеща. Чесоточный клещ принадлежит к семейству членистоногих. В 95 % случаев заражение происходит при длительном и тесном контакте с больным человеком. Непрямая передача заражения возможна через одежду и постельные принадлежности. Естественная жизнестойкость клеща, извлеченного из кожи человека, довольно слабая: взрослые формы живут не более 2 суток при температуре 22 °С. При температуре, превышающей 55 °С, клещ погибает в течение 10 мин. Термическая обработка вещей (стирка белья и постельных принадлежностей при температуре воды, превышающей 55 °С) практически устраняет возможность непрямой передачи возбудителя. Взрослая оплодотворенная самка клеща, попадая на поверхность кожи, примерно в течение часа пробуравливает с помощью коготков на концах ее передних ног роговой слой эпидермиса, проделывая вертикальные отверстия. Затем параллельно поверхности кожи она роет S-образные чесоточные ходы. Самка продвигается в чесоточном ходе со скоростью до 5 мм в сутки. Спустя несколько часов после образования хода она начинает откладывать по 2—3 яйца в сутки. Через 3—4 дня после кладки яиц из них образуются личинки, которые покидают чесоточный ход, пробуравливают кожу и выходят на ее поверхность и возвращаются в эпидермальный слой кожи. Излюбленные места чесоточного клеща — кисти рук, участки с наиболее тонкой, нежной кожей между пальцами, на сгибах суставов, внизу живота Весь цикл развития половозрелого клеща происходит примерно за 10— 14 дней. Продолжительность жизни паразита может достигать 2 мес. Больной чесоткой немедленно должен быть изолирован от окружающих. Нательное и постельное белье больных кипятят, а одеяла, матрацы, подушки и верхнее платье подвергают химической дезинфекции или проветривают в течение 10— 12 дней. Переболевшие дети допускаются в коллектив только после полного излечения. ГИГИЕНА ОРГАНОВ МОЧЕВЫДЕЛЕНИЯ. ГИГИЕНА ПОЛОВЫХ ОРГАНОВ Анатомо-физиологические особенности выделительной системы В процессе жизнедеятельности организма образуются продукты распада — шлаки, которые, являясь вредными для организма, должны своевременно удаляться из него. Они поступают из тканей в кровь, а затем в органы выделения. Самая значительная их часть выделяется почками в составе мочи, а меньшая — через кожу и дыхательные пути. Благодаря мочевыделительной системе в организме происходит удаление воды и остаточных продуктов азотистого обмена, электролитов, поддерживается постоянство осмотического давления, ионного состава внутренней среды и кислотно-щелочного равновесия. Кроме того, в почках вырабатываются эритропоэтин, ренин, урокиназа и местные тканевые гормоны (кинины, простагландины), осуществляется преобразование витамина D в активную форму под влиянием фермента 1 альфа-гидрокиназы. Мочевыделительная система включает в себя почки, мочеточники, мочевой пузырь и мочеиспускательный канал. У детей система органов мочевыделения имеет ряд особенностей, которые необходимо учитывать при уходе за ребенком в процессе его роста и развития. Функциональная деятельность почек у детей протекает более интенсивно, чем у взрослых (табл. 19). Таблица 19 Суточная потребность детей дошкольного возраста в воде и объем выделяемой мочи
Ориентировочно у здорового ребенка суточное количество мочи можно подсчитать по формуле: 600 + 100 (n — 1), где 600 — среднее суточное количество мочи, выделяемое ребенком 1-го года жизни, n — возраст ребенка. Большая частота мочеиспускания у детей раннего и дошкольного возраста связана с малой вместимостью мочевого пузыря при относительно большом количестве образующейся мочи. Цвет и прозрачность мочи во многом определяются характером принимаемой пищи и состоянием почек и мочевыводящих путей. Цвет мочи может варьировать от желтоватого до соломенно-желтого и темно-желтого. Наличие в моче микроорганизмов может свидетельствовать о наличии заболеваний одного или нескольких отделов мочевой системы. У детей грудного возраста акт мочеиспускания непроизвольный, и только с возрастом он начинает регулироваться сознанием и волевыми усилиями. При наполнении мочевого пузыря происходит повышение давления на его стенки, что вызывает сокращение мышечной оболочки пузыря и расслабление сжимателей (сфинктеров). Формирование условного рефлекса и навыков опрятности можно начинать с 5—б мес. детей 8—9 мес уже сажают на горшок (через 10— 15 мин после очередного приема пищи и сразу после сна). К концу 1-го года жизни в периоды бодрствования ребенок должен проситься на горшокУстойчивый навык пользоваться горшком закрепляется обычно на 2—З-м году жизни. При правильном воспитании здоровые дети к концу 1-го — началу 2-го года жизни просятся на горшок, однако во время сна, увлекательных игр, волнения непроизвольное мочеиспускание может наблюдаться у детей до трехлетнего возраста. | |||||||||||||||||||||||||||||||||||||||||||||||
