Word форматирование документа
 Скачать 346 Kb. Скачать 346 Kb.
|
|
ОРТОПЕДИЧЕСКАЯ СТОМОТОЛОГИЯ  Московский Государственный Медико-Стоматологический Университет Кафедра медицинской информатики Тема: «Word форматирование документа» Выполнил студент 3 группы, 1 курс ФСПО Мелешко Степан Москва 2021 ГЛАВА 7. ОРТОПЕДИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПАТОЛОГИЕЙ ПАРОДОНТА Понятие "пародонт" объединяет комплекс анатомических образований: десну, периодонт, костную ткань альвеолы и цемент корня зуба, имеющих общие источники иннервации и кровоснабжения, составляющих единое целое, связанных общностью функции и происхождения. В собирательное понятие "болезни пародонта" входят заболевания, при которых поражается комплекс тканей пародонта. Заболевания тканей пародонта являются одним из основных массовых поражений зубочелюстной системы. Пародонтит поражает лиц с 11-12-летнего возраста (8-10 %), наиболее интенсивного развития достигает в возрасте старше 20-30 лет (60-65 %). По данным ВОЗ, заболевания пародонта занимают второе место после кариеса, а после 40 лет встречаются даже чаще, чем кариес. Болезни пародонта по своему происхождению, механизму развития, клиническому течению довольно разнообразны. Одни заболевания протекают преимущественно с проявлением хронического или острого и подострого воспаления, другим присущи дистрофические изменения. В пародонте могут одновременно развиваться глубокие воспалительные, деструктивные и дистрофические процессы, а также заболевания, которые носят опухолевый или опухолеподобный характер. Такое разнообразие форм и характера течения обусловило создание классификации болезней пародонта. В 40-50-е годы в нашей стране широко пользовались классификациями, разработанными А.И. Евдокимовым, И.Г. Лукомским, И.О. Новиком, Е.Е. Платоновым, Я.С. Пеккером, позже появилась классификация ММСИ, Н.Ф. Данилевского, Г.Д. Овруцкого, I Ленинградского медицинского института и др. Классификация болезней пародонта чрезвычайно важна для практической пародонтологии. Определяют форму, тяжесть патологических изменений и место нозологической единицы в классификации. В течение многих десятилетий для обозначения болезней пародонта применяли термин "пародонтоз", так как считалось, что изменения в пародонте являются следствием нейрососудистых изменений и атеросклероза. Воспаление рассматривали как предпародонтозное состояние или осложнение пародонтоза. Было предложено несколько классификаций пародонтоза, в которых различали начальную и развившуюся стадии, пародонтоз и пародонтальный синдром при обнаружении соматической патологии и др. Частое обнаружение воспаления при пародонтозе привело к выделению дистрофической и воспалительно-дистрофической форм пародонтоза. Стремление учесть этиологический фактор (местный или общий) привело к выделению травматической, диабетической и ряда других "пародонтопатий" (классификации Е.Е. Платонова, ARPA). Во всех классификациях болезней паро-донта игнорировалось воспаление как самостоятельная и наиболее распространенная форма патологии. В настоящее время возможно четкое разграничение первично воспалительных и дистрофических заболеваний пародонта, самостоятельных форм, а не осложнений "пародонтоза". Это потребовало отказаться от изучения болезней пародонта с позиций исключительно "пародонтоза". После многолетних и разносторонних исследований (клинико-рентгено-логических, гистологических, морфологических, иммунологических и др.) Т.И. Лемецкая в 1980-х годах. опубликовала классификацию болезней паро-донта, которая была принята с изменениями на XVI Всесоюзном пленуме Научного общества стоматологов (1983) и рекомендована для использования в лечебной, научной и педагогической работе. Принцип построения этой классификации соответствует патологическим процессам: воспаление, дистрофия, пародонтолиз, новообразование. 7.1. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА Гингивит и пародонтит являются самостоятельными нозологическими формами заболеваний пародонта и вместе с тем представляют собой стадии развития воспаления в тканях пародонта. Гингивит при длительном существовании (без устранения этиологического фактора) завершается полным разрушением зубодесневого соединения и переходит в пародонтит, когда в патологический процесс вовлекаются костная ткань альвеолы и периодонт зуба (рис. 7-1). При очаговом (локализованном) пародонтите воспалительно-дистрофические процессы тканей пародонта определяются в отдельных зубах или их группах и локализуются в пределах тканей пародонта. В возникновении очагового пародонтита основную роль играют местнодействующие факторы: микробная бляшка, образование под- и наддесневых зубных отложений, от сутствие межзубных контактов, нависающие края пломбы, некачественно изготовленные зубные протезы, аномалии положения и формы зубов, патология прикуса, хроническая травма и перегрузка зубов. Экзогенные факторы (плохой гигиенический уход, курение) также влияют на функциональное состояние тканей пародонта. Большую роль играют профессиональные вредности, стрессы, травмы и вредные привычки. Острый очаговый пародонтит начинается с появления самопроизвольной, слабоинтенсивной боли при жевании, зуда и кровоточивости десен, подвижности зуба или группы зубов. Предшествуют ему, как правило, гингивиты различной этиологии или врачебное вмешательство. На рентгенограммах отмечают расширение периодонтальной щели. 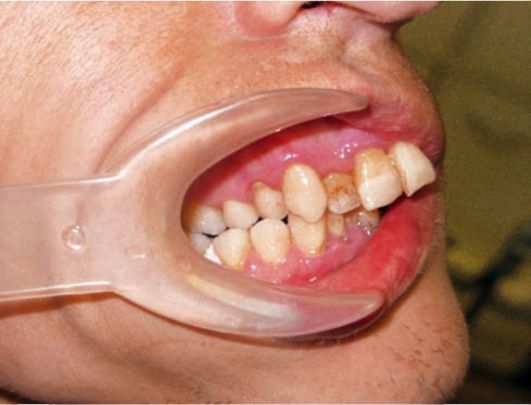 Рис. 7-1. Клинические признаки гингивита Генерализованный пародонтит - это деструктивно-воспалительное заболевание, поражающее обе челюсти и характеризующееся воспалительным процессом в пародонте и деструктивным процессом в костной ткани альвеолярного отростка, альвеолярной части и тела челюсти. Заболевание имеет в основном эндогенный характер. Ведущая роль в развитии пародонтита отводится сосудисто-нервным нарушениям в челюстно-лицевой области. Определенную роль в происхождении пародонтита играют иммунологические сдвиги в организме. Пародонтоз является первично дистрофическим заболеванием со своей клинико-рентгенологической, патоморфологической картиной и причинными факторами, среди которых нужно отметить гипоксию и нарушение микроциркуляции, развивающиеся первично, а не в результате воспаления. Некоторые зарубежные и отечественные авторы вводят дополняющие характеристики: "быстро прогрессирующий" пародонтит, "агрессивные" формы пародонтита, отмечая, что агрессивное течение пародонтита встречается в небольшом проценте всех случаев воспаления пародонта. Пародонтолиз характеризуется неуклонным прогрессированием патологических изменений в пародонте. Отмечают дистрофию, дегенерацию, воспаление, аутолиз, апоптоз, разрушение тканевых структур и костной ткани, как при некоторых синдромах (Папийона-Лефевра и др.), нейропении, гаммагло-булинемии, некомпенсированном сахарном диабете 1-го типа и др. Пародонтома представляет собой доброкачественное опухолеподобное образование - увеличение объема тканей пародонта. Пародонтомой называют заболевания различного происхождения, не имеющие общего патогенеза. Значение клинической классификации состоит и в том, что каждой нозологической форме соответствует строго определенный регламент лечебных воздействий. В вопросе этиологии заболеваний пародонта доминируют два фактора: общий и местный. К общим этиологическим факторам можно отнести: • гормональные нарушения и заболевания (сахарный диабет, синдром трисомии G, синдром Папийона-Лефевра, нарушения гипофизарно-адреналовой системы); • нарушения метаболических процессов, сопровождающихся генерализованным поражением сосудистой сети всего организма, приводящих к микроангиопатиям в пародонте (гипертоническая болезнь, атеросклероз, инфекционные заболевания); • заболевания нервной системы (эпилепсия, парафункции и др.), заболевания крови, генетическая предрасположенность и наследственные болезни, аллергические заболевания, выраженные общие дистрофические процессы, снижающие иммунитет и приводящие к изменению защитных сил организма. К местным факторам относятся: • плохой гигиенический уход за полостью рта; • курение табака; • профессиональные вредности. К ним также можно отнести патогенную флору в полости рта, образование бактериальных токсинов (кариозные зубы, корни, хронический тонзиллит и др.), различные виды нарушения артикуляционного равновесия, некачественное изготовление зубных протезов, аномалии положения и формы зубов, патологии прикуса. Следовательно, можно говорить о полиэтиологическом генезе заболеваний пародонта зубов (рис. 7-2). Сила жевательного давления, действующая на зуб, трансформируется на связочный аппарат, клеточные элементы, сосуды периодонта и передается на внутреннюю поверхность стенки альвеолы, губчатое вещество и наружную компактную пластинку. Под влиянием функциональных нагрузок происходит деформация всех тканевых элементов пародонта и в первую очередь связочного аппарата периодонта и костной ткани. Функциональная нагрузка и возникающая при этом упругая деформация тканей пародонта являются функциональными раздражителями сосудистых и нервных элементов пародонта. В свою очередь, сосудисто-нервный аппарат играет важную роль в рефлекторной регуляции силы жевательного давления. При приложении к зубу вертикально направленной силы в стенках лунки возникают упругие деформации, вызывающие напряжение (сжатие) этих стенок, различное на разных уровнях. Предел упругости костной ткани зависит от строения костного вещества и степени его минерализации. Степень деформации костной ткани стенок лунок зубов определяется наличием соседних зубов. Сохранность контактных пунктов на апроксимальных поверхностях зубов способствует частичному перераспределению нагрузки с одного зуба на соседние и тем самым уменьшает степень деформации стенок лунки нагружаемого зуба. При нарушении контактных пунктов увеличивается деформация стенок лунок, горизонтальный компонент жевательного давления губительно действует на ткани периодонта. При этом в одних участках возникает чрезмерное сжатие, а в других - растяжение. При сжатии перио-донта происходит частичное или полное прекращение кровотока в отдельных капиллярах. В участках сжатия превалируют процессы резорбции. Если не снято постоянное давление в одном направлении, то процессы резорбции усиливаются и проявляются образованием периодонтального кармана, а затем и видимой убылью вершины стенок лунок зубов в участках сжатия. Резорбция костной ткани объясняется не только влиянием сил жевательного давления. Состояние костной ткани челюстей связано непосредственно с сосудистым руслом, зависит от обмена веществ всего организма, а также от состояния нервно-рецепторного аппарата и местного кровообращения. При пародонтите процесс резорбции стенок лунок протекает значительно быстрее, так как атрофия сочетается с воспалительным процессом в пародонте, ведущим к еще большей подвижности зубов.  Рис. 7-2. Этиологические факторы и осложнения при заболеваниях пародонта: а - аномалия уздечки языка; б - аномалия прикрепления уздечки верхней губы; в - веерообразное расхождение передних зубов; г - недогрузка и вертикальная деформация боковых зубов из-за отсутствия антагониста - нефункционирующее звено Степень деформации стенок лунок и нагрузка на пародонт возрастают, увеличивается амплитуда перемещения зуба, что в еще большей степени усугубляет атрофические процессы. На определенном этапе развития болезни функциональная перегрузка становится одним из ведущих факторов в патогенезе, в результате чего возникают травматическая окклюзия и травматическая артикуляция. Для различных групп зубов создаются функциональные условия существования. Различают функциональный центр, участок травматической окклюзии и нефункционирующее звено - атрофический блок. Функциональный центр - группа антагонирующих пар зубов, пережевывание пищи которыми происходит без травмы периодонта (за счет наличия физиологических резервных сил пародонта). Функциональный центр нестабилен и может перемещаться в зависимости от функциональной нагрузки. Из-за мобильности его еще называют относительным функциональным центром. Атрофический блок - нефункционирующее звено. Это зубы, не имеющие антагонистов. В пародонте и пульпе зубов, лишенных антагонистов, происходят атрофические процессы. В атрофическом звене чаще всего возникают деформации (феномен Попова-Годона). Участок травматической окклюзии - участок зубного ряда с наибольшим проявлением функциональной недостаточности (травматический узел). Зубы, образующие травматическую окклюзию, находятся в состоянии функциональной перегрузки. Участок травматической окклюзии по локализации бывает фронтальный, сагиттальный, фронтосагиттальный, парасагиттальный и перекрестный. Он может быть одиночным или множественным. Клинические симптомы - смещение зубов, деформация окклюзионной кривой и все симптомы, характерные для пародонтита. Воспаление в пародонте обусловлено в основном биологическим (микроорганизмы и их токсины) и травматическим (механическая, химическая и физическая травма) факторами. Кроме того, существуют и иные факторы повреждения пародонта, связанные с интоксикацией организма тяжелыми металлами, с аллергическими реакциями, проявлением дерматозов, вирусных и венерических болезней. Однако эти состояния подробно классифицированы и имеют строгие диагностические признаки и принципы лечения вне зависимости от того, обнаружены они на десне или в других отделах полости рта. Такой подход к рассмотрению наиболее распространенных воспалительных заболеваний пародонта обеспечивает эффективную профилактику гингивита и пародонтита, а также этиотропную и патогенетическую терапию. В основе развития заболеваний пародонта лежат сосудистые сдвиги в виде нарушения микроциркуляторного русла пародонта. С помощью современных методов исследования (реография, радиоизотопные методы и др.) показано, что инициирующим фактором в патогенезе являются нарушения микроциркуляции, приводящие вначале к функциональным, а затем и к органическим изменениям сосудистых стенок в тканях пародонта. Это приводит вначале к гипоксии тканей, а затем к значительным дистрофическим расстройствам. Кроме того, доказана извращенная или повышенная иммунологическая реактивность организма при пародонтите, что указывает на роль этого фактора в патогенезе заболеваний пародонта. Поэтому при составлении плана лечения основное внимание следует уделить этим нарушенным механизмам. Только при таком условии лечебные мероприятия будут носить патогенетический характер. Одной из причин заболеваний пародонта служит дефицит витаминов С, В, А, Е и др. Определенную роль в этиологии и патогенезе заболеваний пародонта играют заболевания желудочно-кишечного тракта, но в последнее время большое внимание уделяют иммунологическим аспектам в развитии болезней па-родонта. С ортопедической точки зрения определенный интерес в этиологии пародон-титов представляет хроническая микротравма пародонта или функциональная перегрузка. Под микротравмой понимают многократное однотипное механическое воздействие на зуб сил жевательного давления, превышающих пределы физиологического сопротивления тканей пародонта. Под воздействием этих сил не происходит повреждения анатомической целостности пародонта, но возникают нарушения функционального состояния его тканей. Эти нарушения проявляются в сосудистой системе периодонта, костной ткани и десны и со временем трансформируются в воспалительно-дистрофическую реакцию. Различают микротравму (перегрузку), обусловленную влиянием силы, не обычной по частоте и продолжительности воздействия, характеру, направлению и величине. Увеличение нагрузки на зуб и частичное изменение направлений ее действия возникают при изготовлении коронок, вкладок, пломб, мостовидных протезов, завышающих окклюзионные контакты. Наибольшая по направлению нагрузка развивается при применении опорно-удерживающего кламмера или аттачмена, а также при бруксизме. Во всех этих ситуациях пародонт отдельных зубов или групп зубов попадает в новые условия функционирования, что обусловливает развитие разнообразных компенсаторно-приспособительных реакций. Со временем наступает истощение компенсаторных механизмов, что приводит к воспалительно-деструктивным процессам в пародонте. Развитие воспалительного процесса под влиянием нарушений функции жевания начинается с изменений в сосудах периодонта с последующим переходом через вну-трикостные сосуды на ткани десны. Пародонтит, как правило, выступает следствием гингивита. При прогресси-ровании воспаления в десне происходит разрушение зубодесневого соединения, образуется пародонтальный карман. Эпителий десневой борозды замещается ротовым эпителием, который вегетирует в глубь десневого сосочка по направлению к периодонту. Распространению воспаления десны способствуют микроорганизмы зубного налета, отсутствие лечебных воздействий, а также изменение реактивности организма - снижение местного и общего иммунитета. Морфологические изменения при пародонтите наблюдаются во всех структурах пародонта. В десне определяются воспалительные инфильтраты, состоящие из лимфоцитов, плазматических клеток, тучных клеток в стадии дегрануляции. В строме десны выражены процессы плазморрагии, мукоидного набухания, дезорганизации соединительной ткани, лизис коллагеновых и арги-рофильных волокон. В эпителии отмечаются дистрофические изменения (вакуольная дистрофия), акантоз, вегетация тяжей в подлежащую соединительную ткань, явления паракератоза, атрофия эпителия и лейкоцитарная инфильтрация. Кровеносные сосуды десны, периодонта, костного мозга расширены, отмечаются явления склероза, гиалиноза средней оболочки, просвет сосудов сужен, периваскулярный склероз. Обнаруживают продуктивные васкулиты, флебэк-тазии. В костной ткани межзубных перегородок преобладает резорбция, редко определяется новая костная ткань. В процесс вовлекается и цемент корня зуба, появляются очаги деструкции, образование новых пластов цемента. Резко снижена активность ферментов. Во всех структурах десны отмечается низкое содержание сукцинатдегидрогеназы (СДГ), малатдегидрогеназы (МДГ), адено-зинтрифосфатаза (АТФазы), фосфатаз. В последние годы благодаря быстрому развитию клинической иммунологии внимание исследователей привлекли иммунологические аспекты болезней пародонта. Полученные данные свидетельствуют о значительных нарушениях в Т- и В-системах иммунитета. Определенное значение в патогенезе пародон-тита имеют аутоиммунные механизмы. Выявленная иммунопатология играет несомненную роль в воспалительно-деструктивном процессе пародонта, хотя пародонтит и тем более пародонтоз не являются типичными аутоиммунными заболеваниями. Повышение напряженности иммунологических процессов в начальных стадиях пародонтоза подтверждается повышением митотической активности клеточных элементов межзубных сосочков. Об иммунологических изменениях в околозубных тканях в начальных стадиях пародонтоза свидетельствуют также увеличение числа тучных клеток и наличие скоплений лимфоидных клеток (лимфоциты, плазмоциты, макрофаги). При пародонтите одно из ведущих мест принадлежит иммунологической системе тканей полости рта, связанной с общим иммунитетом, но обладающей и значительной автономией (Воложин А.И., 1993). Немаловажную роль в развитии заболеваний пародонта играет наличие генетических факторов, поэтому для многих аутоиммунных заболеваний характерна "семейственность". Наследственная предрасположенность к отдельным заболеваниям пародонта проявляется прежде всего по доминантному типу, когда признаки болезни обнаруживают в каждом поколении. Основную роль при этом играют наследуемые различия метаболизма и дифференциации тканей. В полной мере это, по-видимому, относится к различным видам патологии прикуса, имеющим в генезе заболевания пародонта большое значение. Касаясь роли перенесенных и сопутствующих заболеваний, гормональных расстройств, следует учесть, что они, снижая барьерную локальную резистентность пародонта, способствуют развитию аутосенсибилизационных механизмов и иммунологического процесса с резорбцией альвеолярной костной ткани челюстей. Особый интерес при заболеваниях пародонта представляет состояние местного иммунитета полости рта. В его формировании основная роль принадлежит иммуноглобулинам типов sIgA, IgE, продуцируемых местными лимфоидными элементами, и типов IgA, IgG гуморального происхождения, присутствующим в секретах. Содержание этих иммуноглобулинов при воспалительных процессах в пародонте, как правило, повышается, что отражает усиление местных гуморальных механизмов резистентности полости рта (Григорьян А.С., Грудя-нов А.И. и др., 2004). Как показали исследования Т.П. Калиниченко, А.И. Во-ложина и соавт. (1991), у лиц с интактным пародонтом уровень IgA составил в среднем 2,55 мг/100 мл, sIgA - 15,28 мг/100 мл, IgG - 22,86 мг/100 мл, IgE - 1,99 кЕ/л. Эти значения получены у разных лиц путем усреднения показателей, имеющих значительные индивидуальные колебания. К приобретенным факторам относят психоэмоциональный стресс, вторичные иммунодефициты, обменные, соматические и психосоматические заболевания, беременность, травмы пародонта и травматическую окклюзию, а также ряд социальных и экологических факторов (хроническое напряжение, социально-экономическая незащищенность и др.). Известно, например, что стресс может влиять на скорость распространения бактериальной инфекции. Клинические проявления пародонтита многообразны и характеризуются тремя ведущими симптомами: • глубиной зубодесневого кармана; • степенью резорбции костной ткани; • развитием подвижности зубов (Иванов В.С., 1989; Григорьян А.С. и др., 2004). По течению пародонтит различают: острый, хронический. |
