Методичка ВНЧС 2018docx 2. Заболевания височнонижнечелюстного сустава
 Скачать 1.56 Mb. Скачать 1.56 Mb.
|
|
Артрит височно-нижнечелюстного сустава Артрит височно-нижнечелюстного сустава – поражение элементов сустава воспалительного характера. Воспалительные поражения сочленения по этиологии можно разделить на инфекционные и травматические артриты, которые могут иметь острое или хроническое течение. Травматические артриты развиваются при острой (удар, ушиб) и хронической (бруксизм, сильное сжатие челюстей при выполнении тяжелых работ, потеря боковых зубов, нерациональное протезирование с изменением высоты прикуса) травме сустава. При наличии постоянного травмирующего агента происходит постоянное травмирование внутрисуставного диска, хрящевого покрова суставной головки и суставной поверхности нижнечелюстной ямки. В результате этого развиваются кровоизлияния в сустав, трещины и переломы костных структур, разможжение тканей сустава с последующим развитием воспалительных и деструктивных процессов. Чаще наблюдаются у лиц молодого возраста. Инфекционные артриты височно-нижнечелюстного сустава К этой группе относят болезни суставов, при которых четко прослеживается связь с инфекционным началом. Классификация инфекционных артритов. Инфекционные артриты подразделяются на острый бактериальный (септический) и реактивный (асептический) артрит. Острый бактериальный артрит может вызываться специфической (туберкулезный, гонорейный, сифилитический, актиномикотический) и неспецифической инфекцией. Острый бактериальный артрит Возбудители острого бактериального (септического, гнойного) артрита: золотистые стафилококки, стрептококки и грамотрицательные бациллы. Причины: • одонтогенные и неодонтогенные воспалительные процессы челюстно-лицевой области (абсцессы, флегмоны, фурункулы, карбункулы); • локализация первичного инфекционного очага в легком, кишечнике, желчном пузыре, мочевыводящих путях; • хирургические вмешательства у больных с нарушениями иммунной системы; • возникновение метастатических артритов у пожилых лиц при наличии сахарного диабета, злокачественных новообразований, уремии, ревматоидного артрита, кристаллического синовита; • прием иммунодепрессантов. Симптомы инфекционного артрита височно-нижнечелюстного сустава Болезнь начинается остро, как правило, в одном из височно-нижнечелюстных суставов. Первый клинический признак – боль, усиливающаяся при малейшей попытке движения нижней челюсти. Боль иррадиирует в ухо, височную область, шею. При внешнем осмотре отмечается локальная гиперемия кожи с повышением температуры, отек. Пальпация области сустава и суставной головки вызывает резкую болезненность. Открывание рта ограничено или невозможно, боковые движения нижней челюсти отсутствуют. Прикус вынужденно открытый, так как смыкание зубов резко усиливает боль в суставе. Имеют место общие симптомы интоксикации. Лабораторные показатели крови указывают на наличие острого воспалительного процесса в организме. В течение 3-4 суток от начала заболевания в полости сустава может появиться гнойный экссудат и выделен возбудитель. При рентгенологическом исследовании височно-нижнечелюстного сустава единственным симптомом может быть полное нарушение функции. При гнойном артрите только на 10-14 день от начала болезни можно обнаружить незначительное сужение суставной щели и ограниченный остеопороз костных отделов суставных поверхностей. Лечение инфекционного артрита височно-нижнечелюстного сустава В острой стадии: 1. Создание покоя для сустава (иммобилизация нижней челюсти с помощью межчелюстного лигатурного связывания и разгрузочного пелота, челюстная высококалорийная, витаминизированная диета). 2. Антибиотикотерапия с учетом чувствительности к ним микробной флоры. 3. Нестероидные противовоспалительные препараты (вольтарен, индометацин, ибупрофен, артрекс). 4. Антигистаминные препараты (димедрол, супрастин, тавегил). 5. Седативные и нейролептические препараты (микстура Бехтерева, элениум, триоксазин). 6. Физиотерапевтическое лечение: электрофорез с новокаином, фонофорез с гидрокортизоном, синусоидальные модулированные токи, диадинамические токи, лазеротерапия. 7. Местно: аппликации 20% димексида с добавлением гидрокортизона, анальгина. 8. В гнойной стадии - аспирация гноя через широкую пункционную иглу и внутрисуставное введение антибиотиков, при необходимости – хирургическое дренирование сустава. Подострая стадия (через 2-3 недели) Терапия, направленная на восстановление разрушенных тканей сустава, профилактика образования грубых рубцовых изменений: • препараты, улучшающие микроциркуляцию: Но-шпа, никошпан, трентал; • биогенные стимуляторы: ФИБС, алое, гумизоль, бешофит; • антиоксидантные комплексы, витамины; • ферменты: лидаза, ронидаза. Физиотерапевтическое лечение: электрофорез лидазы на 20% димексиде, тепловые процедуры: грязевые, парафиновые или озокеритные аппликации. Целесообразно чередование электрофореза с тепловыми процедурами. Лечебная физкультура, состоящая из комплекса упражнений для мимических и жевательных мышц, лечебный массаж лица. Реактивные артриты височно-нижнечелюстного сустава Реактивные артриты – группа воспалительных болезней суставов, при которых четко определяется патогенетическая связь с конкретной инфекцией, но в пораженном суставе возбудитель заболевания и соответствующие инфекционные агенты отсутствуют. Источники поражения сустава: стрептококковая, хламидийная, иерсиниозная, дизентерийная и сальмонеллезная инфекция, аденовирусная инфекция, одонтогенная и носоглоточная инфекция. Симптомы реактивных артритов височно-нижнечелюстного сустава 1. Хронологическая связь с инфекцией (возникают одновременно с эпизодом инфекции или спустя 1-2 недели). 2. Наличие других признаков системного процесса. 3. Острое начало, яркие клинические проявления, полное обратное развитие после устранения основной причины заболевания. 4. При обострении дремлющей инфекции (ОРВИ, ангина и др.) возможны рецидивы реактивного процесса в суставах. 5. При сальмонеллезных, иерсиниозных и дизентерийных артритах суставному синдрому чаще предшествуют кишечные проявления. Отличается от септических более легким течением и отсутствием признаков гнойного экссудата в суставной полости. Лечение реактивных артритов соответствует лечению бактериальных артритов. Однако, назначение антибактериальных препаратов бывает целесообразным только при выявлении инфекционных очагов, поддерживающих реактивное воспаление в суставах. Неспецифические артриты Ревматический артрит Ревматизм – инфекционно-аллергическое заболевание, характеризующееся поражением соединительной ткани с преимущественной локализацией процесса в сердце. Развивается через 1-6 недель после стрептококковой инфекции верхних дыхательных путей. Процесс обычно локализуется в обоих височно-нижнечелюстных суставах, протекает с периодическими обострениями, сопровождается субфебрильной температурой, болью в обеих височно-нижнечелюстных, а также других, особенно крупных суставах. Реакция со стороны околосуставных тканей выражена слабо. Функция сустава нарушается. Под влиянием комплексного лечения воспалительные явления быстро идут на убыль. Ревматоидный артрит Ревматоидный артрит – хроническое аутоиммунное заболевание соединительной ткани с прогрессирующим поражением преимущественно синовиальных суставов по типу эрозивно-деструктивного полиартрита. Клинико-морфологическая сущность ревматоидного артрита определяется поражением синовиальной оболочки суставов, разрушением суставного хряща и субхондральной кости. Системность заболевания определяется возникновением ревматоидных узелков, генерализованной лимфаденопатией, спленомегалией, васкулитами, миопатией. Болезнь начинается с симметричного поражения мелких суставов кистей и стоп, неуклонно прогрессирует, носит упорный характер, поражая все суставы. Поражение ВНЧС при ревматоидном артрите развивается у 27% больных. Основные клинические признаки: артралгия, утренняя скованность, шумовые реакции в области сустава, ограничение подвижности нижней челюсти, невозможность длительно пережевывать пищу. В дальнейшем возникают окклюзионные нарушения и изменения прикуса. Характерные рентгенологические признаки – симметричный остеопороз суставных головок, сужение суставных щелей, исчезновение замыкательных пластинок, появление краевых узур, в дальнейшем изменяются размеры и форма суставных головок. Лабораторные показатели: гипохромная анемия, увеличение СОЭ, у 80% больных выявляется ревматоидный фактор. Лечение ревматоидных и ревматических артритов должно проводиться у ревматолога. Стоматологические лечение проводится в соответствии с принципами лечения артритов. Отличительной особенностью является то, что лечение не дает такого быстрого эффекта как при ревматическом артрите. Специфические артриты височно-нижнечелюстного сустава Туберкулезный артрит Туберкулезный артрит ВНЧС развивается в виде: • бактериально - метастатического процесса, при котором микробактерии туберкулеза попадают в синовиальную оболочку гематогенным путем из первичного очага в легком, кишечнике и т.д.; • реактивного – при отсутствии специфической инфекции в полости сустава (туберальный артрит Понсе): • костно-суставного, при котором туберкулезный процесс в суставе – продолжение туберкулезного остеомиелита суставной головки. Течение туберкулезного процесса в суставах длительное, вялое. Сопровождается умеренными локальными болями, ограничением функции сустава. Возможно развитие абсцессов с образованием свищей на коже лица и наружного слухового прохода. Рентгенологические признаки: • очаговый или диффузный остеопороз суставной головки, • разрушение кортикальных замыкающих пластинок, • сужение суставной щели, • развитие фиброзных спаек в суставе. Отличительной особенностью туберкулезного поражения является наличие слабой периостальной реакции на фоне резорбции суставных поверхностей. Диагностика. Окончательное доказательство туберкулезного процесса в суставе – обнаружение микобактерий туберкулеза в суставной жидкости или характерных туберкулезных гранулем в синовиальной оболочке. Другие данные, такие как эпидемиологический анамнез, положительные туберкулиновые пробы Манту подтверждают лишь зараженность туберкулезом. Лечение туберкулезного артрита Должно быть комплексным и включать консервативные и хирургические методы. Консервативное лечение проводится в специализированных фтизиоортопедических стационарах. На время проведения химиотерапии и других методов консервативного лечения больным показана иммобилизация нижней челюсти с разгрузкой сустава с последующим комплексом лечебной физкультуры, лечебным массажем лица и шеи. Хирургическое лечение: • радикально-профилактические операции (хирургическая обработка очага и ее тщательный кюретаж); • радикально-восстановительные операции (удаление внутрисуставных тканей пораженных туберкулезным процессом с замещением дефекта с помощью аллопластики или эндопротезов). Оперативное лечение проводится челюстно-лицевыми хирургами, а сроки и возможности проведения их в условиях челюстно-лицевых стационарах определяются совместно с фтизиатрами. Актиномикотический артрит височно-нижнечелюстного сустава Актиномикотический артрит с первичным вовлечением суставной капсулы является продолжением специфического процесса околосуставных мягких тканей, расположенных в околоушно-жевательной области. Клиника соответствует вялотекущему процессу с наличием первичных плотных, длительно развивающихся инфильтратов, синюшности кожных покровов, контрактуры жевательных мышц, периодическим обострением процесса с образованием свищей с «пышными» грануляциями, при абсцедировании характерен крошковатый гной. При ликвидации патологического процесса развивается тугоподвижность в суставе за счет рубцевания капсулы. Рентгенологические признаки появляются через 4-6 недель от начала заболевания. Наиболее характерный признак – формирование костной полости из несколько сливающихся очагов деструкции, с неровными, но довольно четкими контурами. Обширная периостальная реакция создает утолщение пораженного участка кости. Полость ограничивается массивным склеротическим валом. Вовлеченная в процесс суставная головка деформируется, имеются признаки ограничения функции сустава. Диагностика затруднена. Для подтверждения диагноза необходимо получить друзы актиномицетов из суставной жидкости или в биопсийном материале из суставной капсулы. Лечение актиномикотического артрита должно быть комбинированным и включать в себя консервативные и хирургические методы. Основная цель консервативного лечения заключается в повышении специфической и неспецифической резистентности макроорганизма. Хирургическое лечение заключается в выскабливании костных очагов и длительное заполнение их марлевыми йодоформными дренажами. При стойкой утрате функции нижней челюсти за счет развития фиброзного анкилоза показаны резекция суставной головки, эндопротезирование и артропластика. Гонорейный артрит развивается в течение первого месяца заболевания, но при осложненной форме течения гонореи, на фоне хронического уретрита, может появиться и в более поздние сроки. Заболевание начинается остро с возникновением резких болей, отека мягких тканей вокруг пораженного сустава, сужения слухового прохода, что приводит к снижению остроты слуха. Первично возникающая серозная форма воспаления быстро переходит в гнойную. Образуется инфильтрат. На рентгенограмме определяется расширение суставной щели. Заболевание характеризуется ранним образованием мышечной контрактуры, поражением хрящевых покровов суставных поверхностей и наклонностью к анкилозированию. Сифилитический артрит характеризуется вялым течением, мало выраженной болезненностью. Заболевание встречается крайне редко. Лечение больных с инфекционно-специфическими артритами направлено на ликвидацию основного заболевания и осуществляется соответствующими специалистами. Дисфункция височно-нижнечелюстного сустава Синдром дисфункции височно-нижнечелюстного сустава - один из самых трудных и противоречивых диагнозов, с которым приходится сталкиваться практикующим врачам-стоматологам. Около 57% пациентов, обращающихся за помощью к стоматологу, имеют те или иные жалобы на нарушение функции височно-нижнечелюстного сустава. От 14% до 29% детей и подростков страдают данным заболеванием. Разнообразие клинических проявлений дисфункции височно-нижнечелюстного сустава определяется полиэтиологичностью (множественными определяющими факторами) развивающихся в нем патологических изменений, что усложняет диагностику и лечение. 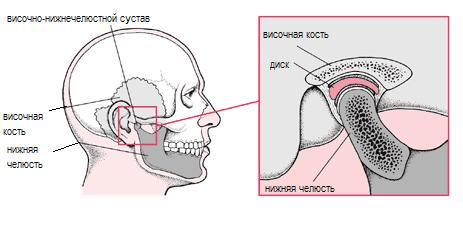 Самой частой причиной развития дисфункции ВНЧ-суставов является - стресс. Не менее распространенными причинами дисфункции ВНЧС являются ошибки стоматологов всех специальностей или несоблюдение пациентами рекомендаций специалистов. К примеру, неправильная постановка пломбы на жевательном зубе может нарушить симметрию в работе ВНЧ-суставов, привести к односторонним перегрузкам, затем смещению дисков, и наконец, к синдрому дисфункции ВНЧ-суставов. К другим возможным причинам заболевания относятся: травмы суставов длительные приёмы у стоматолога без перерывов на отдых (3 и более часов) снижение высоты прикуса вследствие потери зубов и их повышенной стираемости бруксизм (непроизвольное стискивание и скрежетание зубами) чрезмерные нагрузки при занятиях спортом приём некоторых гормональных противозачаточных средств! неправильный прикус и множество других причин… Поскольку дисфункция ВНЧ-суставов трудно поддаётся лечению, а многие стоматологи не имеют достаточной подготовки для оказания помощи таким пациентам, то пациенты не получают требуемой своевременной помощи и ходят от одного врача к другому, и не только стоматологам, но и к терапевтам, отоларингологам, невропатологам и другим специалистам. Некоторые специалисты предпочитают избегать таких пациентов, поскольку многие из них уже имеют ярко выраженные изменения в суставе, не поддающиеся консервативной коррекции. В США и Европе затраты на лечение дисфункции височно-нижнечелюстного сустава находятся на втором месте, уступая только терапии злокачественных опухолей. Это говорит о высокой актуальности данной проблемы. Поскольку существует много разных симптомов поражения ВНЧС, то поставить надлежащий диагноз трудно. Щелчки и другие шумы в височно-нижнечелюстном суставе Наиболее частый симптом поражения ВНЧС - щёлканье в суставе нижней челюсти. Эти звуки могут быть настолько громкими, что их могут слышать другие, когда вы жуете, зеваете или просто открываете рот. Боль в суставе при этом может быть, а может и не быть. Но одна вещь есть наверняка: если диск смещён (а это обычно имеет место), когда происходит щёлканье, то мышцы, которые перемещают нижнюю челюсть при жевании, напряжены больше, чем в норме. Эта напряженность приводит к болям в мышцах, лице, голове и шее. Головная боль Головная боль - один из наиболее частых симптомов патологии ВНЧС. Обычно головная боль при патологии ВНЧС располагается в висках, затылке и даже плечах (лопатках). Стискивание челюстей и скрежетание зубами могут быть симптомами патологии ВНЧС; эти симптомы вызывают мышечную боль, которая может быть причиной головных болей. Смещенный диск ВНЧС также может причинять боль в суставе, которая часто иррадиирует в виски, лоб или шею. Эти головные боли часто настолько сильны, что врачи принимают их и лечат (без особого успеха) как мигрени или патологию головного мозга. |
