Задача 21 Больной Е., 38 лет, поступил в клинику на третий день болезни с жалобами на высокую температуру до 39
 Скачать 1.45 Mb. Скачать 1.45 Mb.
|
|
Задача № 36 Больной К., 18 лет, иностранный студент. Поступил в инфекционную больницу 10.09 с диагнозом «грипп». При поступлении жаловался на головную боль , насморк, однократную рвоту, высокую температуру. Заболел 08.09, когда почувствовал недомогание, появились катаральные симптомы, кратковременный озноб, затем повысилась температура тела до 38 С, которая сохранялась в течение 12 часов и не купировалась после приема жаропонижающих средств. Последующее снижение температуры сопровождалось выраженной потливостью. Эпидемиологический анамнез. 28.08 приехал из Гвинеи, где были отмечены многочисленные укусы кровососущих насекомых, в частности комаров. Объективно: состояние больного средней тяжести, адинамичен. Температура тела – 38,3 С. Кожа темной окраски, слизистые оболочки розовые. Слизистая ротоглотки слегка гиперемирована, миндалины не увеличены, рыхлые. В легких с обеих сторон дыхание жесткое. Хрипов нет. Тоны сердца отчетливы, пульс – 102 уд./мин., ритмичный. АД – 100/70 мм.рт.ст.. Язык обложен густым белым налетом. Живот мягкий, безболезненный. Печень на 1,5 см ниже края реберной дуги. Пальпируется край селезенки. Симптом Пастернацкого отрицателен с обеих сторон. Лабораторные исследования. Кровь: Эритроциты – 3,95х1012/л, Нв-103 г/л, ц.п. – 0,8, тромбоциты – 117,0х106 /л, лейкоциты – 3,7х109/л, палочкоядерные нейтрофилы – 24%, сегментоядерные нейтрофилы – 54%, лимфоциты – 15%, моноциты – 6%, СОЭ 15 мм/ч. Сахар крови – 6,5 ммоль/л, мочевина – 8,3 ммоль/л, остаточный азот – 25 ммоль/л. Анализ мочи. Цвет с/желтый, уд. вес 1024, белок 0,033 0 /00 . Вопросы: Предварительный диагноз С какими заболеваниями следует провести дифференциальный диагноз Назначить исследования, необходимые для уточнения диагноза Назначить необходимые лечебные мероприятия Ответы: Тропическая малярия, завозная, трансмиссивная, типичная, среднетяжелой степени. Нормохромная анемия легкой степени тяжести Грипп. ОРВИ. Брюшной тиф. Сыпной тиф. Бруцеллез. 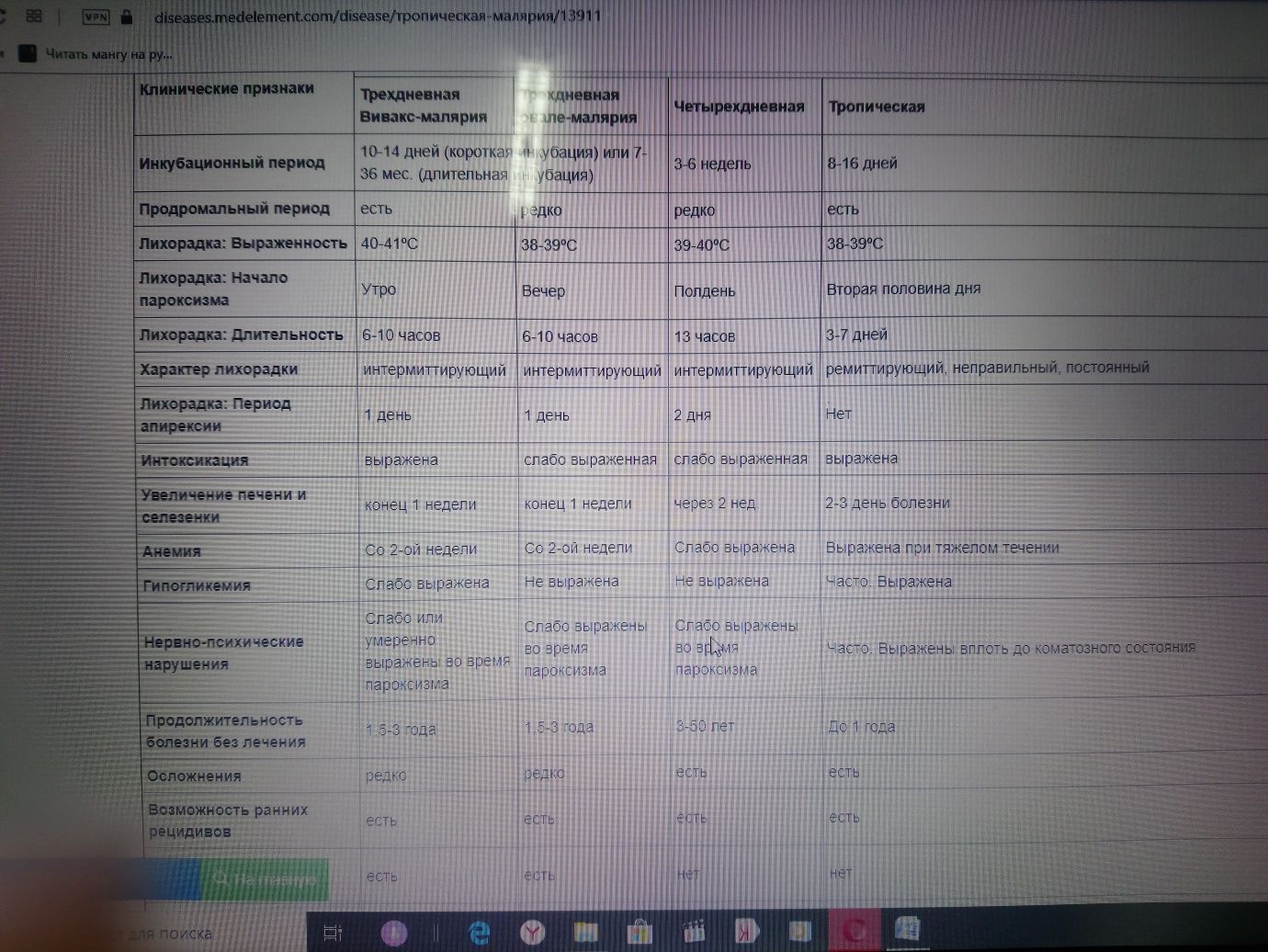 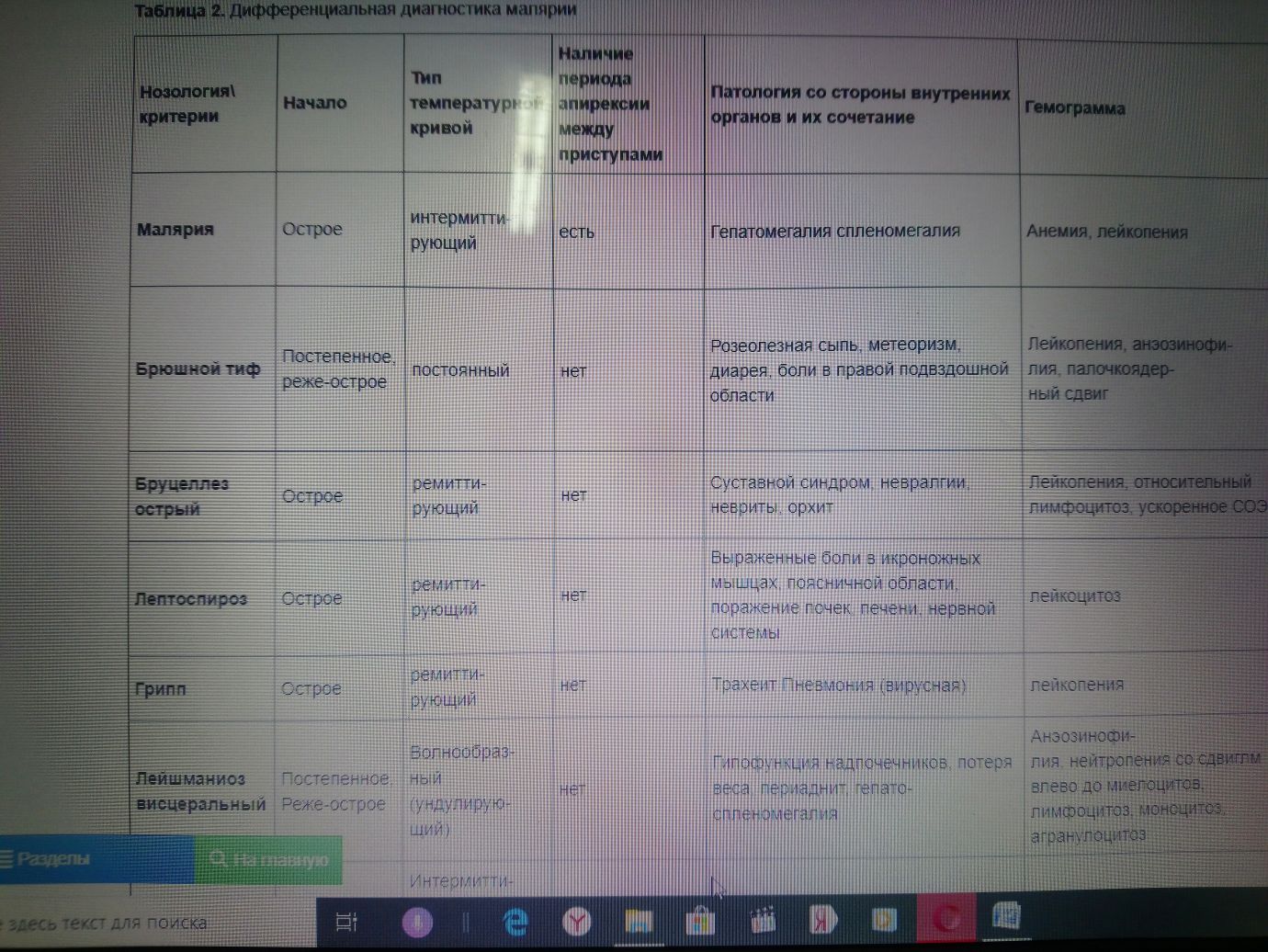 Анализ крови на малярию (мазок крови, «толстая капля»), сероиммунологические реакции на вирусы гриппа, ОРВИ, РСК, РНГА с риккетсиями Провачека, реакция Видаля, кровь на гемокультуру. Реакция Райта, Хеддельсона, РЭМА на бруцеллез. ОАК: • снижение количества эритроцитов, концентрации гемоглобина, анизо- и пойкилоцитоз; • увеличение содержания ретикулоцитов; • тенденция к тромбоцитопении, лейкопении с относительным лимфоцитозом, моноцитозом, может быть лейкоцитоз с нейтрофилезом (при тропической малярии); • увеличение СОЭ; • снижение гематокрита в зависимости от тяжести заболевания. ОАМ: • протеинурия (при развитии нефротического синдрома характерно для четырехдневной малярии); • цилиндрурия, эритроцитурия (при тропической малярии). Биохимические анализы крови: • повышение билирубина за счет непрямого (гемолиз эритроцитов); прямого (при развитии токсического гепатита); • повышение уровня аминотрансфераз (при развитии токсического гепатита); • повышение креатинина, остаточного азота, мочевины (при развитии ОПН); • гипогликемия (интоксикация); • повышение калия; • снижение бикарбонатов плазмы < 15 ммоль\л (метаболический ацидоз); • гиперлактатемия (лактат > 5 ммоль/л) Коагулограмма: снижение протромбинового индекса, антитромбина III, фибриногена В (при тропической малярии). Анализ СМЖ: повышение давления, содержание белка до 1-2 г/л (при тропической малярии). Микроскопия толстой капли и тонкого мазка: определение вида возбудителя, их возрастных стадий, уровня паразитемии. Инструментальные исследования УЗИ органов брюшной полости: спленомегалия, гепатомегалия, признаки острой почечной недостаточности (при тропической малярии); Рентгенография органов грудной клетки: признаки бронхита, пневмонии, отека легких (при тропической малярии); ЭКГ: признаки миокардита, диффузные изменения в миокарде. Этиотропная терапия гематошизотропными препаратами. Мефлохин 15 мг/кг веса или фансидар, фансимеф, метакельфин – 3 таблетки однократно. Инфузионная терапия с целью дезинтоксикации – внутривенно капельно до 1,5 литров в сутки (глюкозосолевые растворы, реополиглюкин). При развитии инфекционно-токсического шока глюкокортикостероиды, сердечно-сосудистые средства. Задача № 37 Больной 40 лет предъявляет жалобы на резкую слабость, ломоту во всем теле, сильную головную боль, кровоточивость десен, сыпь на коже туловища, конечностей. Заболел остро 4 дня тому назад, когда внезапно температура тела повысилась до 39 С, появилась резкая головная боль, слабость, боли в мышцах и суставах, лицо стало гиперемированым. Указанные жалобы сохранялись в течение двух дней. Участковый врач поставил диагноз «Грипп» и назначил жаропонижающие препараты, поливитамины, ремантадин. На 3-й день температура снизилась до 37,3 С, однако сегодня вновь повысилась до 39,1 С, появились боли в животе, кровоточивость десен, бледность кожи лица, тошнота, сыпь на коже. Жена больного вызвала карету скорой мед. помощи и больной был доставлен в стационар. Эпидемиологический анамнез: Неделю тому назад возвратился из Уганды, где находился в туристической поездке в течение 2-х недель. Во время пребывания посещал заповедники, неоднократно подвергался укусам клещей. Объективно: Состояние тяжелое. Сознание спутанное. Кожа бледная, лицо одутловатое, цианоз губ, акроцианоз. Обильная геморрагическая сыпь по всему телу, кровоизлияния на слизистых ротоглотки. Тоны сердца приглушены, ритмичны, ЧСС – 94 в мин., АД – 85/50 мм.рт.ст. Дыхание везикулярное, ослабленное, ЧДД – 20 в мин. Живот мягкий, умеренно болезненный во всех отделах. Симптомы раздражения брюшины отрицательны. Печень выступает на 2 см из-под нижнего края реберной дуги, слегка болезненна при пальпации. Моча насыщенная. Лабораторные исследования. Кровь: Эритроциты – 3,9х1012/л, Нв-120 г/л, ц.п. – 0,8, лейкоциты - 2,9х109/л, эозинофилы – 1%, лимфоциты – 13%, моноциты – 4%, СОЭ - 10 мм/ч. Вопросы: Предварительный диагноз С какими заболеваниями следует провести дифференциальный диагноз Назначить исследования, необходимые для уточнения диагноза Назначить необходимые лечебные мероприятия Ответы: Геморрагическая лихорадка Крым – Конго с геморрагическим синдромом, Менингококкцемия, лептоспироз, сыпной тиф, геморрагические лихорадки. 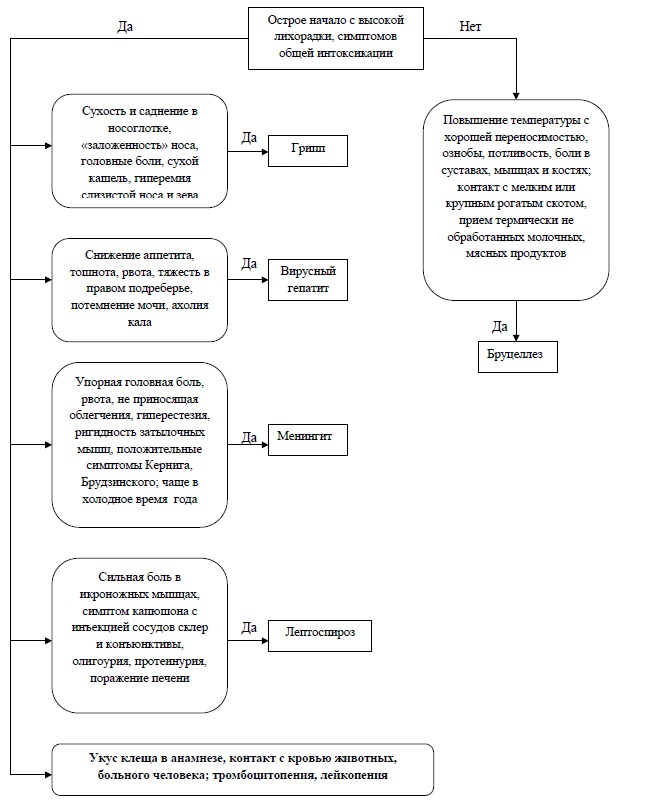 - Общий анализ крови: • выраженная лейкопения, лимфоцитоз с нейтрофильным сдвигом влево до палочкоядерных, тромбоцитопения, умеренная анемия, повышение СОЭ; - Общий анализ мочи: • в начальном периоде: незначительная альбуминурия, микрогематурия, цилиндрурия; • в периоде разгара —гематурия. - Коагулограмма: • При гиперкоагуляции: укорочение тромбинового времени до 10–15 с и времени свёртывания крови; повышение содержания фибриногена в плазме крови до 4,5–8 г/л, увеличение протромбинового индекса до 100–120%. • При гипокоагуляции: удлинение тромбинового времени до 25–50 с, времени свёртывания крови; снижение содержания фибриногена в плазме крови до 1–2 г/л, снижение протромбинового индекса до 30–60%). - Биохимический анализ крови: • уменьшение содержания общего белка в сыворотке крови (при профузных кровотечениях), гипоальбуминемия, гипербилилирубинемия, повышение активности АлТ и АсТ. - Анализ кала на скрытую кровь: • положительный при внутрикишечном кровотечении. Специфическая лабораторная диагностика [3]: • в периоде разгара: выявление РНК вируса ККГЛ методом ПЦР, антигена вируса или антител IgM методом ИФА; • в стадии реконвалесценции или недавно перенесенном заболевании, произошедшем в течение нескольких предыдущих месяцев: выявление антител (IgM + IgG); • при инфекции, перенесенной в течение последних двух лет: высокие титры IgG (при отрицательных IgM); • при давней инфекции, перенесенной более двух лет назад: низкие титры IgG (при отрицательных IgM) Бактериологическое и вирусологическое исследование крови. Серологическое исследование крови на геморрагические лихорадки, лептоспироз, сыпной тиф (РНИФ, РСК, РНГА, ИФА). Изоляция больного с соблюдением мер протвоэпидемической безопасности. Этиотропная терапия: рибаверин внутривенно; патогенетическая терапия, направлена на купирование инфекционно-токсического шока. Задача № 38 Больной 38 лет, поступил в инфекционное отделение с жалобами на высокую температуру, выраженную головную боль, резкую слабость. Заболел остро, 8 дней назад, когда внезапно появился озноб, повысилась температура тела до 39 С0, присоединились сильная головная боль, недомогание. Лихорадочный период продолжался в течение 3 дней, затем наступил период апирексии – 5 дней, после которого вновь появилась лихорадка до 38 С0, головная боль, озноб, недомогание в связи с чем каретой скорой помощи был доставлен в инфекционную больницу. Эпидемиологический анамнез: Житель сельской местности, проживает в частном доме. В домашнем хозяйстве имеет несколько коров. На теле животных обнаружены клещи. Объективно: Состояние тяжелое. Больной заторможен, бредит. Лицо гиперемировано. На коже шеи выявлена папула, окруженная участком гиперемии. В легких дыхание жесткое. Хрипов нет. Тоны сердца приглушены. АД 100/60 мм рт. ст., Пульс 108 ударов в минуту. Язык сухой, обложен у корня белым налетом. Живот мягкий, безболезненный при пальпации. Печень увеличена, пальпируется на 1,5 см из под края реберной дуги. Селезенка слегка увеличена. Симптом «поколачивания» болезненный с двух сторон. Менингиальные симптомы отрицательные. Лабораторные исследования: Кровь: Эритроциты – 3,3*1212, Hb – 112 г/л, Ц.п. – 0,8, лейкоциты – 9*109, Эозинофилы – 3, палочкоядерные нейтрофилы – 8, сегментоядерные нейтрофилы – 70, лимфоциты – 14, моноциты – 5, СОЭ 20 мм/час. Вопросы: Предварительный диагноз С какими заболеваниями следует провести дифференциальный диагноз Назначить исследования, необходимые для уточнения диагноза Назначить необходимые лечебные мероприятия Ответы: Клещевой возвратный тиф. Малярия, висцеральный лейшманиоз, геморрагические лихорадки, вшивый возвратный тиф. Мазок и толстая капля крови. Мазок пунктата костного мозга. Серологические методы диагностики: РНИФ, ИФА. Биологический метод (заражение морских свинок, белых мышей). Этиотропная терапия: тетрациклин по 0,3 г 4 раза в сутки или кефзол по 1,0 г 2 раза в сутки – в течение 5 дней. Патогенетическая терапия: инфузионная терапия с целью дезинтоксикации. Задача № 39 Больной 26 лет поступил с жалобами на повышение температуры до 40 С, озноб, сопровождающийся обильным потоотделением, слабостью. Считает себя больным в течение месяца, когда впервые повысилась температура до 38 С. Лихорадил 3 дня, температура повышалась до 40 С, сопровождалась ознобом, сохранялась в течение 2-3 часов, затем снижалась до субфебрильных цифр с обильным потоотделением. Все последующие дни температура не повышалась, беспокоило умеренно недомогание. Два дня тому назад температура вновь повысилась до 40 С, сохранялась в течение 4-5 часов с ознобом и с обильным потоотделением. Ничем не лечился. Бригадой скорой мед. помощи был доставлен в инфекционный стационар. Эпидемиологический анамнез: Житель Таджикистана, приехал в г.Волгоград 3 месяца тому назад. Объективно: Состояние средней тяжести. Сознание сохранено. Температура 37,3 С. Кожа чистая, бледная, влажная. Склеры субъиктеричны. Лимфоузлы не увеличены. Тоны сердца приглушены, ритмичны, ЧСС – 80 в мин. Пульс – 80 в мин. удовлетворительных качеств, ритмичный. АД –100/60 мм.рт.ст. Дыхание везикулярное, хрипов нет. ЧДД – 16 в мин. Живот мягкий, безболезненный, печень по краю реберной дуги, чувствительная при пальпации. Селезенка не увеличена. С-м Пастернацкого отрицательный с обеих сторон. Моча слабонасыщенная. Лабораторные исследования. Кровь: Эритроциты – 2,9х1012/л, Нв - 98 г/л, ц.п. – 0,8, лейкоциты – 4,9х109/л, палочкоядерные – 4%, сегментоядерные – 60%, эозинофилы – 1%, лимфоциты – 13%, моноциты – 4%, СОЭ - 20 мм/ч. Вопросы: Предварительный диагноз С какими заболеваниями следует провести дифференциальный диагноз Назначить исследования, необходимые для уточнения диагноза Назначить необходимые лечебные мероприятия Ответы: Трехдневная малярия, трансмиссивная, типичная, легкой степени тяжести, неосложненная нормохромная анемия средней степени тяжести Сыпной тиф, тифопаратифозные заболевания, лептоспироз Общий анализ крови, мочи. Анализ крови на малярию (мазок, толстая капля). Анализ крови на гемокультуру, серологические исследования крови РСК, РНГА, Видаля, ИФА. Делагил, примахин по схеме. Для взрослых: Хлорохина* (хлорид или дифосфат) (chloroquine-CQ) в курсовой дозе 25 мг основания/кг в течение 3 дней (15+5+5) per os: - 1-й день в 2 приема: 10 мг/кг и 5 мг/кг с интервалом 6 часов; - 2-й день – 5 мг/кг однократно; - 3-й день - 5 мг/кг однократно. При сохранении лихорадки на 3-и сутки и высокой паразитемии курс лечения может был продолжен еще на 2 дня: - 4-й день - 5 мг/кг однократно; - 5-й день – 5 мг/кг однократно. Задача № 40 Больной 42 лет доставлен каретой скорой медицинской помощи в инфекционную больницу с жалобами на частую неукротимую рвоту, обильный водянистый стул «без счета», жажду, выраженное недомогание. Заболел остро 8.08.02 утром, когда появилось чувство дискомфорта в животе, затем внезапно возникли частая рвота и обильный жидкий стул до 20 раз, вначале кашицеобразный, затем водянистый в виде «рисового отвара». Температура тела не повышалась, отметил появление жажды и выраженную слабость. Эпидемиологический анамнез: За 2 дня до заболевания выезжал на Волгу. Контакт с инфекционными больными отрицает. Правила личной гигиены не всегда соблюдает. Объективно: Состояние тяжелое за счет выраженного обезвоживания. Температура тела 35,7 С. Сознание сохранено, адинамичен, заторможен. Отмечается осиплость голоса, судороги мышц нижних конечностей. Кожные покровы бледные, холодные на ощупь. Акроцианоз. Тургор кожи резко снижен. Отмечается симптом «темных очков». В легких дыхание жесткое, хрипов нет. Тоны сердца приглушены, чистые, ритмичные. Пульс – 98 в мин. нитевидный, слабого напряжения. АД – 80/60 мм.рт.ст. Язык сухой, обложен белым налетом. Живот мягкий, безболезненный, при пальпации отмечается урчание в проекции тонкого кишечника. Печень, селезенка не увеличены. Поколачивание по пояснице безболезненно с обеих сторон. Отмечается задержка мочеиспускания. Каловые массы обильные, водянистые и внешне напоминают рисовый отвар. Лабораторные исследования. Кровь: Эритроциты – 5,5х1012/л, Нв-140 г/л, Ц.п. – 0,8, лейкоциты - 8,0х109/л, эозинофилы – 1%, палочкоядерные нейтрофилы-10%, сегментоядерные нейтрофилы- 70%, лимфоциты – 14%, моноциты – 5%, СОЭ - 10 мм/ч, Ht – 0,5 г/л. Вопросы: Предварительный диагноз С какими заболеваниями следует провести дифференциальный диагноз Назначить исследования, необходимые для уточнения диагноза Назначить необходимые лечебные мероприятия. Ответы: Холера , фульминантная форма, Тяжелое течение. Осложнение: Холерный алгид, Дегидратация 4 ст. Гиповолемический шок. Сальмонеллез. Пищевое отравление. Дизентерия. Гастроинтестинальный вариант. Бактериологическое исследование кала и рвотных масс, серологические методы исследования РНГА, ИФА, для выявления антител и антигенов возбудителей. ОАК, электролиты: · нормо-, лейкоцитоз (нормальные показатели лейкоцитов в крови: 4-9·109/л); · сдвиг лейкоцитарной формулы влево (нормальные показатели нейтрофилов в крови: палочкоядерные 1-6%; плазматические клетки – отсутствуют; сегментоядерные – 47-72%); · относительный эритроцитоз, относительная гиперхромия, с изменением гематокрита развивается при больших потерях жидкости и сгущении крови (нормальные показатели крови: эритроциты: муж. 4-5·1012/л, жен. 3-4·1012/л; цветовой показатель 0,9-1,1; гематокрит: муж. 40-54%, жен. 36-42%, гемоглобин: муж. 130-150 г/л, жен. 120-140 г/л); · СОЭ в пределах нормы или несколько повышено (нормальные показатели СОЭ 6-9 мм/ч); · при нарастании дегидратации - умеренно выраженное сгущение крови, увеличение показателей относительной плотности плазмы, индекса гематокрита и вязкости крови; гипокалиемия плазмы и эритроцитов, гипохлоремия, умеренная компенсаторная гипернатриемия плазмы и эритроцитов (нормальные показатели крови: калий 3,3-5,3 ммоль/л, кальций 2-3 ммоль/л, магний 0,7-1,1 ммоль/л, натрий 130-156 ммоль/л, хлориды 97-108 ммоль/л) [1,2]. ОАК: · токсическая альбуминурия и цилиндрурия в тяжелых случаях (нормальные показатели мочи: общий белок менее 0,033 г/л; цилиндры отсутствуют). Бактериологическое исследование испражнений (трехкратное): посев испражнений на питательные среды для выделения чистой культуры холерных вибрионов. Результат бактериологического исследования с определением возбудителя и оценкой его морфологических, культуральных, биохимических и антигенных свойств может быть получен не ранее чем через 36 часов. При наличии рвоты – бактериологическое исследование рвотных масс – посев рвотных масс на питательные среды для выделения чистой культуры холерных вибрионов. РНГА крови со специфическими антигенными диагностикумами – исследование проводится двукратно с интервалом в 5-7 дней. Диагностическое значение имеет нарастание титров антител в 2-4 раза при повторной реакции. ИФА, иммунофлюоресцентный метод – определение титра вибриоцидных антител или антитоксинов. ПЦР фекалий – обнаружение нуклеиновых кислот Vibrio cholerae. Инструментальные исследования: · ЭКГ (по показаниям); · рентгенография органов грудной клетки (по показаниям); · УЗИ органов брюшной полости, почек (по показаниям). После катетеризации одной из центральных вен необходимо начать введение в/в раствора Филлипса № 1 (5 г хлорида натрия, 4 г гидрокарбоната натрия, 1 г хлорида калия и 1000 мл апирогенной воды). При отсутствии готового раствора Филлипса можно его приготовить ex tempore на 5 % растворе глюкозы, добавляя на 1 л раствора 10 ЕД инсулина. Объем жидкости для регидратации зависит от степени дегидратации (от процента дефицита массы тела). Сразу после начала регидратации и последующие каждые 4 —6 ч необходимо исследовать показатели КЩС, гематокрит, концентрацию электролитов в плазме и эритроцитах, сахара, коагулограмму. Если гипокалиемия не устраняется переливанием раствора Филлипса, к этому раствору добавляют 3 — 7,5 % раствор хлорида калия в таком количестве, чтобы концентрация хлорида калия при введении составляла не более 1 %. Введение добавочных расчетных доз калия начинают после восстановления диуреза. При развитии гиперкалиемии приходится переходить на кратковременное введение раствора № 2 (6 г хлорида натрия, 4 г гидрокарбоната натрия и 1 л апирогенной воды). Для улучшения микроциркуляции после нормализации АД на фоне инфузионной терапии целесообразно вводить в/в дроперидол, аминазин методом титрования фармакологического эффекта, не снижая АД. Сгущение крови, спазм периферических сосудов при тяжелых формах холеры могут привести к внутрисосудистой гиперкоагуляции с последующей коагулопатией потребления. Таким больным целесообразно назначить гепарин по 70 ЕД/кг каждые 4—6 ч п/к под контролем свертываемости крови. При поддерживающей инфузионной терапии целесообразно назначить витамины, кокарбоксилазу, АТФ, гемодез (по 200 — 300 мл 2 раза в сутки), 5 % раствор альбумина (по 100 мл 1—2 раза в сутки). Больным с частой рвотой и диареей наряду с регидратационной терапией парентерально следует вводить антибиотики — тетрациклин по 100000 ЕД 4 раза в сутки или сигмамицин по 500 000 ЕД 2 раза в сутки; детям по 50 мг/(кг * сут). После прекращения рвоты указанные антибиотики назначают внутрь, Общая продолжительность курса антибиотикотерапии — не менее 5 дней. Инфузионная терапия осуществляется до полного прекращения рвоты, нормализации пульса и АД, тургора кожи, до появления мочевыделения не меньше 1 мл/(кг * ч) и уменьшается не ранее чем через 3 — 4 ч после прекращения диареи. После этого больных можно начать кормить, не назначая им специальной диеты. |
