1. История создания, определение и задачи единой гос системы предупреждения и ликвидации чс (рсчс)
 Скачать 6.42 Mb. Скачать 6.42 Mb.
|
|
20. Виды медицинской помощи, их характеристика. Силы и средства ВСМК, предназначенные для установленных видов медицинской помощи Вид медицинской помощи – определённый перечень лечебно-профилактических мероприятий, проводимый при поражениях (ранениях, травмах, заболеваниях) пострадавшими в порядке само- и взаимопомощи и медицинскими работниками в очаге поражения и этапах медицинской эвакуации. Вид медицинской помощи определяется местом её оказания, подготовкой лиц, её оказывающих, наличия необходимого оснащения. Виды медицинской помощи в чрезвычайных ситуациях: •первая помощь; •первичная медико-санитарная доврачебная помощь; •первичная медико-санитарная врачебная помощь; •первичная медико-санитарная специализированная помощь; •специализированная, в том числе высокотехнологичная медицинская помощь; •скорая, в том числе скорая специализированная медицинская помощь; •паллиативная медицинская помощь. Первая помощь – оказывается на месте получения поражения в порядке само- и взаимопомощи, персоналом поисково-спасательных служб и другими лицами, имеющими навыки в её оказании с использованием табельных и подручных средств. Оптимальный срок – до 30 мин. с момента получения поражения. Цель – прекращение воздействия поражающего фактора, устранение явлений угрожающих жизни и предупреждение опасных осложнений. Первичная медико-санитарная доврачебная помощь – комплекс медицинских манипуляций, оказываемый фельдшерами, акушерками и другими медицинскими работниками со средним медицинским образованием с использованием табельных медицинских средств. Она направлена на спасение жизни поражённых и предупреждение развития осложнений. Оптимальный срок – 1 час после травмы. Первичная медико-санитарная врачебная помощь -оказывается врачами общей практики и врачами врачебно-сестринских бригад, работающих на пунктах сбора пораженных или развернутых пунктах медицинской помощи, а также врачами линейных бригад скорой медицинской помощи. Её основные задачи – борьба с угрожающих жизни пострадавшего явлениями (кровотечения, асфиксия, шок, судороги и т.п.) и подготовка к дальнейшей эвакуации. Оптимальные сроки оказания по неотложным показаниям – 3 часа, в полном объёме – 6 часов с момента поражения. •Первичную специализированную медико-санитарную помощь оказывают врачи-специалисты медицинских организаций, оказывающих специализированную, в том числе высокотехнологичную медицинскую помощь. •Эта помощь решает три основные задачи: Первая – восстановление жизненно важных функций. Для реализации этой задачи выполняются операции по жизненным показаниям и проводится полный комплекс интенсивной терапии. Вторая – предупреждение развития тяжёлых, угрожающих жизни осложнений. Для решения этой задачи выполняются срочные хирургические вмешательства и проводится полный комплекс интенсивной терапии. Третья – подготовка пострадавших к дальнейшей эвакуации. Оптимальный срок – 12 часов с момента поражения. Специализированная, в том числе высокотехнологичная медицинская помощь – завершающая форма медицинской помощи, носит исчерпывающий характер. Её оказывают врачи-специалисты узкого профиля (нейрохирурги, травматологи, офтальмологи и др.), имеющие необходимое оснащение, в специально предназначенных для этой цели лечебных учреждениях. Оптимальные сроки оказания 24 – 72 ч. с момента поражения. Скорая, в том числе скорая специализированная медицинская помощь в чрезвычайных ситуациях – оказывается гражданам при заболеваниях, несчастных случаях, травмах, отравлениях и других состояниях, требующих срочного медицинского вмешательства. Этот вид помощи оказывается в экстренном порядке как вне медицинских организаций, так и в амбулаторных или стационарных условиях. При необходимости осуществляется медицинская эвакуация поражённых в специализированные клиники. Паллиативная медицинская помощь в чрезвычайных ситуациях - представляет собой комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжёлых проявлений заболевания, в целях улучшения состояния неизлечимо больных. 21. Объём медицинской помощи. Определение, факторы приводящие к изменению ее объёма •Объём медицинской помощи - совокупность лечебно-профилактических мероприятий определённого вида медицинской помощи, выполняемых на этапах медицинской эвакуации или в медицинских организациях, в соответствии со складывающейся общей и медицинской обстановкой. •Различают полный и сокращённый объём медицинской помощи. •Полный объём медицинской помощи включает выполнение всех мероприятий данного вида медицинской помощи. •Сокращенный объём предусматривает отказ от выполнения мероприятий, которые могут быть отсрочены, и обычно включает выполнение неотложных мероприятий. •Объём медицинской помощи может меняться в зависимости от обстановки, величины санитарных потерь, обеспеченности ВСМК силами и средствами, возможностями доставки поражённых в стационары. •Сокращение вызвано несоответствием возможностей этапа медицинской эвакуации по оказанию медицинской помощи большому количеству поражённых, а также изменениями обстановки в районе ЧС и необходимостью срочного перемещения. •Расширение объёма медицинской помощи может происходить при усилении этапа медицинской эвакуации силами и средствами службы медицины катастроф. 22. Этап медицинской эвакуации. Определение, задачи, принципиальная схема развёртывания и работы. Под этапом медицинской эвакуации понимают формирования или учреждения, развёрнутые на путях медицинской эвакуации для приёма, медицинской сортировки, оказания медицинской помощи, лечения и подготовки (при необходимости) к дальнейшей эвакуации. В качестве первых этапов медицинской эвакуации могут быть полностью или частично уцелевшее ЛПУ, ММО, развёрнутый врачебно-сестринскими бригадами пункт медицинской помощи (ПМП), формирования МО, МВД и др. Вторым этапом медицинской эвакуации могут быть многопрофильные и специализированные больницы, клиники и центры МЗ, МО, РЖД, МВД, подвижные формирования ВСМК (полевой многопрофильный госпиталь, МедоСпН и др.) Каждый этап медицинской эвакуации имеет свои особенности в организации работы, зависящие от места данного этапа в общей системе лечебно-эвакуационных мероприятий и условий, в которых он решает свои задачи. Однако, несмотря на разнообразие условий, определяющих деятельность этапов медицинской эвакуации, в основе организации их работы лежат общие принципы, согласно которым в составе этапа медицинской эвакуации обычно развертываются функциональные подразделения, обеспечивающие выполнение следующих основных задач: – прием, регистрация и сортировка пострадавших; – специальная обработка; – оказание медицинской помощи; – изоляция инфекционных и психоневрологических пострадавших; – временная госпитализация нетранспортабельных; – подготовка пострадавших к дальнейшей эвакуации. Принципиальная схема этапа медицинской эвакуации 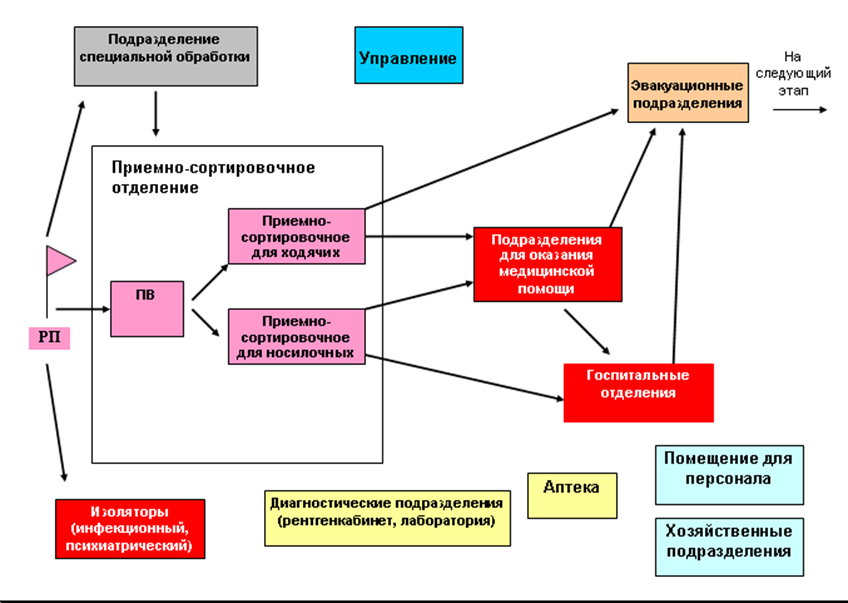 Принципы лечебно-эвакуационных мероприятий: 1. Своевременность в оказании медицинской помощи достигается: – максимальным приближением сил и средств медицинской службы к очагу массовых санитарных потерь; – чёткой организацией розыска пораженных и оказанием им первой медицинской помощи на месте поражения; – быстрейшим выносом и вывозом пораженных из очага, а также эвакуацией из первых этапов медицинской эвакуации на вторые. 2. Преемственность и последовательность в оказании помощи и лечении пораженных достигается: – соблюдением всеми медицинскими работниками положений медицинской доктрины (единых взглядов на этиологию, патогенез и лечение поражений); – четким ведением медицинской документации, в которой отражаются время, место, вид поражения и выполненные медицинские мероприятия. Двухэтапная схема ЛЭО является не догмой, а руководством к действию, так как при наличии современных средств транспортировки поражённых и возможности проведения лечебных мероприятий в процессе эвакуации может отпасть необходимость в развёртывании догоспитального этапа ЛЭО 23. Медицинская сортировка пораженных в ЧС. определение, цель, виды Медицинская сортировка – распределение поражённых на группы, исходя из необходимости в проведении однородных лечебно-профилактических и эвакуационных мероприятий, в зависимости от медицинских показаний и конкретных условий обстановки. Цель сортировки – обеспечить поражённым своевременное оказание медицинской помощи в оптимальном объёме и рациональную эвакуацию. Различают внутрипунктовую и эвакуационно-транспортную Внутрипунктовая сортировка проводится с целью распределения поражённых по группам (в зависимости от степени их опасности для окружающих, характера и тяжести поражения) для направления в соответствующие функциональные подразделения этапа медицинской эвакуации и установления очерёдности их направления в эти подразделения. Эвакуационно-транспортная сортировка проводится с целью распределения поражённых на однородные группы в соответствии с направлением, очерёдностью, способами и средствами их эвакуации. Медицинская сортировка осуществляется на основании диагноза, прогноза и состояния поражённого. При массовом поступлении поражённых внутрипунктовая и эвакуационно-транспортная сортировка проводятся одновременно. •Для проведения сортировки поражённых формируют врачебно-сестринские сортировочные бригады. •Оптимальный состав сортировочной бригады для носилочных поражённых: врач, фельдшер, медицинская сестра, два регистратора и звено санитаров-носильщиков. •Для ходячих поражённых и больных сортировочная бригада создается в составе врача, медицинской сестры и регистратора. Основные сортировочные группы (потоки) поражённых. -сортировочная группа – опасные для окружающих (инфекционные больные, заражённые химическими веществами, радиоактивными веществами, больные с реактивными состояниями); -сортировочная группа – поражённые, нуждающиеся в оказании помощи на данном этапе медицинской эвакуации; -сортировочная группа – поражённые, медицинская помощь которым может быть оказана на следующем этапе медицинской эвакуации; -сортировочная группа – легко поражённые и больные; -сортировочная группа - агонирующие, нуждающиеся в паллиативной медицинской помощи. Для фиксирования результатов медицинской сортировки применяются сортировочные марки. При проведении медицинской сортировки используют сортировочные признаки, предложенные Н.И. Пироговым: – опасность для окружающих; – лечебный признак; – эвакуационный признак. Опасность для окружающих определяет степень нуждаемости поражённых в санитарной или специальной обработке и изоляции. В зависимости от этого, поражённых распределяют на группы: – нуждающихся в специальной (санитарной) обработке; – подлежащих временной изоляции (в инфекционном или психоневрологическом изоляторе); – не нуждающихся в специальной (санитарной обработке). Лечебный признак – степень нуждаемости пострадавших в медицинской помощи, очерёдности и месте её оказания. По степени нуждаемости в медицинской помощи в соответствующих подразделениях этапа эвакуации выделяют поражённых: – нуждающихся в неотложной медицинской помощи; – не нуждающихся в медицинской помощи (помощь может быть отсрочена); – поражённых с травмами, несовместимыми с жизнью, нуждающихся в паллиативной помощи, облегчающей страдания. Эвакуационный признак – очерёдность эвакуации, вид транспорта и положение поражённого на транспорте. Исходя из этого признака поражённых распределяют по группам: – подлежащих эвакуации за пределы очага с учётом эвакуационного предназначения, очерёдности, способа эвакуации (лежа, сидя), вида транспорта; – подлежащих оставлению в данном лечебном учреждении (по тяжести состояния, нетранспортабельные) временно или до окончательного исхода; – подлежащих возвращению по месту жительства (расселению) или кратковременной задержке на этапе для медицинского наблюдения. Мед.документация: • Карточка первичного учета поражённого, Сопроводительный лист поражённого в ЧС, История болезни, Сортировочные марки, Эвакопаспорт 24. Медицинская эвакуация пораженных в ЧС. определение, принципы, требования и правила Медицинская эвакуация - совокупность лечебно-профилактических мероприятий по доставке пострадавших из района ЧС на этап медицинской эвакуации с целью своевременного оказания медицинской помощи и лечения. Маршрут, по которому осуществляется вынос и транспортировка поражённых, называется путём медицинской эвакуации. Расстояние от пункта отправки поражённого до места назначения принято считать плечом медицинской эвакуации. Совокупность путей эвакуации, расположенных на них этапов медицинской эвакуации и работающих санитарных и других транспортных средств называется эвакуационным направлением. Для эвакуации поражённых и больных применяются различные транспортные средства: Санитарная авиация, Санитарный автотранспорт и санитарные поезда, неприспособленный автотранспорт. Эвакуация осуществляется по принципу «на себя» (транспортом лечебно-профилактических учреждений, региональных, ерриториальных центров медицины катастроф) и «от себя» (транспортом пострадавшего объекта, спасательных отрядов). - При массовой эвакуации поражённых транспортом большой ёмкости в местах погрузки и выгрузки обычно развёртывается эвакуационный приёмник. При транспортировке на носилках действует правило несменяемости носилок. Эвакуация может проводиться по направлению - в сортировочный госпиталь (медицинский распределительный пункт), либо по назначению - в профильную больницу. При эвакуации должны соблюдаться следующие правила: - в первую очередь на транспорт грузятся тяжело поражённые; - во вторую – поражённые средней степени тяжести, которых можно перевозить в сидячем положении; - в третью – легкопоражённые. Инфекционные больные и поражённые с выраженными признаками психического расстройства перевозятся отдельно. Каждый эвакуируемый должен иметь при себе оформленную медицинскую документацию установленного образца, которая позволяет медицинским работникам быстро сориентироваться в характере поражения и уже оказанной медицинской помощи. В военное время из района массовых потерь для эвакуации используются санитарно-транспортные формирования (автосанитарные колонны), выделяемые руководителями ГО. 25. Особенности лечебно-эвакуационного обеспечения детей в чрезвычайных ситуациях. •В ЧС мирного времени санитарные потери среди детей достигают 25% от общего числа санитарных потерь населения. Сохранение жизни и здоровья детей, пострадавших в ЧС является приоритетной задачей службы медицины катастроф. При организации и осуществлении медицинской помощи детям следует учитывать возрастные, анатомо-физиологические особенности. Функциональная незрелость центральной нервной системы приводит к генерализованным реакциям (гипертермия, судороги , диспепсические расстройства и т.д.). Несовершенством вегетативной и эндокринной регуляции при повреждениях обусловлены расстройства ЖКТ, аллергические реакции, проявления надпочечниковой недостаточности. В связи с небольшим объёмом циркулирующей крови дети тяжело переносят даже незначительную кровопотерю. Диспропорция развития головного мозга определяет относительно большие резервные пространства в полости черепа, что маскирует клинические проявления нарастающей внутричерепной гипертензии. Высокая гидрофильность мозговой ткани приводит к быстрому развитию отёка в ответ на травму, гипоксию, интоксикацию. Органы дыхания у детей отличаются ранимостью тканей, узостью воздухоносных путей, что приводит к нарушению проходимости дыхательных путей и др. При организации первой помощи необходимо учитывать, что у детей исключается элемент самопомощи. Первую помощь детям в период изоляции будет оказывать взрослое население, а в последующем, прибывающие в очаг формирования спасатели. При одинаковой степени тяжести поражения, дети имеют преимущество перед взрослыми при получении медицинской помощи как в очаге поражения, так и за его пределами. В процессе сортировки поступающих из очага детей выделяют три основные сортировочные группы: - поражённые дети, нуждающиеся в симптоматической терапии и не подлежащие эвакуации на следующий этап. - поражённые дети, нуждающиеся в экстренной медицинской помощи на данном этапе; -поражённые дети, подлежащие незамедлительной эвакуации в медицинские организации второго этапа медицинской эвакуации. Эвакуация детей на второй этап медицинской эвакуации производится в первую очередь, на санитарном транспорте, в сопровождении медицинского работника, со всей необходимой медицинской документацией. В профильных детских больницах обеспечивается оказание специализированной, в том числе высокотехнологической медицинской помощи, проводится лечение до выздоровления. При необходимости количество коек для приёма поражённых можно увеличить на 30-35% за счет выписки части пациентов на амбулаторно-поликлиническое лечение и перепофилизации части отделений. При недостатке специалистов, больница усиливается педиатрическими бригадами специализированной медицинской помощи. В зависимости от обстановки, часть детей может быть переведена на лечение в специализированные НИИ, центры, клиники других городов. Эвакуация, в этом случае, производится санитарным авиационным транспортом в сопровождении медицинского персонала. |
