|
Е_146_АКУШ и ГЕНИКОЛ НОВЫЙ 2020. 146 Акушерство (гинекология детская, функциональная диагностика, ультразвуковая диагностика, эндоскопия)
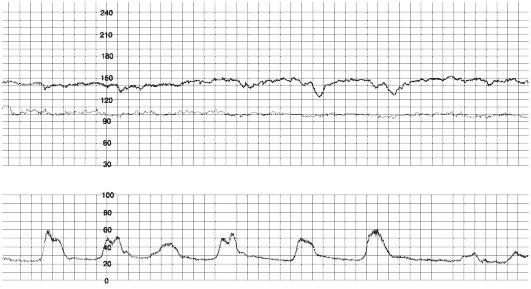 приемный покой родильного дома поступила повторнобеременная, первородящая женщина со сроком беременности 36 недель, с жалобами на излитие околоплодных вод 2 дня назад и схваткообразные боли внизу живота в течение часа. Т – 37,5 С, пульс 100 ударов в минуту, АД 110/70 мм рт. ст. В анализе крови: лейкоциты 18*109/л, гемоглобин 100 г/л, тромбоциты 220 тыс. Данные КТГ: (см картинку) Тактика ведения: приемный покой родильного дома поступила повторнобеременная, первородящая женщина со сроком беременности 36 недель, с жалобами на излитие околоплодных вод 2 дня назад и схваткообразные боли внизу живота в течение часа. Т – 37,5 С, пульс 100 ударов в минуту, АД 110/70 мм рт. ст. В анализе крови: лейкоциты 18*109/л, гемоглобин 100 г/л, тромбоциты 220 тыс. Данные КТГ: (см картинку) Тактика ведения:
|
Экстренное родоразрешение оперативным путем
|
|
Выжидательная тактика
|
|
Активная тактика
|
|
Интенсивная терапия в течение 3-5часов, с последующим оперативным родорарешением
|
|
Интенсивная терапия в течение 3-5часов, при нормализации состояния – консервативно-выжидательное ведение родов
|
75
|
Беременная 41 неделя +2 дня, жалуется на головокружение, отеки на ногах. Объективно: состояние относительно удовлетворительно. Кожные покровы чистые, обычной окраски. АД= 130/90 мм рт.ст. КТГ – 7 баллов. Отеки на нижних конечностях в области стоп и голени. ОАМ: белок 0,033 г/л. При влагалищном исследовании: шейка матки длиной 2,5 см, плотная, отклонена кзади, наружный зев закрыт. Тактика?
|
|
Подготовка родовых путей простагландинами
|
|
Индукция родов - амниотомия
|
|
Индукция родов окситоцином по схеме
|
|
Кесарево сечение в плановом порядке
|
|
Кесарево сечение в экстренном порядке
|
76
|
В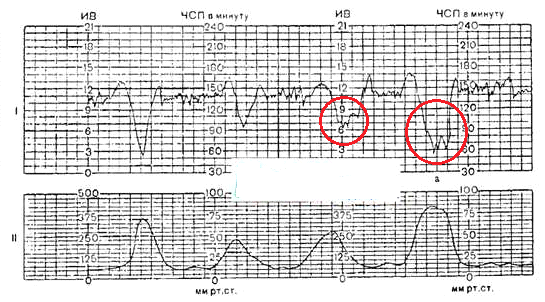 о втором периоде родов при нахождении головки плода в узкой части полости малого таза на КТГ плода регистрируются децелерации. (см картинку). Определите тип децелерации и патологию характерной для данного типа децелерации? о втором периоде родов при нахождении головки плода в узкой части полости малого таза на КТГ плода регистрируются децелерации. (см картинку). Определите тип децелерации и патологию характерной для данного типа децелерации?
|
|
Dip3,компрессия пуповины
|
|
Dip 3, недостаточный рост плода
|
|
Dip 2, наличие пороков развития плода
|
|
Dip 2,наличие метаболического ацидоза
|
|
Dip 3, нарушение плацентарного кровотока
|
77
|
Беременная А., 26 лет, на УЗИ скрининге в сроке 22 недели выявлено низкое расположение плаценты. Какое инструментальное исследование необходимо провести в сроке беременности 25-26 недель с целью уточнения локализации плаценты согласно клиническому протоколу диагностики и лечения №36 «Патология плаценты» от «27» декабря 2017 года?
|
|
Компьютерная томография
|
|
МРТ
|
|
Доплерография плаценты
|
|
Рентген малого таза
|
|
Трансвагинальная сонография
|
78
|
В каких случаях рекомендуется проводить трансвагинальную соногистерографию с контрастированием при миоме матки, согласно клиническому протоколу диагностики и лечения №4 от 09 июня 2016 года «Миома матки»?
|
|
Подбрюшиной миоме
|
|
Подслизистой миоме
|
|
Внутристеночной
|
|
Интерстициальной
|
|
Субсерозной
|
79
|
П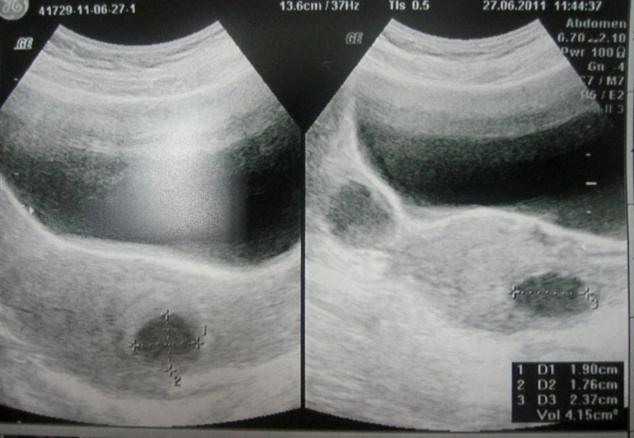 ациентка с жалобами на боли внизу живота, повышение температуры до 38 градусов, неделю назад перенесла медаборт. Чему соответствует ультразвуковая картина органов малого таза? ациентка с жалобами на боли внизу живота, повышение температуры до 38 градусов, неделю назад перенесла медаборт. Чему соответствует ультразвуковая картина органов малого таза?
|
|
интрамуральная миома матки
|
|
узловая форма эндометриоза тела матки
|
|
неполная перфорация матки с образованием внутримышечного абсцесса
|
|
остатки плодного яйца
|
|
метроэндометрит
|
80
|
Толщину плаценты при ультразвуковом исследовании следует измерять
|
|
в наиболее утолщенном участке
|
|
в области краевого синуса
|
|
в месте впадения пуповины
|
|
в наиболее тонком месте
|
|
не имеет принципиального значения
|
81
|
Беременная А., 26 лет, на УЗИ скрининге в сроке 22 недели выявлено низкое расположение плаценты. Какое инструментальное исследование необходимо провести в сроке беременности 25-26 недель с целью уточнения локализации плаценты согласно клиническому протоколу диагностики и лечения №36 «Патология плаценты» от «27» декабря 2017 года?
|
|
Компьютерная томография
|
|
МРТ
|
|
Доплерография плаценты
|
|
Рентген малого таза
|
|
Трансвагинальная сонография
|
82
|
Женщина, 32 года, на 29 неделе беременности предъявляет жалобы на значительное вагинальное кровотечение. В анамнез при первой беременности мертворождение из-за отслойки плаценты. Пациентка спрашивает у врача о точности ультразвука в диагностике отслойки плаценты. Какие из следующих утверждений является наиболее точным?
|
|
Ультразвук плода является более точным при диагностике отслойки плаценты, чем предлежание плаценты.
|
|
Ультразвук плода довольно чувствителен в диагностике отслойки плаценты.
|
|
Ультразвук чувствителен в диагностике отслойки плаценты по нижней стенке матки.
|
|
Ультразвук плода не чувствителен в диагностике отслойки плаценты
|
|
Ультразвук чувствителен в диагностике отслойки плаценты по задней стенки матки.
|
83
|
Женщина 42 лет обратилась к врачу с жалобами на тяжесть внизу живота, обильные менструации. В анамнезе первичное бесплодие. PV: матка увеличена до 9-10 недель беременности, с неровными контурами, плотноватой консистенции, подвижная, безболезненная. Придатки не определяются, своды глубокие, свободные. В ОАК Hb 98 г/л. Какой из дополнительных методов обследования НАИБОЛЕЕ целесообразно провести в первую очередь?
|
|
гистеросонография
|
|
УЗИ малого таза
|
|
гистероскопия
|
|
МРТ малого таза
|
|
КТ малого таза
|
84
|
Что относится к ультразвуковым критериям гемолитической болезни плода?
|
|
Утолщение плаценты
|
|
Маловодие
|
|
Уменьшение размеров печени у плода
|
|
Уменьшение размеров селезенки у плода
|
|
Уменьшение пуповины
|
85
|
Женщина 42 лет обратилась с жалобами на зуд, чувство жжения в области наружных половых органов, расчесывания ночью в постели и даже во сне, болезненный половой контакт, выделения из половых путей с неприятным запахом. При осмотре наружных половых органов отмечаются следы расчесов, травмированная кровоточащая с трещинами слизистая и кожа, кожные покровы белые атрофированные, напоминают папиросную бумагу, на слизистой оболочке отмечаются бляшки белесоватого цвета. Малые половые губы сморщены. Какое исследование НАИБОЛЕЕ оправдано для уточнения диагноза:
|
|
гистероскопия
|
|
УЗИ органов малого таза
|
|
диагностическое выскабливание полости матки
|
|
вульвоскопия
|
|
МРТ органов малого таза
|
86
|
Женщина 43 лет обратилась с жалобами на боли, зуд, ощущение жжения или раздражения, увеличение паховых лимфоузлов, болезненное мочеиспускание, скудные мажущие кровянистые выделения. При осмотре наружных половых органов отмечаются опухолевидное образование в области больших половых губ, темно-коричневого цвета с участками изъявления, кровоточит. Паховые лимфоузлы увеличены. Какое исследование НАИБОЛЕЕ оправдано для уточнения диагноза:
|
|
мазок на степень чистоты
|
|
УЗИ органов малого таза
|
|
гистологическое исследование
|
|
кольпоскопия
|
|
ИФА крови на ВПЧ
|
87
|
На профилактическом осмотре у пациентки 40 лет на шейке матки выявлен участок белесого цвета с перламутровым оттенком. Выставлен диагноз лейкоплакии шейки матки. Проведена кольпоскопия. Взяты мазки на онкоцитологию. Диагноз подтвержден. Наиболее обоснованная тактика лечения:
|
|
химическая коагуляция
|
|
хирургическое иссечение тканей
|
|
электрокоагуляция
|
|
лазерная коагуляция
|
|
криодеструкция
|
88
|
На прием обратилась пациентка 32 лет с жалобами на мажущие темно-кровянистые выделения из половых путей за 2-3 дня до менструации, длительные, обильные, болезненные менструации с длительной мазней после её окончания. Бесплодие в течение 5 лет после первых родов, осложнившихся эндомиометритом на фоне остатков плацентарной ткани. Неоднократно проводилась противовоспалительная терапия. При УЗИ выявлена киста правого яичника диаметром 7 см с жидкостным содержимым, спаечный процесс малого таза. НАИБОЛЕЕ целесообразный метод обследования:
|
|
гистероскопия
|
|
метросальпингография
|
|
лапароскопия
|
|
ларпаротомия
|
|
кульдоскопия
|
89
|
В гинекологическое отделение поступила женщина 26 лет с жалобами на сильные боли внизу живота, повышение температуры тела до 38,5С, тошноту, рвоту, гнойные выделения из половых путей. Из анамнеза: первичное бесплодие, 10 дней назад проходила гистероскопию. Кожные покровы бледные. АД 90/60 мм.рт.ст. Пульс 90 в мин. Живот вздут, болезненный внизу. Симптом раздражения брюшины положительный. На зеркалах: слизистая шейки матки гиперемирована, серозно-гноевидные выделения. PV: матка маленькая, придатки пропальпировать не удается из болей, справа и слева от матки прощупываются неподвижные болезненные образования без четких границ, тестообразной консистенции. Своды глубокие, болезненные. Анализ крови: гемоглобин – 102 г/л, эритроциты – 3,3×1012/л, лейкоциты – 20,6×109/л. СОЭ 40 мм/ч. На УЗИ – наличие жидкости в позадиматочном пространстве, наличие жидкости в маточных трубах, утолщение стенок маточных труб. НАИБОЛЕЕ вероятный диагноз:
|
|
внематочная беременность
|
|
острый аппенидицит
|
|
перекрут киты яичника
|
|
острый сальпингоофорит
|
|
острый эндометрит
|
90
|
Какой характер кровотечения служит признаком наружного артериального кровотечения
|
|
Медленное кровотечение
|
|
Кровь сочится по каплям
|
|
Медленное и тягучее кровотечение
|
|
Кровь темно-красного цвета
|
|
Быстрое и пульсирующее кровотечение
|
91
|
Достоверным признаком клинической смерти является
|
|
Отсутствие пульса на сонной артерии
|
|
Сужение зрачков
|
|
Бледность кожных покровов
|
|
Появление трупных пятен
|
|
Понижение АД
|
92
|
Эффективным мероприятием оказания неотложной помощи при отёке лёгких является
|
|
усаживание пациента в положение Фаулера, наложение жгутов на бёдра до исчезновения пульса
|
|
придание пациенту положение с поднятым ножным концом
|
|
подача дыхательных аналептиков через небулайзер
|
|
применение наркотических анальгетиков
|
|
усаживание пациента в положение ортопноэ, наложение жгутов на бёдра и плечо одной руки до исчезновения пульса
|
93
|
Для эффективной реанимации взрослому, частота компрессий грудной клетки должна составлять
|
|
60-80 в минуту
|
|
100-120 в минуту
|
|
более 120 в минуту
|
|
80-120 в минуту
|
|
не менее 90 в минуту
|
94
|
Появление у пациента при кашле мокроты алого цвета указывает на
|
|
отёк лёгких
|
|
лёгочное кровотечение
|
|
желудочное кровотечение
|
|
рак лёгких
|
|
бронхоэктатическую болезнь
|
95
|
Определите диагностическое исследование, которое позволит провести дифференциаьный диагноз. У ребенка 6 лет недомогание, слабость, боль в животе, тошнота рвота, шумное дыхание, запах ацетона в выдыхаемом воздухе.
|
|
Общий анализ крови
|
|
Общий анализ мочи
|
|
Определение уровня сахара в крови
|
|
Ультразвуковое исследование
|
|
Компьютерная томография
|
96
|
Шкала Глазго используется для оценки:
|
|
уровня угнетения сознания
|
|
степени тяжести шока
|
|
выраженности дыхательных расстройств при коме
|
|
состояния новорожденного
|
|
вида комы
|
97
|
Основным ЭКГ признаком некроза участка сердечной мышцы является:
|
|
снижение сегмента ST
|
|
широкий и глубокий зубец Q
|
|
подъем сегмента ST
|
|
уменьшение зубца R
|
|
отрицательный зубец Т
|
98
|
Укажите раствор для промывания желудка при остром отравлении уксусной кислотой:
|
|
слабый раствор перманганата калия
|
|
1% раствор натрия гидрокарбоната
|
|
слабоконцентрированный раствор лимонной кислоты
|
|
чистая вода
|
|
3% раствор натрия хлорида
|
99
|
У пожилого пациента внезапно появилась острая боль за грудиной, затем сухой кашель, головокружение. Чуть позже развилась одышка инспираторного типа и диффузный цианоз в сочетании с бледностью кожи. Визуально определяется патологическая пульсация в эпигастральной области. Перкуторно отмечается - расширение правой границы сердца, аускультативно - акцент II тона и раздвоение его над легочной артерией. Состояние, возникшее у пациента можно идентифицировать как:
|
|
спонтанный пневмоторакс
|
|
тромбоэмболия легочной артерии
|
|
клапанный пневмоторакс
|
|
острый коронарный синдром
|
|
сухой плеврит
|
100
|
При лапароскопии, проведенной во второй фазе менструального цикла, у пациенток с «малыми» формами эндометриоза обнаруживают:
|
|
Гетеротопии точечного типа
|
|
Гетеротопии типа пятен синюшно-багрового цвета
|
|
Рубцовую ткань, окружающую имплантанты
|
|
«Типичный» спаечный процесс в малом тазу
|
|
Просовидные высыпания белесоватого цвета
|
101
|
В роддом доставлена беременная без сознания. Срок беременности - 31-32 недели. Со слов родственников перенесла грипп, жаловалась на головную боль, появились отеки на нижних конечностях. Утром были судороги. Состояние больной тяжелое. АД 190/110 мм.рт.ст, 180/100 мм.рт.ст. Головное предлежание плода. Сердцебиение плода до 140 у в мин., моча по катетеру в количестве 10 мл, мутная. Наиболее вероятный диагноз:
|
|
Беременность 31-32 недели. Менингит после гриппа
|
|
Беременность 31-32 недели. Преэклампсия нетяжелая
|
|
Беременность 31-32 недели. Тяжелая преэклампсия
|
|
Беременность 31-32 недели. Эклампсия, кома
|
|
Беременность 31-32 недели. Осложнение гриппа
|
102
|
Первородящая 23 лет, в сроке беременности 39 недель, находится в родильном отделении с регулярной родовой деятельностью в течении 02час 30мин. За 10 минут 2 схватки по 25 секунд. ОЖ- 100 см, ВДМ – 39см. При осмотре врачом акушер-гинекологом, беременная предъявляет жалобы на затруднение дыхания, одышку, кашель, боль за грудиной, слабость, чувство страха. PV: шейка сглажена, края толстые, мягкие, открытие полное, плодного пузыря нет. По вызову акушерки через 20 минут приглашен врач на роды. Во втором периоде родов роженица резко побледнела, потеряла сознание. Вызвана реанимационная бригада. В течении следующих 3 минут произошел «обвал» АД, нитевидный ускоренный пульс, бледность кожи рук и ног, сопровождающаяся их похолоданием. К какой форме эмболии околоплодными водами соответствует данная клиническая картина, согласно клинического протокола «Эмболия околоплодными водами» от 27 декабря 2017года?
|
|
Судорожная
|
|
Отечная
|
|
Геморрагическая
|
|
Каллаптоидная
|
|
Молнеиносная
|
103
|
Роженица находится в родильном отделении с излитием околоплодных вод, в активной фазе родов. Жалоб не предъявляет. Схватки хорошей силы, за 10минут 3 схватки по 35 секунд. Осмотр врача в 10час 00мин, PV: шейка матки сглажена, раскрытие маточного зева 7 см. Плодного пузыря нет. По данным КТГ: удовлетворительное состояние плода. Осмотр через 4 часа, PV: раскрытие маточного зева 7 см. При последующем осмотре состояние родовых путей прежнее, что и при предыдущем осмотре. При наличии адекватной родовой деятельности, нет изменений в состоянии и раскрытии шейки матки. Комиссионно решено произвести внутривенную инфузию окситоцина с целью родостимуляции по схеме. При достижении максимальной дозировки окситоцина, не удалось добиться прогресса в раскрытии шейки матки, несмотря на адекватную сократительную деятельность в течении 4 – х часов. Ваш диагноз согласно клинического протокола «Аномалии родовой деятельности» от 27 декабря 2017года?
|
|
Затянувшаяся латентная фаза
|
|
Обструктивные роды в активной фазе
|
|
Затянувшаяся активная фаза первого периода родов
|
|
Обструктивные роды в активной фазе первого периода родов
|
|
Вторичная слабость родовой деятельности.
|
104
|
Повторнобеременная 35 лет, поступила в родильное отделение с диагнозом: Беременность 39 недель. Первый период родов. Рубец на матке. Первая беременность закончилась 4 года назад корпоральным кесаревым сечением по поводу отсутствия доступа к нижнему маточному сегменту вследствие выраженного спаечного процесса из за перфоративного аппендицита. При осмотре - общее состояние удовлетворительное. Сердцебиение плода ясное, ритмичное 142 ударов в 1 минуту. Предполагаемый вес плода 3300,0гр. При вагинальном исследовании: шейка сглажена, раскрытие шейки матки 2см. По данным УЗИ: толщина рубца 4 мм, контуры ровные. Выберите план ведения родов и почему?
|
|
Роды вести через естественные родовые пути, потому что вес плода средних размеров
|
|
Роды вести через естественные родовые пути, потому что беременность доношенная, состояние плода удовлетворительное
|
|
Роды вести через естественные родовые пути, потому что шейка матки «зрелая», состояние женщины удовлетворительное
|
|
Произвести кесарево сечение, учитывая анамнез
|
|
Произвести кесарево сечение, учитывая несостоятельность рубца
|
105
|
В перинатальный центр поступила повторнобеременная в сроке 36 недель 5 дней с полным предлежанием плаценты. В сроке 33 недель беременная находилась в ОПБ в течении 2 недель по поводу кровянистых выделений. Из анамнеза: 1 беременность – кесарево сечение по поводу слабости родовой деятельности. Жалоб нет. АД-120/80, РS-80, состояние плода удовлетворительное. Ваша тактика согласно протокола МЗ РК от 27.12.2017г «Патология плаценты»
|
|
Мониторировать состояние беременной и плода, в сроке 39 недель произвести кесарево сечение
|
|
Родоразрешить оперативным путем при появлении кровянистых выделений
|
|
Через 2 недели повторить УЗИ на наличие предлежания плаценты
|
|
Мониторировать состояние беременной и плода, в сроке 38 недель произвести кесарево сечение
|
|
Вести как обычные физиологические роды
|
106
|
Беременная в сроке 38 недель поступила в родильный дом с жалобами на регулярную родовую деятельность и кровянистые выделения из половых путей. Родовая деятельность началась 5 часов 30 минут назад. АД 120/80мм.рт.ст. Пульс 82уд в мин. PV: открытие маточного зева 7 см, плодный пузырь цел. По данным УЗИ в условиях приемного покоя: плацента расположена на передней стенке, на 10 см выше внутреннего зева. В центральной части плаценты между ее базальной поверхностью и стенкой матки определяется эхогенный участок размером 4х5см. Околоплодных вод умеренное количество. Сердцебиение плода 140 ударов/мин. Тактика ведения на стационарном уровне согласно клинического протокола МЗ РК «Преждевременная отслойка нормально расположенной плаценты» от 27 декабря 2017года
|
|
Показано срочное вагинальное родоразрешение
|
|
Выжидательная тактика
|
|
Показана ранняя амниотомия, мониторинг состояния плода
|
|
Экстренное кесарево сечение
|
|
Перевод на IV уровень родовспоможения
|
107
|
В родильный дом поступила повторнобеременная, повторнородящая Ж., 29 лет со сроком беременности 39 недель и 3 дня, на плановое оперативное родоразрешение в связи с наличием рубца на матке и крупного плода. Состояла на Д-учете со срока 8 недель. В анамнезе: хронический пиелонефрит. При осмотре состояние матери и плода удовлетворительное. Когда проводится антибиотикопрофилактика с целью снижения риска послеоперационных инфекций, согласно клиническому протоколу диагностики и лечения МЗ РК №10 от 04.07.2014г «Кесарево сечение»:
|
|
Антибиотик назначают с момента поступления не менее чем на 7 дней
|
|
Антибиотик назначают за 15-60 мин до кожного разреза
|
|
Антибиотик назначают за 30 мин до кожного разреза, затем через каждые 6 часов в течении 48 часов
|
|
Антибиотик назначают через 24 часа послеоперационного родоразрешения, затем в течении 2-х суток
|
|
Плановые больные не нуждаются в антибиотикопрофилактике
|
108
|
Какое основное диагностическое мероприятие для диагностики гемолитической болезни плода у беременной согласно протоколу МЗ РК №10 от 04.07.2014г «Изосерологическая несовместимость крови матери и плода»
|
|
Динамическое доплерометрическое исследование максимальной скорости кровотока в плодово-маточном кровотоке
|
|
Динамическое доплерометрическое исследование максимальной скорости кровотока в маточной артерии
|
|
Динамическое доплерометрическое исследование максимальной скорости кровотока в артерии пуповины
|
|
Динамическое доплерометрическое исследование максимальной скорости кровотока в средней мозговой артерии
|
|
Биофизический профиль плода
|
109
|
Повторнобеременная 28 лет встала на учет в женскую консультацию поводу беременности в сроке 10 недель. Из анамнеза: данная беременность третья, 2 предыдущие беременности с интервалом 1 и 2 года закончились самопроизвольными выкидышами в сроках 5 и 7 недель беременности. Объективно соматической и гинекологической патологии не обнаружено. Что из плана обследования и ведения беременной НАИБОЛЕЕ целесообразно провести в первую очередь врачу женской консультации?
|
|
направить на ультразвуковой скрининг
|
|
определить уровень Альфа-фетопротеина в крови
|
|
определить уровень ХГЧ в крови
|
|
определить уровень плазменного протеина А
|
|
направить на консультацию к врачу генетику
|
110
|
К обязательным инструментальным методам исследования у женщин фертильного возраста и беременных с заболеваниями сердца согласно протокола МЗ РК от 04.07.2014г №10 «Ведение женщин фертильного возраста с пороками сердца, в том числе беременных» относятся
|
|
Радионуклидная сцинтиграфия миокарда
|
|
МРТ сердца
|
|
ЭКГ, ЭхоКГ
|
|
Коронароангиография
|
|
УЗДГ
|
|
|
 |
|
|
 Скачать 338.97 Kb.
Скачать 338.97 Kb.