Сестринское дело зачет. 3. 1 Особенности работы медицинской сестры при подготовке детей и подростков к обследованию дыхательной системы
 Скачать 445.51 Kb. Скачать 445.51 Kb.
|
|
часть руки большим пальцем. У детей старше года пульс можно искать на сонной артерии. Нащупайте адамово яблоко (выступ в середине гортани) при помощи двух пальцев. Переместите пальцы от адамова яблока в сторону углубления между ним и мышцами шеи. Нажмите на шею, чтобы почувствовать пульс. Чаще всего пульс измеряется на лучевой артерии. Кончиками 2-3-4 пальцев правой рук и нащупайте пульс на лучевой артерии в области запястья. Подсчет пульса у детей проводится строго за одну минуту, так как он у детей аритмичен. Оценка результата: новорожденный - 120 - 140 в минуту; грудной возраст - 110 - 120 в минуту; старший возраст - 70 - 100 в минуту. Измерение АД Придать удобное положение ребенку. Положить руку ребенка ладонью вверх. Взять манжетку, соответствующую возрасту ребенка (размер манжетки должен составлять 2/3 длины измеряемой поверхности). Наложить манжетку на плечо ребенка на 2 см выше локтевого сгиба; Приложить фонендоскоп на область локтевого сгиба на плечевую артерию (без надавливания). Закрыть клапан резинового баллончика. Резиновым баллончиком накачать воздух в манжетку до исчезновения пульса на плечевой артерии. Медленно открывая клапан баллончика, начать выпускать воздух из манжетки. Зафиксировать цифру на шкале манометра в момент появления тонов (максимальное = систолическое АД). Зафиксировать цифру на шкале манометра в момент исчезновения тонов (минимальное = диастолическое АД). Оценить АД ребенка. Формулы оценки АД АДсистолическое = 80 + 2*N, где : N - число лет *АД диастолическое составляет у детей: 1/2 от АД сист.+ 10 мм. рт. ст. Электрокардиографические (ЭКГ) методы исследования регистрируют электрическую деятельность сердца, выявляя нарушений ритма и проводимости, ишемическую болезнь сердца (ИБС), позволяют получить информацию о внесердечной патологии (тромбоэмболия легочной артерии и пр.). ЭКГ(электрокардиография) ЭКГ пробы с дозированной физической нагрузкой Велоэргометрия Тред-мил тест Поверхностное многоканальное ЭКГ картирование Поверхностное многоканальное ЭКГ картирование с велоэргометрией Суточное холтеровское мониторирование ЭКГ Холтеровское мониторирование Электрофизиологическое исследование сердца (ЭФИ) Ультразвуковые (УЗИ) методы. Эхокардиография (ЭхоКГ) служит наиболее часто используемым неинвазивным методом визуализации в клинической кардиологии. ЭхоКГ предоставляет наиболее исчерпывающую информацию об анатомии и функционировании сердца, в том числе перикарда, миокарда и сердечных клапанов. В последнее время ЭхоКГ развивается в направлении трехмерной (3D) визуализации в реальном времени, что обеспечивает очень ценную информацию о сердечных структурах, а также повышает точность оценки объемов ЛЖ и фракции выброса, функции миокарда (деформации и скорости деформации миокарда). С помощью 3D-визуализации и методики MVQ (mitral valve quatfification) становится возможным получить наилучшую информацию о клапанной патологии, в частности об анатомии митрального клапана (МК), что чрезвычайно полезно для кардиохирургов в планировании реконструктивной хирургии МК. ЭхоКГ (эхокардиография) трансторакальная Трехмерная эхокардиография (3D-ЭхоКГ) трансторакальная Трехмерная чреспищеводная эхокардиография (3D-ЧПЭхоКГ) ЧПЭхоКГ (чреспищеводная эхокардиография) ЧПЭхоКГ с функцией MVQ (mitral valve quatfification) Дуплексное сканирование брахиоцефальных артерий Дуплексное сканирование сосудов нижних конечностей УЗИ артерий нижних конечностей УЗИ вен нижних конечностей Дуплексное сканирование почечных артерий УЗИ органов брюшной полости УЗИ почек УЗИ щитовидной железы Суточное холтеровское мониторирование ЭКГ (ХМ ЭКГ) – метод электрофизиологической инструментальной диагностики сердца. ХМ ЭКГ представляет собой длительную регистрацию ЭКГ с помощью портативных устройств в течение продолжительного времени при обычном образе жизни обследуемого. Длительность кровотечения по Дьюку - это специфическая методика оценки состояния кровеносной системы, точнее - сосудов. В норме, согласно этому методу, период от начала до остановки кровопотери должен составлять не более трех минут. 6. Какие правила подготовки к рентгенологическому исследованию сердца и сосудов? Исследование сердечно-сосудистой системы Рентгеноскопия и рентгенография также часто применяются для исследования ССС (сердца, аорты, лёгочной артерии). Рентгенологическое исследование позволяет определить размеры сердца и его камер, крупных сосудов, наличие смещения сердца и его подвижность при сокращениях, наличие жидкости в полости перикарда. В случае необходимости пациенту предлагают выпить небольшое количество рентгеноконтрастного вещества (взвесь сульфата бария), что даёт возможность контрастировать пищевод и по степени его смещения судить о степени увеличения левого предсердия. Специальной подготовки больного не требуется. Контрастная рентгенография (ангиокардиография) применяется для определения состояния крупных сосудов и камер сердца. Рентгеноконтрастное вещество вводят в крупные сосуды и полости сердца через специальные зонды. Эта процедура фактически является хирургической операцией, её проводят в специально оборудованной операционной, как правило, в условиях отделения кардиохирургии. 7. Какие правила подготовка больного к УЗИ исследованию сердца и сосудов? УЗИ СОСУДОВ ШЕИ, ГОЛОВЫ, КОНЕЧНОСТЕЙ Подготовка пациента не требуется УЗИ СОСУДОВ ПОЧЕК, АОРТЫ (ветвей) Подготовка пациента Исследование проводится натощак - за б часов до процедуры нельзя есть и пить. За 3 дня до предстоящего исследования рекомендована легкая диета: исключаются продукты, усиливающие перистальтику кишечника и газообразование (мучные изделия, черный хлеб, сырые овощи и фрукты, бобовые, молоко, соки, газированные и алкогольные напитки). При повышенном газообразовании рекомендовать пациенту в течение трех дней принимать препараты-адсорбенты (активированный уголь, лигнин гидролизный, кремния диоксид коллоидный). 3а 3 дня до процедуры не проводить рентгеновские исследования с введением. 3а сутки до исследования не проводить гастроскопию, колоноскопию, клизмы. УЗИ сердца, сосудов верхних и нижних конечностей, БЦА - подготовка не требуется. 8. Рассказать правила проведения оценки пульса. Места исследования пульса: · Лучевая артерия · Височная артерия · Сонная артерия · Бедренная артерия · Подколенная артерия · Артерия тыла стопы Оснащение: · Часы с секундной стрелкой; · Лист динамического наблюдения Алгоритм действий: 1. Охватить пальцами правой руки кисть пациента в области лучезапястного сустава 2. Расположить 1-ый палец на тыльной стороне предплечья. 2, 3, 4 пальцами нащупать лучевую артерию 3. Прижать артерию к лучевой кости и прощупайте пульс 4. Определить: · Симметричность пульса · Ритмичность пульса · Частоту пульса · Напряжение и наполнение пульса 5. Сделайть запись в лист динамического наблюдения Примечание Частота пульса подсчитывается в течение в течение 1 мин (или 30 сек. и результат умножается на 2) в норме пульс 60-80 ударов в минуту Тахикардия: увеличение пульса больше 90 ударов в минуту Брадикардия: пульс меньше чем 60 ударов в минуту 9. Описать технику проведения измерения артериального давления. (вопрос 5) 10. Доврачебная помощь при неотложных состояниях (обморок, коллапс, пароксизмальная тахикардия) (материал лекции № 2). Обморок - — остро возникающая недостаточность кровоснабжения головного мозга, выражается внезапной кратковременной потерей сознания. До прихода врача ребенка укладывают горизонтально или с несколько опущенным головным концом. Обеспечивают свободное дыхание: расстегивают воротник, пояс, расслабляют одежду. Широко открывают окна и двери для доступа свежего воздуха. 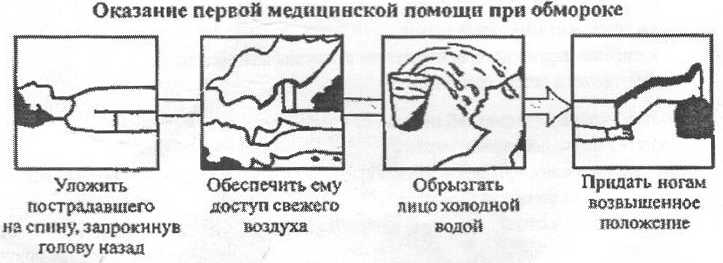 Лицо и грудь опрыскивают холодной водой. Дают вдохнуть нашатырный спирт, для чего смоченную вату подносят к наружным носовым ходам. Тело энергично растирают, затем согревают грелками, нижнюю половину туловища и нижние конечности укутывают теплым одеялом. При отсутствии эффекта вводят лекарственные средства (подкожно кофеин, кордиамин). Если эти мероприятия малоэффективны, то начинают ИВЛ. 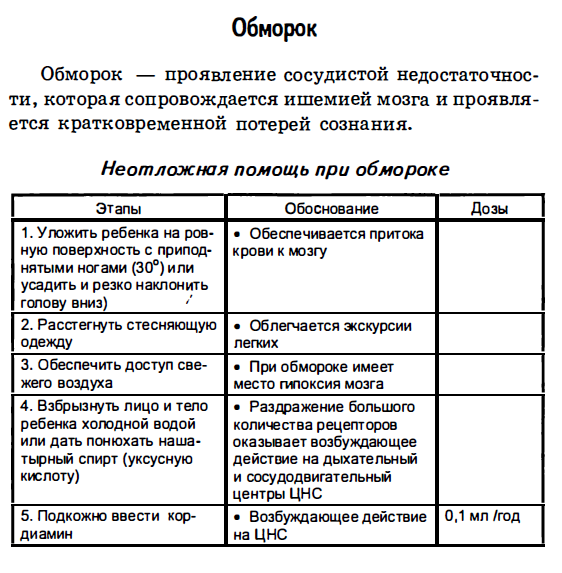 Коллапс - развивающемся вследствие острой сосудистой недостаточности и сопровождающемся быстрым падением артериального давления с нарушением кровоснабжения прежде всего мозга и сердца, состояние больного внезапно ухудшается, появляются слабость, бледность, похолодание конечностей, озноб, нитевидный пульс, потеря сознания. Без оказания экстренной медицинской помощи больной может умереть! До прихода врача ребенка укладывают в горизонтальное положение, приподняв нижний конец тела, тепло укутывают, согревают грелками. Важно через каждые 30—60 мин подкожно вводить кофеин, поэтому срочно готовят набор для инъекций, систему для внутривенного вливания (может возникнуть необходимость введения, помимо кофеина, перфузионных растворов и других лекарственных средств). Коллапс Коллапс - тяжелая форма острой сосудистой недостаточности. Коллапс является результатом значительной потери крови или перераспределения крови в сосудистом русле (большая часть крови скапливается в периферических сосудах и органах брюшной полости) , следствием чего является резкое падение артериального давления. Клиника: - внезапное ухудшение состояния, потеря сознания; - бледность кожных покровов; - холодный липкий пот; - частый нитевидный пульс; - низкое АД. Пароксизмальная тахикардия – аритмия в виде внезапно начинающихся и также внезапно прекращающихся приступов тахикардии. Неотложная помощь показана в связи с возникающим внезапно расстройством функции миокарда: ребенок ощущает сильные и частые сердечные толчки, испытывает страх, сдавление в груди, боли в подложечной области. Частота сердечных сокращений в 2–3 раза превышает норму и может достигать 180–200 в минуту. Для снятия приступа используют приемы, вызывающие раздражение блуждающего нерва: надавливание на глазные яблоки, область сонной артерии, брюшную аорту, искусственное вызывание рвоты. Срочно сообщают врачу и готовят все необходимое для внутривенного введения лекарственных средств. Тема 3.3 Особенности работы медицинской сестры при подготовке детей и подростков к обследованию пищеварительной системы. 2. Перечислите методы лабораторной диагностики при заболеваниях ЖКТ. 1. ЖЕЛУДОЧНЫЙ СОК 2. ДУОДЕНАЛЬНОЕ СОДЕРЖИМОЕ 3. ИССЛЕДОВАНИЕ КАЛА 3.1. Методика взятия кала для исследования на скрытую кровь 1) Не менее, чем за три дня до взятия кала на скрытую кровь, необходимо исключить из употребления мясные и рыбные блюда, зеленые овощи и фрукты, препараты железа. 2) Убедиться в отсутствии другого источника кровотечения (десны, кровохаркание, геморрой, менструации) приводящего к ложноположительному результату. 3) Дальнейший порядок действий описан выше. 3.2. Нормальные показатели копрограммы 1. количество (100 – 200 г за дефекацию); 2. консистенция (плотный, оформленный); 3. цвет (коричневый); 4. запах (ка 5. реакция (нейтральная); 6. стеркобилин (присутствует); 7. мышечные волокна (небольшое количество); 8. нейтральный жир (отсутствует); 9. жирные кислоты (отсутствуют); 10. мыла (в небольшом количестве); 11. перевариваемая клетчатка (отсутствует); 12. крахмал (не обнаруживается); 13. лейкоциты (отсутствуют); 14. эритроциты (отсутствуют). 4. МЕТОДЫ ВЫЯВЛЕНИЯ HELICOBACTER PYLORI (НР) 1) гистологический: биопсия из трех участков слизистой оболочки; 2) цитологический: исследование мазков-отпечатков из биоптата слизистой или пристеночной слизи; 3) бактериологический; 4) биохимический: основан на гидролизе мочевины уреазой НР до аммиака, водный раствор которого защелачивает среду, что выявляется изменением окраски индикатора; 5) дыхательный: при наличии НР мочевина, меченная С13, принятая внутрь, гидролизуется уреазой с образованием СО2; 6) серологический: определение антител класса IgG; 7) молекулярно-биологический: выявление ДНК НР методом полимеразной цепной реакции (ПЦР). 5. ЭНДОСКОПИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ Исследование пищевода, желудка, двенадцатиперстной кишки - фиброэзофагогастродуоденоскопия (ФЭГДС). Исследование желчных протоков и протока поджелудочной железы - эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Исследование толстой кишки – фиброколоноскопия (ФКС). Исследование прямой и сигмовидной кишки – ректороманоскопия (RRS). Эндоскопические методы позволяют: – визуально определить изменения слизистой оболочки; – определить состояние протоковой системы, выявить камни желчных протоков и протока поджелудочной железы; – взять материал участков слизистой оболочки для гистологического и бактериологического исследования; – оказать лечебное воздействие на очаг поражения. Показания: 1) Дифференциальная диагностика заболеваний пищевода, желудка, кишечника, желчевыводящих путей, поджелудочной железы. 2) Кровотечение (пищеводное, желудочное, кишечное). 3) Взятие ткани для гистологического и биологического исследования. 4) Лечебное воздействие на пораженную ткань. Подготовка к эндоскопическим методам исследования: 1. ФЭГДС, ЭРХПГ (натощак; специальной подготовки не требуется). 2. ФКС, RRS – постановка очистительной клизмы накануне исследования вечером и в день исследования, за 1,5 – 2 часа до его проведения. 6. ЛАПАРОСКОПИЯ Лапароскопия – визуальное исследование брюшной полости с помощью лапароскопа, по показаниям взятие биопсии. 7. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ (УЗИ) Печени, желчевыводящих путей, поджелудочной железы. Метод позволяет: – оценить состояние паренхимы; – обнаружить кисты и новообразования; – определить увеличение органа (отек); – выявить уплотнение (фиброз); – исследовать размеры печени, желчного пузыря, поджелудочной железы; – выявить наличие камней; – провести диагностику холестаза, портальной гипертензии, асцита. 8. РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ Обзорная рентгенограмма брюшной полости. Позволяет выявить: – камни в желчевыводящих путях и протоке поджелудочной железы; – расширенные газом участки кишечника с уровнем жидкости (непроходимость); – газ в брюшной полости. Контрастная рентгеноскопия, рентгенография: – пищевода, желудка, тонкого и толстого кишечника с сульфатом бария (форма, рельеф слизистой, дефекты наполнения, моторика); – желчного пузыря и желчевыводящих путей (размеры, форма, дефекты наполнения, моторика); – толстого кишечника (форма, рельеф слизистой, дефекты наполнения, моторика). По показаниям используется компьютерная томография органов брюшной полости. Подготовка к рентгенологическим исследованиям 1. Желудка - не требуется. 2. Желчного пузыря и желчевыводящих путей: – 3 дня соблюдать диету (исключить прием продуктов, вызывающих метеоризм); – накануне, за 15-17 часов до исследования, больной принимает рентгеноконтрастный препарат (холевид, йопагност и др.). 3. Толстой кишки: – накануне исследования перед обедом выпить 30 г касторового масла; – накануне вечером ставят очистительную клизму, лучше дважды с интервалом в 1 час или прием фортранса; – больной не ужинает; – утром легкий завтрак и вновь две очистительные клизмы. 3. Что такое «копроскопия»? Правила забора материала для данного исследования. Копроскопия – самый простой метод исследования кала, когда под микроскопом изучается его состав. Но диагностика дисбактериоза кишечника с помощью этой методики невозможна. Какую информацию дает копроскопия? Во-первых, оценивается цвет кала. Делается это визуально, до микроскопии. Известно, что цвет кала при дисбактериозе становится зеленоватым. Так что уже на этом этапе можно заподозрить изменение биоценоза кишечника. Во-вторых, под микроскопом в испражнениях выявляются примеси. Это могут быть непереваренные мышечные волокна, жир и крахмал, что говорит о патологии поджелудочной железы и нарушении переваривания в тонком кишечнике. Можно увидеть паразитов или их яйца. Нередко сопровождает дисбактериоз слизь в кале, и это тоже хорошо видно при копроскопии. Кровь в кале при дисбактериозе также может быть, в таких случаях обнаруживаются эритроциты. Копроскопия играет в диагностике дисбактериоза лишь вспомогательную роль, поскольку на ее основании выявить нарушения в составе кишечной микрофлоры невозможно. Собирать кал для исследования следует утром. Если это затруднительно, можно подготовить пробу заранее, но не более чем за 8 часов перед сдачей кала в лабораторию. В этом случае хранить пробу следует в холодильнике (не замораживать). Что обязательно следует сделать 1. Тщательный туалет наружных половых органов и области заднего прохода: - мыльным раствором с последующим смыванием кипяченой водой; - или 0,02% раствором фурацилина (5 таблеток на 0,5 л кипяченой воды); - или 0,02-0,1% раствором марганцовки (интенсивный сиреневый цвет). 2. Предварительно помочиться. 3. Дефекацию производить в сухую, чистую емкость: судно или ночная ваза. 4. Перенести пробу кала объемом 3-5 куб. см в заранее подготовленный чистый сухой контейнер для хранения и транспортировки. 5. Если планируется исследование кала на наличие скрытой крови, то за три дня исключить из рациона мясо, рыбу, зеленые овощи и помидоры 1. Нельзя проводить исследования кала раньше чем через 2 дня после клизмы, рентгенологического исследования желудка и кишечника, колоноскопии. 2. Нельзя накануне принимать лекарственные вещества в том числе: - слабительные; - активированный уголь; - препараты железа, меди, висмута; - использовать ректальные свечи на жировой основе. 3. Не допускать попадания в образец мочи или воды. 4. Правила забора кала на яйца глистов, дисбактериоз, кишечную группу. Показания: подозрение на кишечную инфекцию. Оснащение: стерильная проволочная петля в пробирке с консервантом, направление чистые перчатки, штатив. 1. Вымыть руки, надеть перчатки. 2. Попросить пациента лечь на бок с согнутыми в тазобедренных и коленных суставах ногами. 3. Осторожно извлечь из пробирки петлю, пробирку поставить в штатив. 4. Левой рукой развести ягодицы и ввести петлю вращательными движениями в прямую кишку на глубину 9 – 10 см, стараясь снять со стенки её содержимое, извлечь петлю. 5. Осторожно, не касаясь окружающих предметов и наружной стенки пробирки, ввести петлю в пробирку с консервантом. 6. Закрепить направление на пробирке и доставить пробирку в бактериологическую лабораторию. 7. Результат исследования подклеить в медицинскую карту. Примечание: кал на бак. исследование можно взять сразу же после акта дефекации из судна также петлёй в стерильную пробирку. 5. Правила подготовки пациента к исследованию кала на скрытую кровь. Показания: подозрение на скрытые кровотечения из желудочно-кишечного тракта. Оснащение рабочего места: 1) чистая сухая баночка с крышкой; 2) деревянный шпатель; 3) судно; 4) полиэтиленовый пакет; 5) средства индивидуальной защиты; 6) емкости с дез. растворами; 7) направление на исследование. Подготовительный этап выполнения манипуляции: 1. Информировать больного о предстоящем исследовании и получить его согласие. 2. Предупредить больного об исключении из рациона питания в течение трех дней до исследования: мяса, рыбы, яиц, печени, яблок, помидор, гречневой каши, свеклы, моркови, зелени. 3. По согласованию с врачом исключить прием препаратов железа, висмута, слабительных. 4. Дать рекомендации, позволяющие исключить попадание крови в фекалии, в случае наличия других источников кровотечения (кровоточащие десна – не чистить зубы в течение 3-х дней). 5. Накануне исследования вечером обучить больного технике сбора кала на исследование: - произвести туалет наружных половых органов; - опорожнить кишечник не в унитаз, а в судно без дезинфицирующих средств и воды; - деревянным шпателем взять 10–20 г кала из разных темных мест, поместить в емкость и закрыть крышкой; - шпатель бросить в полиэтиленовый пакет; - вымыть руки с мылом и осушить; 6. Оформить направление. 7. Выдать больному промаркированную емкость 8. Объяснить больному, где он должен оставить емкость с калом, после чего поставить в известность об этом дежурную медсестру. 9. Собранный материал с направлением отправить на исследование в клиническую лабораторию. 10. Деревянный шпатель обеззаразить физическим (сжиганием) или химическим (дез.средствами) способом 11. Содержимое судна вылить в канализацию, промыть его и погрузить в дез.раствор на время согласно инструкции по применению данного дезинфектанта. Промыть проточной водой и сушить в специальной ячейке 12. Полученный результат исследования подклеить в историю болезни. Примечание: 1. Исследование проводится ежедневно в течение трех дней. 2. Если больной страдает носовыми или геморроидальными кровотечениями исследование не проводится. 6. Правила забора материала на энтробиоз. Цель: диагностическая Показания: профилактическое обследование; глистные инвазии. Противопоказания: повреждения кожи вокруг анального отверстия. Оснащение: липкая лента; предметное стекло; пробирка; ватный тампон, смоченный в глицерине; кукла. ВНИМАНИЕ! Перед исследованием, ребенка не подмывать. Техника взятия соскоба на энтеробиоз - 1 способ: Подготовка к процедуре: 1. Объясните маме и ребенку ход предстоящей процедуры; 2. Оформите направление в лабораторию; 3. Уложите ребенка на бок; 4. Обработайте руки, наденьте перчатки. Выполнение процедуры: 1. В правую руку возьмите тампон, смоченный в глицерине 2. Первым и вторым пальцем левой руки раздвиньте ягодицы ребенка 3. произведите тампоном соскоб с поверхности перианальных складок, после чего ребенок может занять удобное положение. 4. Материал с тампоном поместить в пробирку. Окончание процедуры 1. Снимите перчатки, вымойте руки; 2. Доставьте материал с направлением в лабораторию. Техника взятия соскоба на энтеробиоз - 2 способ - «липкой ленты». Подготовка к процедуре: 1. Объясните ребенку и его родителям ход предстоящей процедуры; 2. Оформите направление в лабораторию; 3. Приготовьте предметное стекло и отрезок липкой ленты; 4. Уложите ребенка на бок; 5. Обработайте руки, наденьте перчатки. Выполнение процедуры: 6. В правую руку возьмите отрезок липкой ленты ; 7. первым и вторым пальцем левой руки разводить ягодицы ребенка; 8. Пальцами правой руки приклейте липкую ленту к перианальным складкам ребенка на несколько секунд; 9. Снимите ленту с кожи и плотно приклейте (без пузырьков воздуха) ее на предметное стекло; 10. Ребенок занимает удобное положение. 7. Перечислите методы инструментального обследования ЖКТ. Чтобы поставить диагноз пациентам, имеющим какие-либо гастроэнтерологические проблемы, врачи применяют различные инструментальные методы исследования органов пищеварения. Конкретный метод, используемый для обследования органов, выбирают, рассмотрев характер заболевания, так, чтобы можно было получить как можно более точную информацию о конкретном случае. Зондовое исследование. Эндоскопический метод исследования Одним из наиболее распространённых инструментальных методов исследования является эндоскопия – метод, при котором врач осматривает внутреннюю поверхность органов пищеварения с помощью эндоскопа. Современный эндоскоп - это гибкая трубка, которая снабжена оптической системой. Изображение и луч света передаются внутрь по фиброскопам (нитям стекловолокна). Они разработаны таким образом, чтобы не повредить органы пациента. С помощью эндоскопа можно взять на анализ материал с места обследования, сделать фотографию или видеозапись. Иногда её применяют и в целях лечения. Эндоскопия желудка называется гастроскопией, пищевода – эзофагоскопией, двенадцатиперстной кишки – дуоденоскопией, толстой кишки - колоноскопией, прямой и сигмовидной кишок – реторманоскопией. Ультразвуковой метод исследования Существует несколько видов инструментальных методов исследования на основе ультразвука – эхолокация, эхография, сонография, ультразвуковое сканирование. Все они используют волны ультразвука с частотой до 15 МГц, фокусируют и направляют таким образом, чтобы те, отразившись от тканей внутренних органов дали информацию о состоянии пациента. Ультразвуковое исследование – наиболее распространённый метод диагностики заболеваний. С его помощью можно узнать структуру, размеры и расположение внутренних органов, выявить наличие повреждений, опухолей и тому подобного. Рентгенологический метод исследования Этот метод исследования позволяет врачам точнее увидеть изменения, произошедшие во внутренних органах – изменение форм, рельеф, положение, тонус. Часто для проведения рентгенологического исследования используется контрастное вещество (на основе сернокислого бария). Оно продвигается по пищеводу и, отражая лучи рентгена, делает видимыми все его участки. Компьютерная томография Этот инструментальный метод исследования позволяет врачам получить рентгеновское изображение внутренних органов человека с обработкой его на экране компьютера. С большой точностью воспроизводятся структура, плотность, размеры, и другие характеристики органов. Томография даёт возможность изменять направление потока лучей рентгена и тем самым получать всестороннее исследование нужных объектов. Трудности возникают при диагностике полых органов пищеварения, таких как желудок, кишечник и пищевод из-за наличия в них газа. Радиоизотопные методы исследования Это методы исследования, которые состоят в том, что в тело человека вводят определённое радиоактивное вещество, которое концентрируется в исследуемом органе. При этом характер передвижения вещества по исследуемому объекту прослеживается и изучается, позволяя врачам определить наличие каких-либо расстройств в нём. Этот метод безвреден для организма. Тем не менее, он противопоказан детям и людям, подверженным повышенному воздействию радиации (в связи с местом жительства или профессиональной деятельностью). Электрографические методы исследования Это методы, которые позволяют с помощью специальных приборов регистрировать электрические импульсы, возникающие в процессе работы органов пищеварения. Они помогают установить моторику, зафиксировать параметры расстройств и осуществлять контроль над эффективностью проводимого лечения. 8. Техника подготовки к рентгенологическому исследованию желудка и тонкой кишки. Цель: максимальное освобождение желудка и кишечника от их содержимого (остатки пищи, газы, жидкость). Алгоритм действий 1. За 2–3 дня до исследования исключить из пищевого рациона пищу, способствующую газообразованию (черный хлеб, молоко, картофель и т.д.). 2. Для уменьшения газообразования рекомендовать больному прием активированного угля по 2 таблетки 3 раза в день, накануне исследования – легкий ужин не позже 20 часов. 3. Утром перед исследованием запретить больному прием пищи, жидкости, лекарственных препаратов. 4. Накануне исследования в 22 ч и утром за 2 ч до исследования провести больному очистительную клизму. Применение слабительных противопоказано, т.к. они способствуют газообразованию; если пациент страдает непроходимостью антрального отдела желудка (опухолевый или язвенный стеноз), то желудочное содержимое необходимо эвакуировать с помощью толстого зонда с последующим промыванием до чистой воды, утром в день исследования ничего не есть и не пить. Подготовка к ирригоскопии – рентгенологическому методу исследования толстого кишечника (от лат. irrigatio – орошение, промывание, греч. skoreo – рассматриваю), при котором взвесь бария вводят в толстый кишечник через заднепроходное отверстие при помощи клизмы (200 г бария и 10 г танина на 1 л воды). Цель: полное освобождение толстого кишечника от остатков пищи, жидкости, газов, слизи. Противопоказания: заболевания прямой кишки и ее сфинктера (воспаление, опухоль, свищ, трещина сфинктера). Алгоритм действий 1. За 2–3 дня до исследования исключить из пищевого рациона пищу, способствующую газообразованию (для предупреждения метеоризма), и рекомендовать обильное питье (до 2 л), 2. Накануне исследования в обед – слабительное: 30 г касторового масла или 2–3 таблетки бисакодила по 0,005 г (для тщательного очищения кишечника), не ужинать. 3. В день исследования – легкий белковый завтрак (для предупреждения газообразования в кишечнике). 9. Что такое ирригоскопия? Техника подготовки пациента к данному исследованию. Цель ирригоскопии: при заполнении толстого кишечника бариевой солью посредством клизмы можно выявить наличие спаек, характер рельефа слизистой, кровообращение. Целями подготовки больного к ирригоскопии являются предупреждение газообразования и опорожнение кишечника. Показания. Заболевания толстого кишечника. Противопоказания. Заболевания прямой кишки и ее сфинктера (воспаление, опухоль, свищ, трещина) Техника выполнения подготовки больного к ирригоскопии: 1. За 2 - 3 сут до исследований из питании пациента исключают продукты, вызывающие газообразование: черный хлеб, молоко, капусту, бобовые, яблоки, виноград и др. 2. При упорном метеоризме пациенту дают 3 раза в сутки настой ромашки или по 2 - 3 таблетки карболена по назначению врача. 3. Накануне вечером пациенту славят две очистительные клизмы с интервалом 1 ч. 4. Утром пациенту ставят две очистительные клизмы за 3 и 2 ч до исследования. 5. За 1 ч до исследования паписту ставя г газоотводную трубку на 10 - 15 мин. 6. Историю болезни к началу рабочего дня доставляют в рентгенологический кабинет. 7. Пациента информируют о месторасположении кабинета и времени проведения исследования или провожают в кабинет. 8. Бариевую взвесь вводят сотрудники рентгенологического кабинета. 9. Для пациента в отделении оставляют завтрак (предупреждают об этом раздатчицу). 10. Историю болезни с результатами исследования возвращают в отделение. Подготовка к ирригоскопии Примечания. В диете рекомендуют легкоусвояемую пищу: каши, кисели, омлеты, супы, мясо и рыбу в отварном виде. Назначать солевые слабительные не рекомендуется, так как они способствуют газообразованию. 10. Что такое эзофагогастродуоденоскопия? Техника подготовки пациента к проведению данного исследования. Исследование слизистой ЖЕЛУДКА и 12-перстной кишки Цель: - диагностическая; - лечебная. Показания определяет врач. Противопоказания: острые воспаления в ротоносоглотке, пищеводе, желудке и 12-перстной кишке. ПОДГОТОВКА ПАЦИЕНТА: - предупредите о назначенном исследовании накануне; - сообщите, что исследование проводится СТРОГО НАТОЩАК, время и место проведения исследования; - в процессе исследования пациент НЕ ДОЛЖЕН глотать слюну; - после исследования НЕ ДОЛЖЕН принимать пищу в течение 30-40 минут, так как перед исследованием проводится обезболивание ксилистезином. 11. Что такое «колоноскопия»? Как правильно подготовить ребенка к данному методу обследования. Колоноскопия, также фиброколоноскопия или ФКС — медицинский эндоскопический диагностический метод, во время которого врач осматривает и оценивает состояние внутренней поверхности толстой кишки при помощи эндоскопа. Чтобы получить точные результаты исследования, нужно подготовить организм ребенка к колоноскопии. Рекомендации здесь следующие: За 3-4 дня до предполагаемой даты проведения процедуры необходимо отказаться от употребления черного хлеба, винограда, дрожжевых продуктов и бобовых. Это позволит избавиться от накопления газов в кишечнике, которые помешают проведению колоноскопии. Разрешенные продукты – молоко, кефир, рыба, мясо телятины и птицы. В эти дни нельзя принимать препараты железа и энтеросорбенты, например, активированный уголь. За сутки до колоноскопии ребенку нужно дать любое слабительное в дозе, показанной детскому возрасту. Обычно дозировку рассчитывают исходя из веса ребенка. Из допустимых препаратов со слабительным действием – Дюфалак (с самого раннего возраста), Пикопрен (с 9 лет), Фортранс (с 15 лет), Микролакс (может применяться даже у грудничков). Очень важно помнить, что при приеме слабительных ребенку необходимо давать пить больше жидкости. Это нужно для сохранения водного баланса. Количество жидкости, которое нужно давать ребенку, зависит от частоты стула. Чем чаще ребенок испытывает позывы к дефекации, тем больше родители должны предлагать своему ребенку пить. Особое внимание необходимо уделить питанию ребенка непосредственно в день проведения колоноскопии. Желательно, чтобы это был суповой бульон без гущи, или жидкие блюда типа манной каши, которая быстро всасывается в кровоток и почти не содержит клетчатки. За час-полтора до процедуры ребенку делают очистительную клизму, что поможет специалисту лучше рассмотреть стенки кишечника юного пациента. 12. Что такое ректороманоскопия? Техника подготовки к данному исследованию. Ректороманоскопия – диагностический метод, при котором осматривается слизистая оболочка прямой и сигмовидной кишки. Обследование производится специальным аппаратом – ректороманоскопом, выполненным в видет трубки с линзами, и осветительным прибором. К процедуре ректороманоскопии обязательно необходимо подготовиться, так как без соблюдения определенных условий процедура будет либо неинформативной, либо невозможной. Подготовка включает: тщательный сбор анамнеза и сведений о непереносимости препаратов (если исследование производится под действием седативных веществ); проведение ректороманоскопии возможно только через неделю после предшествующего рентгенологического исследования пищеварительного тракта с применением бария, который препятствует осмотру слизистой кишки. Перед ректороманоскопией необходимо: соблюдение диеты за 2-3 суток до проведения исследования. Следует исключить свежие овощи и фрукты, так как они способствуют образованию большого объема каловых масс. Разрешаются каши, кроме пшенной, перловой и овсяной, нежирные сорта рыбы и мяса, бульоны; накануне вечером и в день процедуры необходимо отказаться от приема пищи; желательно вечером и утром перед ректороманоскопией сделать несколько очистительных клизм (до получения чистых вод); возможно заменить очистительные клизмы приемом слабительных препаратов (лавакол, фортранс, дюфалак, флит). 13. Как правильно подготовить ребенка к ультразвуковой диагностики брюшной полости. см вопрос 5 в предыдущей теме 14. Как правильно подготовить ребенка к дуоденальному зондированию? Дуоденальное зондирование – это метод исследования желчи специальной трубкой, введенной в двенадцатиперстную кишку. На точность диагностики влияет питание перед процедурой, соблюдение рекомендаций по очищению организма. Достоверность результата зависит от того, была ли правильной подготовка к дуоденальному зондированию Первоочередно нужно отказаться от лекарств — желчегонных, спазмолитических, помогающих переваривать пищу и других. Препараты сказываются на состоянии желчи — при заборе ее из кишечника показатель будет необъективен. Отказаться от медикаментов нужно за 5 дней. От подготовки к процедуре дуоденального зондирования на описторхоз зависит точность диагноза. За 3 дня до дуоденального зондирования начинается жесткое соблюдение диеты. Организм проходит очистительный процесс: избавляется от шлаков, выводит токсины. Это сказывается и на составе желчи – она становится чище, ценнее для диагностики на паразитов и заболевания печени, ЖКТ. Нужна ли клизма при подготовке к исследованию Клизму рекомендуется делать вечером накануне исследования, или наутро, за 3-4 часа до него. Цель – очистить кишечник от каловых масс, устранение запора. Тема 3.4 Особенности работы медицинской сестры при подготовке детей и подростков к обследованию при заболеваниях мочевыводящей системы. Контрольные вопросы: 1. Каковы особенности строения мочевыводящей системы у детей? К моменту рождения созревание почек еще не закончено. Клубочки у новорожденных значительно меньше, чем у взрос лых, их фильтрующая поверхность составляет 30% нормы взрос лого. Канальцы короче и уже. По сравнению со взрослыми ре абсорбция мочи у детей снижена. С возрастом органы мочевыделения меняются. У детей млад шего возраста размеры почек относительно больше, отношение их массы к массе тела новорожденного составляет 1 : 100, у взрос лого человека — 1 : 200. Верхний полюс почки находится на уровне XI—XII грудно го позвонка, нижний — на уровне IV поясничного позвонка. К 2 годам эти особенности расположения почек исчезают. В по следующие годы рост почек соответствует росту тела. Почки в первые годы жизни имеют дольчатое строение. Кор ковый слой развит недостаточно. Клубочки у новорожденного располагаются компактно. Количество клубочкового фильтра та у детей в первые месяцы жизни понижено по причине того, что фильтрующая поверхность у них значительно меньше, чем у взрослых 2. Какие функции в организме имеют почки? Основной функцией почек является выведение из организма воды и водорастворимых веществ (конечных продуктов обмена веществ) (1, см. рис. 317). С экскреторной функцией тесно связана функция регуляции ионного и кислотно-основного равновесия внутренней среды организма (гомеостатическая функция, 2, см. рис. 319, 321). Обе функции контролируются гормонами. Кроме того, почки выполняют эндокринную функцию, принимая непосредственное участие в синтезе многих гормонов (3, см. с. 323). Наконец, почки участвуют в процессах промежуточного метаболизма (4), особенно в глюконеогенезе и расщеплении пептидов и аминокислот (см. с. 157). Через почки проходит очень большой объем крови: 1500 л в сутки. Из этого объема отфильтровывается 180 л первичной мочи. Затем объем первичной мочи существенно снижается за счет реабсорбции воды, в итоге суточный выход мочи составляет 0,5-2,0 л. 3. Уход за больными с заболеванием почек.   4. Особенности диетотерапии при заболевании почек. Цель назначения диеты № 7: умеренное щажение функции ночек, уменьшение гипертензии и отеков, улучшение выведения из организма азотистых и других продуктов обмена веществ. Общая характеристика диеты № 7: содержание белков несколько ограничено, жиров и углеводов — в пределах физиологических норм. Пищу готовят без натрия хлорида. Соль выдают больному в количестве, указанном врачом (3-6 г и больше). Количество свободной жидкости уменьшено в среднем до 1 л. И с к л ю ч а ю т экстрактивные вещества мяса, рыбы, грибов, источники щавелевой кислоты и эфирных масел. Кулинарная обработка без механического и с умеренным химическим щажением. Мясо и рыбу (100-150 г в день) отваривают. Температура пищи обычная. Химический состав и калорийность диетического стола № 7: углеводы — 400-450 г (80-90 г сахара); белки — 80 г (50-60% животные), жиры — 90-100 г (25% растительные), калории — 2700—2900 ккал; свободная жидкость — 0, 9-1, 1 л. Режим питания при диете № 7: 4-5 раз в день. Рекомендуемые и исключаемые продукты и блюда: — супы. Вегетарианские с овощами, крупой, картофелем; фруктовые, ограниченно — молочные. Заправляют сливочным маслом, сметаной, укропом, петрушкой, лимонной кислотой, уксусом; луком после отваривания и пассерования. И с к л ю ч а ю т: мясные, рыбные и грибные бульоны, из бобовых; — хлеб и мучные изделия: бессолевой хлеб, блинчики, оладьи на дрожжах и без соли. И с к л ю ч а ю т: хлеб обычной выпечки, мучные изделия с добавлением натрия хлорида. — мясо и птица. Нежирные говядина, телятина, мясная и обрезная свинина, баранина, кролик, курила, индейка, отварные или запеченные, слегка обжаренные после отваривания. Куском или в рубленом виде. Язык отварной. И с к л ю ч а ю т: жирные сорта, жареные и тушеные блюда без отваривания. колбасы, сосиски, копчености, консервы; — рыба. Нежирная, отварная с последующим легким обжариванием или запеканием, куском и рубленая, фаршированная, заливная после отваривания. И с к л ю ч а ю т: жирные виды, соленую, конченую рыбу, икру, консервы; — молочные продукты. Молоко, сливки, кисломолочные напитки, творог и творожные блюда с морковью, яблоками, рисом; сметана. И с к л ю ч а ю т: сыры; — яйца. Желтки, добавляемые в блюда. Цельные яйца — до 2 в день (всмятку, омлет) — при уменьшении мяса, рыбы или творога; — крупы. Различная крупа (в частности, саго, рис, кукурузная, перловая) и макаронные изделия в любом приготовлении. И с к л ю ч а ю т: бобовые; — овощи. Картофель и овощи широко применяют в любой кулинарной обработке. И с к л ю ч а ю т: бобовые, лук, чеснок, редьку, редис, щавель, шпинат, соленые, маринованные и квашеные овощи, грибы; — закуски. Винегреты без солений, салаты из свежих овощей и фруктов; — плоды, сладкие блюда и сладости. Различные фрукты и ягоды, сырые, вареные, компоты, кисели, желе, мед, варенье, конфеты, фруктовое мороженое. И с к л ю ч а ю т: шоколад; — соусы и пряности. Томатные, молочные, сметанные, фруктовые и овощные сладкие и кислые подливки, луковый из вываренного и поджаренного лука. Ванилин, корица. лимонная кислота, уксус. И с к л ю ч а ю т: мясные, рыбные и грибные соусы, перец, горчицу, хрен; — напитки. Чай, некрепкий кофе, соки фруктовые и овощные. Отвар шиповника. И с к л ю ч а ю т: крепкий кофе, какао, минеральные воды, богатые натрием; — жиры. Сливочное несоленое, коровье топленое и рафинированные растительные масла; ограниченно — свиное сало. 5. Назвать методы обследования больных. 6. Какова подготовка пациента к рентгенологическому исследованию почек и мочевого пузыря? Рентгенологическое исследование почек и мочевыводящих путей Обзорная рентгенография почек и мочевыводящих путей даёт возможность определить форму и положение почечных лоханок и мочеточников, в ряде случаев - оценить наличие камней (конкрементов). Контрастная рентгенография. В зависимости от способа введения рентгеноконтрастного вещества различают два вида контрастной рентгенографии почек и мочевыводящих путей. • Ретроградная урография - метод исследования, когда рентгеноконтрастное вещество вводят через мочевой катетер под контролем цистоскопа в нужный мочеточник. Специальной подготовки пациента при этом не требуется. • При экскреторной урографии рентгеноконтрастное вещество вводят внутривенно. Этот метод исследования позволяет выявить наличие в почках и мочевыводящих путях конкрементов, аномалий, рубцовых сужений, опухолевых образований. Скорость выделения рентгеноконтрастного вещества характеризует функциональную способность почек. Этапы подготовки больного к рентгенологическому исследованию почек и мочевыводящих путей следующие. Назначение за 2-3 дня до исследования диеты, исключающей пищу, богатую растительной клетчаткой и содержащей другие вещества, способствующие повышенному образованию газов. Необходимо исключить из питания свежий ржаной хлеб, картофель, бобовые, свежее молоко, свежие овощи и фрукты, фруктовые соки. При метеоризме по назначению врача больному дают активированный уголь. Проведение пробы на индивидуальную переносимость рентгеноконтрастного вещества за 12-24 ч до исследования. Ограничение приёма больным жидкости за 12-18 ч до исследования. Постановка очистительной клизмы (до получения «чистых» промывных вод) накануне вечером и утром за 2 ч до исследования или прием фортранса по схеме Исследование проводят строго натощак. Рентгеноконтрастное вещество вводят пациенту непосредственно в рентгенологическом кабинете. 7. Какова подготовка больного к УЗИ исследованию почек? Подготовка к УЗИ органов брюшной полости, почек, почечных сосудов За 3 дня до исследования необходимо соблюдать диету, которая снизит газообразование: исключить из рациона черный хлеб, цельное молоко, сырые фрукты и овощи, бобовые, капусту, сдобу, сладости, крепкий кофе и соки, газированные напитки и спиртное. Принимать в течение этих дней по 2-4 таблетки активированного угля или «Эспумизан», «Фильтрум» и т.п. по схеме, прилагаемой к упаковке препарата. При нарушениях пищеварения можно принимать мезим-форте, фестал по 1 таблетке во время приема пищи (лучше проконсультироваться с лечащим врачом). При запорах – за 2 дня до исследования сделать очистительную клизму ( не накануне!). Последний прием пищи в 19.00 предыдущего дня- если исследование утром, проводится строго натощак. Если исследование проводится во второй половине дня , можно позавтракать в 8-10 часов, после чего нельзя употреблять пищу, воду. Перед исследованием нельзя проводить инструментальное обследование кишечника и желудка (ФГДС, колоноскопию). При УЗИ органов брюшной полости с определением функции желчного пузыря исследование проводится строго натощак. С собой взять два сырых желтка или 0,5 литра кефира 3,2% жирности. 8. Определение суточного диуреза. |
