Болезни почек и мочевыделительной системы
 Скачать 1.58 Mb. Скачать 1.58 Mb.
|
|
Вопросы: 1.Опишите основные характеристики суставного синдрома у данного пациента. 2.Какой наиболее вероятный предположительный диагноз? 3.Какие диагностические исследования будут являться ключевыми дляподтверждения диагноза? 4.Какие клинические признаки указывают на предполагаемый диагноз? 5.Каковы принципы медикаментозной терапии данного заболевания? ОТВЕТЫ К ЗАДАЧЕ 26 1. У пациента имеется острый моноартрит с вовлечением левого коленного сустава без системных проявлений. У пациента имеется артрит, так как присутствуют признаки воспалительного поражения сустава – боль, экссудация, гиперемия, повышение локальной температуры, нарушение функции сустава, в сочетании с лейкоцитозом и ускорением СОЭ. Число пораженных суставов – один, следовательно, имеет место моноартрит. Продолжительность суставного синдрома менее 6 недель, следовательно, процесс классифицируется как острый. У пациента отсутствуют системные проявления, так как нет поражения кожи, нервной системы, внутренних органов, ретикулоэндотелиальной системы, гематологических проявлений. 2. Наиболее вероятный основной клинический диагноз «подагра, острый подагрический (микрокристаллический) артрит левого коленного сустава». Сопутствующие заболевания: гипертоническая болезнь, медикаментозно достигнутая нормотензия, риск I; ожирение I ст. 3. Артроцентез левого коленного сустава, аспирация синовиальной жидкости и ее исследование на наличие кристаллов моноурата натрия методом поляризационной микроскопии, микроскопия по Граму и посев синовиальной жидкости на культуральные среды для исключения инфекционного характера артрита. 4. На предполагаемый диагноз «подагр» указывают следующие признаки: моноартикулярное поражение, анамнез вовлечения первого плюснефалангового сустава, характеристики поражения сустава – эритема над пораженным суставом, резкая болезненность при пальпации, значительные затруднения при ходьбе и ограничение движений в суставе; типичное течение приступов – достижение максимума болевого синдрома в первые сутки, разрешение симптомов в течение нескольких дней, отсутствие симптомов в межприступном периоде. Дополнительными факторами риска развития подагрического артрита являются прием тиазидного диуретика, употребление алкоголя, мясных (и других богатых пуринами) продуктов. 5. Для лечения острого подагрического артрита могут использоваться нестероидные противовоспалительные препараты (НПВП), глюкокортикоиды или Колхицин (в низких дозах). Проведенные клинические испытания не показали значимых преимуществ какого-либо из перечисленных медикаментозных средств перед другими, поэтому выбор конкретного вмешательства зависит от доступности, цены и предпочтений пациента и врача. Чаще всего для лечения острого подагрического артрита используются НПВП. Сравнительные исследования различных НПВП показали сопоставимую эффективность и безопасность, поэтому можно использовать любой доступный НПВП в эффективной дозе. ЗАДАЧА 27 Мужчина 55 лет обратился по поводу хронического кашля. Также он отмечает появление одышки при физической активности. Со слов пациента, в последнее время отмечается усиление кашля. (Во время беседы Вы отмечаете запах табачного дыма от пациента.) При опросе он признает, что курит ежедневно 1 пачку сигарет в течение 35 лет и пробовал самостоятельно отказаться от курения, однако безуспешно. При обследовании ЧСС – 80 ударов в минуту, АД – 125/82 мм рт ст., частота дыхания 16 в минуту. Кожные покровы обычной окраски, пульсоксиметрия демонстрирует сатурацию 98%. Перкуторный звук над легочными полями ясный, дыхание с жѐстким оттенком, по всем лѐгочным полям отмечаются единичные сухие свистящие хрипы. По остальным органам и системам без отклонений. По результатам спирометрии ФЖЕЛ в пределах возрастной нормы, отношение ОФВ1/ФЖЕЛ 0,89, ОФВ1 81% от нормы. Вопросы: 1.Какие основные рекомендации следует дать пациенту? 2.Опишите роль медицинских работников в стимулировании отказа от курения. 3.Какие препараты фармакологической поддержки отказа от курения возможноиспользовать? 4.Какие дополнительные методы исследования следует назначить данномупациенту? 5.Возможно ли диагностировать хроническую обструктивную болезнь легких(ХОБЛ) у данного пациента? ОТВЕТЫ К ЗАДАЧЕ 27 1. Основной рекомендацией является отказ от курения. Табакокурение является основным модифицируемым фактором риска предотвращения смертности. Курение негативным образом влияет на большинство органов человеческого организма. По данным Всемирной организации здравоохранения, в настоящее время в мире от заболеваний, связанных с курением табака каждые 6 секунд умирает один человек, а ежегодно по этой причине умирают 5 миллионов человек. С курением связана преждевременная смертность по причине злокачественных новообразований, заболеваний сердца, сосудов, хронических болезней легких. У курильщиков риск инфаркта миокарда в 4–5 раз выше, чем у некурящих. Рак легкого примерно в 90% случаев обусловлен длительным курением. У людей, выкуривающих по две или более пачек сигарет в день в течение 20 лет риск рака легкого повышен на 60–70% по сравнению с некурящими. 2. Установлено, что врачебное вмешательство значительно повышает вероятность отказа пациента от курения. Врачу необходимо воспользоваться системным подходом для стимулирования отказа от курения. 1) При каждом обращении пациента спрашивать о курении. 2) Посоветовать отказаться от курения с персональными рекомендациями по снижению риска, в данном случае связать курение с хроническим кашлем и одышкой. 3) Оценить желание пациента прекратить курение. 4) Помочь с отказом от курения посредством консультирования и фармакологической поддержки. 5) Обеспечить контроль и поддержку отказа от курения. 3. Существуют два основных подхода к фармакологической поддержке отказа от курения: 1) никотин-заместительная терапия, которая может осуществляться в различных формах, таких как жевательная резинка с никотином, никотиновый пластырь, никотиновый ингалятор и др., 2) медикаменты, снижающие никотиновую зависимость, к ним относятся Бупропион и Варениклин. 4. У данного пациента наиболее вероятной причиной хронического кашля является курение. Обязательными исследованиями должны быть спирометрия (которая уже выполнена) и рентгенография легких. Менее вероятными причинами хронического кашля у данного пациента, которые, тем не менее, нельзя полностью исключить, могут быть гастроэзофагеальный рефлюкс и хронический кашель, связанный с инфекцией верхних дыхательных путей, в связи с чем следует рассмотреть проведение фибродуоденогастроскопии, рентгенографии (или компьютерной томографии) придаточных пазух носа. 5. Курение является важным фактором риска развития ХОБЛ. Однако, для постановки диагноза «ХОБЛ» требуется подтверждение наличия бронхиальной обструкции при спирометрии, что отражается отношением ОФВ1/ФЖЕЛ <0,7. У данного пациента отношение ОФВ1/ФЖЕЛ превышает 0,7 поэтому диагноз «ХОБЛ» является неправомерным. ЗАДАЧА 28 Женщина в возрасте 51 года проходит диспансеризацию. Со слов женщины, она совершенно здорова, обычно хорошо себя чувствует и не имеет никаких жалоб. В анамнезе в возрасте 38 лет выполнено удаление матки по поводу фибромиомы, придатки не удалялись. После 40 лет она проходила маммографию с интервалом 2 года, все результаты без отклонений от нормы. Наличие хронических заболеваний отрицает, гемотрансфузий не выполнялось. Она ежедневно самостоятельно принимает поливитамины, постоянный приѐм других препаратов отрицает. Семейный анамнез отягощѐн по раку молочной железы, который был диагностирован у бабушки по материнской линии в возрасте 72 лет. Пациентка замужем, работает учителем средней школы, курение и употребление алкоголя отрицает. В диете избегает молочных продуктов, так как считает, что имеет «непереносимость лактозы». Физическими упражнениями специально не занимается, нерегулярно осуществляет прогулки «для поддержания здоровья». При физикальном обследовании ЧСС – 72 ударов в минуту, АД – 118/78 мм.рт.ст., частота дыхания 16 в минуту, отклонений от нормы по органам и системам не выявляется. Вопросы: 1.Какой скрининг злокачественных новообразований шейки матки показан даннойпациентке? 2.Какие дополнительные (к выполненному ранее опросу на выявление хроническихнеинфекционных заболеваний и факторов риска их развития и измерению АД) исследования показаны на первом этапе диспансеризации? 3.С каким интервалом рекомендуется проводить маммографию для скрининга ракамолочной железы у данной пациентки? 4.Что следует порекомендовать пациентке для снижения риска развитияостеопороза? 5.Каким образом результаты диспансеризации отражаются в медицинскойдокументации? ОТВЕТЫ К ЗАДАЧЕ 28 1. В связи с проведенной гистерэктомией по поводу доброкачественной патологии и низким риском пациентке не показано проведение скрининга рака шейки матки. 2. Необходимо выполнить антропометрию, определение абсолютного суммарного сердечно-сосудистого риска, ЭКГ, флюорографию легких, маммографию, мазок с наружного маточного зева и цервикального канала на цитологическое исследование, развернутый общий анализ крови, анализ крови биохимический общетерапевтический (в объеме не менее определения уровня креатинина, общего билирубина, АСТ, АЛТ, глюкозы, холестерина), общий анализ мочи, исследование кала на скрытую кровь, УЗИ брюшной полости, поджелудочной железы, почек, органов малого таза, измерение внутриглазного давления. 3. У данной пациентки наследственный анамнез отягощен по раку молочной железы, однако он был диагностирован у бабушки в пожилом возрасте, что не дает основания предполагать наличия врожденных мутаций, ассоциированных с высоким риском развития рака молочной железы BRCA-1 или BRCA-2. Поэтому скрининг рака молочной железы у данной пациентки должен осуществляться исходя из популяционного риска, и в возрасте старше 50 лет маммография рекомендуется 1 раз в год. 4. Остеопороз имеет повышенный риск развития у женщин в постменопаузе и увеличивается с возрастом, при курении, низкой массе тела, отягощенном анамнезе, низком потреблении кальция с пищей и малоподвижном образе жизни. У данной пациентки имеется недостаточное потребления кальция с пищей, поскольку она избегает молочных продуктов. В таком случае следует рекомендовать дополнительный прием препаратов кальция и витамина Д3, суточная доза кальция в возрасте старше 50 лет должна составлять 1200 мг, витамина Д3 – 400-800МЕ. 5. В «Медицинскую карту пациента, получающего медицинскую помощь в амбулаторных условиях» (учетная форма №025/у) вносятся результаты всех исследований и осмотров (консультаций) врача, заполняется «Карта учета диспансеризации» (учетная форма №131/у), заполняется анкета (опросник) на выявление хронических неинфекционных заболеваний, факторов риска их развития и потребления наркотических средств и психотропных средств без назначения врача. Анкета (опросник) и «Карта учета диспансеризации» подшивается в «Медицинскую карту пациента, получающего медицинскую помощь в амбулаторных условиях». Учет прошедших каждый этап диспансеризации проводится по ежемесячному внесению результатов в отчетную форму «Сведения о диспансеризации определенных групп взрослого населения» (форма №131/о). ЗАДАЧА 29 На приеме женщина 27 лет, которая предъявляет жалобы на постоянную нервозность, слабость, сердцебиение, которые усилились, в последние несколько дней появился тремор рук. Также она отмечает трудности с концентрацией внимания, в том числе на работе (работает экономистом предприятия) и раздражительность, на что обращают внимание ее коллеги. Симптомы нарастали в течение последних 3 месяцев, отмечает снижение массы тела примерно на 4 кг за это время, в течение последнего месяца присоединилась бессонница, в связи с чем она решила обратиться к врачу. Менструации отсутствуют в течение 2 месяцев, до этого были регулярными. Наличие хронических заболеваний отрицает, лекарственные препараты не принимает. Пациентка не замужем, регулярную половую жизнь отрицает, контрацептивами не пользуется. Пациентка не курит, не употребляет наркотики и редко употребляет алкогольные напитки в небольших количествах. Во время опроса пациентка возбуждена и подвижна. При физикальном обследовании рост 172 см, масса тела 52 кг, кожа горячая и влажная, температура тела 36,9°С. Имеет место двухсторонний экзофтальм и отставание верхнего века при взгляде вниз. При пальпации шеи определяется симметрично увеличенная щитовидная железа без отчетливо пальпируемых узлов, эластичной консистенции, смещаемая, безболезненная. Перкуторные размеры сердца не изменены, тоны ясные, ритмичные, ЧСС – 112 в минуту, АД – 138/84 мм.рт.ст. Дыхание везикулярное, хрипов нет. Живот безболезненный, печень, селезѐнка не увеличены. Кожа голеней уплотнена, гиперемирована с обеих сторон. В позе Ромберга устойчива, однако отмечается тремор кистей. Вопросы: 1.Предположите наиболее вероятный диагноз. 2.Обоснуйте предполагаемый диагноз. 3.Какие дополнительные лабораторные исследования следует выполнить дляподтверждения диагноза? 4.Какие методы визуализации следует использовать для подтверждения диагноза? 5.Каковы принципы лечения данной пациентки? ОТВЕТЫ К ЗАДАЧЕ 29 1. Тиреотоксикоз с диффузным зобом (диффузный токсический зоб, болезнь Грейвса-Базедова). Болезнь Грейвса (болезнь Базедова, диффузный токсический зоб) – системное аутоиммунное заболевание, развивающееся вследствие выработки антител к рецептору тиреоторопного гормона (ТТГ), клинически проявляющееся поражением щитовидной железы с развитием синдрома тиреотоксикоза в сочетании с экстратиреоидной патологией (эндокринная офтальмопатия, претибиальная микседема, акропатия). 2. Для синдрома тиреотоксикоза характерны: похудение (часто на фоне повышенного аппетита), потливость, тахикардия и ощущение сердцебиения, внутреннее беспокойство, нервозность, дрожь рук (а порой, всего тела), общая и мышечная слабость, быстрая утомляемость. Как правило, симптомы развиваются и прогрессируют достаточно быстро. При пальпаторном исследовании примерно у 80% пациентов удается выявить увеличение щитовидной железы, которая обычно безболезненная. Эндокринная офтальмопатия (выраженный экзофтальм, нередко имеющий несимметричный характер, диплопия при взгляде в одну из сторон или вверх, слезотечение, ощущение «песка в глазах», отечность век) сочетается только с болезнью Грейвса. Таким образом, наличие у данной пациентки синдром тиреотоксикоза в сочетании с эндокринной офтальмопатией, претибиальной микседемой, аменореей позволяет заподозрить болезнь Грейвса. 3. Показано определение уровня тиреотропного гормона (ТТГ) высокочувствительным методом (функциональная чувствительность не менее 0,01 мЕд/л). При обнаружении пониженного уровня ТТГ пациенту проводится определение уровня свободных Т4 и Т3, если хотя бы один из них повышен – речь идет о манифестном тиреотоксикозе, если они оба в норме – о субклиническом. Специфическим маркером являются антитела к рецептору ТТГ (АТ-рТТГ). Часто могут определяться высокие уровни антител к тиреоидной пероксидазе (АТ–ТПО) и антител к тиреоглобулину (АТ–ТГ), но их обнаружение не позволяет провести дифференциальную диагностику. Рутинное определение уровня АТ-ТПО и АТ-ТГ для диагностики болезни Грейвса не рекомендуется. 4. УЗИ, цветное допплеровское картирование, сцинтиграфия щитовидной железы (ЩЖ), рентгенологическое исследование с контрастированным пищеводом, компьютерная томография и магнитно-резонансная томография. С помощью УЗИ определяется объем и эхоструктура ЩЖ. В норме объем ЩЖ у женщин не должен превышать 18 мл, у мужчин 25 мл. Эхогенность железы при аутоиммунном тиреотоксикозе равномерно снижена, эхоструктура обычно однородная, кровоснабжение усилено. УЗИ проводится всем пациентам с тиреотоксикозом. Сцинтиграфия ЩЖ – наиболее часто используется изотопы технеция и йода - 99mTc, 123I, реже 131I. При болезни Грейвса отмечается равномерное распределение изотопа. По накоплению и распределению изотопа можно судить о функциональной активности ЩЖ, о характере ее поражения (диффузном или узловом), о наличии эктопированной ткани. Сцинтиграфия ЩЖ показана при узловом или многоузловом зобе, если уровень ТТГ ниже нормы и с целью топической диагностики эктопированной ткани ЩЖ или загрудинного зоба. Проведение КТ и МРТ, рентгенологического исследования с контрастированием барием пищевода помогают диагностировать загрудинный зоб, уточнить расположение зоба по отношению к окружающей ткани, определить смещение или сдавление трахеи и пищевода. 5. Цель лечения: устранение клинических симптомов тиреотоксикоза, стойкая нормализация тиреоидных гормонов и ТТГ, иммунологическая ремиссия заболевания при аутоиммунном тиреотоксикозе. До достижения эутиреоза следует ограничить физическую нагрузку и поступление йодсодержащих препаратов, отказаться от курения. Методы лечения тиреотоксикоза: - консервативное (прием антитиреоидных препаратов); - лечение радиоактивным йодом; - оперативное (тиреоидэктомия). Консервативное лечение назначается для достижения эутиреоза перед оперативным лечением или радиойотерапией, а также, в отдельных группах пациентов, в качестве базового длительного курса лечения, который, в некоторых случаях, приводит к стойкой ремиссии. Тиамазол (Тирозол, Мерказолил) является препаратом выбора для всех пациентов, которым планируется проведение консервативного лечения. Терапия радиоактивным йодом проводится в случае рецидива тиреотоксикоза после правильно проведенного консервативного лечения (непрерывная терапия тиреостатическими препаратами с подтвержденным эутиреозом в течение 12-18 месяцев), невозможности приема тиреостатических препаратов (лейкопения, аллергические реакции), отсутствия условий для консервативного лечения и наблюдения за больным. ЗАДАЧА 30 При осмотре на дому мужчина 56 лет предъявляет жалобы на интенсивные боли за грудиной, сохраняющиеся в течение 90 минут. В предыдущие 2 недели он несколько раз испытывал сходные по характеру боли в грудной клетке, преимущественно во время физической нагрузки, но они купировались самостоятельно в покое в течение нескольких минут. Сегодня болевой синдром возник на улице, в то время как он выгуливал свою собаку, боль несколько уменьшилась в покое, но, в отличие от предшествующих эпизодов, полностью не прекратилась. Пациент описывает боль как «сжимающую» и жгучую («как будто кипятка плеснули в грудь»), при этом есть чувство нехватки воздуха и потливость. В настоящее время иррадиации не отмечает, но при ранее возникавших эпизодах боли в груди имелась иррадиация в левую руку. Пациент отрицает наличие хронических заболеваний, но его жена говорит о том, что он не обращался к врачу в течение многих лет. Жена настояла на вызове врача, так как его младший брат перенес инфаркт миокарда 6 месяцев назад. Пациент работает начальником отдела в коммерческом банке, курит 1,5 пачки сигарет в день в течение 30 лет и эпизодически употребляет алкогольные напитки в компании друзей или коллег. При физикальном обследовании рост 182 см, масса тела 112 кг, температура тела 37,1°С. Кожные покровы бледные, лицо покрыто мелкими капельками пота. Дыхание везикулярное, хрипов нет. Тоны сердца ритмичные, акцент 2 тона на аорте, шумов нет. ЧСС – 60 в минуту, АД – 190/95 мм.рт.ст., частота дыхания 18 в минуту. Живот мягкий, безболезненный, печень и селезѐнка не пальпируются. Голени пастозны, пульсация на артериях стоп удовлетворительная. Зарегистрирована ЭКГ: 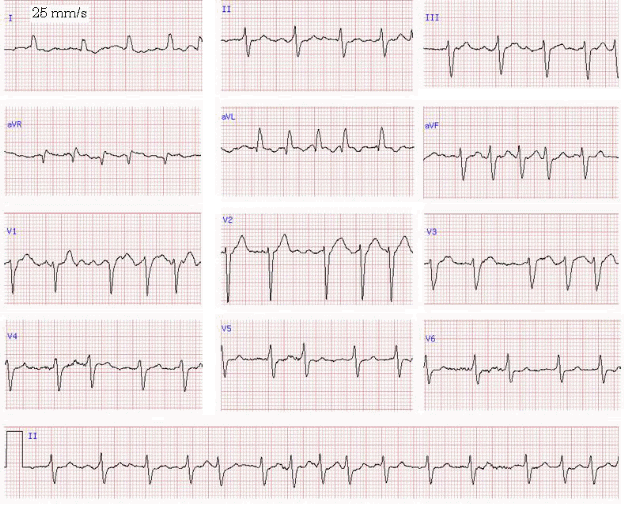 |
