13 Глава 11 Хирургическая инфекция (ГВЗ). Хирургическая инфекция (гнойновоспалительные заболевания)
 Скачать 12.58 Mb. Скачать 12.58 Mb.
|
|
Патогенез гнойного перитонита Развитие воспалительного процесса в брюшине зависит от степени бактериальной обсеменённости и вида микроорганизмов, состояния иммунологических сил и реактивности организма, механического, физического, химического повреждения брюшины. В начале воспаления брюшины первичный очаг редко бывает отграничен спайками от свободной брюшной полости. В процессе его развития происходят склеивание листков брюшины на границах воспалительного очага и возникновение спаек, которые при быстром образовании могут привести к отграничению воспалительного процесса. Характер и последовательность изменений брюшины при воспалении по существу такие же, как и при воспалении других тканей. Вначале развивается гиперемия висцеральной и париетальной брюшины и сальника, появляются небольшие кровоизлияния и происходит пропитывание брюшинного листка воспалительным экссудатом, богатым лейкоцитами и фибрином. Последний покрывает воспалительную поверхность тонкой плёнкой (фибринозной сеткой), в брюшине образуются очаги круглоклеточной инфильтрации, она становится шероховатой и тусклой. Воспаление более резко выражено в области источника инфицирования. При дальнейшем развитии воспаления экссудация усиливается, и экссудат накапливается в брюшной полости. Общее его количество колеблется от нескольких миллилитров при местном перитоните до нескольких литров - при общем. Он может быть серозным, серозно-гнойным, гнойным, гнойно-фибринозным, ихорозным (гнилостным). Нередко в воспалительном экссудате обнаруживается примесь крови, жёлчи, кишечного содержимого, слизи. В нём содержится от 10 до 50 г/л белка. Преобладание фибринозного воспаления приводит к более быстрому слипанию серозных оболочек и отграничению процесса. При большом количестве вирулентных микробов значительно увеличивается содержание лейкоцитов в экссудате, он становится гнойно-фибринозным или гнойным. Сначала гнойный экссудат скапливается в области источника инфицирования (например, червеобразный отросток, жёлчный пузырь, желудок, придатки матки), а по мере развития процесса - в других отделах брюшной полости (латеральных каналах, малом тазу, сальниковой сумке, поддиафрагмальном пространстве и т.д.). Перфорация кишки, гангрена органов брюшной полости приводят к образованию перитонита с гнилостным экссудатом серо-грязного цвета, с хлопьями фибрина, зловонным гнилостным запахом и наличием большого количества газов, вышедших в брюшную полость из кишечника или образовавшихся при гнилостном разложении тканей, экссудата. При перитоните, развивающемся в результате омертвения кишечника в связи с расстройством его кровообращения (тромбоэмболия, узлообразование, заворот и т.д.), экссудат вначале бывает геморрагического, а затем гнойно-геморрагического характера. Гнойно-воспалительный процесс при перитоните поражает висцеральный и париетальный листки брюшины. В связи со слабой выраженностью рыхлой клетчатки под висцеральным листком брюшины его воспаление быстро распространяется на глубжележащие ткани. При воспалительном процессе в брюшинном покрове желудка, кишечника гнойный процесс распространяется на мышечный и даже подслизистый слой, что может привести к перфорации органа. Морфологические изменения в стенке желудка и кишечника проявляются утолщением, отёчностью, расширением сосудов и кровоизлияниями в слизистой и серозной оболочках. При микроскопическом исследовании видны многочисленные круглоклеточные инфильтраты, распространяющиеся с висцеральной брюшины на мышечную оболочку и подслизистый слой. В селезёнке, печени, почках, миокарде, лёгких и других органах находят изменения, характерные для гнойной интоксикации. Воспаление брюшины приводит к нарушению секреторной и моторной функций желудочно-кишечного тракта. При развившемся перитоните возникает паралич желудка. В кишечнике скапливается большое количество содержимого, которое, подвергаясь брожению, разлагается и становится прекрасной средой для бурного развития микроорганизмов. Зияние привратника и непрерывное затекание в желудок застойного разлагающегося содержимого кишечника, которым он переполняется, приводят к возникновению рвоты. Содержимое желудка и кишечника вследствие гнилостного распада приобретает тёмно-грязный оттенок и зловонный запах, подвергается брожению и содержит много микробов; всасываясь в кровь, оно усугубляет интоксикацию, вызванную воспалением брюшины. Токсины белковой природы (полипептиды тканевые протеазы), бактерии и продукты их жизнедеятельности, биогенные амины (гистамин, серотонин и др.), кинины вызывают глубокие изменения в метаболических процессах, их сдвиг в сторону катаболизма, нарушение микроциркуляции, регионарного кровообращения и центральной гемодинамики. Катаболические процессы сопровождаются большими затратами белка. Состояние больных перитонитом усугубляется нарушением нормального питания. При гнойном перитоните абсолютные потери белка (с экссудатом, рвотными массами и др.) колеблются от 50 до 250 г в сутки. Уровень белка в крови резко понижается. Нарушения белкового обмена сопровождаются дефицитом азотистого баланса, гиповолемией, артериальной гипотензией, изменениями кислотно-основного состояния. Скопление жидкости в брюшной полости и потери её с рвотными массами приводят к нарушению соотношения между вне- и внутриклеточным водным бассейном, развитию синдрома клеточной дегидратации, а в дальнейшем - к водному дефициту во внутри- и внеклеточной среде. Одновременно с водой теряется большое количество солей, к водной недостаточности присоединяется солевая. В комплексе патофизиологических реакций при гнойном перитоните особое место занимают нарушения гемодинамики. Общим для них является несоответствие между объёмом сосудистого русла и ОЦК, сопровождающееся снижением АД, нарушением микроциркуляции, сердечной деятельности и кровоснабжения органов. Ведущую роль в нарушениях микроциркуляции играют изменения реологических свойств крови. Особое место в сложном симптомокомплексе гнойного перитонита занимают нарушения органного кровообращения - в лёгких, печени, почках, желудке, кишечнике, поджелудочной железе, которые приводят к декомпенсации функций этих органов и усугубляют интоксикацию. В клинической практике при установлении диагноза перитонита необходимо определить источник, распространённость и стадию (степень) токсикоза, наличие органной недостаточности. Местный неограниченный перитонит локализован в области источника (червеобразный отросток, жёлчный пузырь, перфорация стенки желудка, кишки и др.) и занимает одну-две анатомические области. Процесс может распространяться по брюшине, захватывая её новые области. Если воспалительный процесс распространён более чем в двух анатомических областях - это распространённый перитонит. Общий перитонит - тотальное поражение париетальной и висцеральной брюшины. Для местного отграниченного перитонита характерно отграничение воспалительного процесса в брюшине воспалительным инфильтратом, спайками, рубцами, что приводит к образованию внутрибрюшинного абсцесса. Продолжающееся распространение воспаления по брюшине сопровождается углублением его стадии (фазы). Местному неотграниченному и диффузному перитониту соответствуют первые сутки заболевания, по мере распространения процесс переходит в распространённый и общий перитонит. Клинические проявления В первые 12-24 ч перитонит характеризуется нарастанием воспалительных изменений в брюшине. Больные жалуются на интенсивные боли в животе, которые вначале локализуются в месте расположения источника перитонита, а затем распространяются на соседние области, могут захватывать половину живота или весь живот. Часто отмечается рвота желудочным содержимым, затем жёлчью. Общие клинические проявления заболевания выражаются в повышении температуры тела до 38 °С и выше, тахикардии (пульс учащается до 120 в минуту), повышении артериального давления, учащении дыхания (до 24-28 в минуту), беспокойстве, двигательном возбуждении. Лицо вначале гиперемировано, затем становится бледным. Живот втянут или умеренно вздут, брюшная стенка или половина её в акте дыхания не участвует. При пальпации живота отмечаются выраженная болезненность и напряжение мышц всей брюшной стенки или в том или ином её отделе (в зависимости от распространённости воспаления по брюшине). Кишечные шумы при аускультации не выслушиваются. При лабораторном исследовании крови отмечается лейкоцитоз с умеренным сдвигом лейкоцитарной формулы влево. В последующие 24-48 ч перитонит характеризуется тяжёлой интоксикацией и парезом желудочно-кишечного тракта. Больной становится адинамичным, черты лица заострены, кожа бледная, глаза ввалившиеся. Пульс превышает 120 в минуту, наполнение его слабое, АД понижено. Температура тела высокая (39-40 °C), гектического характера, иногда отмечается озноб. Живот вздут, при его пальпации болезненность и напряжение мышц выражены меньше, чем в реактивной фазе, при перкуссии живота выявляют метеоризм, кишечные шумы не выслушиваются. Рвота частая, с кишечным содержимым. В крови лейкоцитоз с выраженным сдвигом лейкоцитарной формулы влево (появление юных форм) и токсической зернистостью лейкоцитов. Развитие полиорганной недостаточности (после 48-72 ч) характеризуется крайней степенью интоксикации. Больной заторможён, адинамичен, безучастен к окружающему, сознание может быть спутанным, нередко развивается токсический психоз (неадекватное поведение, возбуждение, галлюцинации). Лицо землисто-серого цвета, осунувшееся (лицо Гиппократа). Отмечается обильная рвота с каловым запахом. Пульс очень частый, нитевидный, АД понижено. Живот резко вздут, болезнен при пальпации на всём протяжении. Перистальтические кишечные шумы не выслушиваются (симптом гробовой тишины). Температура тела снижается, кожа покрыта холодным липким потом. В крови выраженный лейкоцитоз с резким сдвигом лейкоцитарной формулы влево. Количество мочи уменьшено, в ней определяется высокое содержание белка, цилиндров. Особенности обследования больного перитонитом При переходе воспаления на брюшину с органов брюшной полости клинические признаки перитонита присоединяются к проявлениям заболевания, явившегося источником перитонита, хотя определить их в последующем (при распространении воспаления по брюшине и переходе процесса в токсическую или терминальную фазу) удаётся не всегда. Больные перитонитом жалуются на боли в животе, жажду, слабость, рвоту, одышку. Боли постоянные, в начале заболевания могут быть различной локализации - в зависимости от источника воспаления, затем распространяются на половину этажа, целый этаж живота или на весь живот. При скоплении экссудата в поддиафрагмальном пространстве боли могут иррадиировать в плечо, лопатку, при скоплении в малом тазе - в прямую кишку, промежность. Нарастают боли постепенно (при воспалении того или иного органа) или появляются сразу и носят резкий характер («удар кинжалом»), как это бывает при прободении язвы желудка или двенадцатиперстной кишки. Характер болей и их локализация определяются основным заболеванием (например, при остром холецистите они схваткообразного характера и локализованы в правом подреберье, при острой кишечной непроходимости - сильные, схваткообразные, при развитии перитонита и пареза кишечника их интенсивность уменьшается, но они становятся постоянными). При осмотре больных выявляют заострение черт лица, бледность, учащение дыхания. Пульс частый, наполнение его изменяется по мере нарастания перитонита, АД понижается, язык сухой, обложен налётом. Живот при осмотре в начале заболевания не изменён или умеренно вздут, выраженное вздутие отмечается при развившемся перитоните. В акте дыхания живот не участвует или одна его половина отстаёт в дыхании, определяется рёберный тип дыхания. При прободном перитоните в начале заболевания живот может быть втянут. Перистальтические кишечные шумы в токсической или терминальной фазе перитонита не выслушиваются. При перкуссии живота выявляют высокий тимпанический звук, в отлогих местах живота он укорочен вследствие скопления экссудата. При пальпации живота болезненность вначале определяется в области локализации источника перитонита, а затем распространяется на несколько областей, половину живота или на весь живот. Важный симптом перитонита - напряжение мышц брюшной стенки. Для определения этого симптома проводят нежную пальпацию обеими руками, положив ладони на симметричные области брюшной стенки. Перемещая руки с лёгким нажатием на брюшную стенку, сравнивают состояние мышц: уплотнение, сопротивление стенки при пальпации указывают на их напряжение. Оно резко выражено при перфоративном перитоните (живот, как доска). Причиной напряжения мышц является рефлекторная защитная реакция брюшной стенки, обусловленная болью. К постоянным симптомам перитонита относится также положительный симптом Щёткина-Блюмберга: усиление болей в животе при сотрясении брюшины. Для выявления этого симптома осторожно надавливают на брюшную стенку пальцами и резко отдёргивают руку. Возникающее сотрясение брюшной стенки и брюшины приводит при наличии воспаления брюшины к усилению болей. При лабораторном исследовании крови обнаруживают лейкоцитоз, достигающий при распространённом перитоните 15,0-20,0х109/л, со сдвигом лейкоцитарной формулы влево, анемию, СОЭ увеличена, в моче - белок, цилиндры. Обзорная рентгенография брюшной полости при перитоните позволяет определить свободный газ вследствие прободения полого органа, при развившемся парезе кишечника - вздутие кишечных петель и жидкость в них. Для установления диагноза перитонита необходимо наличие ряда симптомов (табл. 10), из которых достоверными считают боли в животе, болезненность при пальпации, напряжение мышц брюшной стенки, положительный симптом Щёткина-Блюмберга, сухой язык, учащение пульса, высокую температуру тела, несоответствие (отставание) пульса температуре тела, высокое содержание лейкоцитов со сдвигом формулы влево, наличие свободного газа в брюшной полости. В сомнительных случаях для уточнения диагноза или источника перитонита проводят лапароскопию. При установлении диагноза перитонита необходимо определить как его распространённость, так и степень токсикоза. Таблица 10. Основные симптомы перитонита  Для оценки тяжести состояния больного и прогноза заболевания используют балльную систему - Мангеймский индекс перитонита (МИП). Для оценки по этой шкале используют стандартную информацию (фактор риска), основанную на клинических данных (табл. 11). МИП предусматривает три степени тяжести перитонита. При индексе 20 баллов (I степень тяжести) летальность составляет 0%, в пределах 20- 30 баллов (II степень тяжести) - 29%, более 30 баллов (III степень тяжести) - 100%. Эта шкала хорошо обоснована, отличается высокой чувствительностью и точностью в оценке тяжести, лечения и прогноза заболевания. Лечение Гнойный перитонит считают показанием к экстренной операции. Задачами хирургического лечения являются устранение источника перитонита, санация брюшной полости (удаление гнойного экссудата, из лившегося в брюшную полость, содержимого органов желудочно-кишечного тракта при их перфорации или разрыве), дренирование брюшной полости для введения антибактериальных препаратов и удаления экссудата. Таблица 11. Мангеймский индекс перитонита (МИП)  Предоперационная подготовка должна быть краткой (не более 2 ч) и направленной на восстановление кровообращения, улучшение водноэлектролитного баланса организма, восстановление ОЦК. Необходимость в предоперационной подготовке сердечно-сосудистой системы особенно важна у больных пожилого и старческого возраста, у которых вследствие тяжёлой интоксикации быстро наступает декомпенсация сердечной деятельности (см. главу 8). При общем перитоните лучшим хирургическим доступом является срединная лапаротомия. Устранение источника перитонита предусматривает удаление органа при его воспалении (например, аппендэктомия, удаление жёлчного пузыря, маточной трубы, резекция кишки и др.), ушивание перфоративного отверстия при перфорации язвы желудка или двенадцатиперстной кишки. Санация брюшной полости заключается в удалении экссудата с помощью электроотсоса (рис. 151) или высушивании брюшной полости марлевыми салфетками.  Рис. 151. Удаление экссудата при перитоните с помощью электроотсоса. Для борьбы с парезом желудочно-кишечного тракта необходима декомпрессия кишечника. При резекции кишечника её выполняют через открытые концы резецированной кишки: их выводят за пределы брюшной полости, снимают зажимы и выдавливающими движениями удаляют из кишки жидкое содержимое и газы. Если один или оба конца кишки выводят в виде кишечного свища, то декомпрессию можно осуществлять и после операции через этот свищ (энтеростому или колостому). В случаях, когда источник перитонита устранён без вскрытия просвета кишечника (аппендэктомия, холецистэктомия, ушивание перфоративного отверстия), декомпрессию во время операции и в послеоперационном периоде осуществляют с помощью длинных мягких тонкокишечных зондов с множественными боковыми отверстиями; их проводят через нос, пищевод, желудок в тонкую кишку во время операции или ретроградно через прямую и толстую кишку. Зонд продвигают по кишке во время лапаротомии, удаляют по нему кишечное содержимое и оставляют для длительной декомпрессии в послеоперационном периоде. Цель декомпрессии, продолжающейся после операции, - удалить кишечное содержимое, чтобы предупредить его всасывание и интоксикацию организма, а также уменьшить нарушение кровообращения и питания в растянутой газами стенке кишки. Кроме того, вздутие живота ограничивает движение диафрагмы, приводит к смещению сердца и лёгких, тем самым нарушая их деятельность. После декомпрессии кишечника в брыжейку тонкой кишки вводят 150 мл 0,25% раствора прокаина. Заключительный этап операции - дренирование брюшной полости (рис. 152). Для дренирования применяют силиконированные хлорвиниловые трубки диаметром от 0,2 до 0,8 см. Дренажи выводят через отдельные проколы брюшной стенки. Рану брюшной стенки чаще зашивают наглухо. При распространённом перитоните устанавливают дренажи для периодического (фракционного) промывания брюшной полости в послеоперационном периоде антисептическими растворами. 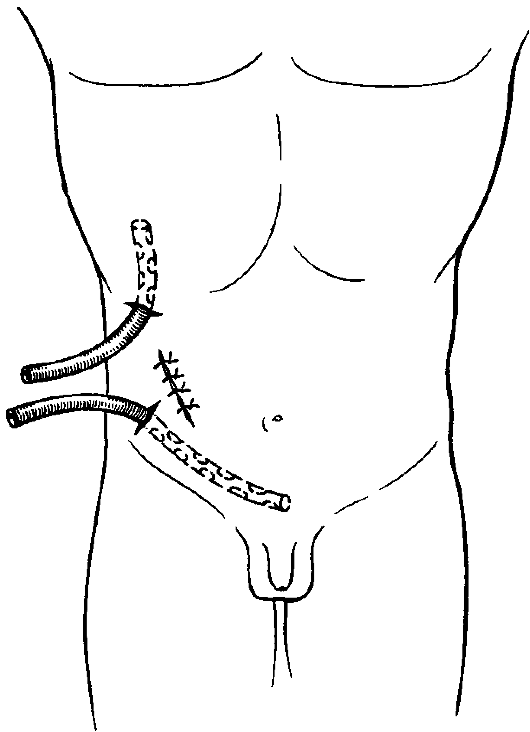 Рис. 152. Дренирование брюшной полости при деструктивном аппендиците, местном перитоните. Метод проточного перитонеального диализа применяют лишь в случаях, когда не удалось полностью санировать брюшную полость при перитоните (рис. 153, 154). Устранение источника перитонита, санация брюшной полости во время операции, интубация кишечника не останавливают сразу воспалительный процесс в брюшине. Воспаление может продолжаться, постепенно стихая под воздействием проводимого в послеоперационном периоде лечения. Дренирование и лаваж брюшной полости (перитонеальный диализ), дезинтоксикационная терапия способствуют окончательной ликвидации воспаления. Однако в тяжёлых случаях распространённого перитонита, при прогрессирующем его течении, приходится прибегать к повторной операции (релапаротомии) с целью санации брюшной полости. Повторные плановые санации брюшной полости после операции можно обеспечить с помощью лапаростомии, которую используют при распространённом гнойном перитоните. В этом случае операцию заканчивают вшиванием в края лапаротомной раны молнии или на рану накладывают редкие швы, которые завязывают на бантик, что позволяет проводить повторные санации. В послеоперационном периоде под наркозом, перидуральной анестезией молнию раскрывают или развязывают швы, проводят осмотр и санацию брюшной полости: аспирируют отсосом экссудат из брюшной полости, промывают её раствором антисептических средств, удаляют некрозы и вновь закрывают (рис. 155). 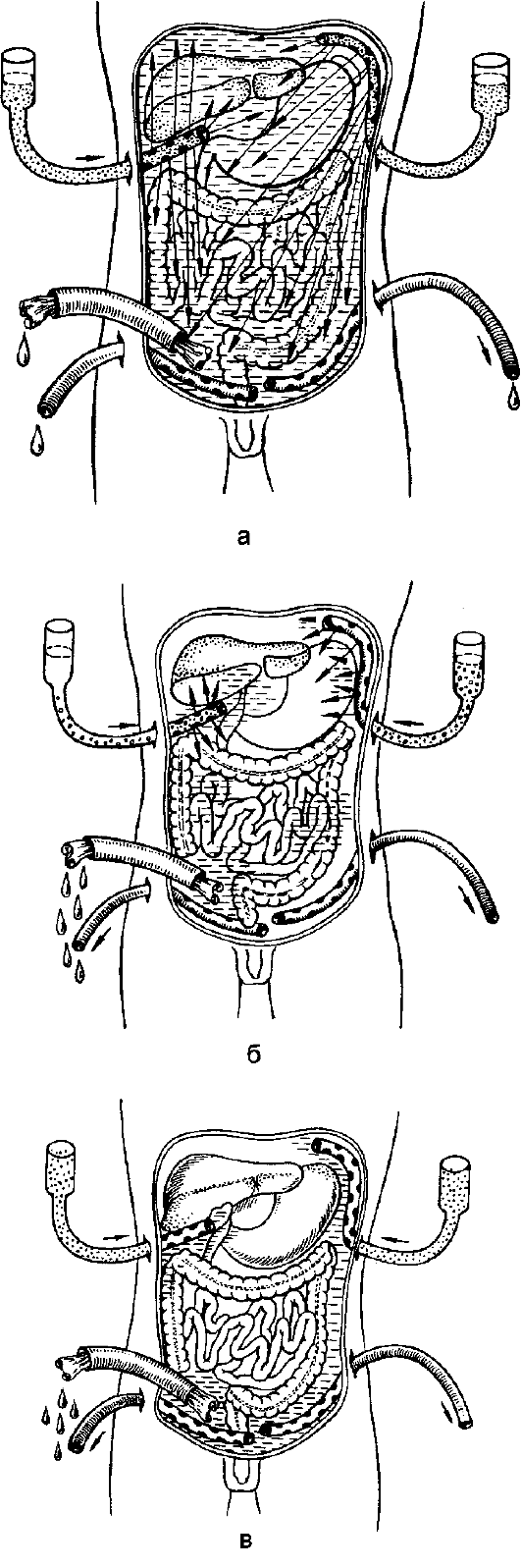 Рис. 153. Проведение перитонеального лаважа: а - эффективный лаваж; б, в - снижение его эффективности за счёт уменьшения оттока диализата. 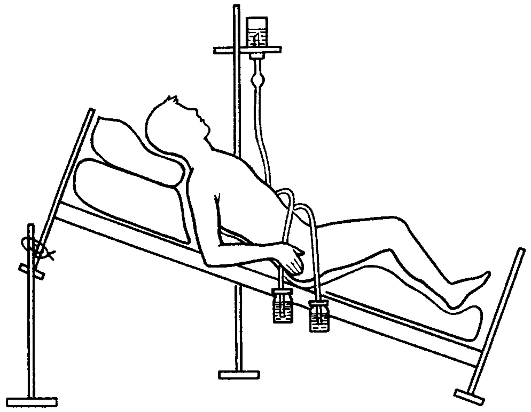 Рис. 154. Положение больного в кровати при проведении перитонеального диализа. 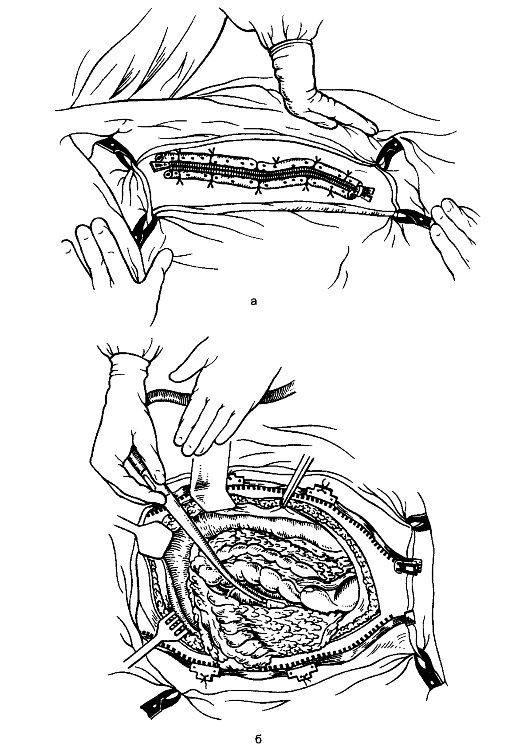 Рис. 155. Лапаростома для плановой санации брюшной полости (а) и выполнение плановой санации (б). Такие процедуры повторяют несколько раз, до полной ликвидации воспалительного процесса в брюшине, а затем молнию удаляют, рану брюшной стенки ушивают. Лечение больных с гнойным перитонитом в послеоперационном периоде предусматривает: 1) санацию брюшной полости; 2) антибактериальную терапию; 3) дезинтоксикационную терапию; 4) коррекцию обменных нарушений (водно-электролитного баланса, кислотно-основного состояния, белкового состава крови, ОЦК); 5) восстановление моторно-эвакуаторной функции кишечника. Антибиотики широкого спектра действия применяют внутривенно в сочетании с внутрибрюшинным введением антибактериальных препаратов через дренажи с учётом чувствительности микрофлоры и соблюдением других правил антибиотикотерапии. В послеоперационном периоде до момента восстановления функций кишечника проводят полное парентеральное питание (см. главу 7), а по мере их восстановления постепенно переходят на энтеральное питание. С целью дезинтоксикации вводят кровезамещающие жидкости дезинтоксикационного действия, используют метод форсированного диуреза, средства экстракорпоральной детоксикации. |
