13 Глава 11 Хирургическая инфекция (ГВЗ). Хирургическая инфекция (гнойновоспалительные заболевания)
 Скачать 12.58 Mb. Скачать 12.58 Mb.
|
|
Гнойные заболевания костей, суставов и слизистых сумок Остеомиелит Остеомиелит (osteomyelitis) - инфекционное заболевание, характеризующееся воспалением костной ткани с вовлечением в патологический процесс костного мозга, компактной части кости, надкостницы и нередко окружающих мягких тканей. Этиология и патогенез Остеомиелит - заболевание полиэтиологическое, вызывается различными неспецифическими возбудителями гнойной инфекции, среди которых чаще встречаются стафилококки, реже - стрептококки, пневмококки, энтеробактерии и другие, а в 10-15% случаев - микробные ассоциации. Возбудителями могут быть и специфические микроорганизмы (туберкулёзная палочка, палочка брюшного тифа, бледная спирохета), а также грибы (актиномицеты). Из очагов инфекции, имеющихся в организме (например, фурункул, карбункул, гнойный синусит, тонзиллит, отит, флегмоны, абсцессы, рожа и др.), микробы заносятся током крови в костный мозг, где оседают и при определённых условиях вызывают воспаление. Острый гематогенный остеомиелит чаще встречается у мальчиков в подростковом возрасте. Воспалительный процесс обычно локализуется в длинных трубчатых костях (голень, бедро, плечо). К факторам, влияющим на развитие остеомиелита, относятся: 1) особенности кровоснабжения костей у детей, у которых диафизы костей имеют магистральный тип кровоснабжения, а для эпифизов и метафизов характерна петлистая сеть мелких сосудов и капилляров, что способствует оседанию в них микроорганизмов (эмболическая теория Боброва-Лексера); 2) в развитии остеомиелита важную роль играют биологические и иммунологические особенности организма: бактериемия и занос микробов в сосуды костного мозга приводят к развитию воспалительного процесса лишь при определённой реакции организма, обусловленной состоянием сенсибилизации, ранее возникшей под воздействием различных факторов - таких, как асептическое воспаление, инфекционные заболевания, воздействие продуктов распада белков в организме и других антигенов (аллергическая теория С.М. Дерижанова); 3) предрасполагающие моменты, к которым относятся травма кости, снижение общей сопротивляемости организма, обусловленное переутомлением, инфекционным заболеванием, гиповитаминозом и др. При негематогенных формах остеомиелита микроорганизмы проникают в кость извне (экзогенное инфицирование, наблюдаемое при огнестрельных ранениях, обширных повреждениях мягких тканей, открытых переломах). Развившийся местный воспалительный процесс приводит к нарушению кровообращения вследствие стаза, тромбоза сосудов и нарушения питания кости с последующим её некрозом. В отличие от гематогенного остеомиелита воспалительный процесс может начинаться как с костного мозга, так и с надкостницы. Секвестры могут быть первичными, образовавшимися в результате травматического повреждения (оскольчатые, огнестрельные переломы), в отличие от вторичных - возникающих при развитии некроза кости вследствие остео- миелитического процесса. 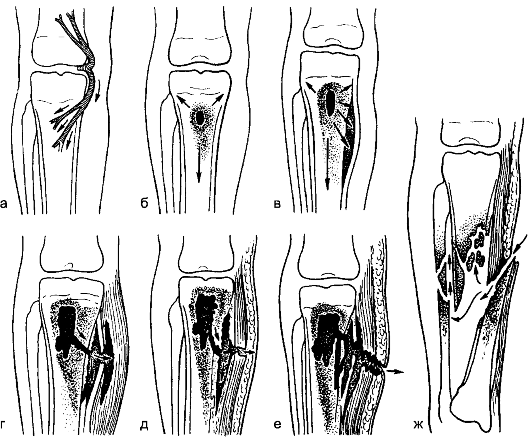 Рис. 134. Формирование остеомиелитического очага: а - гематогенный путь проникновения инфекции; б - формирование первичного очага; в - поднадкостничный абсцесс; г - межмышечная флегмона; д - подкожный абсцесс; е - остеомиелитическая полость со свищом; ж - посттравматический остеомиелит. Воспалительный процесс при гематогенном остеомиелите начинается в костном мозге (рис. 134) в виде его гиперемии и отёка (как проявление серозного воспаления). В последующем развивается гнойная инфильтрация с появлением флегмоны. В этот период возможны тромбоз сосудов и образование некроза кости. По каналам остеона (гаверсовым каналам) гнойно-воспалительный процесс распространяется кнаружи, проходит через слой кости и вовлекает в воспаление надкостницу (периостит). Скопление гноя под надкостницей отслаивает её с образованием поднадкостничного абсцесса. При разрушении надкостницы воспалительный процесс распространяется кнаружи, захватывая окружающие кость ткани с образованием параоссальной флегмоны. Последующее вовлечение в процесс кожи и подкожной клетчатки приводит к самопроизвольному вскрытию флегмоны и образованию гнойного свища. Тромбоз кровеносных сосудов, питающих кость в зоне её компактного слоя, а также воспаление кости (остит) вызывают её некроз и секвестрацию (отторжение). Секвестры могут быть кортикальными, тотальными, центральными. Происходящие одновременно процессы пролиферации кости приводят к развитию периостальных наслоений, иногда с окостенением (оссификацией). Развитие грануляционной ткани в процессе оссификации способствует образованию секвестральной коробки, окружающей секвестр. Образование секвестра и секвестральной коробки, наличие свищей характеризуют переход воспаления в хроническую форму (вторичный хронический гематогенный остеомиелит). Описанные изменения в кости проявляются в разные сроки развития воспаления: периостит развивается через 1,5-3 нед, секвестры - через 1-2 мес. Первые рентгенологические признаки острого остеомиелита появляются с развитием периостальной реакции (в среднем через 2 нед). Классификация остеомиелита I. По этиологии: 1) неспецифический остеомиелит; 2) специфический остеомиелит. II. В зависимости от пути инфицирования: 1) гематогенный; 2) негематогенный: а) травматический; б) огнестрельный; в) контактный; г) операционный. III. По клиническому течению: 1) гематогенный: а) острый (токсическая, септикопиемическая, местная формы); б) первично-хронический; в) вторичный хронический; 2) негематогенный: а) острый, б) хронический. Острый гематогенный остеомиелит В зависимости от тяжести заболевания, скорости развития патологического процесса, распространённости его и других клинических факторов различают три формы острого гематогенного остеомиелита: токсическую, септикопиемическую и местную. Токсическая форма, которую нередко обозначают как молниеносную, характеризуется преобладанием резко выраженной септической интоксикации, возникающей с первых же часов заболевания, очень быстро прогрессирующей и приводящей к летальным исходам в первые несколько суток. При этом локальные патологические изменения в костях и окружающих мягких тканях ещё не успевают развиться. Септикопиемическая форма, которая обозначается как тяжёлая, характеризуется появлением в очень короткие сроки от начала заболевания нескольких гнойно-деструктивных очагов одновременно в нескольких костях. Нередко почти в это же время обнаруживают абсцессы и в таких паренхиматозных органах, как лёгкие, печень, почки. Всё это обусловливает очень тяжёлое течение заболевания, нередко приводящее к летальному исходу. Очень часто определяемая при этом бактериемия обусловливает появление новых остеомиелитических очагов. Местная форма острого гематогенного остеомиелита по сравнению с двумя предыдущими протекает клинически легче: явления гнойной интоксикации выражены слабее, обычно выявляется один гнойно-деструктивный очаг в кости. Местные воспалительные изменения преобладают над общими проявлениями инфекционного заболевания и интоксикации. Эта форма остеомиелита часто переходит в хроническую стадию. Токсическая (молниеносная) форма встречается очень редко, у преобладающего большинства больных наблюдается местная форма гематогенного остеомиелита. При местной форме по мере развития заболевания происходят следующие (местные) изменения: гнойный экссудат распространяется по двум направлениям - костномозговому каналу в диафизарную часть кости и через канал остеона (гаверсов канал) на поверхность кости. Возникает воспаление надкостницы, под которой нередко скапливается гной, вызывая её отслойку. Гнойное воспаление переходит на окружающие кость мягкие ткани, образуются флегмоны, а затем открываются наружные свищи (см. рис. 134). Нередко параоссальные флегмоны сопровождаются глубокими и распространёнными гнойными затёками, открывающимися отдалёнными от остеомиелитического очага гнойными свищами. Это особенно характерно для остеомиелита таза, позвоночника и бедра. В связи с гнойным воспалением костного мозга, вовлечением в процесс компактной части кости, отслойкой надкостницы нарушается кровоснабжение костной ткани, что приводит к некрозу кости и образованию секвестров. Выраженность интоксикации у больных зависит от величины первичного остеомиелитического очага, вовлечения в гнойное воспаление мягких тканей, быстроты открытия гнойного свища или вскрытия хирургическим путём параоссальной флегмоны. Клиническая картина Больной острым гематогенным остеомиелитом жалуется на внезапно появившуюся резкую боль в кости, часто в области одного из крупных суставов. Боль распирающего, рвущего характера; интенсивность её столь велика, что больные кричат, не спят, малейшее движение поражённой конечностью усиливает боль. Больные жалуются на недомогание, головную боль, повышение температуры тела, озноб, потерю аппетита. Острый гематогенный остеомиелит поражает в основном детей и подростков, мальчиков в 3-5 раз чаще, чем девочек. Заболевание начинается внезапно, но иногда больные за 1-2 дня отмечают небольшое недомогание. При выяснении анамнеза удаётся установить такие предрасполагающие факторы, как ушиб конечности или переохлаждение, перенесённые в прошлом ангины, гнойный фарингит, наличие кариозных зубов, гнойных процессов (фурункулов, панариция, инфицированных ран или ссадин и т.д.). Всё это может быть источником инфекции при гематогенном остеомиелите. При осмотре больного устанавливают признаки общей гнойной интоксикации: вялость, адинамию, заторможённость, липкий пот, бледность кожи, учащённое дыхание, тахикардию - до 110-120 в минуту. Тоны сердца становятся глуше, появляется систолический шум. Нередко увеличиваются селезёнка и печень, появляются рвота, парез кишечника, боль в области почек (положительный симптом Пастернацкого). В первые сутки заболевания при осмотре больного обращают внимание на вынужденное (полусогнутое) положение поражённой конечности. Как активные, так и пассивные движения в ближайшем к очагу суставе резко ограничены из-за усиливающейся боли. Для установления очага остеомиелита необходимо осторожное поколачивание над костью. Поколачивание в области пяточной кости выявляет болевой синдром по оси конечности. Появление резкой боли в одном из метаэпифизов указывает на локализацию острого гнойного воспаления в кости. В более поздние сроки кожные покровы над пора- жённой частью конечности становятся напряжёнными, инфильтрированными, а затем гиперемированными. При пальпации определяются инфильтрация мягких тканей, болезненность и местная гипертермия. При сравнительном измерении конечностей в симметричных областях определяется увеличение окружности поражённой конечности, обусловленное нарастающим отёком. При запущенном остром гематогенном остеомиелите определяются местные признаки флегмоны: припухлость, гиперемия кожи и флюктуация. Иногда больные поступают с уже самопроизвольно вскрывшейся флегмоной с наличием гнойного свища. При особо неблагоприятно развивающемся остеомиелите через 3-4 нед от начала заболевания может появиться симптом патологической подвижности конечности, что указывает на произошедший в связи с остеонекрозом патологический перелом. При локализации первичного очага остеомиелита в метаэпифизарной зоне нередко в воспалительный процесс вовлекается прилежащий сустав. При этом возникают типичные признаки гнойного артрита: сглаживание контуров сустава, симптом флюктуации, ограничение объёма движений, болезненность, наличие гнойного выпота при диагностической пункции сустава. Обычно этих местных симптомов бывает достаточно для установления диагноза острого гематогенного остеомиелита. Трудность в диагностике возникает до развития воспаления в мягких тканях. В этих случаях показана диагностическая пункция кости (остеоперфорация) специальной иглой в области соответствующего метафиза. Если при аспирации в шприце появляется жидкий гной или мутная сук- ровица с фибринозными хлопьями, это свидетельствует об остеомиелите. При обнаружении неизменённой крови следует отвергнуть диагноз остеомиелита, но продолжать динамическое наблюдение за больным. При пункции костномозгового канала у больных острым остеомиелитом, кроме того, обнаруживают повышение внутрикостного давления до 300-400 мм вод.ст. (норма - 50 мм вод.ст.). Диагностика Для острого гематогенного остеомиелита характерен лейкоцитоз до 20,0х109/л с увеличением количества нейтрофилов, СОЭ всегда повышена. Отмечают умеренное снижение содержания гемоглобина. Одновременно развивается диспротеинемия - уменьшение альбуминовой фракции белков сыворотки крови, возрастание уровня α1- и α2-глобулинов. Наблюдаются изменения в моче: белок, лейкоциты, цилиндры. При септикопиемической форме остеомиелита нередко определяется бактериурия. Достоверные рентгенологические признаки остеомиелита обычно появляются не ранее чем через 10-14 дней от начала заболевания. С этого момента удаётся установить утолщение надкостницы, «размывание» архитектоники костной структуры с последующим образованием поло- сти в кости. Наиболее ранним, но непостоянным рентгенологическим признаком острого остеомиелита является уплотнение тени мягких тканей, прилегающих к поражённой части кости. Для ранней диагностики острого остеомиелита можно использовать радионуклидный метод и тепловидение. При сцинтиграфии в поражённой части кости обнаруживают гиперфиксацию радиофармацевтического пре- парата уже в первые 2-3 сут от начала заболевания. Данные, полученные при использовании тепловизора, тоже в ранние сроки позволяют установить воспалительный процесс в кости и окружающих мягких тканях. Острый гематогенный остеомиелит в ряде случаев приходится дифференцировать с ревматизмом, последствиями травмы, туберкулёзом кости, поражениями кости при тифе и др. Исключить травматическое поражение кости помогают анамнестические данные, общие признаки воспаления и интоксикации, рентгенологические, лабораторные данные и др. Для ревматизма характерны продромальный период в течение нескольких дней, поражение нескольких мелких суставов; при остеомиелите, как правило, страдает один сустав. При ревматизме выпот в суставе серозный, а не гнойный. При остеомиелите воспаление распространяется на метадиафиз, а при ревматизме оно ограничено эпифизарной областью. Для туберкулёза характерны атрофия мышц конечности и остеопороз, на рентгенограммах кисти - картина «тающего сахара», в то время как при остеомиелите наблюдаются чередование участков остеопороза, наличие полостей, в более поздние сроки - секвестров. Лечение Терапия острого гематогенного остеомиелита комплексная, сочетающая хирургические и консервативные методы. При наличии параоссальной флегмоны необходимы её вскрытие с рассечением надкостницы на всём протяжении поражения и трепанация кости. Операцию заканчивают дренированием раны. Необходима хорошая иммобилизация конечности. Оптимальным хирургическим методом считают раннее декомпрессивное дренирование кости путём нанесения нескольких фрезевых отверстий в области остеомиелитического очага после рассечения мягких тканей. Через перфорационные каналы вводят дренажи во внутрикостный гнойник и осуществляют его активную санацию. Для этого используют вакуумирование или (чаще) длительное промывное дренирование растворами антисептических препаратов (хлоргексидина, гидроксиметилхиноксилиндиоксида, гипохлорита натрия и др.), которое продолжают не менее 7-10 сут и прекращают при ликвидации нагноительного процесса и улучшении общего состояния больного. Консервативные лечебные методы включают антибиотикотерапию, иммунотерапию, дезинтоксикационные мероприятия, коррекцию обменных процессов и др. Антибиотикотерапию целесообразно проводить остеотропными антибиотиками (линкомицином, морфоциклином, фузидовой кислотой, гентамицином и др.). Наиболее эффективны внутрикостный и регионарный (внутриартериальный и внутривенный) пути их введения. Иммунотерапия включает в первую очередь лечение препаратами пассивной иммунизации (гипериммунной антистафилококковой плазмой, стафилококковым γ-глобулином) в сочетании с применением стафило- коккового анатоксина, бактериофага, препаратов неспецифической иммунотерапии (продигиозана, лизоцима, диоксометилтетрагидропиримидина и т.д.) и десенсибилизирующих средств. Длительная инфузионная терапия включает (в зависимости от целей) применение различных препаратов: Повидон + Натрия хлорид + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия гидрокарбонат, декстрана [ср. мол. масса 30 000-40 000], белковых кровезамещающих жидкостей, переливания препаратов крови, альбумина, протеина, плазмы и др. Успех при лечении острого гематогенного остеомиелита в значительной степени зависит от ранних сроков декомпрессивного дренирования костномозгового канала с активной санацией остеомиелитического очага. Хронический гематогенный остеомиелит Хроническому гематогенному остеомиелиту, как правило, предшествует острый период заболевания. Исключение составляют редкие случаи первично-хронического остеомиелита. Переход остеомиелита в хроническую форму обусловлен рядом причин, из которых главными являются поздно начатое лечение и недостаточное дренирование гнойного очага в кости. Чаще это происходит в случаях, когда не рассекают надкостницу над всей поражённой частью кости и нанесённые фрезевые отверстия не соответствуют распространённости остеомиелитического процесса. Главными ошибками при антибиотикотерапии являются использование препаратов без учёта изменяющейся чувствительности патогенной флоры и необоснованно раннее прерывание курса. Переход острого остеомиелита в хронический обусловлен также определёнными патоморфологическими изменениями, окончательным отделением секвестров или формированием остеомиелитической полости на месте остеолиза. Эти изменения наступают через 2-3 мес от начала заболевания. Клиническая картина Клиническое течение хронического остеомиелита складывается из двух фаз - рецидива и ремиссии. При активной патогенной флоре на фоне ослабления организма, охлаждения, травмы и других факторов происходит обострение хронического остеомиелита - фаза рецидива заболевания. Под воздействием антимикробного лечения или самопроизвольно острота воспалительных изменений проходит и наступает фаза ремиссии заболевания. Такая смена фаз может повторяться многократно. Хронический остеомиелит характеризуется основными признаками: рецидивирующее течение, наличие секвестра (или остеомиелитической полости), гнойного свища, остеосклероза. Рецидив хронического остеомиелита проявляется ухудшением общего состояния. У больного отмечаются недомогание, слабость, головная боль, повышение температуры тела, потливость, может быть озноб, по- является боль в конечности, открывается гнойный свищ. В ряде случаев над хроническим остеомиелитическим очагом кожа становится гиперемированной, появляются сильная боль и инфильтрация мягких тканей, а в последующем - симптом флюктуации, открывается ранее закрывшийся гнойный свищ либо происходит самопроизвольное вскрытие флегмоны в новом месте. После опорожнения гнойника интоксикация уменьшается, температура тела становится субфебрильной, местное воспаление постепенно ликвидируется, гнойный свищ продолжает функционировать или тоже постепенно закрывается. Наступает фаза ремиссии остеомиелита, которая вновь может смениться фазой рецидива. Клиническое течение различных видов хронического остеомиелита в принципе идентично - происходит смена фаз заболевания. Но при посттравматическом (в том числе огнестрельном) остеомиелите воспаление кости обычно ограничено областью перелома, где образуются гнойные свищи. Для хронического гематогенного остеомиелита характерно остеомиелитическое поражение кости на значительном протяжении метаэпифиза и диафиза с различной локализацией гнойных свищей, нередко нескольких. Соответственно большему распространению воспаления при хроническом гематогенном остеомиелите более выражены проявления хронической гнойной интоксикации, изменения в крови (лейкоцитоз, увеличение СОЭ, диспротеинемия), нарушение функций почек и др. Диагностика При сборе анамнеза удаётся установить, что больной в прошлом пе- ренёс острый гематогенный остеомиелит или перелом костей, осложнившийся нагноительным процессом. Необходимо уточнить количество рецидивов заболевания, продолжительность ремиссии, было ли отхождение из свищей мелких костных секвестров. Выясняют количество операций в прошлом, их характер, вид пластики костной полости, ближайший послеоперационный результат. При выяснении жалоб следует уточнить иррадиацию болей в суставы, наличие болей по ходу сосудисто-нервных пучков, что может указывать на образование новых гнойных затёков. Общие симптомы при рецидиве остеомиелита идентичны таковым при любом гнойном хирургическом заболевании, поэтому определяют температуру тела, делают необходимые анализы крови и мочи. При определении местных изменений следует обратить внимание на распространённость гиперемии кожных покровов, инфильтрацию мягких тканей, наличие симптома флюктуации. Важно уточнить степень функционирования свища, исследовать его пуговчатым зондом, что позволяет у некоторых больных установить локализацию остеомиелитического очага. При наличии язв в местах длительно существующего гнойного свища тщательно осматривают их поверхность и края и при малейшем подозрении на малигнизацию выполняют биопсию. Для уточнения распространённости воспалительного процесса на соседние суставы определяют объём движений, наличие болезненности и выпота в них. Важнейшим диагностическим методом при хроническом остеомиелите является рентгенологический, он позволяет установить наличие секвестров, остеомиелитических полостей, хронического периостита, определить протяжённость остеомиелитического поражения костей (рис. 135). Очень ценные сведения даёт фистулография, позволяя получить представление о направлении свищевых ходов, связи их с костными полостями, что необходимо знать при планировании хирургической операции и выборе операционного доступа (рис. 136). 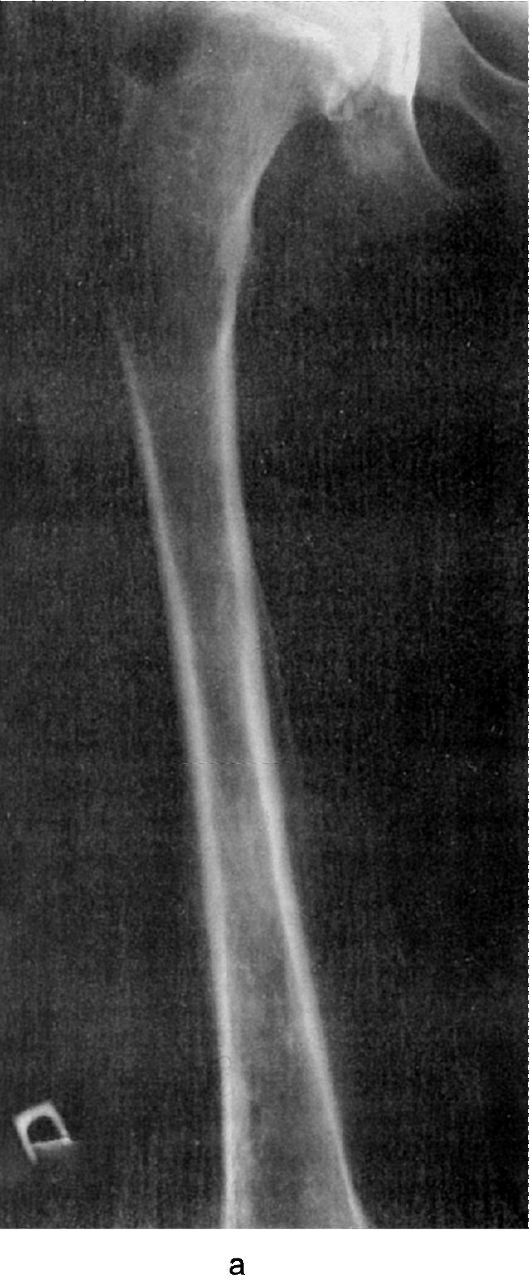 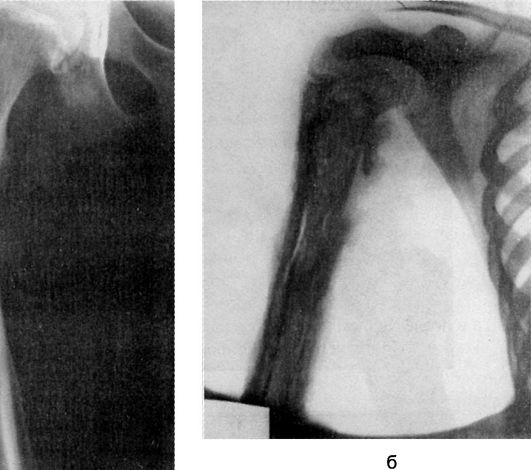 Рис. 135. Острый гематогенный остеомиелит бедра (а). Периостит, поднадкостничный абсцесс. Хронический гематогенный остеомиелит плеча (б). Секвестральная коробка, секвестр. |
