Травмы пдф. И. Ф. Буш выделил один час в неделю для специальных занятий по обучению студентов наложению бандажей и повязок
 Скачать 1.03 Mb. Скачать 1.03 Mb.
|
|
1. О лечении травм конечностей известно с глубокой древности. Более чем за 2500 лет до н. э. египетские жрецы для иммобилизации конечности при переломах применяли повязки, изготовленные из пальмовых листьев. Великий врач древности Гиппократ (460-377 гг. до н. э.) написал трактаты по вправлению вывихов и лечению переломов. Он предложил методы вправления вывихов, а также специальные приспособления для лечения переломов вытяжением и устранения деформаций скелета неоперативным (консервативным, бескровным) методом. А. Цельс (начало н. э.) и К. Гален (131-206) успешно занимались лечением деформаций конечностей. Ортопедия как специальность является разделом хирургии. Этот термин происходит от двух греческих слов: ortos, что означает прямой, правильный, истинный, и paideia - воспитание (от paidos - дитя). Временем ее основания принято считать выход в свет в Париже в 1741 г. двух томов книги профессора медицинского факультета Парижского университета Никола Андри (Nikolas Andry) под названием "Ортопедия как искусство предупреждения и коррекции деформаций тела у детей". Н. Андри писал, что слово "ортопедия" включает понятие обучения различным методикам профилактики и коррекции деформаций у детей. Им была разработана эмблема ортопедии (рис. 1). Зачатки заботы об увечных относятся к Древней Руси: они проявлялись в форме общественного призрения увечных, которое осуществлялось духовенством (монастырями). Так продолжалось в России до царствования Петра I, когда призрение было возложено на главный магистрат и на особую комиссию. Наряду с этим существовали учреждения (дома призрения), содержащиеся за счет частной благотворительности. Ортопедия в России зародилась в Санкт-Петербурге в Медико-хирургической академии. В 1804 г. академик И. Ф. Буш выделил один час в неделю для специальных занятий по обучению студентов наложению бандажей и повязок. Особо примечательным для русской ортопедии и травматологии является 1806 г., когда вышла из печати книга профессора Московского университета Е. О. Мухина (1756-1850) "Первые начала костоправ-ной науки", давшая толчок к развитию хирургического лечения заболеваний органов движения в России. В 1807 г. И. Ф. Буш издал учебник по хирургии, включив в него сведения по десмургии и механургии. В 1824 г. по инициативе И. Ф. Буша была введена особая должность адъюнкта, на которого возлагалось обучение студентов простейшим операциям, перевязкам, лечению вывихов и переломов с применением машин для исправления деформаций тела. На эту должность И. Ф. Буш пригласил Χ. X. Соломона (1769-1851). Огромную роль в развитии ортопедии сыграл Н. И. Пирогов (1810-1881). Ему принадлежит первая научная работа по ортопедии - описание регенеративных процессов после тенотомии пяточного сухожилия (1840) с гистологическим исследованием этой области. Он является основоположником остео-пластического метода ампутации голени (1852), сторонником сберегательного лечения, составляющего главный принцип современной ортопедии и травматологии. Н. И. Пирогов детально разработал арабский метод использования гипса для фиксации сломанных конечностей и широко ввел его в клиническую практику в виде бесподкладочной гипсовой повязки (1852). В 80-хгг. XIX в. в Медико-хирургической академии была создана самостоятельная кафедра десмургии и механургии, которую возглавил И. Г. Карпинский. В 1894 г. во главе этой кафедры стал Генрих Иванович Турнер - пионер и основоположник отечественной ортопедии. Организовав в 1900 г. первые в России кафедру и клинику ортопедии, Г. И. Турнер заложил научные и клинические основы этой важнейшей отрасли хирургии, создал отечественную школу ортопедов. Г. И. Турнер родился в 1858 г. в Петербурге. В 1881 г. с отличием окончил Медико-хирургическую академию и начал заниматься хирургией-ортопедией. Перу Г. И. Турнера принадлежат более 200 научных работ. Его книга "Наложение повязок" выдержала шесть изданий. Г. И. Турнер является виднейшим деятелем по борьбе с детским калечеством. Он первым в России поднял голос за увечного ребенка, указал на необходимость планомерной борьбы государства с детским калечеством. В 1882 г. в Санкт-Петербурге по инициативе А. С. Галицкой возникло Общество попечения о бедных и больных детях (Синий Крест), которое в 1890 г. при участии Г. И. Турнера и Е. С. Кокошкиной открыло на Лахтинской улице в доме 10/12 приют для калечных детей и паралитиков на 20 человек. В 1912 г. Лахтинский приют был реорганизован в Учреждение для физически дефективных детей, а в 1932 г. оно было реорганизовано в Институт восстановления трудоспособности физически дефективных детей с присвоением ему имени проф. Г. И. Турнера (сейчас это Научно-исследовательский детский ортопедический институт им. Г. И. Турнера). Должность директора Ортопедического института уже с момента его строительства предназначалась для доктора медицины К. X. Хорна. В связи с его внезапной кончиной встал вопрос о замене. По рекомендации доктора Е. С. Боткина на это место Высочайшим повелением от 9 июля 1906 г. был назначен чиновник особых поручений VII класса при Главном Военном Медицинском Управлении доктор медицины статский советник Роман Романович Вреден. Этому назначению способствовали незаурядные личные качества, военный опыт, эрудированность в вопросах общей хирургии (он опубликовал уже 26 научных работ) и известные связи с влиятельными лицами. Р. Р. Вреден родился 9 (21) марта 1867 г. в семье придворного врача-ларинголога. После окончания с золотой медалью 1-й Петербургской гимназии он поступил в Военно-медицинскую академию, которую окончил с отличием в 1890 г. По конкурсу он был оставлен адъюнктом кафедры госпитальной хирургии, руководимой проф. В. А. Ратимовым. В 1893 г. Р. Р. Вреден защитил диссертацию на соискание степени доктора медицинских наук на тему: "К этиологии цистита". В 1898 г. ему присуждено звание приват-доцента, а с 1900 по 1902 г. он замещал должность заведующего кафедрой госпитальной хирургии. А. Л. Поленов родился в 1871 г. в Москве. Окончил Военно-медицинскую академию в 1896 г. В 1901 г. он защитил диссертацию на соискание степени доктора медицинских наук, а в 1914 г. был избран профессором топографической анатомии и оперативной хирургии в Государственном институте медицинских знаний в Петербурге. С именем А. Л. Поленова связано выделение травматологии из хирургии как самостоятельной специальности. В 1918 г. была организована первая в России кафедра травматологии при Государственном институте медицинских знаний. Научно обоснована целесообразность организации специальных травматологических отделений и подготовки кадров врачей-травматологов. В 1927 г. под руководством и при активном участии А. Л. Поленова издано первое в стране руководство по травматологии "Основы практической травматологии". Так сформировалась новая специальность, без которой немыслимо современное общество, - травматология - наука о повреждениях. Слово "травматология" происходит от греческих слов trauma - ранение, телесное повреждение, и logos - учение. В 1907 г. в г. Харькове был организован Медико-хирургический институт во главе с К. Ф. Вегнером, с 1921 г. им руководил крупный организатор-ортопед профессор М. И. Ситенко. Он открыл первый в нашей стране детский ортопедический профилакторий. Школа Г. И. Турнера положила начало углубленному клиническому изучению ортопедических заболеваний, школа Р. Р. Вредена возглавляет активное хирургическое направление в ортопедии, Харьковский институт разрабатывал технику ортопедической травматологии. Эти три направления определили последующие основные линии развития отечественной ортопедии и травматологии. Перед травматолого-ортопедическими учреждениями была поставлена задача не только оказывать помощь при острых травмах, но и вести борьбу с последствиями травм. Эта связь двух проблем - непосредственной борьбы с травмой и борьбы с ее отдаленными результатами - определила все последующее развитие ортопедии и травматологии (Новожилов Д. Α., 1967). В ноябре 1918 г. в г. Казани проф. М. О. Фридланд организовал протезное учреждение с ортопедическим стационаром на 40 коек, которое в 1920 г. вошло в состав Казанского государственного клинического института для усовершенствования врачей как кафедра ортопедии. По окончании Великой Отечественной войны в 1945 г. был создан Казанский научно-исследовательский институт ортопедии и восстановительной хирургии. В 1921 г. в Москве по инициативе проф. В. Н. Розанова был создан Лечебно-протезный институт под руководством Николая Николаевича Приорова (1885-1961), реорганизованный затем в Московский областной институт промышленного травматизма, ортопедии и протезирования, а с 1940 г. - в Центральный институт травматологии и ортопедии (ЦИТО), ставший научным, организационным и методическим центром по данной специальности в СССР. В настоящее время институт носит имя своего основателя Η. Н. Приорова, который более 40 лет "возглавлял" советскую травматологию и ортопедию. Благодаря его деятельности, его организующей роли травматология и ортопедия превратилась в одну из основных отраслей медицинской науки и практики. Большой трудовой путь прошел Η. Н. Приоров - от заведующего медицинским пунктом по оказанию помощи грузчикам г. Архангельска до директора Центрального института травматологии и ортопедии, заместителя министра здравоохранения СССР, председателя ученого совета Минздрава СССР. Η. Н. Приоров сыграл большую роль в организации лечения раненых и инвалидов двух мировых войн. Благодаря его инициативе и энергии в 1946 г. были открыты 11 институтов восстановительной хирургии и ортопедии, которые имели огромное значение в лечении и восстановлении трудоспособности воинов Советской Армии, получивших инвалидность в борьбе с фашистскими захватчиками. Его монография "Ампутация конечностей и протезирование" и сейчас является ценным пособием для хирургов и травматологов-ортопедов. Под его руководством созданы кафедры травматологии и ортопедии в институтах усовершенствования врачей. В 1950-70-х гг. по инициативе акад. М. В. Волкова, следующего директора ЦИТО им. Η. Н. Приорова, было произведено окончательное выделение трав-матолого-ортопедической специальности в нашей стране и созданы кафедры травматологии и ортопедии в медицинских вузах. ЦИТО проводил огромную работу по созданию в стране сети травматолого-ортопедических учреждений и кадров специалистов травматологов-ортопедов. Много ученых, крупных специалистов, вышедших из стен этого института, в настоящее время плодотворно работают в институтах, на кафедрах и в практической сети здравоохранения. В 1931 г. под руководством одного из основоположников травматологии и ортопедии в нашей стране В. Д. Чаклина был организован Уральский научно-исследовательский институт травматологии и ортопедии, который в настоящее время носит имя своего первого руководителя. Мировую известность В. Д. Чаклину принесли разработанные им методы остеосинтеза, переднего и заднего спондилодеза, ауто- и аллопластики костей, оперативные доступы к телам позвонков, тазобедренному суставу и др. После окончания Великой Отечественной войны в 1945-1946 гг. были организованы научно-исследовательские институты в Нижнем Новгороде, Иркутске, Новосибирске, Саратове, Прокопьевске (Кузбасский НИИ), позднее - в Кургане. В 1950-х гг. талантливый ученый и врач Гавриил Абрамович Илизаров разработал принципиально новый метод лечения переломов костей - чрескост-ный остеосинтез компрессионно-дистракционными аппаратами. Открытый Г. А. Илизаровым эффект закономерности влияния напряжения растяжения на генез и рост тканей принес ему мировую известность. Используя методы и аппараты Илизарова, травматологи-ортопеды могут удлинять конечности, исправлять любые деформации костей, замещать дефекты костей и мягких тканей. Г. А. Илизаров основал в Кургане Российский научный центр "Восстановительная травматология и ортопедия", которому присвоено его имя. Несколько раньше ортопедии в России зародились зачатки протезирования. В 1790-1791 гг. русский умелец И. П. Кулибин "сделал ногу из тонкого металла, в виде натуральной, обложил ее пробочной корой, обтянул замшей, привинтил к ней из красного дерева костыль, досягающий до пазухи, на который можно было опираться". Искусственная нога могла сгибаться в области стопы, колена и тазобедренного сустава. В 1808 г. в Санкт-Петербурге была организована первая частная протезная мастерская. Русско-турецкая война послужила толчком к открытию в Санкт-Петербурге первого Мариинского приюта для увечных воинов (1883), который в 1919 г. был преобразован в Государственный институт протезирования во главе с проф. Г. А. Альбрехтом (1878-1933). Г. А. Альбрехт разработал оригинальные конструкции эффективных активных протезов для рук, принципы построения ортопедической обуви и корсетов. 21 марта 1921 г. в Москве по инициативе проф. В. Н. Розанова был создан Лечебно-протезный институт, который сыграл большую роль не только в оказании протезной помощи раненым, но и в создании курсов специалистов-протезистов, врачей и техников, а также в развитии научного протезирования в Москве и в России. 2. Принципы и основные методы лечения переломов Костный скелет человека является внутренней опорой тела, а также опорой для мышц и некоторых внутренних органов. Мягкий скелет, или соединительнотканный опорный аппарат, составляют связки, апоневрозы, фасции, суставные капсулы, фиброзные влагалища, мышцы и сухожилия. Повреждения мяг-котканного скелета ведут к нарушению двигательной функции той или иной части тела. Повреждение костного скелета (перелом) нарушает и опорную, и двигательную функцию. Каждый травматический перелом сопровождается повреждением окружающих мягких тканей (сосудов, нервов, мышц, фасций), поэтому классическими признаками перелома являются деформация и необычная подвижность на протяжении поврежденного сегмента конечности (бедра, голени, плеча и др.), отек, кровоизлияния вплоть до гематомы, боль, нарушение двигательной и опорной функций конечности. Если одновременно с переломом под влиянием сильной травмы происходит разрыв магистральной артерии или крупного нервного ствола, то возникает реальная угроза жизнеспособности двигательной части конечности или развития тяжелых нейрогенных осложнений. При множественных переломах и сочетанных повреждениях у пострадавших развивается тяжелая общая реакция организма на травму - травматический шок. При оказании помощи таким больным первоочередной задачей является сохранение им жизни, а восстановление опороспособности отодвигается на второй план. Основные задачи лечения пострадавших с переломами костей: 1) сохранение жизни пострадавшего; 2) устранение анатомических нарушений скелета, которые препятствуют нормальной деятельности жизненно важных органов (череп, грудная клетка, позвоночник, таз); 3) восстановление анатомии и функции поврежденных конечностей. Сращение переломов зависит от точной репозиции, стабильной фиксации отломков до полной консолидации, достаточного кровоснабжения поврежденных тканей, раннего восстановления опорно-двигательной функции. Невыполнение одного из этих условий замедляет консолидацию, двух - ведет к формированию ложного сустава. При переломах костей конечностей костные отломки под влиянием тяги мышц и тяжести дистальной части конечности смещаются по ширине, длине, под углом, вокруг продольной оси - по периферии (см. классификацию АО/ ASIF) (рис. 39). Для устранения смещений отломков и восстановления анатомии поврежденного сегмента осуществляют репозицию путем придания дистальному отломку положения, соответствующего положению проксимального отломка, и достаточного вытяжения и противовытяжения отломков. При этом необходимо устранить болевой спазм мышц (анестезия места перелома, общее обезболивание), ослабить напряжение мышц путем сгибания всех сегментов поврежденной конечности до среднего физиологического положения. Вытяжение и противовытяжение осуществляют руками или с помощью различных репонирующих устройств. В качестве последних чаще используют системы скелетного вытяжения и аппарат Г. А. Илизарова (или подобные устройства), которые одновременно выполняют и лечебную функцию. Закрытая репозиция может оказаться неэффективной, если между отломками произошло вклинение (интерпозиция) мягких тканей (мышцы, фасции, сухожилия) или костных отломков. В этом случае производят открытую репозицию, очищают концы отломков от интерпонирующих тканей, точно их сопоставляют и прочно скрепляют металлическими конструкциями. Методы лечения переломов разделяют на неоперативные, оперативные и комбинированные. К неоперативным относят лечение переломов гипсовыми повязками и скелетным вытяжением, к оперативным - внутренний остеосинтез металлическими конструкциями и наружный остеосинтез аппаратами 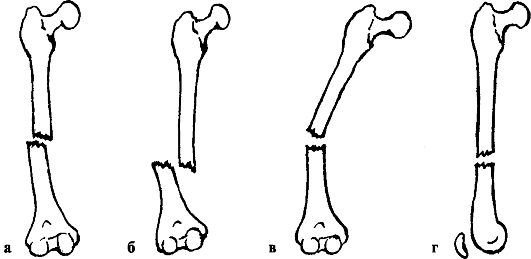 Рис. 39. Виды смещения отломков: а - по ширине; б - по длине; в - по оси (угловое); г - ротационное с чрескостной фиксацией отломков спицами и стрежнями, к комбинированным - одновременное или последовательное сочетание различных методов (скелетное вытяжение и гипсовые повязки или внутренний остеосинтез, внут-рикостный остеосинтез и гипсовые повязки и т. д.). Комбинированные методы особенно показаны при лечении множественных переломов (например, односторонних и двусторонних переломов бедра и голени). Гипсовые повязки. На протяжении многих десятилетий гипс является лучшим, наиболее удобным и дешевым материалом при лечении многих форм переломов. В настоящее время в качестве альтернативы гипсу также используются повязки из быстроотвердевающих полимерных материалов, которые не уступают ему по прочности, но являются более легкими и устойчивыми к действию влаги, а также не крошатся со временем. При их применении необходимо использовать тонкий подкладочный хлопчатобумажный материал. Показания: 1) закрытые и открытые переломы костей по типу трещин, надкостничные переломы без смещения отломков или с небольшим смещением (до 1/3 диаметра); 2) вколоченные переломы шейки бедренной кости, плечевой кости, лучевой кости в типичном месте; 3) отрывные переломы лопатки, локтевой кости, надколенника, пяточной кости и др. (с допустимым для каждой локализации смещением); 4) диафизарные переломы костей предплечья и голени (в нижней трети), околосуставные и внутрисуставные переломы, переломовывихи и подвывихи (особенно в голеностопном суставе); 5) после применения других способов лечения (скелетного вытяжения, фиксации аппаратами, металлоостеосинтеза); 6) множественные переломы у детей; 7) при угрожающих жизни состояниях, при общем двигательном возбуждении, психических расстройствах. Организационно лечение гипсовыми повязками обеспечивается наличием специальной гипсовальной комнаты и специального оснащения для наложения и снятия гипсовых повязок. В дежурной гипсовальной при приемном отделении должен постоянно быть запас гипсовых лонгет и бинтов. Репозицию и наложение гипсовых повязок осуществляют в гипсовальной комнате, а тяжело пострадавшим иммобилизацию конечностей гипсовыми повязками (чаще лонгетами) производят непосредственно в операционной или в палате интенсивной терапии реанимационного блока. Гипсовые повязки делятся на лонгетные, циркулярные глухие, циркулярные рассеченные, окончатые, мостовидные, фигурные (рис. 40). Фиксируя смежные суставы поврежденного сегмента, гипсовая повязка исключает двигательную функцию мышц, чем создает покой репонирован-ным отломкам. При этом фиксировать суставы необходимо в функционально выгодном положении: для верхней конечности - отведение плеча до 60°, сгибание в плечевом суставе до 30°, сгибание в локтевом суставе до 90°, разгибание в лучезапястном суставе - до 150°, сгибание пальцев в положении схвата 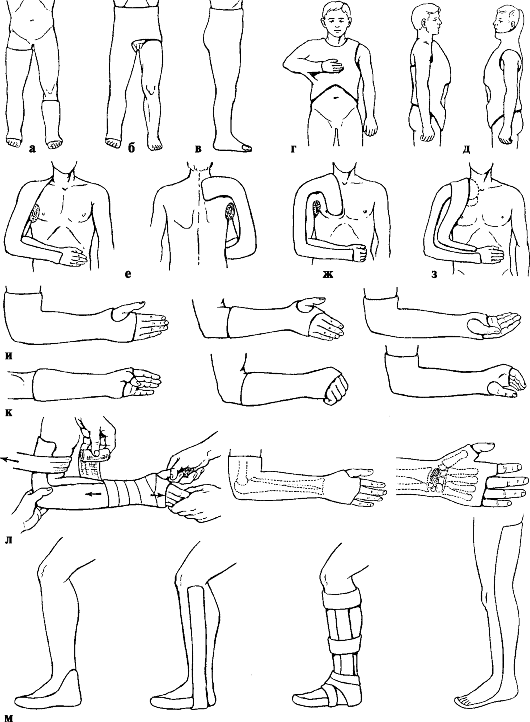 Рис. 40. Типовые циркулярные и лонгетные повязки: а - большая ("сапог") и малая ("сапожок") повязки на нижнюю конечность; б - тазобедренная; в - торакобрахиальная; г - корсет; д - корсет с головодержателем; е-з - лонгетные повязки по Турнеру, Волковичу, Вайнштейну; и-л - лонгетные повязки на предплечье и кисть; м - лонгетные повязки на нижнюю конечность чайного стакана; для нижней конечности - отведение бедра до 160°, сгибание в тазобедренном суставе до 170°, сгибание в коленном суставе до 175°, нейтральное положение стопы (90°). Особенности наложения гипсовых повязок. Лонгетную повязку тщательно моделируют по задней поверхности конечности и фиксируют к ней на всем протяжении марлевым бинтом. Конечность удерживают в необходимом положении до затвердевания гипса. После достаточного высыхания (через 1-11/2ч) бинт над всей лонгетой рассекают, края лонгеты немного отгибают, после чего лонгету вновь фиксируют к конечности сухим марлевым бинтом. Такой порядок наложения лонгеты предупреждает нарушение кровообращения в дистальных отделах конечности (кисть и предплечье, стопа и голень). В ортопедической практике часто используют съемные лонгеты, которые после моделирования и затвердевания гипса снимают с конечности, высушивают, обрабатывают крахмальным клейстером или эмалевой краской из аэрозольного баллона-распылителя, после чего они становятся прочными, влагостойкими, гигиеничными. Подобным образом готовят гипсовые кроватки, съемные корсеты. Циркулярную гипсовую повязку при свежих переломах необходимо сразу после наложения продольно рассечь, а после полного высыхания и при отсутствии признаков сдавления конечности ее дополнительно укрепляют циркулярными ходами гипсового бинта. После исчезновения посттравматического отека мягких тканей гипсовая повязка может оказаться свободной, что часто служит показанием к ее замене. Циркулярную гипсовую повязку, наложенную после скелетного вытяжения конечности, не рассекают, однако тщательно контролируют состояние периферического кровообращения до полного высыхания гипса. При появлении признаков сдавления конечности (отечность и синюшность пальцев, снижение температуры кожи, стойкий болевой синдром) необходимо немедленно полностью (!) продольно рассечь гипсовую повязку и края ее развести. Продолжительное нарушение кровообращения в дистальных отделах конечности ведет к развитию контрактуры Фолькманна, атрофии Зудека, а может закончиться ампутацией конечности. В детской практике всегда накладывают только первично рассеченные циркулярные гипсовые повязки. С первых дней после иммобилизации конечности гипсовой повязкой больному назначают ЛФК с акцентом на активные движения во всех свободных суставах конечности, изометрическую гимнастику мышц, физиотерапевтические процедуры, направленные на восстановление и поддержание достаточного кровообращения в поврежденной конечности. Ранняя ходьба с дозированной нагрузкой на поврежденную ногу является мощным стимулом для процессов консолидации. Лечение переломов гипсовыми повязками проводят под рентгенографическим контролем. Рентгенографию делают до репозиции, сразу после репозиции, через 10-14 дней (выявление вторичного смещения), через 1-11/2 мес. (выявление начала сращения), после снятия гипсовой повязки, по окончании лечения. |
