билеты. Их Акцентуации характера по Личко циклоидный,лабильный,астеноневротический, сенситивный типы
 Скачать 265.52 Kb. Скачать 265.52 Kb.
|
|
Начальная стадия. Преобладают неврозоподобные расстройства (слабость, вялость, утомляемость, раздражительность), головные боли, нарушение сна. Появляется рассеянность, дефекты внимания. Появляются аффективные нарушения в виде депрессивных переживаний, недержание аффекта, «слабодушие», эмоциональная лабильность. Заострение черт личности. На следующих этапах более отчётливыми становятся нарушения памяти (на текущие события, имена, даты), которые могут приобрести более грубые формы: прогрессирующая и фиксационная амнезии, парамнезии, нарушения в ориентировке (синдром Корсакова). Мышление теряет гибкость, становится ригидным, снижается мотивационный компонент мышления. Болезнь прогрессирует по мере усиления гипертензии и генерализации атеросклероза. Алкогольная деменция.Злоупотребление алкоголем, особенно в III стадии, может быть причиной развития деменции. Алкогольная деменция в структуре всех деменций достигает примерно около 10 %. Хронический алкоголизм вызывает функциональные и морфологические нарушения практически во всех системах и структурах головного мозга. У алкоголиков – происходит уменьшение размеров (атрофия) мозга. Уменьшение массы головного мозга обусловлено уменьшением количества и размеров нервных клеток. Повреждения головного мозга при алкоголизме имеют сходную картину при корсаковском психозе и болезни Альцгеймера. Считается что при алкоголизме выражено поражаются, в одинаковой степени, оба полушария головного мозга, преимущественное поражение лобных отделов головного мозга. Клинически алкогольная деменция характеризуется нарушений исполнительных функций, так же проявляются зрительнопространственные и перцептивные расстройства (расстройства восприятия), нарушение памяти на события собственной жизни. Часто когнитивные (нарушение памяти внимания, речи и т.д.) расстройства сочетаются с эмоционально-личностными нарушениями, депрессией. Печеночная энцефалопатия, которая сопровождает алкогольную деменцию, несомненно, утяжеляет течение последней Лечение деменции при хроническом алкоголизме представляется весьма сложной задачей. Основные направления терапии — прекращение приёма алкоголя, длительная витаминотерапия, нормализация питания, использование стимулирующих препаратов. Отказ от алкоголя и полноценное питание в некоторых случаях способствуют почти полному восстановлению когнитивных функций. 14. Сестринский уход за больными с бредом величия. Бред величия характеризуется значительной переоценкой больным своего статуса в обществе, своих психических и физических возможностей. В большинстве случаев больные с бредом величия спокойны и доброжелательны, терпимы к внешним неудобствам и не склонны к агрессии, хотя в некоторых случаях могут быть нетерпеливы или даже злобны при неудачных попытках заставить слушать или следовать за собой окружающих людей. Частные случаи бреда величия: • богатства — убежденность в обладании огромным состоянием, сокровищами; • высокого происхождения — убежденность в происхождении от лиц, занимающих высокое положение в обществе (принадлежность к царским династиям, потомкам известных политических лидеров, артистов); • особых способностей — убежденность в обладании выдающимися способностями (способностью предсказывать будущее, излечивать неизлечимые болезни, решать сложнейшие задачи и т.д.); • любовного очарования (любовный, эротический) — убежденность в сильной любви к больному какого-то человека, часто известного, с которым они лично не знакомы. В его поведении видят некие знаки, будто бы подтверждающие пра¬вильность этих предположений (в случае известных людей видят намеки в их выступлениях по телевизору, иногда при этом считают, что они обращаются напрямую к больному или говорят о нем). Часто больные настойчиво ищут встречи с любимым, преследуют его; • изобретательства — убежденность в совершении грандиозного по значению изобретения или открытия; • реформаторства — убежденность в обладании идеей коренного переустройства жизни страны или всего мира — политического, экономического, религиозного. 15. Олигофрения. Сестринский процесс при олигофрении У́мственная отста́лость (олигофрени́я) — врождённая или приобретённая в раннем возрасте задержка, либо неполное развитие психики, проявляющаяся нарушением интеллекта, вызванная патологией головного мозга и ведущая к социальной дезадаптации. Критерии диагностики олигофрении (умственной отсталости): своеобразный психический дефект с преобладанием слабости абстрактного мышления при меньшей выраженности нарушений памяти и эмоциональной сферы; • отсутствие течения (расстройства интеллекта не прогрессируют, но и не обратимы); • замедленный темп психического развития индивида Дети, страдающие олигофренией, отличаются от здоровых зна чительным отставанием в формировании основных функций ЦНС: речи, двигательной сферы, навыков самообслуживания. При более тяжелых формах данной патологии эти функции не развиваются вовсе. Обычно уже после 3 лет отставание от обычных детей бывает на- столько заметным, что воспитание в обычных детских учреждениях становится трудным или невозможным. Наиболее четко отличие этих больных от сверстников бывает заметно при попытке усвоить школьные знания, поскольку они совершенно не способны к абстрактному мышлению. Большинство олигофренов не могут учиться в общеоб-разовательной школе. Лишь при легкой степени умственной отстало- сти (дебильности) возможно обучение в специальном учреждении Даже легкие степени олигофрении приводят к существенному снижению способности адаптироваться в жизни. Окружающим бросаются в глаза неестественная мимика, необычные движения, бедная, нечеткая, стереотипная или, наоборот, напыщенная «наукообразная» речь этих людей. Все больные нуждаются в социальной поддержке и опеке, значительная их часть постоянно находятся в специальных учреждениях (дома ребенка, детские дома, дома инвалидов). В психиатрические больницы данные пациенты поступают только при возникновении дополнительных психических расстройств (возбуждение, агрессия, галлюцинации), что отмечается не так часто. Примерно в 40% случаев с большой долей вероятности можно предполагать участие генетических факторов в возникновении расстройства, в 10% случаев внешнее воздействие (травма, интоксикация, инфекция). Наиболее частые причины олигофрении : • эндогенные и генетические: хромосомные (болезнь Дауна, синдром Клайнфельтера, синдром Шерешевского- Тернера, синдром «кошачьего крика» и др.), наследственная недостаточность ферментов ; эмбриопатии и фетопатии: последствия внутриутробных инфекций (краснуха, грипп, паротит, , сифилис), последствия интоксикаций в период беремен ности (например, приема алкоголя и лекарственных средств), гормональных нарушений у матери, вредности перинатального и постнатального периода: последствия родовой травмы и гипоксии, перенесенные в детстве травмы и инфекции (энцефалиты и менингоэнцефалиты). Классификации олигофрении, основанные на этиологическом принципе, в практической психиатрии используются редко. Для реабилитации и социальной поддержки большее значение имеет определение степени психического недоразвития, например традиционное деление: дебильность,имбецильность,идиотия. 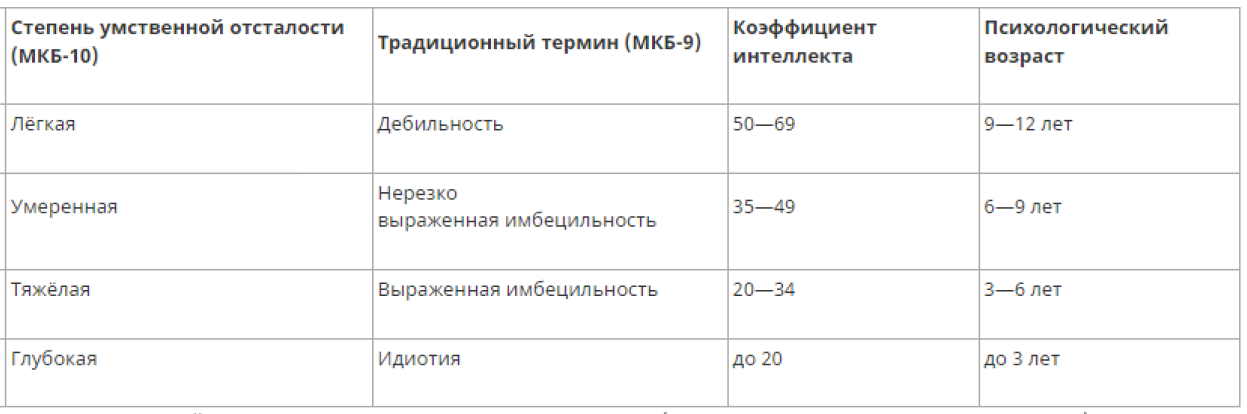 Идиотия( невоспитуемы,необучаемы) – наиболее тяжелая степень олигофрении. Больные не способны жить без посторонней помощи. У них отсутствует речь, они не узнают близких, не способны к самообслуживанию. Свои потребности больные выражают криком и плачем, многие из них не могут ходить. Психический дефект при идиотии сопровождается множественными врожденными пороками развития. Идиотия( невоспитуемы,необучаемы) – наиболее тяжелая степень олигофрении. Больные не способны жить без посторонней помощи. У них отсутствует речь, они не узнают близких, не способны к самообслуживанию. Свои потребности больные выражают криком и плачем, многие из них не могут ходить. Психический дефект при идиотии сопровождается множественными врожденными пороками развития. Имбецильность( воспитуемы,необучаемы и нетрудоспособны) – тяжелая умственная отсталость с возможностью формирования простых психических функций: речи, эмоциональных реакций, простых двигательных навыков. Речь больных крайне примитивна. У пациентов можно воспитывать навыки самообслуживания, они едят самостоятельно, ходят в туалет, надевают простую одежду. Им не доступны школьные знания: чтение, письмо, счет. Возможна трудовая деятельность. Дебильность (воспитуемы,обучаемы ,трудоспособны) – наименьшая степень олигофрении, при которой формируются элементы конкретно –ситуационного мышления, позволяющие больным не только усваивать простейшие школьные знания, но и получать профессию. Больные могут учиться в специализированных школах, где их обучают чтению, письму, простейшему счету. Эти пациенты довольно внушаемы, копируют поведение окружающих, под их влиянием могут начать курить, злоупотреблять алкоголем, воровать. Довольно часто отмечается выраженная внушаемость, что может делать больных с олигофренией игрушкой в руках преступника. У некоторых больных развиваются психозы с психомоторным возбуждением, агрессивностью, реже галлюцинациями и бредовыми идеями. Наибольшая вероятность психозов связана с наступлением пубертатного периода. Часто наряду с психическими расстройствами обнаруживаются неврологические и соматические дефекты, возникают эпилептиформные припадки. У больных с олигофренией нередко отмечаются дефекты в им мунной системе и нарушения обмена веществ. Все это может служить причиной более тяжелого течения инфекционных заболеваний. Средняя продолжительность жизни пациентов с легкой и умеренной умственной отсталостью составляет около 50 лет, лица с глубокой умственной отсталостью обычно не доживают до 20 лет. 16. Психические и поведенческие расстройства, связанные с употреблением психостимуляторов. Особенности сестринского ухода. Психостимуляторы — психотропные вещества, активизирующие психическую и, в меньшей степени — физическую активность организма. Некоторые из них стимулируют высшие психические функции, ускоряют процесс мышления, быстро снимают усталость, сонливость и вялость, повышают мотивацию и работоспособность, повышают общительность, улучшают настроение, улучшают способность к восприятию внешних раздражителей (ускоряют ответные реакции, обостряют слух и зрение, возможность цветоразличения), повышают двигательную активность и мышечный тонус, улучшают координацию движений, повышают выносливость и немного физическую силу.Многие из препаратов этой группы способны вызывать наркотическое привыкание и пристрастие. К группе психостимуляторов могут относиться как лекарственные препараты, так и общедоступные средства (кофеин, никотин), а также запрещённые во многих странах вещества (кокаин, катинон, метамфетамин, амфетамин Стимуляторный психоз — расстройство психики при употреблении психостимуляторов, чаще в больших дозах. Признаками приближения психоза бывают: тревога и возбуждение;тоска и грусть; нарушенный сон. Все симптомы появляются и нарастают постепенно: отмечаются странности в поведении, например, прилюдные разговоры самим с собой; страдает личная гигиена, преобладают неопрятность, неряшливость; без явного повода развиваются агрессия и вспышки гнева.ослабевают или совсем не проявляются положительные эмоции;речь обедняется, сокращается словарный запас;привычные интересы внезапно утрачиваются;впервые возникают необычные ощущения присутствия посторонних, иллюзии внешнего воздействия; Внезапно картина заболевания изменяется: тревога переходит в панический приступ, больные начинают истерически рыдать или громко смеяться, появляются пугающие галлюцинации и бред — основные проявления развившегося психоза. Галлюцинации. Это бессмысленные лица, образы или предметы, которые присутствуют только в сознании больного и фактически не существуют. Они бывают:слуховые;зрительные;тактильные;вкусовые; обонятельные. Слуховые галлюцинации проявляются чаще других. “Голоса” звучат в голове или внутри тела. Они настолько правдоподобные, что человек не сомневается в их подлинности. Такие звуки: угрожают; обвиняют; приказывают. Бредовые идеи. Умозаключения больного не соответствуют окружающей обстановке. Они полностью захватывают сознание, доказать их абсурдность невозможно. Наиболее часто отмечаются:Бред преследования. Человек уверен, что за ним следят, хотят убить, против него действует заговор.Бред воздействия. Мифические инопланетяне, экстрасенсы или спецслужбы чем-то облучают, наводят порчу, колдуют, травят.Бред ущерба. Те же лица выкрадывают вещи, выживают из дома, в пищу подсыпают отраву и т.д.Ипохондрия. Больной требует сделать ему операцию, направить на дорогостоящее лечение, пытается убедить окружающих в своем тяжелом страдании.Встречаются и более редкие разновидности бреда — величия, ревности. Двигательные расстройства Проявляются ступором (резкой заторможенностью) или, наоборот, повышенной активностью, возбуждением. В состоянии ступора поза больного человека подолгу не изменяется. Он не общается или медленно реагирует на вопросы, отказывается принимать пищу. Возбужденные больные большую часть времени находятся в движении, постоянно разговаривают, строят гримасы, дразнятся, совершают немотивированные поступки. Расстройства настроения Депрессия — типичное проявление наркотического психоза. Всяческие желания пропадают, больные сутками лежат без движения, изредка заводят беседы о тяжелом прошлом, отсутствии будущего, высказывают мысли о бесцельности жизни и самоубийстве.Маниакальное настроение отличается приподнятым состоянием духа, чрезмерной подвижностью, сбивчивой ускоренной речью. Человек переоценивает свои возможности, строит нереальные планы, фантазирует. Сон нарушается, влечения растормаживаются — больные вступают в неразборчивые половые контакты, продолжают принимать психоактивные препараты. Негативные нарушения Психоз на фоне наркотиков даже на фоне полноценного лечения вызывает и негативные, обкрадывающие расстройства. Их последствия бывают трудно устранимыми и иногда необратимыми: У больных изменяется характер — они становятся безразличными к происходящему вокруг, не проявляют инициативы и каких-либо стремлений. Зависимые пациенты не общаются с другими людьми и игнорируют любые социальные контакты. Присущие ранее чувства долга, такта, отзывчивости утрачиваются навсегда. Страдает мышление, теряются профессиональные навыки. У 10% пациентов с уже развившимся психозом его симптомы не исчезают даже через полгода после прекращения употребления психоактивного препарата. Виды острых психических расстройств у разных пациентов отличаются. Врачам-психиатрам знакомы такие варианты: Симптомы психоза появляются уже после первой пробы синтетического наркотика. Внезапно сознание помрачается — возникают галлюцинации и бред. Они длятся в среднем около 2-х часов. Чаще подобное происходит после внутривенного введения препарата. Психоз с постепенным нарастанием признаков возникает на фоне длительного наркотического опьянения, когда токсичное вещество поступает в организм многократно в течение суток. Тревога и подозрительность сменяются паническим беспокойством, безотчетным страхом, невозможностью заснуть. Подобное состояние длится до 3-х суток, затем симптомы временно ослабевают. В случае прекращения приема наркотика медленно восстанавливается трудоспособность, последствия болезни компенсируются. Наиболее тяжелый вариант — хронический психоз, который длится месяцы и годы. Такие больные лечатся в психиатрических стационарах с диагнозом шизофрении. Лечение психоза после стимуляторов . Несмотря на различное происхождение нарушений, лечение психоза после употребления стимуляторов проводится по единым принципам: устраняются психические расстройства; корректируются нарушения поведения; нормализуется работа внутренних органов и нервной системы; проводится профилактическая работа по предупреждению рецидивов заболевания. 17.Психологические защиты. Примитивные защиты: изоляция, отрицание, идеализация, проекция, расщепление. Изоляция. Человек в прямом смысле изолируется от других. Уходит в свои мысли, фантазии. Кто-то посвящает всё время творчеству или науке. При этом весь внешний миру уходит на второй план. Отрицание. Процесс отрицания произошедшего. Человек как бы совершенно не помнит, что с ним происходило, какие чувства испытывал. Действительно, если переживания слишком болезненным, проще отрицать их существование, чем переживать и признавать их. Проекция. Присваивание другому человек чувств, мыслей, действий, которые принадлежат всё же самому человеку, а не другому. Расщепление. При расщеплении человек не может принять и понять, что кто-то (и он сам) может быть в разное время хорошим и плохим. Можно сказать, что человек видит мир только с одной стороны и даже не подразумевает наличие других. Это ярко проявляется в детской вере в родителей. Что они самые умные, самые сильные и вообще самые самые. Идеализация.наделение особой ценностью людей, от которых мы зависим. В здоровом варианте это является основой привязанности, в патологических вариантах становится зависимым поведением, так как слияние с идеализированным объектом ощущается залогом безопасности и внутреннего комфорта;- стремление к всемогущественному попечителю (наставник, гуру, религиозная фигура, политический деятель и пр.) и вера в его непогрешимость; - патологическое стремление совершенствовать свое Я, чтобы приблизиться к идеализированному образу и избежать мучительного стыда; - подтверждение своей значимости через обесценивание других; - мгновенное обесценивание отношений и и стремительное их окончание, если другой не оправдал возложенных на него больших ожиданий (обратная сторона идеализации). 18.Корсаковский психоз. Особенности сестринского ухода. Корсаковский психоз (амнезия корсакова) - психотическое состояние, развивающееся на фоне многолетнего злоупотребления алкоголем, одна из форм хронической алкогольной энцефалопатии. Проявляется утратой памяти на текущие события, конфабуляциями и анамнестической дезориентировкой, сочетающимися с алкогольной полиневропатией. Корсаковский психоз описан в 1887 году российским психиатром С.С. Корсаковым под названием токсической церебропатии. Заболевание развивается у лиц, которые в течение долгого времени (чаще – десятков лет) страдают хроническим алкоголизмом. Симптомы хронического психотического состояния, как правило, появляются после перенесенного острого психоза либо тяжело протекающего алкогольного делирия. редвестники расстройства появляются задолго до появления развернутой клинической картины. На протяжении 1-2 лет до развития заболевания больные жалуются на ломоту, парестезии и ноющие боли в ногах. Возникает шаткость походки, особенно ярко проявляющаяся на следующий день после употребления алкоголя. Отмечается сужение круга интересов, нарушения сна (бессонница, ночные кошмары), повышение уровня тревожности, появление беспричинных страхов. Затем под действием провоцирующего фактора (запоя, травмы, терапевтического заболевания) развивается алкогольный делирий с исходом в характерную картину корсаковского психоза. Реже наблюдается постепенное ухудшение психического состояния без предшествующих нарушений сознания и галлюцинаторных явлений. Основными признаками корсаковского психоза являются тяжелая амнезия, парамнезии, нарушение ориентировки в пространстве и времени, сочетающиеся с полиневритом нижних конечностей. Наиболее значимую роль играет фиксационная амнезия, при опросе также выявляются антероградные и ретроградные расстройства памяти. В целом амнестический синдром характеризуется полной утратой способности фиксировать, запоминать и воспроизводить текущую информацию при относительной сохранности воспоминаний о давнем прошлом. Следствием фиксационной амнезии становится тяжелая дезориентация – больные не могут назвать число, месяц и год, не знают, где находятся, не помнят, принимали ли пищу или о чем говорили несколько минут назад, могут много раз подряд перечитывать одну фразу в книге, воспринимая ее, как впервые увиденную. Пробелы в воспоминаниях легко замещаются парамнезиями, представленными замещающими конфабуляциями или псевдореминисценциями. При конфабуляциях пациент путает реальные и вымышленные события, смешивает их между собой, произвольно переносит в другое время и место. При псевдореминисценциях больной перемещает события далекого прошлого в настоящее. Парамнезии обычно носят достаточно реалистичный характер, фантастические ложные воспоминания нехарактерны. Пациенты нередко осознают собственный психический дефект и пытаются его скрыть, уклоняясь от ответов и переводя разговор на другую тему. Характерно сохранение ситуационной сообразительности – больные достаточно легко оперируют предметами и явлениями, которые в данный момент находятся в их поле зрения, что также помогает им скрывать проявления корсаковского психоза. 19.Классификация нарушений мышления. Фобии. Обсессии. Мышление — процесс построения образа окружающего мира и его познание, порождающее творчество. Патология мышления разделяется на расстройства по темпу (ускоренное, замедленное мышление), структуре (разорванное, паралогическое, обстоятельное, шперрунг, ментизм), содержанию (навязчивые, сверхценные и бредовые идеи). Расстройства мышления по темпу включают: — ускорение мышления, которое характеризуется ускорением темпа речи, скачкой идей, которые при значительной выраженности темпа не успевают быть высказанными.Симптом характерен для маний и гипоманий. — замедление мышления — уменьшение количества ассоциаций и замедление темпа речи, сопровождающееся трудностью в подборе слов и формированием общих понятий и умозаключений. Характерно для депрессий, астенических симптомов, отмечается также при минимальных расстройствах сознания. —ментизм — наплыв мыслей, который нередко носит насильственный характер. Обычно такие мысли разноплановые и не могут быть высказаны. — шперрунг — «закупорка» мыслей, воспринимается пациентом как обрыв мыслей, внезапная пустота в голове, замолкание. Шперрунг и ментизм характерны больше для шизофрении и шизотипических расстройств. Важное качество правильного мышления — его последовательность, т.е. взаимосвязанность, стройность, доказательность, обоснованность хода рассуждений. Паралогическое мышление (от греч. paralogos — противный разуму, неразумный; «кривая логика»; в логике «паралогизм» — ошибка в рассуждении, обусловленная нарушением законов и правил логики) — в мышлении присутствуют логические ошибки, обусловленные односторонностью и тенденциозностью мышления больного, которые приводят его к выводам, противоречащим действительности. Смысловое соскальзывание — необоснованная смена основной темы рассуждений побочной, второстепенной. Обусловлены не нарушением внимания, от которого их следует отличать, а нарушением последовательности мышления и искажением процесса обобщения. Шперрунг(«закупорка мысли», обрыв мысли) — внезапный обрыв мысли, осознается как кратковременное отсутствие мысли в голове. Следует дифференцировать с абсансами, нарушением внимания. Разорванное мышление — отсутствие какой-либо логической связи между высказываниями, соединение разнородных, не связанных общим смыслом мыслей («в огороде бузина, а в Киеве — дядька»), грамматический строй речи (синтаксис) при этом сохраняется. Грубое расстройство мышления. Больные способны произносить достаточно обширные монологи из грамматически и интонационно верно построенных фраз, но даже внутри одного предложения нет какого-либо единого смысла. Бессвязное (инкогерентное) мышление — полное отсутствие логических и грамматических связей между словами. Речь больных бессвязная, беспорядочный набор отдельных слов, а также слогов и звуков. Также, вероятно, нарушено понимание обращенной речи. Свидетельствует о грубом нарушении деятельности мозга, встречается при аменции (тяжелой форме делириозного помрачения сознания, сопровождающейся нарастанием симптомов выключения сознания). Гибкость мышления — способность изменять намеченный план действий в тех случаях, когда это необходимо, например при изменении внешних условий или обнаружении собственной ошибки. Стереотипное мышление — общее уменьшение гибкости мышления, проявляющееся в сложности изменения установок (ригидности), повторяемости и обыденности мыслей. Тугоподвижность мышления (вязкость мышления) — мышление со значительными трудностями при переходе от одной мысли к другой, обычно сочетается с замедлением темпа, обстоятельностью, персеверациями. Речевые стереотипии — симптомы, при которых в речи больного повторяются одни и те же слова, мысли или выражения. Критичность мышления — способность правильно оценивать свое понимание ситуации, сопоставлять объективную реальность и свои субъективные представления о ней. Инфантильное мышление (недостаточная критичность) — мышление с чертами незрелости у взрослых людей; характерно недостаточное использование логического (рационального) мышления, опора на интуитивные суждения и подверженность мышления искажающему влиянию со стороны эмоций. Аутистическое мышление — мышление, «оторванное от действительности», погруженность в мир собственных идей. Аутистически мыслящий человек, зачастую имея развитое абстрактное мышление, не обращает внимания на противоречие своих идей действительности, особенно на их несоответствие чувствам и мыслям других людей, мало интересуется практическим применением своих идей и мнением о них окружающих.Представлено при аутизме, шизоидной психопатии, шизофрении. Навязчивые идеи (обсессии)– это возникающие спонтанно патологические идеи, носящие навязчивый характер, к которым всегда имеется критическое отношение. Субъективно они воспринимаются как болезненные и в этом смысле являются «инородными телами» психической жизни. Чаще всего навязчивые мысли наблюдаются при заболеваниях невротического круга, однако могут встречаться и у практически здоровых людей с тревожно-мнительным характером, ригидностью психических процессов. В этих случаях они, как правило, нестойкие и не причиняют значительного беспокойства. При психическом заболевании, напротив, концентрируя на себе и на борьбу с ними всю активность больного, что значительно нарушает социальную адаптацию больных. Навязчивые идеи, как правило, представляют собой идеаторный компонент навязчивых состояний и редко встречаются в чистом виде. В структуре их также имеют место эмоциональная составляющая (навязчивые страхи – фобии), навязчивые действия – компульсии (трихотилломания, онихофагия).В наиболее полном виде эти нарушения представлены в рамкахобсессивно-фобического синдрома. Навязчивые страхи (фобии) могут иметь различное содержание. При неврозах они чаще всего носят понятный характер, тесно связанный с ситуацией реальной жизни больного: страхи загрязнения и заражения (мизофобия), закрытых помещений (клаустрофобия), толпы и открытых пространств (агорафобия), смерти (танатофобия). Чаще всего встречаются навязчивые страхи возникновения тяжелого заболевания (нозофобия), особенно в случаях, спровоцированных психогенно:кардиофобия, канцерофобия, сифилофобия, спидофобия. 20.Опиоидный абстинентный синдром. Особенности сестринского ухода Опийный абстинентный синдром — это состояние отмены, представленное интенсивными психическими, соматовегетативными и неврологическими нарушениями, возникающими при прекращении приема препаратов опийного мака Первый этап развивается через 8–12 ч. после последнего приема опиатов. Признаками психической зависимости влечения к наркотику являются состояния неудовлетворенности, напряженности, их сопровождают соматовегетативные реакции: мидриаз (расширение зрачков), зевота, слезотечение, насморк с чиханием, пилоэрекция («гусиная кожа»). Также исчезает аппетит, наблюдается нарушение засыпания. Признаки второго этапа опийного абстинентного синдрома оказываются наиболее выраженными через 30–36 ч. после последнего приема опиатов. Характерны озноб, сменяющийся чувством жара, приступы потливости и слабости, постоянная пилоэрекция. В мышцах спины, затем ног, шеи и рук появляется ощущение неудобства. Мышцы тела напряжены. Появляется боль в жевательных мышцах и височно-нижнечелюстных суставах. Сохраняются и усиливаются симптомы первой фазы: зрачки широкие, частое чихание (до 50–100 раз), интенсивное зевание и слезотечение. Третий этап опийного абстинентного синдрома развивается через 40–48 ч. после приема последней дозы. Влечение к наркотику приобретает компульсивный (непреодолимый) характер. Признаки первых двух фаз усиливаются. Появляются мышечные боли. Мышцы спины, конечностей, реже — шеи сводит, тянет, крутит. У части больных возникают судороги периферических мышц (икроножных, мышц стопы и др.), потребность постоянно двигаться, поскольку в начале движения боли ослабевают, но затем усиливаются. Больные не могут найти себе места, ложатся, встают, вновь ложатся, крутятся в постели. Боли в суставах отсутствуют. Больные напряжены, недовольно-злобны, депрессивны, испытывают чувство безнадежности и бесперспективности. Четвертый этап опийного абстинентного синдрома появляется на третьи сутки с момента лишения наркотика и длится до 5–10 дней. Отличие этой фазы от предыдущей — в развитии нового симптома диспептических явлений: появляются боли в животе, а затем, по истечении несколько часов, — рвота и диарея в виде жидкого стула до 10–15 раз в сутки, сопровождается тенезмами. Опийный абстинентный синдром на высоте своего развития характеризуется субфебрилитетом, умеренной гипертензией (до 120-145/90 – 110 мм рт. ст.), тахикардией, до (90 – 100 в 1 мин.) и гипергликемией («ложный диабет») натощак с высокой и замедленной сахарной кривой, повышенной свертываемостью крови – адреналовыми знаками, характерными и для опийной интоксикации. Некоторые наркоманы, вводившие опиаты внутривенно, испытывают жестокий зуд вен в апогее абстиненции — «хочется зубами вырвать (этот симптом характерен для компульсивного влечения). Симптоматика тяжелого опийного абстинентного синдрома обычно представлена сильным влечением к наркотику с целью облегчить свое мучительное состояние. Резко выражены расстройства со стороны соматовегетативной сферы (интенсивные мышечные и суставные боли, мышечная гипертензия и судороги мышц, гипергидроз, озноб или чувство жара, тошнота, рвота, лабильность АД, частоты сердечных сокращений), психопатологические проявления (пониженный фон настроения с дисфорическим оттенком, тревога, чувство страха, двигательное беспокойство, бессонница). Присутствуют общая слабость, разбитость, капризность, злобность с дисфороподобными вспышками, которые, однако, быстро сходят на нет. 21. Гебефреническая шизофрения. Особенности сестринского ухода. Гебефреническую форму считают самым злокачественным вариантом болезни. Она начинается в детском и подростковом возрасте. Хотя диагноз устанавливается в 12-14 лет, однако к этому времени больные заметно выделяются среди сверстников своей необычностью, инфантильностью, низкой успеваемостью. При общей ограниченности они могут проявлять избирательный интерес к некоторым видам деятельности (бессмысленное коллекционирование, прицельное изучение узкой области специальных знаний, стереотипные игры). В острую фазу :проявляется непродуктивным, бессмысленным возбуждением, детским дурашливым поведением, кривляньем, нелепым смехом и негативизмом. В отличие от пациентов с манией, смех таких больных незаразителен, не вызывает сочувствия, поскольку сами пациенты не испытывают внутренней радости, их на- строение скорее можно определить как безразлично-благодушное. Поведение больных непонятно, они не слушают просьб и советов, сквернословят, сами смеются над своими высказываниями, раздражают окружающих своей назойливостью и неуместными замечаниями. Раннее начало болезни не позволяет больным завершить образование и получить профессию. Дома они также не могут ухаживать за собой из-за резкого снижения воли и тяжелой апатии. Опасных поступков такие пациенты обычно не совершают, они часто нуждаются в постоянной опеке и надзоре, как правило, им устанавливают I группу инвалидности. 22.Неотложная помощь при отравлении опиатами. Клинические проявления острых отравлений опиоидными наркотическими веществами однотипны и состоят в сочетании симптомов угнетения деятельности ЦНС (оглушение, сопор, кома), дыхания (брадипноэ, подавление кашлевого рефлекса, асфиксия), желудочно-кишечного тракта (снижение перистальтики), почек (задержка мочи), постоянно отмечается миоз. Наиболее информативными признаками данного отравления являются миоз и выраженное угнетение дыхания (брадипноэ до 4-8 в минуту. У пациентов, у которых не прощупывается пульс, может быть остановка сердца или слабый или замедленный пульс, который невозможно определить, следует оказывать такую же помощь, как и пациентам с остановкой сердца. Проведение стандартных реанимационных мер должно иметь приоритет перед введением налоксона, но при этом главным является качество выполняемой СЛР 1.Оценить ситуацию и позвать на помощь. Попросить принести АНД и налоксон. 2. Обеспечить нормализацию дыхания (проходимость верхних дыхательных путей) . Провести базовую сердечно-легочную реанимацию! 3.Как можно скорее ввести налокосн 2—4 мл внутривенно, до восстановления спонтанного дыхания; в случае необходимости введение повторять до появления мидриаза. 4. Начать инфузионную терапию: - 400 мл 5% раствора глюкозы внутривенно капельно; -реополиглюкин (декстран) 400 мл внутривенно капельно. -натрия гидрокарбонат - 300 мл 4% раствора внутривенно капельно; 5. ингаляция кислорода; при отсутствии эффекта от введения налоксона ; проводить ИВЛ в режиме гипервентиляции. 23.Методы исследования в психиатрии. К методам диагностики в психиатрии относятся: •клинические — расспрос, наблюдение •психометрические — патопсихологическое исследование •лабораторные — генетические, иммунологические (Нейротест) •инструментальные — КТ, МРТ, Электроэнцефалография (ЭЭГ), Нейрофизиологическая тест-система (НТС) 1.Клиническое исследование состоит из ряда этапов: а) расспрос.Основные принципы расспроса: 1. внимательно выслушивать ответы пациента, ничего не упуская и всегда уточняя то, о чем он рассказывает 2. не задавать вопросы в безапелляционной форме, т.к. собеседнику при этом подсказывается утвердительный ответ 3. при сообщении больным о том или другом расстройстве или его утвердительном ответе на вопрос предлагать привести соответствующий пример и подробно описать все проявления и обстоятельства этого нарушения 4. важно руководить рассказом больного, непринужденно и естественно обсуждать с больным широкий круг проблем, выходящих за рамки темы самочувствия и ощущений 5. расспрос больного необходимо вести в отсутствие родственников и знакомых, т.к. при них он обычно смущается, становится более молчаливым, недоступным. То, что больной скрывает от родных, он в их присутствии утаит и от врача. 6. необходимо с достаточной вдумчивостью и вниманием относиться к больному; лицемерия, слащавости, тем более прямой неправды, душевнобольной не забудет и не простит Исследование состояния больного в данный момент неотделимо от анамнеза. б) наблюдение. Необходимо внимательно следить за поведением больного (выражением лица, интонациями, жестами, позой), улавливать малейшие изменения всего этого, т.к. таким образом удается уловить наличие галлюцинаций, оценить уровень и характер эмоциональных реакций, составить суждение об интеллекте и сознании, о бредовых переживаниях, поскольку «важно не только то, что сказано, но и как сказано». в) изучение творчества больных. Любые тексты и рисунки больного, тем более опыты в сфере художественного творчества, заслуживают пристального внимания и психопатологического анализа. Представляют интерес содержание, манера исполнения, начертания, завершенность или хаотичность; небрежность или педантизм; схематизация или насыщенность деталями; реалистичность или вычурность, символистические или абстракционистские тенденции; цветовая гамма и т.д.С помощью психологических тестов можно определить в виде количественного показателя уровень интеллекта (показатель IQ), степень выраженности депрессии, преобладание тех или иных радикалов в складе личности и пр. В ходе работы с больным медицинский психолог способен выявить тончайшие особенности мыслительных процессов, аффективности, характера больного. Лабараторные и инструментальные исследования: 1.Лабароторные:Токсикологические,ммунологические,биохимические,эндокринологические исследования, ликвородиагностика. 2. Электроэнцефалография – позволяет изучить биоэлектрическую активность клеток мозга и ее отклонения при различных заболеваниях, а также локализацию патологического процесса. Информативна в диагностике эпилепсии (пик-волны), опухолей, сосудистых и травматических поражениях мозга, в контроле за лечением эпилепсии. 3. Компьютерная томография – позволяет послойно изучить плотность ткани мозга; информативна при диагностике опухолей, прогрессирующих дегенеративных и атрофических заболеваний ЦНС (болезнь Альцгеймера, шизофрения, злоупотребление алкоголя). 4. Ядерно-магнитный резонанс (ЯМР, МРТ) – основан на регистрации радиочастотных импульсов, излучаемых структурами головного мозга под воздействием на них магнитного поля; информативен для выявления рассеянного склероза, деменции. 5. Рентгенография черепа – позволяет обнаружить ряд патологических признаков поражения нервной системы. 24. Большой судорожный приступ. Неотложная помощь. БСП - характеризуются: 1) внезапным выключением сознания; 2) падение (преимущественно вперед); 3) фаза тонических судорог (10-30 сек.); 4) фаза клонических судорог (1-2 мин.); 5) часто (но не всегда) - стадия послеприпадочного оглушения, переходящая в сон. Развитию БСП часто предшествует наличие предвестников: недомогание, слабость, сомато-вегетативного расстройства, снижение настроения, раздражительность, Длительность: несколько часов, иногда 1 - 2 суток до приступа. Припадок в части случаев начинается с ауры: разнообразные мимолетные сенсорные нарушения, световые вспышки, громкие звуки, запахи, онемение, тепло, холод и т.д.; сомато-вегетативные расстройства: тошнота, потливость, покраснение, побледнение лица; моторные расстройства (ограниченные судорожные подергивания); психические (изменения настроения, безотчетная тревога, deja vu и т.д.). Фаза тонических и частично клонических судорог сопровождается прекращением дыхания с появлением общей бледности, а затем и цианоза кожных покровов. Отмечается полное отсутствие реакции зрачков на свет, в фазе тонических судорог - могут возникать непроизвольные мочеиспускание и дефекация. После припадка отмечается полная амнезия на весь его период, иногда промежутка, предшествовавшего ему. Непрерывно следующие друг за другом большие судорожные припадки, наблюдающиеся от нескольких минут до многих часов, называют эпилептическим статусом. Неотложная помощь: как при эпилепсии 25.Галлюцинации. Особенности сестринского ухода. Галлюцинация — восприятие объекта или сенсорного образа, который возникает без наличия реального объекта, но сопровождается уверенностью в том, что этот объект существует. Классификация: По степени сложности: Элементарные — простейшие феномены, не достигающие степени сформированного образа: вспышки света (сродни «искры из глаз»), щелчки, стук, «оклики» и т.д.Простые — возникают только в одном из анализаторов (например, пациент только чувствует мнимый (несуществующий) запах лаванды.Сложные (комплексные) — возникают сразу в нескольких анализаторах (например, больной видит «черта», слышит его слова, чувствует его прикосновения). По анализаторам (органам чувств): 1. Зрительные: элементарные — фотопсии (пятна, вспышки, «искры», контуры, блики); макро- и микроптические — галлюцинаторные образы маленького или большого размера; экстракампинные — возникающие вне поля зрения (к примеру, позади человека, внутри него, например, пациент рассказывает, что «видит» внутри своего черепа револьвер). 2. Слуховые: элементарные — акоазмы (оклики, неясные шумы, щелчки, стук); вербальные — в форме речи; Вербальные галлюцинации могут быть моно- или поливокальные — один или несколько разных голосов соответственно. По содержанию слышимой речи выделяют следующие варианты вербальных галлюцинаций: осуждающие — ругают, критикуют пациента, перечисляют его реальные или мнимые грехи (например, ругают за «пьянку» или говорят, что из-за него началась война, погибли миллионы людей); угрожающие — угрожают расправой, наказанием, перечисляют те муки, которые его ждут и т.д.; восхваляющие; комментирующие — комментируют действия больного (пошел туда-то, делает то-то) или какие-либо события; императивные — повелевающие (наиболее опасны, больные могут подчиняться этим приказам!). 3. Тактильные и висцеральные — восприятие каких-либо объектов (что отличает их от сенестопатий!) на поверхности тела (на коже или слизистых, внутри них или под ними) или во внутренних органах (в животе, мозге, сердце и пр.). Объекты могут быть как одушевленными (насекомые, черви, колдуны и т.д.) или неодушевленными (стекло, иглы, гвозди, антенны и пр.). 4.Вкусовые — появление вкуса (обычно неприятного) в ротовой полости без какого-либо реального стимула, приема пищи. 5.Обонятельные — появление запаха без реального стимула. Запах обычно неприятный, мучительный. Появление вкусовых и обонятельных галлюцинаций может приводить больных к мысли об отравленной или испорченной пище, что ведет к отказу от еды. Галлюцинации также делятся по пространству их возникновения на истинные галлюцинации и псевдогаллюцинации. Истинные галлюцинации проецируются в естественном пространстве, образ заметен непосредственно перед пациентом. При псевдогаллюцинациях зрительные образы прозрачны и нетелесны. Псевдогаллюцинаторные образы вторгаются в психику насильственно, поэтому объясняются пациентом как результат воздействия чужой воли, энергии или силы. 26.44.Психические и поведенческие расстройства, связанные с употреблением каннабиоидов. . Особенности сестринского ухода. Каннабиноидная наркомания — это наркотическая зависимость, которая формируется при систематическом употреблении гашиша, марихуаны Психические и поведенческие проявления зависят от стадии заболевания. Всего выделяют 3 стадии зависимости. На первом этапе употребление каннабиноидов приносит человеку удовольствие. Во время наркотического опьянения наблюдаются яркие эмоциональные галлюцинации, человек становится говорливым, энергичным, безудержно веселым, ускоренно жестикулирует. Снижается критическое мышление, заметно нарушается координация движений. Внешними физиологическими признаками употребления производных конопли служат расширение зрачков, покраснение глаз и кожи лица, жажда из-за пересыхания слизистой рта. При приеме больших доз человек становится заторможенным, вялым, разговаривает сбивчиво, иногда проявляет агрессию. Опьянение длится несколько часов после употребления наркотика. Затем возникает повышенный аппетит, тяга к сладкой и жирной пище. Наркоману нравятся подобные ощущения, поэтому поиск очередной «дозы», употребление каннабиноидных ПАВ становится основной мотивацией. Люди теряют интерес к работе, меньше общаются с семьей и друзьями. Наркоманы начинают курить гашиш в одиночку. При перерыве в несколько дней отмечаются раздраженность, головная боль, которые быстро исчезают после курения каннабиноидов. На второй стадии каннабиноидной наркомании происходит усугубление психической зависимости. Периоды эйфории после приема наркотиков укорачиваются, после них наступает снижение общего тонуса и активности. Человек чувствует себя усталым и разбитым. Для поддержания нормальной жизнедеятельности требуется постоянный прием каннабиса. Ощущается безудержное влечение к ПАВ, в связи с чем больные могут совершать аморальные и криминальные действия. Развитие 3-ей стадии наркомании при злоупотреблении каннабиноидами остаётся дискуссионным вопросов. Терминальный этап начинается в среднем через 9-10 лет после начала приема препаратов конопли, но к этому времени многие каннабиноидные наркоманы переходят на более «тяжелые» наркотики. На этом этапе формируются физическая зависимость и абстиненция, которые характеризуются мышечным напряжением, болями в теле, ощущениями нехватки воздуха. |
