ГОС ТЕСТ СЕРТИФИКАТ. Iii профессиональные стандарты по дисциплине акушерство и гинекология Акушерство
 Скачать 318.5 Kb. Скачать 318.5 Kb.
|
|
Стимуляция родовой деятельности с помощью внутривенного введения окситоцина. Цель: лечение слабости родовой деятельности. Ресурсы: 5% раствор глюкозы 500,0 мл; 1,0 мл окситоцина; одноразовый шприц 2мл; одноразовая система; спирт 70%; корцанг, стерильные ватные шарики; стерильные перчатки. Алгоритм выполнения: Перед началом родостимуляции проведите амниотомию (см. стандарт «Амниотомия»). 1,0мл (5 ЕД) окситоцина добавьте в 500,0 мл 5% раствора глюкозы, заполните и подключите систему, соблюдая технику внутривенного капельного введения препаратов. Введение окситоцина начните с 8 капель в минуту. Наблюдайте за характером родовой деятельности. При необходимости постепенно увеличивайте скорость введения препарата до 40 капель в минуту (но не больше!). Подготовка акушерки к приему родов Цель: профилактика осложнений, соблюдение асептики и антисептики. Ресурсы: 2-3 теплые пеленки, чепчик, носочки, одноразовые стерильные пакеты для принятия родов, стерильные перчатки, жидкое мыло с дозатором, одноразовое полотенце, 1% эритромициновая мазь глазная, 10 ЕД окситоцина в шприце. Первичный набор для новорожденного: 2 зажима, 1 ножницы, 10 маревых шариков. Вторичный набор для новорожденного: ножницы, сантиметровая лента, зажим для пупочного остатка (скоба). Набор для осмотра шейки матки (применять по показаниям): влагалищные одностворчатые зеркала, иглодержатель, 2 корнцанга, пинцет, марлевые шарики. Алгоритм действия. Наденьте обработанный фартук (двукратно протертый ветошью, смоченной 1% раствором хлорамина). Обработайте руки механическим способом. Обсушите руки стерильным полотенцем. Наденьте стерильный одноразовый халат и перчатки. На роженицу наденьте одноразовую стерильную рубашку и бахилы. Из вскрытого стерильного пакета для принятия родов извлеките необходимые пеленки и салфетки. Выложите стерильные зажимы для пуповины и ножницы для ее пересечения. Все готово к принятию родов. Эпизеотомия, перинеотомия Показания: необходимость ускорить роды в интересах плода; угрожающий разрыв промежности. Ресурсы: корнцанг, тупоконечные ножницы, пинцет хирургический, иглодержатель, иглы, шовный материал (кетгут, шелк), марлевые и ватные шарики,антисептик. Методика выполнения: Кожу промежности обработайте антисептиком. Подготовьте инструменты. Вне потуги тупой конец ножниц введите между предлежащей частью и стенкой влагалища под контролем пальцев, так чтобы длинник ножниц соответствовал линии разреза. Разрез произведите, когда потуги достигнут максимальной выраженности и промежность будет наиболее растянута. Для перинеотомии разрез произведите по средней линии от задней спайки к анусу не более 2-3 см. Для эпизеотоми разрез произведите на 2-3 см выше задней спайки по направлению к седалищному бугру длиной не менее 2 см. После родов наложите швы (см. стандарт «Ушивание разрывов промежности»). Активное ведение 3-го периода родов Цель: снизить вероятность послеродового кровотечения (Активное ведение 3-го периода снижает вероятность развития послеродовых кровотечений в 2-2,5 раза). Ресурсы: оснащение родильного зала; 10 ЕД окситоцина в шприце, первичный набор для новорожденного. Алгоритм действия. После рождения ребенка пропальпируйте живот на наличие еще одного плода в матке, при отсутствии второго плода – введите окситоцин – 10ЕД в/м в область бедра в течение 1-й минуты после рождения ребенка. Произведите контролируемую тракцию пуповины. Пережмите пуповину ближе к промежности зажимом Кохера. Держите пережатую пуповину и концы зажима одной рукой. Другую руку положите непосредственно над лобковой областью женщины и удерживайте матку, отводя ее от лона во время контролируемого потягивания за пуповину. Это позволит избежать выворота матки. Слегка натяните пуповину и дождитесь сильного сокращения матки (обычно 2-3 минуты). Как только почувствуете сокращение матки или пуповина удлинится, осторожно потяните на себя вниз пуповину для рождения последа. Если послед не рождается в течение первой схватки, ослабьте натяжение. Осторожно держите пуповину и дождитесь очередного сокращения матки. Во время следующего сокращения матки повторите контролируемое потягивание за пуповину с отведением матки в противоположную сторону. Никогда не тяните пуповину на себя без отведения матки в противоположную сторону другой рукой выше лобковой кости. При рождении держите послед обеими руками, осторожно поворачивая его, пока не родятся плодные оболочки. Внимательно осмотрите плаценту, чтобы удостовериться в ее целостности. После рождения последа проведите оценку тонуса матки и проведите массаж через переднюю брюшную стенку женщины до появления сокращений матки. Проверяйте тонус матки каждые 15 минут в течение первого часа и каждые 30 минут в течение второго часа послеродового периода. При необходимости повторите массаж матки. Определение признаков отделения плаценты Цель: определить совокупность признаков отделения плаценты от стенки матки при физиологическом способе ведения третьего периода родов. Ресурсы: оснащение родильного зала. Алгоритм действия. Определите признак Шредера. После отделения плаценты матка уплощается, дно её поднимается выше пупка и отклоняется вправо. Нередко над лоном возникает выпячивание (опустившаяся плацента). Матка приобретает форму песочных часов. Определите признак Кюстнера-Чукалова. При надавливании краем ладони над лобком пуповина, свисающая из половой щели, при неотделившейся плаценте втягивается во влагалище. Если плацента отделилась от стенки матки, пуповина остаётся неподвижной. Определите признак Альфельда. Лигатура, наложенная на пуповину у половой щели, при отделившейся плаценте опускается на 8-10 см и более. Определите признак Штрассмана. Поколотите по дну матки ребром ладони. При неотделившейся плаценте поколачивание по дну матки передаётся наполненной кровью пупочной вене. Эту волну можно ощутить пальцами руки, расположенными на пуповине выше места зажима. Если плацента отделилась от стенки матки, этот симптом отсутствует. Определите признак Довженко. Предложите роженице глубоко дышать. Если при вдохе пуповина не втягивается во влагалище, то плацента отделилась от стенки матки. Определите признак Клейна. Предложите роженице потужиться. Если плацента отделилась от стенки матки, после прекращения потуги пуповина остаётся на месте. Если плацента не отделилась, то она втягивается во влагалище. Определите признак Микулича-Радецкого. После отслойки плаценты послед может опуститься во влагалище и роженица ощущает позыв на потугу. Примечание. Об отделении плаценты судят по совокупности 2-3 признаков. Наиболее достоверными считают признаки Шредера, Альфельда, Кюстнера-Чукалова. Выделение отделившегося последа наружными приемами Цель: выделение отделившегося последа, если он не рождается самостоятельно. Ресурсы: оснащение родильного зала, мочевой катетер, почкообразный лоток; одноразовые перчатки. Алгоритм действия: Способ Абуладзе: выведите мочу катетером; переднюю брюшную стенку захватите обеими руками в продольную складку так, чтобы обе прямые мышцы живота были плотно охвачены пальцами; предложите роженице потужиться. Способ Гентера: встаньте рядом с роженицей; обе руки, сжатые в кулаки, тыльной поверхностью фаланг положите на дно матки в области трубных углов; надавливая на дно матки, постепенно увеличивайте силу этого давления до рождения последа. Способ Креде – Лазаревича: приведите матку в срединное положение; сделайте легкий наружный массаж ее дна; обхватите матку правой рукой так, чтобы большой палец лежал на передней поверхности матки, а ладонь на дне матки, четыре остальных пальца поместите на задней поверхности матки; движениями сверху вниз надавите на матку и добейтесь рождения последа. Осмотр последа на целостность Цель исследования: оценка состояния последа. Ресурсы: поднос, функциональный столик, салфетка, весы, сантиметровая лента, одноразовые перчатки. Алгоритм действия: Послед уложите на гладкую поверхность (поднос) материнской стороной вверх, осушите салфеткой и приступите к осмотру: с материнской стороны должны быть целы все дольки, поверхность должна быть гладкой, блестящей, серо – синего цвета; обратите внимание на края плаценты, на изменения ткани: наличие обызвествления, жировые перерождения, старые сгустки крови. Поднимите послед за пуповину, расправьте оболочки, убедитесь в целостности оболочек, уточните место их разрыва и размеры разрыва. Последовательно осмотрите пуповину, плодовую поверхность плаценты, ход сосудов, не переходят ли они на оболочки и нет ли добавочных долек. Плаценту после осмотра измерьте и взвесьте. Данные осмотра занесите в историю родов. Осмотр родовых путей на зеркалах Цель: диагностика послеродовых травм. Ресурсы: родовая кровать; стерильные инструменты: ножницы, послеродовые зеркала, окончатые зажимы, иглодержатель, хирургические иглы, шовный материал, анатомические и хирургические пинцеты, корцанги; раствор антисептика (1% раствор иодоната или 2% раствор йода), стерильная пеленка, стерильные перчатки, стерильные ватные тампоны. Алгоритм действия. Объясните родильнице необходимость данного исследования. Обработайте наружные половые органы антисептиком. Подстелите под ягодицы родильницы стерильную пеленку. Из пакета для родов возьмите широкие послеродовые зеркала. Последовательно введите во влагалище зеркала, обнажив шейку матки. Передайте рукоятки зеркал ассистенту. С помощью двух окончатых зажимов, начав с 12 часов, по часовой стрелке, перекладывая зажимы, осмотрите края шейки матки для обнаружения разрывов, внимательно осмотрите длину и начало разрыва. Выводя зеркала, осмотрите стенки влагалища. При обнаружении разрыва установите его степень. С помощью ватных тампонов последовательно осмотрите наружные половые органы, заднюю спайку, промежность. При обнаружении разрыва шейки матки, влагалища и промежности необходимо произведите их ушивание с соблюдением правил асептики и антисептики на фоне обезболивания (смотрите соответствующие стандарты). Измерение кровопотери в родах Цель: определение объема кровопотери. Ресурсы: градуированный сосуд, лоток, весы, пеленки, перчатки. Алгоритм действия. В третьем периоде родов под тазовый конец роженицы подложите лоток и в него опустите конец пуповины (лоток подкладывается для собирания в него крови). Кровь из лотка перелейте в градуированный сосуд, определите объем кровопотери. Взвесьте пеленки, пропитанные кровью, отнимите массу сухих пеленок. Определите суммарный объем кровопотери, исходя из того, что 100 мл крови весит 125 грамм. Определите процент потерянной крови от массы тела роженицы перед родами. Физиологической считается кровопотеря 0,5% от массы тела. Суммарный объем кровопотери в родах запишите в историю родов. Действия акушерки (фельдшера) при акушерском кровотечении после родов. Цель: оказание неотложной помощи. Ресурсы: оснащение родильного зала, набор для осмотра шейки матки, внутривенные катетеры № 16, 18, тонометр, фонендоскоп, термометр, секундомер, мочевой катетер, почкообразный лоток, физиологический раствор, окситоцин, пробирка, ватные и марлевые шарики, корцанги, шприцы одноразовые 5,0 и10,0мл, спирт 70%. Алгоритм действия. Проведите мобилизацию свободного персонала (вызов): - акушера-гинеколога; - анестезиолога; - лаборанта. Оцените состояние женщины: - артериальное давление; - пульс; - температуру; - кожные покровы; - частоту дыхания; - оцените кровопотерю. Произведите катетеризация двух периферических вен (размер катетера № 16,18) Проведите внутривенное струйное введение физиологического раствора в соотношении 3:1 к объему кровопотери (скорость переливания 1000,0 мл за 15 мин). Произведите катетеризацию мочевого пузыря. Определите причину по принципу «Четырёх «Т»»: Травма – ушейте разрывы промежности, влагалища, шейки матки; Тромбин – если нет лаборанта, то проведите прикроватный тест (наберите в пробирку кровь, медленно покачивая, дождитесь образования сгустка, норма до 5 мин); Ткань – при дефекте последа, остатках оболочек проведите ручное обследование полости матки; Тонус – при гипотония, атонии матки: -проведите наружный массаж матки; - проведите внутривенное введение окситоцина 5 ЕД на 500,0 мл физиологического раствора со скоростью введения 60 капель в минуту в течение 25-30 минут. Максимальная доза введения окситоцина - 60 ЕД, с учетом 10 ЕД в/м введения для профилактики кровотечения в течение 1 минуты после родов. -проведите бимануальную компрессию матки: наденьте стерильные перчатки и войдите рукой во влагалище, сожмите руку в кулак; расположите кулак в переднем своде и надавите им на переднюю стенку матки; другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введённой во влагалище; продолжайте сдавливание, пока кровотечение не остановится и пока матка не начнёт сокращаться. 7. Согрейте женщину, уберите мокрые пеленки, укройте теплым одеялом, измерьте температуру тела. 8. Примените сдавление брюшной аорты ниже пупка слева. В таком виде транспортируйте в операционную. 9. Передайте информацию в перинатальный центр, главному акушеру-гинекологу (круглосуточно). Бимануальная компрессия матки Цель: лечение гипотонии/атонии матки. Ресурсы: оснащение родильного зала/палаты, стерильные перчатки, антисептик. Алгоритм действия: 1.Объясните женщину необходимость данной манипуляции и её ход. 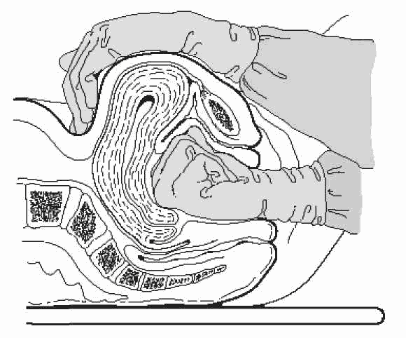 2.Помойте руки с мылом, обработайте их антисептиком, надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак. 3.Расположите кулак в переднем своде и надавите им на переднюю стенку матки. 4.Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище. 5.Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться. 6.По окончании манипуляции снимите перчатки и поместите их в КБУ. 7.Руки помойте с мылом и обработайте антисептиком. Сдавление брюшной аорты Цель: временная остановка кровотечения. Алгоритм действия:
Примечания. В раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку. Ручное отделение и выделение последа Цель операции: отделение и выделение последа. Показания: задержка последа в полости матки при отсутствии признаков отделения плаценты; кровотечение в последовом периоде при отсутствии признаков отделения плаценты. Ресурсы: дезинфицирующий раствор, ватные шарики, корцанг, стерильные перчатки, мочевой катетер, фантом, наркозный аппарат, медикаменты, стерильные шприцы, пузырь со льдом. Алгоритм действия. 1.Выведите мочу катетером. 2.Получите информированное согласие пациентки на операцию. 3.Проведите обработку наружных половых органов роженицы антисептическим раствором (1% раствор иодоната или 2% раствор йода). 4.Обработайте руки хирургическим способом, наденьте стерильные перчатки. 5.Проведите общее обезболивание роженицы. 6.Указательным и большим пальцами левой руки разведите малые и большие половые губы. 7.Правую руку, сложенную в «конус» введите во влагалище в прямом размере таза, а затем поверните её тыльной стороной к крестцу. Как только внутренняя рука зашла за внутренний зев, ладонь левой уложите на дно матки и зафиксируейте его. 8.Внутренней рукой, передвигаясь по пуповине, дойдите до центра плаценты, затем, передвигаясь в сторону, отыщите край плаценты. Ребром ладони «пилообразными» движениями отделите плаценту от стенки матки и, захватив плаценту, подведите её к внутреннему зеву. 9.Левой рукой, потягивая за пуповину, извлеките плаценту из родовых путей и передайте для осмотра ассистенту. 10.Правую руку оставьте в матке и проведите контрольное обследование полости матки и удаление оставшихся сгустков крови. 11.Руку выведите из полости матки. 12.Снимите перчатки, выбросите их, согласно правилам профилактики инфекции. 13.Вымойте руки с мылом. 14.Внутривенно введите сокращающие матку препараты, положите холод на переднюю брюшную стенку. |
