Информация о владельце
 Скачать 0.83 Mb. Скачать 0.83 Mb.
|
|
Тема: «Компрессионная травма. Организация помощи пострадавшим с синдромом длительного сдавления на догоспитальном этапе». План лекции: Понятие компрессионной травмы. Патогенез. Клиническая картина. Доврачебная медицинская помощь. В медицине катастроф мы чаще всего сталкиваемся с понятием компрессионная травма. Компрессионная травма - патологическое состояние, развивающееся после длительного сдавления большой массы мягких тканей. Понятие "синдром длительного сдавления", "синдром длительного раздавливания", "краш-синдром", "миоренальный синдром", "травматический токсикоз", "синдром позиционного сдавления"- все это варианты травмы мягких тканей, имеющей ишемический генез в результате компрессии (еошргеззю - лат.- отражает тот или иной из 25 вариантов сжатия, включающий и сдавление, и раздавливание и размозжение). Поэтому для сдавления и раздавливания мягких тканей предлагается обобщающий термин "компрессионная травма", включающий любой ее вариант. "Сдавление" - это закрытый вариант травмы. "Раздавливание" - это открытая травма. Компрессионная травма встречается у пострадавших при землетрясениях, селях, оползнях, смерчах при обвалах и завалах в шахтах, разрушений зданий и других катастрофах природного и антропогенного происхождения. Известно, что после атомного взрыва над Нагасаки около 20% пострадавших имели более или менее выраженные клинические признаки синдрома длительного сдавливания или раздавливания. По данным Э.А. Нечаева, при землетрясении в Армении компрессионная травма была у 23,8% пострадавших. Конечности страдают в 81 % случаев, в 39 % случаев компрессионная травма сочетается с другими травмами. Как правило, компрессионная травма наступает при компрессии, длительность которой превышает 2 часа (иногда меньше), и массе травмированных тканей, превышающей массу верхней конечности. Наблюдается также синдром позиционной компрессии, или позиционного сдавления, возникающий в результате длительного неподвижного положения тела пострадавшего, находящегося в бессознательном состоянии (кома, отравление и т.п.) или в состоянии глубокого патологического сна. При этом ишемия развивается от сдавления релаксированных тканей массой собственного тела. Развитие синдрома, аналогичного синдрому сдавления, наблюдается после снятия жгута, наложенного на длительный срок. Прогностическая_медицинская_сортировка. Сортировку необходимо начинать уже в компрессионном периоде травмы. Поскольку основными критериями прогноза ишемического токсикоза являются длительность компрессии и масса поврежденных тканей, пострадавшие делятся на 2 группы: легкие и тяжелые формы. Если пострадавшие извлечены до 2 часов, то ишемический токсикоз не развивается. Первая - это группа пострадавших, которым не угрожает ишемический токсикоз при ос-вобождении от компрессии. Это пострадавшие с длительностью ишемии менее 2 часов и с малой массой сдавленных тканей (менее, чем суммарная масса кисти и предплечья), несмотря на длительное сдавление. Вторая - это группа пострадавших, которой угрожает ишемический токсикоз. У них длительность сдавления превышает 2 часа, а масса сдавленных тканей значительна (верхняя конечность и более). ПОМНИ! Максимально безопасные сроки включения ишемизированной ткани конечности в кровоток - 2 часа при температуре 18-22оС . Освобожденные от компрессии пострадавшие в течении первых 2 часов вероятнее всего не будут иметь ишемический токсикоз, несмотря на сдавление больших массивов мягких тканей, поэтому они должны быть освобождены из завала в первую очередь. После 2 часов компрессии начинать с освобождения от сдавления без предварительного наложения жгута, нужно только тем, у кого масса сдавленных тканей мала (легкая травма). У пострадавших с тяжелой компрессионной травмой после 2 часов до извлечения должен быть наложен жгут во избежание ишемического токсикоза. В неблагоприятной обстановке следует расширять показания и проводить ампутацию "под прессом" не снимая жгута, наложенного в периоде компрессии проксимальнее сдавления при тяжелой компрессионной травме конечности Принципы лечения хорошо сформулированы Л.Н. Лебедевой и соавторами поддержка кровообращения и дыхания (коррекция волемии, кардиотоники, катехоламины, компоненты крови, ИВЛ); хирургическая, травматологическая помощь (фасциотомия, некрэктомия, остеосинтез, ампутация конечностей, пластика дефектов ткани); коррекция КЩС, водно-электролитного баланса; детоксикация (гемодиализ, гемофильтрация, ультрафильтрация, гемосорбция, гепатопротекторы); анальгезия, анестезия, психотропная терапия; гипербарическая оксигенация; энтеральное и парентеральное питание Сдавление следует лечить в отделениях эфферентной хирургии с целью купировать или предупредить токсикоз. Раздавливание лечат хирурги первичной хирургической обработкой размозженных ран. Это положено в основу адресной эвакуации пострадавших в лечебно-профилактические учрежде-ния. СДС можно определить как полисимптомое заболевание вследствие механической травмы мягких тканей, проявляющееся поэтапно возникающими нарушениями, обусловленнымии травматическим шоком, эндогенной токсемией и миоглобинурийным нефрозом (С. Г. Мусселиус). Этиологическим фактором СДС является механическая травма. Плазмопотеря за счет отека тканей. Параллельно с плазмопотерей нарастают гемо-концентрация, нарушения микроциркуляции, свертывающей системы крови, что ведет к развитию полиорганной недостаточности; Травматическая токсемия, обусловленная всасыванием продуктов распада из поврежденных тканей (мышц); При миолизе в кровь поступают 75 % миоглобина, 70% креатинина, 60 % калия, 75 % фосфора, а также кислые продукты метаболизма, что ведет к гемодинамическим расстройствам и метаболическому ацидозу. Миоглобин при ацидозе трансформируется в солянокислый гематин, который закупоривает почечные канальцы. Патогенез. Длительное сдавление и травматизация нервных стволов обусловливают патологические нервно-рефлекторные влияния на центральную нервную систему, эндокринную систему, систему кровообращения, функцию почек. Пусковым фактором многих патофизиологических сдвигов в организме пострадавшего является боль. Плазмопотеря в поврежденных тканях достигает нередко катастрофических размеров. Объем циркулирующей крови в зависимости от продолжительного сдавления может снижаться на 27-52% от исходного уровня. Так, при отеке одной верхней конечности депонируется до 2-3 л, а нижней - до 3-5 л жидкости, в основном плазмы. Наблюдаемую при СДС массивную плазмопотерю некоторые исследователи называют белым кровотечением, которое переносится организмом тяжелее, чем кровопотеря. Большое значение в развитии СДС имеет токсемия. Интоксикация в начальных стадиях СДС обусловлена токсическими веществами, образующимися в тканях при их повреждении. В результате длительного сдавления конечности развивается ишемия всей конечности или ее сегмента в сочетании с венозным застоем. Сдавливаются кровеносные сосуды, нервы и мышцы. Снижается количество кислорода в крови, не выводится углекислота и другие продукты молекулярного распада, которые накапливаются в сдавленной части тела. Как только сдавление тканей прекращается, токсические продукты поступают в кровеносное русло и вызывают тяжелейшую интоксикацию. Ведущими факторами токсемии являются: гиперкалиемия, достигающая нередко?-12 ммоль/литр; миоглобинурия, приводящая к блокаде канальцев почек; увеличение образования биогенных аминов и вазоактивных полипептидов (продуктов распада белков, гистамина, адениловой кислоты, креатинина и др.), а также протеолитических лизосомальных ферментов, освобождающихся при разрушении клеток: развитие аутоиммунного состояния. Сам патологический процесс развивается следующим образом: В результате сдавления возникает ишемия сегмента конечности или конечности целиком в комбинации с венозным застоем. Одновременно подвергаются травматизации и сдавлению крупные нервные стволы, что обуславливает соответствующие нервно-рефлекторные реакции. Происходит механическое разрушение главным образом мышечной ткани с освобождением большого количества токсических продуктов метаболизма. Тяжелую ишемию вызывает и артериальная недостаточность и венозный застой. При СДС возникает травматический шок, который приобретает своеобразное течение вследствие развития тяжелой интоксикации с почечной недостаточностью. Нервно-рефлекторный компонент, в частности длительное болевое раздражение, имеет ведущее значение в патогенезе компрессионной травмы. Болевые раздражения нарушают деятельность органов дыхания, кровообращения; наступают рефлекторный спазм сосудов, угнетение мочеотделения, сгущается кровь, понижается устойчивость организма к кровопотере. Поскольку миоглобин попадает в кровеносное русло на фоне выраженного ацидоза, выпадающий в осадок кислый гематин блокирует восходящее колено петли Генле, что в конечном счет нарушает фильтрационную способность канальцевого аппарата почек. Установлено, что миоглобина обладает определенным токсическим действием, вызывающим некроз канальцевого эпителия. Таким образом, миоглобинемия и миоглобинурия является существенными, но не единственными факторами, определяющими тяжесть интоксикации у пострадавшего. Поступление в кровь других токсических веществ: калий, гистамин, производные аденозитрифосфата, продукты аутолитического распада белков, адени-ловая кислота и аденозин, креатин, фосфор. При разрушении мыщц в кровь поступает значитель-ное количество альдолазы (в 20-30 раз превышающее норму). По уровню альдолазы можно судить о тяжести и масштабах повреждения мышц. Значительная плазмопотеря приводит к нарушению реологических свойств крови. Развитие острой почечной недостаточности, которая на различных стадиях синдрома проявляется по-разному. После устранения компрессии развивается симптоматика, во многом напоминающая травматический шок. Клиническая картина. В зависимости от обширности и длительности сдавливания различают 4 формы тяжести: я (крайне тяжелая): при раздавливании 2-х конечностей с экспозицией 8 и более часов. После извлечения быстро развивается шок, не поддающийся терапии. Смерть в первые 1-2 суток на фоне сердечно-сосудистой недостаточности я (тяжелая): после сдавления 1-2 конечностей с экспозицией 6-8 часов. Сопровождается выраженным шоком и резким нарушением функции почек с олигоурией до 3-х недель. Летальность 50-70 % я (средней тяжести): при сдавлении одной конечности с экспозицией 6 часов. Течение шока и ОПН протекает легче, олигоурия до 2-х недель. Летальность до 30 % я (легкая): при сдавлении дистальных сегментов конечности, экспозиция до 4-х часов. Шок выражен слабо. Олигоурия кратковременна. Все пострадавшие выздоравливают. В течении компрессионной травмы выделяют 3 периода (по М.И. Кузину): й период: до 48 часов после освобождения от сдавления. Этот период можно охарактеризовать как период локальных изменений и эндогенной интоксикации. Преобладают явления травматического шока: выраженный болевой синдром, психо-эмоциональный стресс, нестабильность гемодинамики, гемоконцентрация, креатининемия; в моче - протеинурия и цилиндрурия. После стабилизации состояния пострадавшего в результате лечения наступает короткий светлый промежуток ("мнимое благополучие-), после которого состояние ухудшается и развивается й период: период острой почечной недостаточности. Длится с 3-4 до 8-12 дней. Нарастает отек конечностей, освобожденных от сдавления, на поврежденной коже обнаруживаются пузыри, кровоизлияния. Гемоконцентрация сменяется гемодилюцией, нарастает анемия, резко снижается диурез вплоть до анурии. Гиперкалиемия и гиперкреатининемия достигают наиболее высоких цифр. Летальность в этом периоде достигает до 35 %, несмотря на интенсивную терапию. й период (восстановительный): начинается с 3-4 недели заболевания. Нормализуется функция почек, содержание белка и электролитов крови. На первый план выходят инфекционные осложнения. Высок риск сепсиса. Доврачебная медицинская помощь в очаге поражения Идеальным вариантом для оказания неотложной помощи на месте поражения является присутствие не менее двух спасателей. Введение обезболивающих средств. При длительности сдавления более 2-х часов накладывается эластичный жгут, затем один из них освобождает конечность от сдавления, начиная от центра и к периферии, с целью предупреждения возникновения турникетного шока (синдром включения), другой одновременно в том же направлении бинтует конечность эластичным бинтом, умеренно сдавливая мягкие ткани - это значительно уменьшает приток венозной крови и предупреждает нарастание отека конечности. После извлечения из-под завала оказывается симптоматическая помощь, транспортная иммобилизация пневмошиной, охлаждение конечности доступными средствами с одновременным согреванием тела пострадавшего, снятие жгута, и транспортировкой пострадавшего в лечебнопрофилактическое учреждение. Жгут не снимается только в двух случаях: при явных признаках нежизнеспособности конечности, как показание к ампутации и до окончания временной остановки наружного кровотечения при повреждении магистральной артерии. Особенности оказания хирургической помощи детям. Особенности оказания экстренной медицинской помощи детям с механическими и термическими травмами. Диагностика механических и термических травм у детей представляет объективную сложность, связанную с невозможностью получить от пострадавшего ребенка достоверных данных о травме, выявить жалобы. Сложно оценить и тяжесть состояния. Первоочередное тактическое значение у пострадавшего ребенка имеет диагностика шока. Ориентация на традиционные ("взрослые") признаки шока приводит к несвоевременной диагностике, а значит и запоздалой терапии. Вопросы для самопроверки. Дайте определение СДС. Назовите ведущие факторы в патогенезе СДС. Какое течение имеет клиническая картина СДС? От чего зависит степень тяжести при СДС? Как оказывать доврачебную помощь при СДС? Назовите особенности организации сестринского помощи при оказании помощи пострадавшим с «Синдромом повреждения». Перечислите приоритетные проблемы после извлечения пострадавших. Что такое комбинированные и сочетанные поражения? В чём суть синдрома взаимного отягощения. Лекция 8. Тема: «Помощь пострадавшим с термическими поражениями. Тепловая травма» План лекции. Ожоги. Классификация термических ожогов. Площадь поражения. Ожоговая болезнь. Ожоговый шок. Оказание первой медицинской помощи. Ожоги Ожоги - это повреждения, вызванные действием светового излучения ядерного взрыва, а также высокой температуры (пламя, горячий пар, кипяток) или едких химических веществ (крепкие кислоты, щелочи). Различают ожоги: степени, когда на обожженном месте имеется покраснение и чувствуется боль; степени, когда на месте ожога имеются пузыри; степени, характеризующаяся омертвением всех слоев кожи; степени, когда поражена не только кожа, но и ткани: сухожилия, мышцы, кости. Ожоги площадью более 1/3 поверхности тела опасны для жизни. Температура выше 60°С в клетках и тканях вызывает коагуляцию белков, т.е. моментальную гибель, но при этом на относительно небольшую глубину. Кожа обладает способностью сохранять приобретенное из вне тепло в течение 15 минут, и оно продолжает свое губительное действие в тканях, после прекращения воздействия. 1% населения РФ в год получает ожоги разной степени тяжести. Во время боевых действий процент обожженных значительно увеличивается. От правильности проведенной первой помощи во многом зависит исход ожога. Наука, изучающая патогенез, методы диагностики и лечения называется комбустиология. Классификация термических ожогов По глубине поражения. Поверхностные — сохранен ростковый слой кожи. Заживление происходит без образования рубца. > Глубокие - ростковый слой погиб. Заживление с образованием грубого рубца. Ожоговый рубец часто подвергается озлокачествлению и при локализации в области суставов вызывает кожную контрактуру 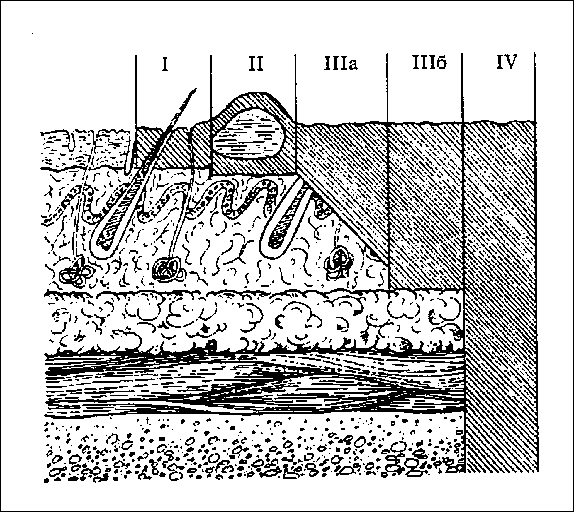 По степени тяжести. По степени тяжести.I степень — легкая - эритема (отек, гиперемия, гипертермия, боль) II степень - среднетяжелая (на фоне эритемы отслойка эпидермиса в виде пузырей, содержащих прозрачную жидкость) III степень - тяжелая (на фоне эритемы сухой или влажный струп). Омертвение всех слоев дермы. • IV степень (обугливание) - крайне тяжелая (омертвение всех слоев кожи и подкожной клетчатки, иногда и костей) Ожоги 1-11 степени - поверхностные Ожоги Ш-^ степени - глубокие Тяжесть течения ожога зависит от глубины поражения и площади поражения. Площадь поражения определяется: З.Способы определения площади ожогов Правило «ладони» - ладонь взрослого человека составляет 1% площади его кожи. Правило «девятки» Площадь верхней конечности - 9% поверхности тела Площадь головы и шеи - 9% поверхности тела Площадь нижней конечности - 18% (9+9) поверхности тела Площадь передней и задней поверхности тела по 18% Площадь промежности - 1% поверхности тела Скица Доменика - схема человеческого тела, разделенная на квадраты равные 1% площади 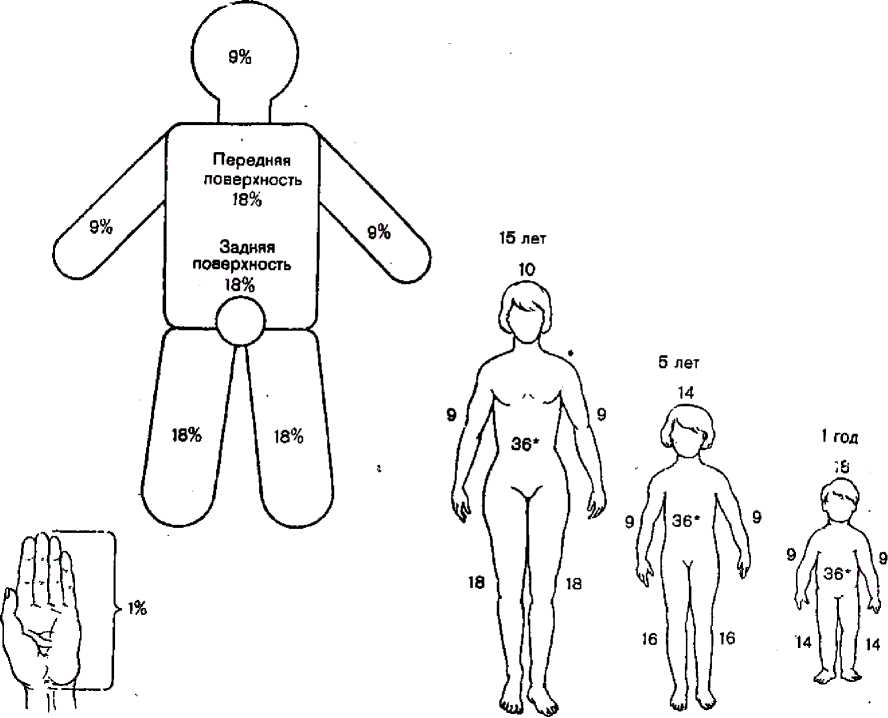 4.Ожоговая болезнь - это ответная реакция организма на ожог. Периоды ожоговой болезни Ожоговый шок (2-3 дня) Ожоговая токсемия (до 8-12 дня с момента травмы) Ожоговая септикотоксемия (с 10-15 дня до полной эпителизации ран) Реконвалисценция (до 1,5-2-х лет) Ожоговый шок Клиническая картина сходна с травматическим шоком, но тяжесть состояния усугубляется плазмопотерей и сгущением крови. Эректильная фаза значительно дольше - до 2-6 часов. Эффективность лечения зависит от правильности оказания ПМП. Принцип лечения: Местное лечение ожога проводят только после выведения пострадавшего из ожогового шока!!! На ожоговую поверхность накладывают асептическую повязку. Массивная инфузионная терапия плазмозаменителями гемодинамического действия. Объем инфузии в 1 сутки определяется по формуле: М тела (кг) х 8% х 2 + 2,5 литра 5% р-ра глюкозы Соотношение коллоидов к кристаллоидам 1 : 2 На 2-е сутки вводят 1/2 от объема 1 суток, на 3-е сутки вводят 1/3 от объема 1 суток Адекватное обезболивание: анальгетики, нейролептаналгезия, ингаляционный наркоз закисью азота. Антикоагулянтная терапия — снижение вязкости крови (гепарин, реополиглюкин). Если в течение 3-х суток не удается пострадавшего вывести из ожогового шока, то он погибает. Признаки выхода из шока: Нормализация диуреза Нормализация артериального давления Повышение температуры тела до 38-39°С При поверхностных ожогах до 10% площади тела и при глубоких до 5% поверхности тела - ожог протекает как местный процесс. При поверхностных ожогах площадью более 30% и глубоких - более 10% поверхности тела, развивается ожоговая болезнь. У стариков и детей течение ожогов значительно тяжелее. При ожогах дыхательных путей течение ожога значительно утяжеляется и по своей тяжести он приравнивается к ожогу 10-15% площади. Прогноз течения ожоговой болезни Правило сотни (площадь поражения + возраст пострадавшего) Л Если сумма от 61 до 80 - прогноз относительно благоприятный Л Если сумма от 81 до 100- сомнительный л Если сумма более 100 - плохой > Индекс Франка (площадь поверхностного + площадь глубокого) л Если сумма до 30% - благоприятное течение л Если от 31 до 60% - относительно благоприятное л Если от 61 до 90% - сомнительное л Если более 91%- плохое При глубоких глубину поражения можно определить только на 5-7 сутки. Причины ожогов Ожог пламенем, кипятком, путем контакта, электротравма вызывают глубокий ожог. Ошпаривание - поверхностный. Первая помощь при ожогах Сбить пламя. Охладить ожоговую поверхность (холодной водой, пузырями со льдом) Наложить асептическую повязку не снимая одежды и не обрабатывая ожоговую поверхность. Обезболить (анальгин, аспирин + антигистаминные средства) Обильное питье (минеральная вода, солевые растворы, чай, кофе в объеме 2-х литров). Приготовление солевого раствора: 1 ч. ложка соли + 1/2. лож. соды на 1 л воды Ожоговая токсемия Плазморрея прекращается, токсины из области ожога всасываются в кровоток, развивается интоксикация !!! Клиническая картина: Нормальная гемодинамика АД в пределах нормы Пульс учащен в соответствии с температурой тела (гипертермия) Диурез нормальный (1,5-2 литра) П. Гипертермия (температура тела фебрильная 38-39° С) Принцип лечения Дезинтоксикационная терапия (инфузия плазмозаменителей, препаратов крови, обильное питье) Антибактериальная терапия (антибиотики широкого спектра действия, с целью профилактики гнойных осложнений) Симптоматическая терапия Профилактика столбняка Местное лечение Ожеговых ран Местное лечение ожогов Поверхностные ожоги лечатся консервативно. Ожог I степени - асептические повязки, ожоговая поверхность обрабаты вается дубящими растворами (спирт этиловый 96%, перманганат калия 1%) Ожог II степени - влажно-высыхающие повязки с растворами антисептиков (см. лечение ран), гидрофильные мази, заменители кожи (комбутек, альгипор, альгимаф) Глубокие ожоги: Ожог дыхательных путей Может сопровождаться острой дыхательной недостаточностью из-за отека слизистой бронхов, что требует реанимационных мероприятий. Проводятся ингаляции увлажненного кислорода, ингаляции диоксидином, эуфиллином. Ожог дыхательных путей увеличивает площадь ожога на 15%. Ожоговая септикотоксемия Возникает при присоединении инфекции и развитии нагноения Ожеговых ран. Клиническая картина Гипертермия. Нарушение гемодинамики: гипотония (умеренное снижение АД), тахикардия (частота пульса не соответствует повышению температуры), олигоурия, Картина крови: анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево. Кахексия - истощение. Принцип лечения Местное лечение ран в зависимости от фазы раневого процесса. Антибактериальная Дезинтоксикационная Иммунотерапия Общеукрепляющая терапия (полноценное, богатое белком питание, вспомогательное энтеральное или парентеральное питание). В этой стадии у пострадавшего часто наступает смерть. Период септикотоксемии длится до полной эпителизации ран. Период реконвалисценции У больных, перенесших ожоговую болезнь, развивается истощение, которое сопровождается дистрофией всех органов и тканей, особенно ЦНС. Поэтому на фоне общеукрепляющей терапии, ЛФК, массажа, санаторного лечения, больные должны наблюдаться и лечиться у психоневролога. Оказание первой медицинской помощи состоит, прежде всего, в тушении воспламенившейся одежды на пострадавшем. С этой целью его нужно облить водой, а если ее нет, набросить на него одеяло, пиджак или пальто, чтобы прекратить доступ кислорода. Затем обожженную часть тела освободить от одежды. Если нужно одежду разрезают, приставшие к телу части одежды не срывают, а обрезают вокруг и оставляют на месте. Срезать и срывать пузыри также нельзя. При обширных ожогах после снятия одежды пострадавшего лучше всего завернуть в чистую простыню, принять меры против шока и направить его в лечебное учреждение. При ожогах отдельных частей тела кожу вокруг ожога нужно протереть спиртом, одеколоном, водой, а на обожженную поверхность наложить сухую стерильную повязку. Смазывать обожженную поверхность жиром или какой- нибудь мазью не следует. При небольших ожогах I степени на покрасневшую кожу следует наложить марлевую салфетку, смоченную спиртом. Первое время жжение и болезненность несколько усилятся, но вскоре боль стихнет, покраснение уменьшится. При ожогах II, а тем более III и IV степени пострадавшего, после оказания ему первой помощи, следует направить в лечебное учреждение. Первая медицинская помощь при ожогах от светового излучения оказывается так же, как и при обычных ожогах. От перенапряжения нервной системы в связи с сильными болевыми раздражениями, потерей крови при ранениях и переломах, а также при ожогах у пострадавшего нередко наступает резкий упадок сил и снижение всех жизненных функций организма. Дыхание становится едва заметным, поверхностным, лицо бледнеет, пульс становится частым и плохо прощупывается. Пострадавший становится безразличным к окружающему и, несмотря на сильную травму, не стонет, не жалуется на боли и не просит о помощи, хотя сознание его и сохраняется. Такое состояние называется шоком. Первая помощь при шоке заключается, прежде всего, в устранении боли. При переломе, например, уже одно наложение шины оказывает благоприятное воздействие на общее состояние пострадавшего, так как устранение подвижности в области перелома уменьшает боль. Если есть возможность, то следует ввести больному болеутоляющие средства (промедол) из аптечки индивидуальной (гнездо №1) и применить сердечные - кофеин, кордиамин. Пострадавшего нужно согреть, укрыть одеялом, обложить грелками, если нет повреждения брюшной полости, дать ему горячий сладкий крепкий чай, вино, в холодное время года внести его в теплое помещение. Помощь при ожогах Первый Ваш шаг должен быть направлен на прекращение повреждающего действия термического агента. Горящую одежду надо либо сорвать, либо накинуть на нее одеяло. Затем Вы должны срезать (не снимать!) одежду и сбросить ее. Для быстрого охлаждения кожи при термических ожогах лучше всего обливать ее холодной водой. При химических ожогах пораженную кожу сначала обмойте большим количеством воды в течение 10 - 30 мин, а затем - нейтрализующими растворами: при ожогах кислотами - раствором соды, при ожогах щелочами - слабым раствором уксусной кислоты. Дайте пострадавшему 1 - 2 г ацетилсалициловой кислоты и 0,05 г димедрола. Если площадь ожога превышает 15 %, дайте пострадавшему выпить не менее 0,5 л воды с пищевой содой и поваренной солью (1/2 ч.л. соды и 1 ч.л. соли на 1 л воды). На ожоговые раны наложите сухие стерильные повязки и срочно госпитализируйте пациента. Вопросы для самоконтроля. Дайте определение ожога. Дайте классификацию степеней ожогов и их клинических признаков. Какие методы определения площади ожога существуют? Какие прогностические индексы вы знаете? Что включает в себя объем первой медицинской и доврачебной помощи при термических ожогах? В чём различия? Сколько периодов в течение ожоговой болезни? Как развивается ожоговый шок и полиорганная недостаточность при термических поражениях? Назовите отличие в течение ожогового шока от травматического. Лекция 9. |
