Акушерство. Akusherstvo ответы 2. История развития акушерства и вопросы организации акушерской помощи
 Скачать 1.54 Mb. Скачать 1.54 Mb.
|
|
Диагностика гипоксии плода Диагностика гипоксии основывается на оценке состояния плода. Значимость методов исследования различна, поэтому необходимо комплексное обследование. Аускультация – выслушивание сердцебиения плода при помощи стетоскопа (специальной деревянной или металлической трубки с воронкообразными расширениями на концах). Оценивается частота сердечных сокращений, ритм, звучность сердечных тонов, наличие шумов. Однако точность получаемых результатов не соответствует современным требованиям (ошибка в подсчете частоты сердечных сокращений может составить 10-15 ударов в минуту; кроме того, невозможен подсчет сердечных сокращений во время схваток). Кардиотокография (КТГ) –Особенное диагностическое значение имеют частота сердечных сокращений (норма – 120-160 ударов в минуту) и частота акцелерации (учащения сердечных сокращений) и децелераций (урежения сердечных сокращений). Для повышения диагностической и прогностической точности используемых методов оценки состояния плода их используют в комплексе с определением так называемого биофизического профиля плода (БФП) по пяти составляющим: большим движениям туловища плода, дыхательным движениям, мышечному тонусу плода, нестрессовому тесту и объему околоплодных вод. Допплерометрия – исследование кровотока в сосудах матки, пуповины и плода. Также применяются электрокардиография (ЭКГ) плода, биохимические и гормональные методы исследования крови матери (имеет значение концентрация в крови определенных ферментов, продуктов окисления жиров, кислотно-щелочное равновесие крови матери и пуповинной крови плода). Профилактика и лечение гипоксии плода Лучшая профилактика гипоксии плода – правильный образ жизни и регулярное наблюдение в женской консультации беременной женщины. Профилактика гипоксии плода основывается на ранней диагностике и лечении осложнений беременности и родов, а также на правильном выборе метода родоразрешения. Беременной рекомендуется постельный режим, при котором улучшается кровоснабжение матки; назначаются препараты, снижающие сократительную способность матки (но-шпа в таблетках, свечи с папаверином, бриканил, гинипрал в виде длительных внутривенных вливаний). Также проводится лечение, направленное на уменьшение вязкости крови, — таким образом снижается склонность к образованию тромбов, восстанавливается кровообращение в мелких сосудах; все это способствует оптимальной доставке кислорода. Для этих целей используют реополиглюкин, курантил, очень низкие дозы аспирина. При лечении хронической гипоксии плода обязательно применяют эссенциале-форте или липостабил, улучшающие проницаемость клеток для кислорода, и препараты, улучшающие обмен веществ в клетке (витамин Е, аскорбиновая кислота, глутаминовая кислота, растворы глюкозы). Если комплексная терапия окажется неэффективной, при выраженной хронической или острой гипоксии после достижения плодом жизнеспособности проводят экстренное родоразрешение — как правило, путем кесарева сечения. 20. Реанимация и интенсивная терапия новорождённых, родившихся в состоянии асфиксии. Реанимационные мероприятия должны проводить в определенной последовательности и в объеме, зависящем от тяжести проявления асфиксии. С помощью катетера, соединенного с электровакуумным аппаратом, необходимо произвести отсасывание из полости рта и носоглотки масс, состоящих из околоплодных вод, слизи, крови, мекония. Удаление этих масс следует проводить сразу после рождения головки. Если указанные массы ввиду гипоксического состояния плода были аспирированы в трахею, то в связи со сжатием грудной клетки ребенка в родовых путях (в момент рождения головки) они выжимаются в полость рта и носоглотку. Вместе с тем отмеченные массы могут с самого начала находиться в пределах носоглотки и ротовой полости. В обоих случаях при первом вдохе они могут быть глубоко аспирированы в дыхательные пути. Вот поэтому очень важно тщательно удалить все содержимое из полостей носа и рта еще до того, как ребенок издает первый крик. При подозрении на внутриутробную аспирацию околоплодных вод необходимо произвести интубацию и отсосать аспирированные массы через интубационную трубку. После освобождения дыхательных путей от аспирированных масс, при необходимости (цианоз, нерегулярное дыхание), следует перейти на искусственную вентиляцию легких (ИВЛ) с помощью маски (при асфиксии средней тяжести) или через интубационную трубку (при тяжелой асфиксии). Интубационную трубку вводят в трахею вслепую или с помощью ларингоскопа. При нарушении сердечной деятельности (частота сердечных сокращений менее 80 ударов в минуту) проводят непрямой массаж сердца и эндотрахеально вводят адреналин 1:10000 0,1-0,3 мл/кг. При декомпенсированном метаболическом ацидозе внутривенно (в пуповину) вводят 4% гидрокарбонат натрия - 4 мл/кг медленно, в течение 2-х минут. Для восполнения объема циркулирующей крови применяют 5% раствор альбумина, изотонический раствор хлорида натрия из расчета 10 мл/кг, вводят медленно, на протяжении 5-10 минут. Если при рождении в тяжелой степени асфиксии реанимационные мероприятия (ИВЛ, массаж сердца) оказываются неэффективными, то они должны продолжаться не более 15-20 мин. Более продолжительная реанимация нецелесообразна. 21. Гемолитическая болезнь плода и новорождённого (классификация, методы диагностики, лечение). Емолитическая болезнь новорожденных — заболевание, развивающееся при несовместимости крови матери и новорожденного по Rh-фактору или системе АВО при образовании в организме матери антител, направленных против эритроцитов ребенка и передающихся ему трансплацентарно. Реже это заболевание может возникнуть при несовместимости по другим групповым антигенам эритроцитов. Ледует учесть, что имеется несколько типов резус-антигена. По предложению Фишера типы резус-антигена стали обозначать соответственно буквами D, Е и С. Обычно резус-конфликт развивается при несовместимости по Rh0, то есть (D)-антигену, по другим типам — реже. Несовместимость по антигенам АВ0, приводящая к гемолитической болезни новорожденных, обычно развивается при группе крови матери 0 (I) и группе крови ребенка А (II), при этом гемолитическая болезнь новорожденных может возникнуть уже при первой беременности, но при нарушении барьерных функций плаценты (гестоз беременных, инфекции и др.). Клиника. Гемолитическая болезнь новорожденных может проявиться одной из трех клинических форм: 1) гемолитическая болезнь новорожденных с желтухой и общей водянкой; 2) гемолитическая болезнь новорожденных с умеренной анемией и без выраженной желтухи; 3) гемолитическая болезнь новорожденных с выраженной анемией и желтухой. Более часто встречаются вторая и третья формы, значительно реже — первая форма гемолитической болезни новорожденных. Форма гемолитической болезни новорожденных с желтухой и общей водянкой—наиболее тяжелая форма гемолитической болезни новорожденных. При этой болезни плод погибает во внутриутробном периоде или наступает гибель новорожденного вскоре после рождения. У новорожденного отмечают общий отек тканей и отек внутри полостей (брюшной, плевральной, сердечной). Желтуха выражена не всегда и умеренно. Привлекает внимание выраженная бледность кожи. Значительно увеличены печень и селезенка. Выявляют значительные нарушения центральной и периферической гемодинамики, сердечно-сосудистую недостаточность (застой в большом и малом круге кровообращения). При исследовании крови находят значительное снижение количества эритроцитов (до 1,5·1012/л — 2·1012/л) и гемоглобина (ниже 80 г/л), выраженную гипопротеинемию (ниже 45 г/л). В настоящее время удается спасти жизнь некоторых детей с этой формой за счет проведения внутриутробного лечения плода и проведения заменных переливаний крови новорожденному. Клиника гемолитической болезни новорожденных с анемией ижелтухой может проявиться через несколько часов после рождения ребенка или на 2-е сутки. Первым проявлением заболевания является желтуха, выраженность которой может быть различной в зависимости от тяжести болезни. В желтый цвет могут быть окрашены околоплодные воды и первородная смазка в случаях тяжелого течения желтушной формы гемолитической болезни новорожденных. Появившись, желтуха быстро нарастает. Отмечается увеличение печени и селезенки. Дети становятся вялыми, адинамичными. Они плохо сосут грудь. Тоны сердца приглушены, физиологические рефлексы снижены. Моча обычно темного цвета, стул окрашен нормально. В периферической крови снижено количество эритроцитов, гемоглобина (ниже 110–120 г/л), увеличено число нормобластов и эритробластов. Характерным является повышение уровня билирубина крови более 68,4 мкмоль/л (более 40 г/л), который нарастает в первые дни, и к 3–5-му дню после рождения уровень билирубина достигает максимальных цифр. Опасность поражения ЦНС в виде ядерной желтухи появляется при повышении уровня непрямого билирубина выше 300 мкмоль/л. При развитии ядерной желтухи состояние ухудшается, еще больше нарастают вялость, адинамия, появляются сонливость, нистагм, опистотонус, “симптом заходящего солнца”. Отмечают гипотонию, гиподинамию, угнетение физиологических рефлексов. Затем повышается внутричерепное давление, появляются тремор конечностей, ригидность затылочных мышц, напряжение большого родничка. Могут быть брадикардия, урежение дыхания. Развивается цианоз, появляется приглушение тонов сердца. В крови — анемия. Клинически более легкая форма гемолитической болезни новорожденных — анемическая. Проявляется анемия чаще к концу 1-й или к середине 2-й недели. Появляется бледность кожных покровов, дети становятся несколько вялыми, хуже сосут грудь, наблюдается увеличение печени и селезенки. В крови снижено количество эритроцитов и гемоглобина, увеличены незрелые формы эритроцитов (эритробласты, нормобласты, ретикулоциты). Диагностика. Большое значение имеет исследование резус-фактора у матери и отца. В случае резус-отрицательной матери и резус-положительного отца должна быть поставлена реакция Кумбса, положительный результат которой указывает на гемолитическую болезнь на почве резус-несовместимости. Во многих случаях наблюдается зависимость тяжести течения гемолитической болезни от титра антител. При титре антител от 1:2 до 1:16 дети рождаются здоровыми или с легкой степенью гемолитической болезни. Спектрометрическое исследование околоплодных вод является одним из ведущих методов, позволяющих в 93,3% случаев в антенатальном периоде поставить правильный диагноз гемолитической болезни, определить степень ее тяжести и прогноз для плода. Большое значение для диагностики имеет определение титра резус-антител в крови беременных женщин с резус-отрицательной принадлежностью Для диагностики гемолитической болезни новорожденных большое значение имеет акушерский анамнез женщины: наличие выкидышей, внутриутробной гибели плода, рождение ребенка с гемолитической болезнью. Ечение гемолитической болезни новорожденных. При тяжелых формах гемолитической болезни новорожденных проводят заменное переливание крови, целью которого является удаление из организма антител, токсических продуктов превращения гемоглобина и введение эритроцитов, не сенсибилизированных к имеющимся антителам. Переливается свежеконсервированная резус-отрицательная кровь, одногруппная. Переливание крови проводят медленно. Выпускают и вводят 10–20 мл крови. После каждых 100 мл перелитой крови внутривенно вводят 1 мл 10% раствора кальция хлорида. По окончании вводят дополнительно 80–100 мл крови и обязательно антибиотик. Общее количество переливаемой крови составляет 150 мл/кг массы тела, при этом кровь новорожденного заменяют на 70–90%. Проводят светотерапию лампами искусственного дневного или синего света при длине волны 450–480 нм с освещенностью 1000–1500 лк на протяжении от 6–8 до 12–16 ч в сутки. Под воздействием света происходит окисление билирубина, образуются дериваты, растворимые в воде, которые выводятся с желчью, мочой и калом. Для улучшения обменных процессов, помимо белковых препаратов (плазма, альбумин) и глюкозы, назначают витамины С, В1, В2, В6, Е, калия оротат (10–20 мг/кг массы в 3 приема), кобамид (кофермент витамина В12, 250 мкг). Вместо внутривенных вливаний Л. С. Персианинов и соавт. [20] рекомендуют введение в желудок жидкости из трех компонентов: препаратов крови (плазма или альбумин), кровезаменителей (реополиглюкин или гемодез), 20% раствора глюкозы по 10 мл/кг массы тела; соотношение вводимых ингредиентов 1:1:1. Общий объем жидкости должен составить 90–100 мл. В состав вводимой смеси добавляют витамины В1, В2, В6, по 0,005 мг и В2 100 мкг, витамин С — 0,05 г, кокарбоксилаза 50 мг, АТФ 20 мг, дипразин или дроперидол — 0,5 мг/кг массы тела. Жидкость вводят в желудок с частотой капель от 8 до 10 в минуту на протяжении 6–8 ч. Ребенка в этот период не кормят. Новорожденный должен находиться под строгим наблюдением. При наличии отеков назначают лазикспо 1 мг/кг массы 1 раз в сутки. Из десенсибилизирующих средств назначают тавегил, кларитин, диазолин. Для стимуляции гемопоэза можно назначить 0,1 г аскорбината железа 2 раза в день, 1% раствор витамина В6 по 0,5 мл внутримышечно, витамин В12 по 50 мкг через день. Для улучшения функции ЦНС можно назначить глутаминовую кислоту — 1% раствор по 1 чайной ложке 3 раза в день, натрия оксибутират внутривенно по 50–100 мг/кг массы тела, дибазол по 0,002 г 2 раза в сутки (курс 10 дней). 22. Женский таз, особенности анатомического строения. Измерение размеров таза. Отличия женского таза от мужского Отличия в строении женского и мужского таза начинают проявляться в период полового созревания и становятся выраженными в зрелом возрасте. Кости женского таза более тонкие, гладкие и менее массивные, чем кости мужского таза. Плоскость входа в малый таз у женщин имеет поперечно-овальную форму (форму фасоли), в то время как у мужчин имеет форму карточного сердца (вследствие сильного выступания мыса). В анатомическом отношении женский таз ниже, шире и больше в объеме. Лобковый симфиз в женском тазе короче мужского, так как, чем короче симфиз, тем меньший путь в сплошном костном кольце проходит плод. Крестец у женщин шире, крестцовая впадина умеренно вогнута. За счет этого достигается увеличение поперечных размеров таза и объема полости малого таза в целом. Полость малого таза у женщин имеет цилиндрическую форму, а у мужчин воронкообразно сужается книзу (за счет сближения остей седалищных костей и седалищных бугров). За счет этого у женщин полость малого таза становится более вместительной, а размеры узкой части полости таза и выхода увеличиваются. Лобковый угол у женщин шире (100—110°), чем у мужчин (70—75°). Когда головка плода подходит к лобковому симфизу, на ней образуется точка фиксации (головка фиксируется к нижнему краю симфиза), после чего головка разгибается и рождается. Если лонный угол тупой, то никаких затруднений с фиксацией головка не испытывает. Если же он острый, то головка не фиксируется к лонной дуге, между ней и симфизом остается зазор, а при разгибании головка будет разрывать промежность, так как за счет зазора будет смещаться кзади. Копчик в женском тазе выдается вперед меньше, чем в мужском, в родах он способен отклоняться назад на 1,5-2 см., при этом прямой размер плоскости выхода из малого таза увеличивается, что также способствует беспрепятственному рождению ребенка. Все вышеперечисленные особенности имеют большое значение в процессе родового акта. Определение размеров таза чрезвычайно важно, так как их уменьшение или увеличение может приводить к существенному нарушению течения родов. Наибольшее значение во время родов имеют размеры малого таза, о которых судят, измеряя определенные размеры большого таза с помощью специального инструмента – тазомера. Определение размеров большого таза производят тазомером Мартина Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. На концах ветвей тазомера имеются сферические образования («пуговки»), которые прикладывают к выступающим точкам большого таза, несколько сдавливая подкожную жировую клетчатку. Для измерения поперечного размера выхода таза сконструирован тазомер с перекрещивающимися ветвями. Обследуемая женщина лежит на спине на твердой кушетке со сведенными между собой и разогнутыми в коленных и тазобедренных суставах ногами. Врач становится справа от беременной лицом к ней. Ветви тазомера берут таким образом, чтобы I и II пальцы держали пуговки. Шкала с делениями обращена кверху. Указательными пальцами нащупывают пункты, расстояние между которыми подлежит измерению, прижимая к ним пуговки раздвинутых ветвей тазомера. По шкале отмечают величину соответствующего размера. Измеряют поперечные размеры таза (distantia spinarum, distantia cristarum, distantia trochanterica) и наружную конъюгату таза – conjugata externa. (рис.7, 8). 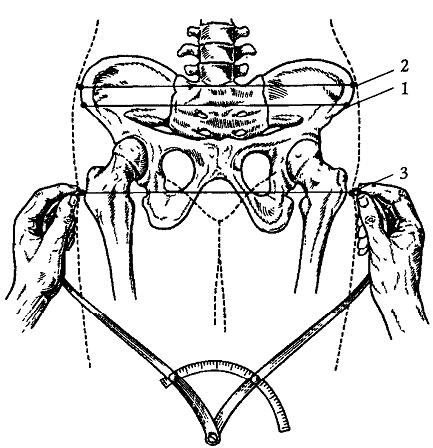 Рис. 7. Измерение поперечных размеров таза (1 - distantia spinarum, 2 - distantia cristarum, 3 - distantia trochanterica). Distantia spinarum - расстояние между передневерхними остями подвздошных костей с двух сторон; этот размер равен 25-26 см. 2. Distantia cristarum - расстояние между наиболее отдаленными участками гребней подвздошных костей, этот размер равен 28-29 см. 3. Distantia trochanterica - расстояние между большими вертелами бедренных костей; это расстояние равно 31-32 см. (рис.9). В нормально развитом тазу разница между поперечными размерами большого таза составляет 3 см. Меньшая разница между этими размерами будет указывать на отклонение от нормального строения таза. 4. Conjugata externa - расстояние между серединой верхненаружного края симфиза и сочленением V поясничного и I крестцового позвонков. (рис.8). Для ее измерения женщина должна лежать на левом боку, согнув левую ногу в коленном и тазобедренном суставах, а правую держать вытянутой. «Пуговку» одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится под остистым отростком V поясничного позвонка, соответствуя верхнему углу крестцового ромба. Определить эту точку можно, скользя пальцами по остистым отросткам поясничных позвонков вниз. Ямка легко определяется под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20-21 см. Наружная конъюгата имеет важное значение – по ее величине можно судить о размере истинной конъюгаты (прямой размер входа в малый таз). Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгата равна 20 см., то истинная – 11 см. Чтобы определить толщину костей у женщины, измеряют сантиметровой лентой окружность лучезапястного сустава (индекс Соловьева) Средняя его величина равна 14 - 16 см. |
