История урологии
 Скачать 6.12 Mb. Скачать 6.12 Mb.
|
ГЛАВА 14 ЗАБОЛЕВАНИЯ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ14.1. ВАРИКОЦЕЛЕ Варикоцеле - расширение вен семенного канатика: внутренней семенной (яичковой) вены и гроздевидного сплетения. Эпидемиология. Варикоцеле - одно из наиболее распространенных заболеваний мужской части населения. Частота его колеблется от 10 до 25 %. Возраст большинства пациентов составляет от 14 до 30 лет. Этиология и патогенез. Выделяют первичное (идиопатическое) и вторичное (симптоматическое) варикоцеле. Последнее развивается в результате заболеваний, приводящих к сдавливанию или прорастанию внутренней семенной вены с последующим нарушением оттока крови из вен гроздевидного сплетения. Оно приблизительно в равной степени наблюдается с обеих сторон и представляет собой симптом вызвавшего его заболевания. Симптоматическое варикоцеле, как правило, развивается в среднем и пожилом возрасте. Чаще всего причинами его образования являются онкологические заболевания почек, забрюшин-ного пространства, метастатические поражения лимфоузлов, артериовенозные фистулы, венозный тромбоз и др. В подавляющем большинстве случаев встречается первичное (идиопатическое) варикоцеле, которое в 95-98 % случаев локализуется слева и выделено в самостоятельную нозологическую форму. В редких случаях оно бывает двусторонним. Еще реже встречается правостороннее идиопатическое варикоцеле. Варикоцеле развивается в результате нарушения оттока крови по семенным венам. Замедление кровотока в них и возникающий при этом венозный рефлюкс приводят к расширению яичковой вены и вен гроздевидного сплетения. Основными причинами нарушения оттока в системе ренотестикулярных вен являются: 1) различия в их анатомическом строении: левая яичковая вена длиннее правой и впадает в соответствующую почечную вену под прямым углом; правая впадает непосредственно в нижнюю полую вену, и угол ее впадения острый; 2) врожденная слабость яичковой вены и ее клапанов; 3) гипертензия в почечной вене, вызванная ее аномалией, стенозом или ущемлением левой почечной вены между аортой и верхней брыжеечной артерией, в так называемом аортомезентериальном пинцете. Вышеуказанными анатомическими особенностями строения вен и объясняется тот факт, что в основном встречается левостороннее варикоцеле. Двустороннее варикоцеле наблюдается при конгестии во внутритазовых венах и реф-люксе крови в обе тестикулярные вены. Застой крови в венах гроздевидного сплетения и семенного канатика ухудшает кровоснабжение, приводит к нарушению трофики и снижению функций органа, в том числе сперматогенной. Длительно существующее варикоцеле может привести к гипотрофии и даже атрофии яичка. Маловероятно, что само по себе одностороннее варикоцеле при нормально функционирующем втором яичке может привести к бесплодию. Поэтому, если у больного с варикоцеле имеется бесплодие, прежде всего, нужно искать другие факторы его развития. При отсутствии таковых причину бесплодия при одностороннем варикоцеле объясняют выработкой антиспермальных антител, отрицательно влияющих на спер-матогенный эпителий противоположного яичка. Таким образом, варикоцеле следует рассматривать как один из факторов снижения сперматогенеза, который целесообразно устранить. Классификация. Большинство предложенных классификаций основаны на степени выраженности варикоцеле и гипотрофии яичка. В нашей стране наибольшее распространение получила классификация варикоцеле, предложенная в 1977 году Ю. Ф. Исаковым: первая степень - расширенные вены не видны и пальпируются при пробе Вальсальвы; вторая степень - расширенные вены визуализируются и хорошо пальпируются, яичко при пальпации без изменений;
третья степень - расширенные вены хорошо просматриваются и пальпируются. Яичко уменьшено и имеет мягкую (тестовидную) консистенцию. Симптоматика и клиническое течение. Большинство пациентов с варикоцеле жалоб не предъявляют, и заболевание выявляется в процессе медицинского осмотра. В ряде случаев отмечаются болевые ощущения в соответствующей половине мошонки и паховой области. Боли, как правило, непостоянные, носят тупой ноющий характер и усиливаются при физической нагрузке или повышении температуры окружающей среды (в теплой ванне, сауне и т. д.). Они ослабевают или полностью исчезают в покое или в положении лежа. Диагностика. Осмотр пациента для выявления варикоцеле производят в положении стоя и лежа. В начальной стадии своего развития оно визуально не определяется, и выявить его можно с помощью проб Вальсальвы и Иванисевича. В первом случае определяют расширение вен семенного канатика в ортостазе при натуживании больного. Во втором - у пациента, находящегося в горизонтальном положении, семенной канатик на уровне наружного кольца пахового канала прижимают к лонной кости. При переходе пациента в вертикальное положение наполнения вен не происходит. Если же прервать сдавливание канатика, гроздевидное сплетение наполняется кровью. Выраженное варикозное расширение вен семенного канатика определяется визуально и пальпаторно. Вены выглядят как клубок червеобразно извитых, переплетающихся, продольных, мягкоэластических тяжей, окружающих яичко. При варикоцеле третьей степени яичко на стороне поражения уменьшено в размерах, имеет дряблую консистенцию. В отличие от идиопатического, симптоматическое варикоцеле, как правило, встречается у лиц среднего и пожилого возраста, с одинаковой частотой наблю- дается как слева, так и справа. В таких случаях следует искать вызвавшее его заболевание, и прежде всего неопластический процесс.
Общеклинические анализы в редких случаях обнаруживают протеинурию и микрогематурию. УЗИ с цветным доплеровским картированием выявляет ретроградный кровоток и степень расширения вен семенного канатика, позволяет оценить размеры и эхоструктуру яичка. Почечная венография и венотестику-лография дают представление об особенностях строения почечной и яичковой вен, позволяют уточнить характер гемодинамики и обнаружить аортомезенте-риальный пинцет. Диагностика симптоматического варикоцеле включает со-нографию, КТ и МРТ брюшной полости и забрюшинного пространства, ангиографию, позволяющие установить его причину. Дифференциальная диагностика основывается на данных общеклинического обследования, лабораторных и лучевых методов диагностики. Ее проводят с воспалительными заболеваниями органов мошонки (эпидидимит, орхит, фу-никулит), опухолями яичка и его придатка, сперматоцеле и гидроцеле. Лечение. Выжидательная тактика и динамическое наблюдение допустимы при первой степени заболевания. Варикоцеле второй и третьей степени и болевой синдром служат показаниями к оперативному лечению. Насчитывается более 100 различных способов оперативного лечения варикоце-ле. Большинство из них ввиду малой эффективности в настоящее время не применяется. Существующие методы направлены на прекращение кровотока по яичковой вене. Это достигается путем ее перевязки и пересечения или эмболизации. 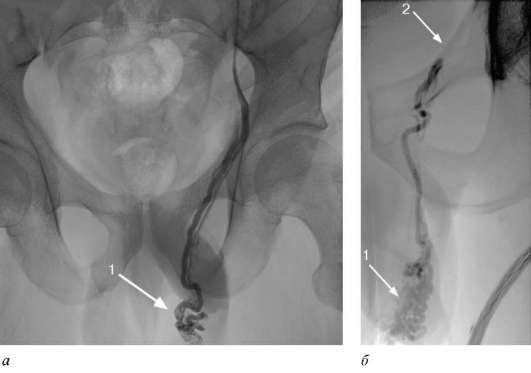 Рис. 14.1. Венотестикулограмма слева: а - до эмболизации; б - после эмболизации яичковой вены; 1 - расширенные вены семенного канатика; 2 - уровень эмболизации яичковой вены Наибольшее распространение получила операция Иванисевича. Она выполняется косым паховым разрезом. Забрюшинно идентифицируют внутреннюю семенную вену, аккуратно отделяют ее от рядом идущих артериальных, лимфатических и нервных стволов, перевязывают и пересекают. Данную операцию все чаще выполняют лапароскопическим доступом. В последнее время широко используют субингвинальное микрохирургическое (с использованием операционного микроскопа) лигирование. Рентгено-эндоваскулярные методики (склерозирование, эмболизация, эндоваскулярная электрокоагуляция), как правило, применяют при рецидивирующем течении заболевания, рассыпном типе строения яичковой вены с большим числом коллатералей (рис. 14.1, а, б).
Прогноз для функции яичка благоприятный при своевременно выполненном оперативном лечении. 14.2. СПЕРМАТОЦЕЛЕ И ФУНИКУЛОЦЕЛЕ Сперматоцеле - семенная ретенционная киста придатка яичка. Она представляет собой полость, заключенную в соединительнотканную оболочку и заполненную серозной жидкостью, которая содержит спермии, лейкоциты, жировые и эпителиальные клетки. Чаще всего киста исходит из головки придатка и может располагаться на ножке или плотно прилегать к придатку яичка. Сперматоцеле может быть врожденным и приобретенным. Врожденная киста образуется вследствие нарушения эмбриогенеза. Приобретенное сперматоцеле может быть результатом инфекционно-воспалительного процесса или травмы. Фуникулоцеле - киста семенного канатика. Она представляет собой ограниченную тонкой соединительнотканной оболочкой полость, содержащую серозную жидкость. Симптоматика и диагностика. Кисты небольших размеров не беспокоят пациента и, как правило, диагностируются при профилактическом осмотре. При больших размерах кисту может определить сам пациент. В ряде случаев кисты могут проявляться болевыми ощущениями в соответствующей половине мошонки. Сперматоцеле пальпаторно определяется в виде округлого, безболезненного, плотно-эластического образования, связанного с придатком и не спаянного с окружающими тканями. Придаток и яичко не изменены. Фуникулоцеле также прощупывается в виде округлого, эластичного образования по ходу семенного канатика. Диагноз подтверждают диафаноскопией и сонографией. Лечение. Кисты крупных размеров и вызывающие болевой синдром подлежат оперативному удалению. Прогноз при обоих заболеваниях благоприятный. 14.3. ГИДРОЦЕЛЕ Гидроцеле (водянка оболочек яичка) - скопление серозной жидкости между висцеральным и париетальным листками собственной влагалищной оболочки яичка.
Этиология и патогенез. Разделяют врожденную и приобретенную водянку оболочек яичка, которая в свою очередь может быть одноили двусторонней. Ее содержимое представляет прозрачную светло-желтую серозную жидкость, количество которой варьирует в широких пределах, от нескольких миллилитров до нескольких сотен миллилитров. Врожденное гидроцеле (сообщающаяся водянка оболочек яичка), как правило, обнаруживается у детей. Оно развивается из-за незаращения влагалищного отростка брюшины после опущения яичка в мошонку. В результате жидкость из брюшной полости свободно проникает в полость собственной оболочки яичка и постепенно накапливается в ней. Если по мере роста ребенка влагалищный отросток брюшины зарастает, водянка становится несообщающейся или исчезает. Если сообщение широкое, то в полость мошонки могут попадать петли кишечника и сальник, развивается пахово-мошоночная грыжа. Приобретенное гидроцеле (несообщающаяся водянка оболочек яичка) чаще развивается у взрослых. По причинам образования его подразделяют на первичное и вторичное. Первичное гидроцеле образуется при несоответствии между продукцией и всасыванием серозной жидкости, находящейся между листками влагалищной оболочки яичка. Причины такого дисбаланса окончательно не установлены, поэтому такую водянку называют идиопатической. Вторичное приобретенное гидроцеле развивается в результате заболеваний (эпидидимит, орхит, опухоль) или перенесенной травмы (посттравматическая водянка). Симптоматика и клиническое течение. Проявление гидроцеле зависит от количества скопившейся под оболочками жидкости. При малом ее объеме заболевание протекает бессимптомно. По мере накопления содержимого гидроцеле пациент начинает обращать внимание на увеличение соответствующей половины мошонки. Позже присоединяются тянущие боли в мошонке, усиливающиеся при движении. Дальнейший рост гидроцеле причиняет значительные неудобства пациенту, особенно при ходьбе, перемене положения тела, физических упражнениях и даже мочеиспускании. Заболевание начинает представлять серьезный косметический дефект, оказывающий влияние на поведение больного и нарушающий его социальную адаптацию.
К осложнениям гидроцеле относятся инфицирование водянки оболочек яичка с развитием пиоцеле и кровоизлияние в ее полость с образованием ге-матоцеле. Диагностика водянки оболочек яичка не представляет трудностей и основывается на характерных жалобах, анамнезе и объективном исследовании. Визуально гидроцеле представляет собой округлое образование в одной или обеих половинах мошонки, кожа над ним обычного цвета, гладкая, лишенная характерной для данной области складчатости (рис. 84, а, см. цв. вклейку). Пальпаторно оно безболезненно, имеет плотно-эластическую консистенцию, гладкую поверхность, кожа над ним подвижна. Яичко и придаток пропальпи-ровать не представляется возможным. Иногда водянка достигает огромных размеров и содержит несколько литров жидкости. Диагноз устанавливают на основании диафаноскопии - просвечивания водяночного мешка узким пучком света. Для гидроцеле, содержащего прозрачную жидкость, характерно равномерное рассеивание в ней светового пучка с окрашиванием мошонки в розовый цвет (рис. 84, б, см. цв. вклейку). В ряде случаев на этом фоне может определяться тень яичка. УЗИ позволяет подтвердить диагноз. Дифференциальную диагностику необходимо проводить с пахово-мошоноч-ной грыжей, опухолью яичка, туберкулезным поражением, сперматоцеле и ор-хоэпидидимитом. Диафаноскопия и сонография помогают установить правильный диагноз. Лечение оперативное; способ выполнения зависит от вида водянки. При врожденном гидроцеле необходимо ликвидировать его сообщение с брюшной полостью. Операцию выполняют паховым доступом, по технике она напоминает грыжесечение. Незаращенный влагалищный отросток брюшины отделяют от элементов семенного канатика, пересекают, лигируют проксимальный конец и удаляют водяночную жидкость. Операцию при приобретенном гидроцеле выполняют мошоночным доступом по методу Винкельма-на или Бергмана . Последний наиболее радикален, так как после удаления водяночной жидкости продуцирующую ее влагалищную оболочку полностью иссекают. К тяжелым больным можно применять паллиативный метод лечения гидроцеле, заключающийся в его пункции и эвакуации водяночной жидкости.
Прогноз благоприятный. 14.4. ФИМОЗ, ПАРАФИМОЗ Фимоз - сужение крайней плоти полового члена, при котором невозможно полностью или частично обнажить его головку. Он встречается у 2-3 % мужчин. Фимоз наблюдается у 95 % новорожденных (физиологический фимоз), но уже в ближайшие годы у большинства из них головка полового члена полностью открывается. Этиология, патогенез и классификация. У мальчиков крайняя плоть при рождении полностью сформирована, однако у большинства внутреннее отверстие препуциального мешка сужено до такой степени, что не позволяет освободить головку. Такое несоответствие нельзя отнести ни к аномалии, ни к заболеванию крайней плоти, а следует расценивать как этап ее нормального развития. У 90 % мальчиков к 5-7-летнему возрасту по мере роста пениса кожа крайней плоти растягивается и головку полового члена можно обнажить, то есть фимоз является физиологическим. Вместе с тем у ряда детей из-за значительного сужения крайней плоти и связанных с ним осложнений (баланопостит, синехии, рубцовые изменения) несоответствие между растущей головкой полового члена и наружным отверстием крайней плоти возрастает и приобретает характер патологического состояния, именуемого врожденный фимоз. Приобретенный (рубцовый) фимоз возникает у мужчин зрелого и пожилого возраста с нормально сформированной крайней плотью в результате различных заболеваний, приводящих к ее рубцеванию (рис. 86, см. цв. вклейку). К таким заболеваниям относятся баланопостит, кавернит, склероатрофический лихен и др. Развитию рубцового фимоза способствует сахарный диабет. Симптоматика и клиническое течение. Основной жалобой пациентов является невозможность обнажения крайней плоти. При попытках насильственного освобождения головки и при эрекциях появляются боли. Фимоз значительно усложняет половой акт или делает его невозможным. Скапливающаяся в пре-пуциальном мешке смегма разлагается и инфицируется, что приводит к бала-нопоститу. Больные жалуются на боли в головке полового члена, рези при мочеиспускании. (Дети становятся беспокойными.) Длительно существующий выраженный фимоз может вызвать затрудненное мочеиспускание вплоть до его задержки. Нарушение оттока мочи может привести к циститу, пиелонефриту, камнеобразованию.
Диагностика фимоза трудностей не представляет и основывается на жалобах пациента и его осмотре. При осмотре крайняя плоть имеет вид хоботка, попытка освободить головку безуспешна и вызывает сильную боль. Во время мочеиспускания происходит характерное раздувание препуциального мешка, а затем моча начинает выделяться тонкой струйкой или по каплям. Присоединившийся баланопостит сопровождается зудом, жжением, покраснением крайней плоти. При попытке ввести головку или надавливании на нее появляются белесоватые мутные выделения. Острым осложнением фимоза является парафимоз . Лечение. При врожденном фимозе относительное уменьшение диаметра наружного отверстия крайней плоти у большинства детей со временем проходит. Динамическое наблюдение, как правило, позволяет в дальнейшем определиться с необходимостью оперативного лечения. Для ускорения нормального развития крайней плоти у ребенка головку полового члена периодически освобождают. Делают это легкими движениями, с осторожностью, используя вазелиновое масло. Следует избегать болевых ощущений и насильственного разрывания наружного отверстия крайней плоти. Грубые манипуляции, как правило, приводят только к дальнейшему рубцеванию места надрыва и травмируют психику ребенка. Для профилактики рубцевания используют мази, содержащие кортикостероиды и салициловую кислоту. При воспалительном процессе по возможности мягкими движениями освобождают головку, разделяют синехии, используя при этом металлический зонд, удаляют скопившуюся смегму, делают ванночки с 0,1% раствором пер-манганата калия. Абсолютными показаниями к оперативному лечению являются рубцовый и осложненный фимоз. Операцию также выполняют по косметическим и религиозным соображениям. Чаще всего заключается в круговом иссечении крайней плоти - циркумцизии (рис. 14.2). Выполняют также пластические операции по увеличению диаметра наружного отверстия крайней плоти с сохранением последней.
Прогноз благоприятный при своевременном лечении. Длительно существующий фимоз является одним из факторов риска развития рака полового члена. Парафимоз - осложнение фимоза, которое возникает в результате смещения суженного кольца крайней плоти за головку полового члена. Через некоторое время сдавливание полового члена крайней плотью приводит к выраженному 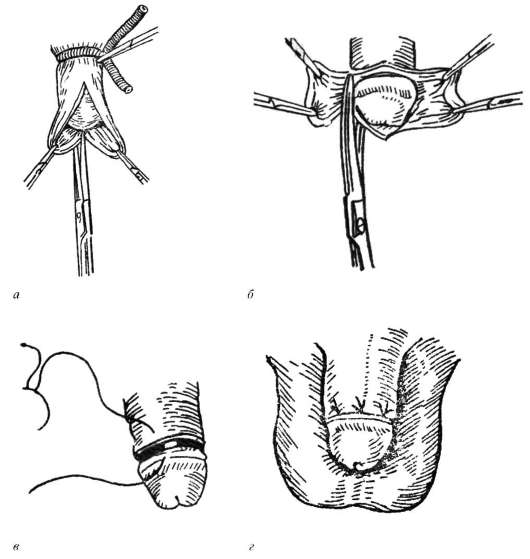 Рис. 14.2. Круговое иссечение крайней плоти (циркумцизия): а - рассечение препуциального мешка; б - иссечение крайней плоти; в, г - ушивание раны отеку в данной области, ущемлению головки и невозможности обратного смещения крайней плоти, то есть к образованию парафимоза (рис. 14.3). Парафимоз требует оказания экстренной помощи, так как может привести к некрозу полового члена. Вправление парафимоза (рис. 14.4) осуществляют бимануально под обезболиванием после обильного смазывания головки и крайней плоти раствором глицерина. Если вправить головку невозможно, в том числе и под наркозом, показано рассечение ущемляющего кольца. Короткая уздечка полового члена может быть самостоятельным состоянием, а может и сопровождать фимоз. Она затрудняет обнажение головки полового 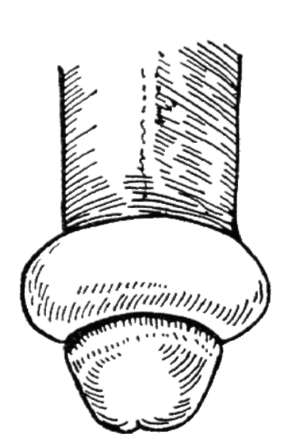 Рис. 14.3. Парафимоз 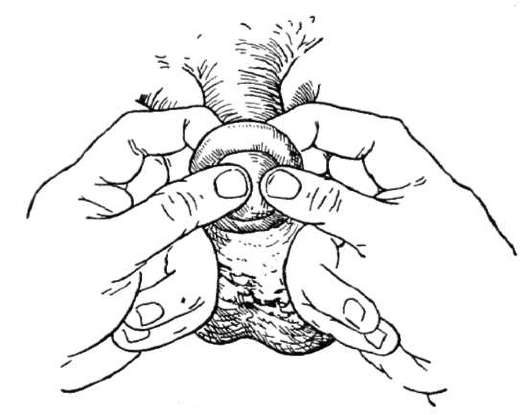 Рис. 14.4. Вправление парафимоза 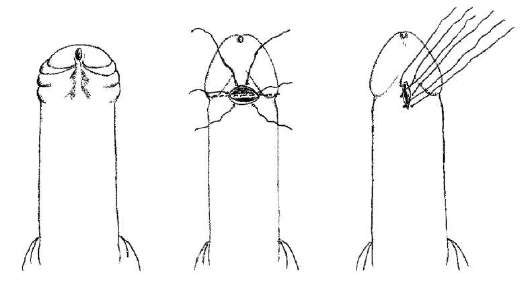 Рис. 14.5. Пластика короткой уздечки полового члена члена и вызывает болевые ощущения при эрекции и, особенно, половом акте. При этом она травмируется - возникают надрывы или разрывы с кровотечением. Разрывы уздечки рубцуются, что еще больше укорачивает ее. Лечение оперативное и заключается в поперечном рассечении короткой уздечки с последующим ее продольным сшиванием (рис. 14.5). 14.5. ОСТРОКОНЕЧНЫЕ КОНДИЛОМЫ ПОЛОВОГО ЧЛЕНА Остроконечные кондиломы полового члена - полиморфные ворсинчатые разрастания, возникающие на внутреннем листке крайней плоти, реже - на головке полового члена и в ладьевидной ямке, вызванные вирусом папилломы человека (HPV - human papillomavirus).
Эпидемиология. Заболевание встречается с одинаковой частотой как у мужчин, так и у женщин, живущих активной половой жизнью. В 70 % случаев остроконечные кондиломы выявляются у обоих половых партнеров. Для па-пилломавирусной инфекции характерно снижение частоты заболеваемости с увеличением возраста. Наибольший процент инфицированных - в возрастной группе до 30 лет. Этиология и патогенез. Вирус папилломы человека относится к семейству папилломавирусов (Papillomaviridae). Различают около 120 его генотипов, однако заболевания аногенитальной области вызывают вирусы папилломы человека 6, 11, 16, 18, 31, 33, 35 типов. Инфекция передается половым, контактно-бытовым путем, при медицинских исследованиях и прохождении новорожденного через инфицированные родовые пути. Вирусы папилломы человека, особенно 16 и 18 типа, относятся к онкогенным и являются факторами риска развития рака шейки матки и полового члена. Одним из факторов, индуцирующих опухолевую трансформацию клеток находящимся в них вирусом папилломы человека, является курение. Заболевание характеризуется хроническим течением и склонностью к рецидивам. Патоморфологическими признаками папилломавирусной инфекции являются койлоциты, дискератоциты, а также гиперплазия базального и супра-базального слоев эпителия кожи с акантозом и папилломатозом. Отмечаются многочисленные митозы, плазматическая и лимфоцитарная инфильтрация соединительной ткани. Классификация. Клинико-морфологическая классификация кожно-слизис-тых проявлений вируса папилломы человека включает: ■ остроконечные кондиломы; ■ папиллярные разновидности кондилом (с экзофитным ростом); ■ плоские кондиломы (с эндофитным ростом); ■ гигантскую кондилому Бушке-Левенштейна; ■ инвертированные кондиломы. Остроконечные кондиломы - бледно-красные фиброэпителиальные образования на поверхности кожи и слизистых оболочек на тонкой ножке или на широком основании, похожие на цветную капусту (рис. 85, см. цв. вклейку). Основание их мягкое и не сращено с подлежащими тканями. Кондиломы могут быть одиночными, но чаще наблюдаются множественные, близкорасположенные образования. Остроконечные кондиломы не склонны к мокнутию и изъязвлению.
Симптоматика и клиническое течение. Латентное течение заболевания характеризуется отсутствием каких-либо жалоб. Больные обращаются к врачу, как правило, при возникновении местных проявлений папиллома-вирусной инфекции. У женщин кондиломы локализуются чаще в области половых губ, вульвы, реже в области ануса и перианальной области, у мужчин - в области полового члена, перианальной области и реже интраурет-рально. В последнем случае возникают дизурия, боль в надлобковой области и гениталиях. В 10-20 % случаев выявляется поражение губок или дисталь-ного отдела уретры. При множественных разрастаниях наблюдаются зуд, парестезии и неприятные ощущения при контакте с бельем, иногда отмечается кровоточивость. Гигантская кондилома Бушке-Левенштейна вызывается 6 типом вируса папилломы человека и является облигатным предраком. Чаще развивается у лиц с иммунодефицитными состояниями. Начальные проявления - остроконечные кондиломы, которые быстро растут и сливаются в гигантскую кондилому. Характерны мацерация и зловонный запах, а также по периферии большого очага выявляются мелкие остроконечные кондиломы. Для этого типа кондилом характерна трансформация в плосколеточный рак. Диагностика основывается на жалобах, данных анамнеза, клинических проявлений, гистологической и цитологической верификации, иммунологического анализа. При сборе анамнеза необходимо уточнить, не болеют ли половые партнеры. Окончательный диагноз устанавливают после биопсии с гистологическим исследованием материала. Целесообразно использовать ПЦР и метод ДНК - гибридизации in situ. Производится ПЦР-тестирование образцов из шейки матки, уретры, а также мочи. Лечение заключается в удалении остроконечных кондилом. Для этого используют: 1) местно - цитотоксические препараты - подофиллотоксин (кон-дилин), подофиллин, 5-фторурацил; 2) деструктивные физические методы (хирургическое иссечение, криодеструкция, лазеротерапия, электрокоагуляция); 3) деструктивные химические методы (солкодерм, трихлоруксусная кислота, ферезол) и 4) иммунологические методы (интерферонотерапия).
Подофиллотоксин (кондилин) используют при кондиломах полового члена и не применяют при поражении уретры и перианальной области. Проводят аппликации 0,5% спиртового раствора кондилина 2 раза в день в течение трех дней. Аппликации 5% крема 5-фторурацила проводят 1 раз в день в течение 7 дней или 1 раз в неделю в течение 10 недель. Этот препарат используют при кондиломах уретры и аноректальном кондиломатозе. Криотерапия жидким азотом, оксидом азота и диоксидом углерода заключается в замораживании пораженных тканей длительностью от 10 до 90 с. Солкодермом обрабатывают остроконечные кондиломы 1-2 раза в неделю. Для лечения остроконечных кондилом вводят интерфероны (эгиферон, реаферон, интрон-А, берофор) местно и системно (подкожно, внутримышечно, внутривенно). Хирургическое иссечение используется при кондиломах больших размеров и неэффективности консервативной терапии. Применяют электроинцизию и лазеротерапию. Обширное поражение крайней плоти является показанием к циркумцизии. Прогноз благоприятный, однако возможно рецидивирование процесса, особенно у больных с иммунодефицитными состояниями. 14.6. ФИБРОПЛАСТИЧЕСКАЯ ИНДУРАЦИЯ ПОЛОВОГО ЧЛЕНА (БОЛЕЗНЬ ПЕЙРОНИ) Фибропластическая индурация полового члена - заболевание, характеризующееся образованием плотных фиброзных бляшек в белочной оболочке кавернозных тел. Впервые в 1743 году его описал Пейрони, поэтому болезнь носит его имя. Чаще всего болезнь наблюдается у пациентов 40-60 лет, однако нередки случаи появления ее в более молодом возрасте. Этиология и патогенез. Фибропластическая индурация полового члена начинается с воспалительного процесса в белочной оболочке кавернозных тел. Этиология болезни Пейрони окончательно не установлена. Считается, что к образованию фиброзных бляшек могут приводить микротравмы при половом акте, сахарный диабет, атеросклероз сосудов, системные коллагенозы, аутоиммунный процесс и др. Образовавшийся воспалительный инфильтрат с течением времени отграничивается, замещается соединительной тканью и, накапливая соли кальция, приобретает характерную хрящевидную плотность. Чаще всего фиброзные бляшки располагаются на дорсальной поверхности полового члена, но могут локализоваться и на межкавернозной перегородке. Кавернозные тела и уретра в процесс не вовлекаются, поэтому мочеиспускание не нарушается. Процесс образования фиброзной бляшки занимает от 6 месяцев до 1,5 года. Со временем растяжимость белочной оболочки на месте поражения снижается и возникает искривление полового члена.
Симптоматика и клиническое течение. В покое пациенты жалоб не предъявляют. В эрегированном состоянии, особенно во время полового акта, возникает сильная боль, что нередко заставляет больного остановиться. Некоторые обращаются к врачу, встревоженные появлением уплотненных участков по ходу полового члена. Со временем происходит искривление полового члена в сторону локализации бляшек. Боль и девиация полового члена сначала затрудняют, а затем делают невозможным проведение полового акта. Развивается эректильная дисфункция. Диагностика и дифференциальная диагностика. Диагностика основывается на жалобах, данных анамнеза и осмотре пациента. В спокойном состоянии пальпаторно можно определить одно или несколько хрящевидных уплотнений, располагающихся по дорсальной поверхности полового члена от его корня до головки. Уплотнения чаще продольно-округлой формы, различной величины и безболезненные. Границы их четкие, кожа над ними не изменена. Установить диагноз позволяют УЗИ, рентгенография, КТ и МРТ полового члена. При этом можно видеть бляшки любой плотности и локализации, их форму, величину и количество. Введение вазоактивных препаратов в кавернозные тела позволяет определить степень девиации полового члена. Дифференциальный диагноз проводят с сифилитической гранулемой, посттравматическим рубцом (последствием перелома полового члена), лейкоцитарной инфильтрацией при лейкемии, кавернитом и раком полового члена. Лечение может быть консервативным и оперативным. Консервативное лечение включает диету с низким содержанием кальция, назначение противовоспалительных препаратов, витаминов А и Е, электрофорез и фонофорез с лидазой. Для предупреждения кальцификации бляшки назначают верапамил. Местно в область бляшки вводят глюкокортикоиды (гидрокортизон, дексаметазон, триамцинолон). Используются физиотерапевтические процедуры: инфракрасный или гелий-неоновый лазер, магнитотерапия, экстра-
корпоральная ударно-волновая терапия. Консервативная терапия проводится длительный период времени, около 6 месяцев, и/или дробными курсами. Хирургическое лечение показано при значительном искривлении полового члена, делающем невозможным проведение полового акта. Одна из наиболее известных - операция Несбита, направленная на выпрямление полового члена путем создания на противоположной бляшке стороне полового члена дуп-ликатуры белочной оболочки. Основной недостаток данной операции, из-за чего ее в последнее время выполняют нечасто, состоит в укорочении длины полового члена. В настоящее время чаще применяют операции по иссечению бляшек с закрытием образовавшихся дефектов различными аутотранспланта-тами (сосудистая стенка, белочная оболочка, фасция или кожный лоскут) или синтетическими трансплантатами. При выраженном искривлении и развитии эректильной дисфункции бляшки полностью иссекают и выполняют фалло-протезирование. Прогноз при адекватной и вовремя проведенной терапии благоприятный, иначе заболевание прогрессирует и приводит к эректильной дисфункции. Контрольные вопросы 1. В чем причины возникновения варикоцеле? Почему в подавляющем большинстве случаев идиопатическое варикоцеле развивается слева? 2. Какие современные способы оперативного лечения варикоцеле существуют? 3. Как отличить сперматоцеле от фуникулоцеле? 4. В чем разница между врожденной и приобретенной водянкой оболочек яичка, и каков механизм их образования? 5. Что такое диафаноскопия? 6. Какие бывают осложнения фимоза? 7. Какова этиология остроконечных кондилом полового члена? 8. Как диагностируется болезнь Пейрони? Клиническая задача 1 Больной, 45 лет, обратился с жалобами на увеличение правой половины мошонки, которое стал отмечать в течение последнего года. За данный период мошонка увеличилась в объеме в 5 раз. При осмотре температура тела нормальная, мошонка асимметрична за счет увеличения правой половины. Левое яичко и придаток обычных размеров и консистенции, безболезненны. Справа кожа мошонки гладкая, характерная складчатость отсутствует. Она обычного цвета, подвижна над располагающимся внутри мягкоэластически гладким, безболезненным образованием. Исходящий из него семенной канатик не изменен. Яичко и придаток не определяются.
Установите предварительный диагноз. Какова тактика дообследования и лечения? Клиническая задача 2 Больной, 20 лет, обратился с жалобами на сильные боли в половом члене. Они появились через 12 часов после полового акта. Одновременно он стал отмечать, что ранее с трудом освобождаемая головка полового члена оставалась постоянно открытой. На следующий день боли усилились, стал отмечать увеличение головки полового члена. Мочеиспускание не нарушено. При осмотре определяются выраженный отек и гиперемия циркулярно охватывающей головку кожи полового члена. Попытки перемещения кожи препуциального мешка на головку эффекта не дали. Установите диагноз и выберите тактику лечения. Клиническая задача 3 Больной, 39 лет, обратился с жалобами на боли в половом члене, резко усиливающиеся при эрекции, мацерацию и изъязвление его кожных покровов. Из анамнеза известно, что подобные явления с тенденцией к ухудшению стал отмечать через 3 месяца после освобождения из тюремного заключения, где в целях увеличения размеров полового члена ввел себе под кожу полового члена вазелиновое масло. При осмотре на теле полового члена определяется плотный инфильтрат серо-желтого цвета с изъязвлением и мацерацией кожи вокруг него. Установите диагноз и выберите тактику лечения. |
