Стоматология детского возраста. Коллектив
 Скачать 8.94 Mb. Скачать 8.94 Mb.
|
|
Имудон представляет собой поливалентный антигенный комплекс, эффективно воздействующий на возбудителей, наиболее часто вызывающих патогенные процессы в полости рта. Этот препарат усиливает фагоцитарную активность за счет повышения качественного и количественного уровня фагоцитоза, увеличивает содержание в слюне лизоцима, известного своей бактерицидной активностью, способствует увеличению количества имму-нокомпетентных клеток, ответственных за выработку антител; стимулирует и увеличивает количество IgA; замедляет окислительный метаболизм полиморфно-ядерных лейкоцитов; дает двойной терапевтический эффект: лечебный и профилактический; удобен в применении (таблетки для рассасывания) и обладает приятным вкусом; легко сочетается с любым видом терапии; не содержит сахара; безопасен, по- 279  скольку оказывает только местное действие. скольку оказывает только местное действие.Имудон — активный, специфический, противомикробный и противовоспалительный препарат, значительно сокращает сроки эпители-зации элементов поражения при остром герпетическом стоматите у детей путем коррекции местного иммунитета. Отмечен его непродолжительный аналгезирующий эффект за счет присутствия в нем аромата мяты. В связи с высокой эффективностью этот препарат рекомендован для лечения острого герпетического стоматита у детей как стимулирующее, так и заместительное средство в целях коррекции местного иммунитета. Рассасывание таблеток имудона необходимо проводить не ранее чем через 30—40 мин после обработки полости рта антисептическими и противовирусными препаратами. Этот препарат не обладает адгезивными свойствами, поэтому после рассасывания таблетки в течение 1 ч нельзя принимать пищу, полоскать рот. Данные исследования свидетельствуют о преимуществе комплексной терапии острого герпетического стоматита с применением имудона, ее высокой эффективности, выражающейся в достоверном сокращении сроков эпителизации элементов поражения. На 2—3-й день в препаратах — отпечатках элементов поражения — появляются первые признаки регенерации по сравнению с эффектом при общепринятых методах лечения. Среди иммунокорректоров для врачей существенный интерес представляет новый отечественный им-муномодулятор ликопид. Он представляет собой синтезированный активный фрагмент бактериальных клеточных стенок, N-ацетилглюко-заминил-1 -4-Ы-ацетилмурамил-ала-нил-О-изоглутамин (ГМДП), дающий иммуномодулирующий эф- фект. Ликопид обладает способностью воздействовать практически на все основные популяции клеток иммунной системы (макрофаги, Т- и В-лимфоциты), безопасен в применении, хорошо переносится больными детьми. На фоне приема препарата положительная динамика достигается быстрее, чем при использовании только традиционных методов лечения. После проведения курса иммуномодулирующей терапии ликопидом снижается частота обострений гнойных инфекций кожи и уменьшается потребность в назначении антибактериальных средств. Ликопид является истинным иммуномодулятором, поскольку его воздействие на иммунную систему ребенка зависит от ее исходного состояния. Он оказывает корригирующее действие лишь на исходно измененные показатели иммунитета и не влияет на параметры, находящиеся в пределах возрастной нормы. 7.2.1.1. Схема оказания лечебной помощи при остром герпетическом стоматите 7.2.1.1.1. Местное лечение В продромальном периоде показаны:
3)обработка полости рта после каждого приема пищи 2 % раствором миримистина, 2 % раствором гексорала, корсодила, крепким раствором свежезаваренного чая, растворами ферментов (трипсин, хи-мотрипсин); 4) в период высыпаний противовирусные мази («Флореналь», «Теб-рофен», «Ацикловир», «Алпиза- рин»), растворы реоферона, интерферона наносят на слизистую оболочку после гигиенической обработки полости рта 3—4 раза в день в сочетании с имудоном и ликопидом; 5) в период угасания болезни используют кератопластические средства: масло шиповника, «Витаон», масло облепихи, солкосерил-ден-тальную адгезивную пасту, мунди-зан-гель, пиралвекс (гель или раствор), имудон, ликопид. 7.2.1.1.2. Общее лечение В комплекс общего лечения входят:
При тяжелой степени поражения элементы высыпаний на коже смазывают салицилово-цинковой пас- той (Лассара) для образования тонкой корочки с целью предупреждения осложнений (стрептостафило-кокковые пиодермии). Применяют также физиотерапевтические процедуры — УФО и облучение гелий-неоновым лазером. С целью прекращения распространения инфекции в детских учреждениях необходимо проведение дезинфекции помещений, предметов обихода, игрушек 3 % раствором хлорамина, кварцевания помещений. Всем детям, находившимся в контакте с заболевшими, смазывают слизистую оболочку носа и рта 0,25 % оксолиновой мазью или закапывают в нос раствор лейкоцитарного интерферона, а также дают внутрь витамин С (аскорбиновую кислоту) в течение 5 дней. В заключение следует отметить, что острый герпетический стоматит любой формы является острым инфекционным заболеванием и требует во всех случаях внимания педиатра и стоматолога. Необходимо обеспечить комплексное лечение, исключить контакт больного ребенка со здоровыми детьми, провести меры профилактики этого заболевания в детских коллективах. 7.2.2. Рецидивирующий герпетический стоматит В последние годы у 30—50 % детей, больных герпесом, наблюдается ре-цидивирование герпетической инфекции в течение первых 2—3 лет. Это обусловлено прежде всего несвоевременным включением в терапию острого герпетического стоматита противовирусных средств, в связи с чем не вырабатывается стойкий иммунитет. Помимо острого герпетического стоматита, вирус простого герпеса может вызвать хроническое рецидивирующее заболевание у детей разных возрастных групп, являющихся носителя- 980 OQ1 ми вируса. В анамнезе у многих детей отмечается перенесенный ранее острый герпетический стоматит. Рецидив может также провоцироваться различными инфекционными и неинфекционными заболеваниями, переохлаждением, травмой, УФО. Установлена достоверно высокая распространенность герпес-вирусной инфекции среди детей, постоянно проживающих на территориях РФ, загрязненных радионуклидами в результате аварии на ЧАЭС. Клиническая картина. У детей до 3 лет рецидивирующий герпетический стоматит протекает, как острый герпетический стоматит, но в более легкой форме. Рецидивы наблюдаются 1—2 раза в год, температура тела не выше 38 °С, менее выражены симптомы общей интоксикации организма (тошнота, рвота). В полости рта единичные и сливающиеся эрозии на гипереми-рованном основании. Отдельные пузырьки могут быть на красной кайме губ и коже околоротовой области. У детей 4—6 лет общее состояние почти не нарушено, температура субфебрильная. Высыпания появляются на 1—3 участках: на красной кайме губ, коже лица, дужках неба, языке. Они сопровождаются жжением, болезненностью, отсутствием аппетита. После вскрытия пузырьков образуются болезненные эрозии, эпителизирующиеся в течение нескольких дней. При присоединении вторичной инфекции возможно образование обширных эрозий и даже язв. Регионарные лимфатические узлы могут быть увеличены и болезненны. Дифференциальный диагноз проводят с острым герпетическим стоматитом на основании данных анамнеза. С возрастом выраженность симптомов снижается. Лечение. С первого дня заболевания до полной эпителизации элементов назначают противовирусное местное лечение (мази бонафтоно-вая, алпизариновая, «Ацикловир», раствор лейкоцитарного интерферона). Проводят обработку полости рта местными анестетиками: мира-мистином, гесоралом, корсодилом и др. Для заживления элементов поражения используют кератопла-стические средства: масло шиповника, «Витаон», солкосерил-ден-тальную адгезивную пасту. Для прекращения рецидивов заболевания и повышения иммунитета назначают противовирусные средства внутрь в сочетании с имму-номодуляторами (имудон, ликопид, иммунал) не менее 10 дней. Хороший способ борьбы с инфекцией — это укрепление здоровья ребенка, закаливание, плавание. Сокращению рецидивов способствуют также тщательная санация полости рта, удаление всех очагов хронической инфекции в организме. 7.2.3. Герпетическая ангина Герпетическая ангина описана Т. Загорским в 1920 г. Она является одной из клинических форм инфекции, вызываемой энтеровируса-ми или кишечными вирусами Кок-саки и ECHO, чаще вирусом Кок-саки А различных типов. Эпидемиология. Источником заражения служат больные, реконва-лесценты и лица, переносящие бессимптомную инфекцию. Среди здоровых детей и взрослых, особенно в летне-осеннем сезоне, наблюдается широко распространенное носительство, сопровождающееся процессами скрытой иммунизации. Восприимчивость к инфекции особенно велика среди детей до 8—10 лет, с возрастом она падает. Инфекция в детских коллективах протекает в виде эпидемических вспышек, которые по своему характеру сходны со вспышками респираторных вирусных инфекций. Заболеваемость и носительст- во характеризуются выраженной летне-осенней сезонностью. Клиническая картина. Инкубационный период длится 2—7 дней (чаше 2—4 дня). Клиническим признаком служит острое, иногда бурное начало, кратковременная (2—5, реже до 7 дней) лихорадка, нередко имеющая двухволновой характер; течение, как правило, доброкачественное (за исключением развития миокардита у новорожденных). Заболевание начинается остро с подъема температуры тела до феб-рильной, миалгических болей, боли в горле при глотании и в области живота. На гиперемированном мягком небе, передних дужках, миндалинах и задней стенке глотки появляются болезненные сгруппированные и одиночные везикулы, заполненные серозным или геморрагическим содержимым (рис. 7.7). В последующем часть везикул исчезает, часть вскрывается и превращается в эрозии. Именно в этот период больной обращается к врачу. Слияние мелких эрозий приводит к образованию эрозивных участков разной величины с фестончатыми очертаниями. Обычно количество элементов поражения не превышает 12—15. Эрозии малоболезненные, эпителизируются медленно, иногда в течение 2—3 нед. Также необходимо отметить, что часть мягкого неба у глотки бывает более воспаленной, затем кпереди постепенно бледнеет. Воспаление не распространяется на десну. В течение заболевания у ослабленных детей могут появляться новые элементы поражения, что сопровождается повышением температуры тела и ухудшением общего состояния ребенка. Поднижнечелюстные лимфатические узлы увеличены незначительно, безболезненны. Клиническая картина общего анализа крови в основном характеризуется отсутствием каких-либо изменений формулы крови; у некоторых больных 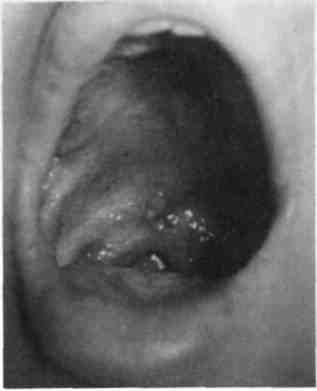 Рис. 7.7. Герпетическая ангина. отмечаются лейкопения или лейкоцитоз с нейтрофилезом и увеличением СОЭ. Диагностика. Точный диагноз эн-теровирусных заболеваний устанавливают с помощью вирусологических и серологических исследований. Материалом для вирусологического исследования служат глоточные смывы (в первые 5 дней болезни). Для серологического исследования (реакция нейтрализации) с целью выявления нарастания титра антител используют сыворотки, собранные в первые дни болезни и через 2—3 нед. Наиболее информативным из лабораторных методов диагностики является метод имму-нофлюоресценции. Дифференциальная диагностика основывается на возрасте ребенка, сезонности заболевания, виде и локализации элементов поражения в полости рта. При герпетической ангине не бывает герпетических высыпаний на коже лица, не характерны кровоточивость слизистой оболочки и гиперсаливация, отсутствует гингивит. Часто заболевание сопровождается симптомом «болей в области живота», возникающих вследствие миалгии диафрагмы. 283 Лечение. Назначают гипосенси-билизирующие препараты (диазо-лин, супрастин, фенкарол, клари-тин, перитол и др.) в соответствующих возрасту ребенка дозировках и жаропонижающие средства (тайленол, калпол, эффералган и др.). В связи с постоянным травмированием очагов поражения и незначительной эффективностью лекарственных средств в виде мазей заболевание может продолжаться 12—14 дней. Местную терапию рекомендуется проводить в виде орошений жидкостями или используя аэрозольные антисептики, протеолитиче-ские ферменты, противовирусные препараты, обезболивающие и ке-ратопластические средства. С этой целью рекомендуют орошения элементов поражения 0,1 % или 0,2 % растворами ферментов (трипсин, химотрипсин, химопсин и др.). Затем используют аэрозоли («Гексо-рал», «Тантум Верде», «Ингалипт»), обладающие антисептическим, ана-лгезирующим, обволакивающим действием. Хороший эффект достигается при частом применении жидких противовирусных средств (лейкоцитарный интерферон). Для усиления процессов эпите-лизации рекомендуется применение УФО и света гелий-неонового лазера, аэрозольных препаратов «Винизоль», «Пантенол» и др., а также таблеток для рассасывания в полости рта (себидин, фаринго-септ), обладающих антисептическим и бактерицидным действием. После проведенного общего и местного лечения следует предусмотреть организацию рационального питания и включение в терапию иммуномодуляторов (имудон, иммунал и др.). Профилактика. Проводят специфическую вакцинопрофилактику в связи с обилием патогенных серо-типов вирусов Коксаки и ECHO. Детям, бывшим в контакте с боль- 284 ными, показан гамма-глобулин — из расчета 0,5 мл/кг массы тела. Профилактические мероприятия в эпидемических очагах должны быть такими же, как при других респираторных вирусных инфекциях. Изоляция первых больных, если она проводится в первый день заболевания, эффективна, так как это позволяет сократить распространение инфекции в детском коллективе. Контагиозность больных энте-ровирусной инфекцией с 7—8-го дня болезни резко снижается, и возвращение реконвалесцента в свою группу детского учреждения не ведет к рецидиву эпидемической вспышки. 7.2.4. Стрептостафилококковые поражения(пиодермии) За последние годы частота этого заболевания значительно возросла. Пиодермии часто осложняют острый герпетический стоматит, многоформную экссудативную эритему, хронический экзематозный хейлит. Стрептостафилокковые поражения наблюдаются также при повреждении слизистой оболочки полости рта, губ (трещины), кожи околоротовой области у детей с пониженной сопротивляемостью к гноеродной инфекции, ослабленных, получающих несбалансированное питание. Для развития пиодермии необходимыми условиями является наличие патогенных стафилококков, стрептококков, реже другой инфекции, «входных ворот» для кокковой флоры и снижение иммунной защиты организма. Источниками инфекции могут быть бактериальная флора кожи, верхних дыхательных путей и внешняя среда. Ведущая роль в возникновении и развитии инфекции принадлежит общему состоянию организма, угнетению клеточного и гуморального иммунитета. Фак- тором, способствующим развитию пиодермии, является такое заболевание, как сахарный диабет, при котором повышен уровень сахара в крови, моче, а также в коже, что создает хорошую питательную среду для пиогенных кокков. К предрасполагающим факторам заболевания относятся также переохлаждение и перегревание организма, пониженное питание, переутомление, заболевания других органов и систем, приводящие к снижению реактивности, подавлению функции системы мононуклеарных фагоцитов. Клиническая картина. Ведущие клинические признаки пиодермии обусловлены развитием пиогенной флоры. В тяжелых случаях температура тела повышена до 38—39 °С, выражены интоксикация и лимфаденит регионарных лимфатических узлов. Первичный морфологический элемент — пузырь с тонкой покрышкой — фликтена, являющаяся разновидностью гнойничка. Серозное содержимое фликтены быстро становится гнойным. На красной кайме и коже губ — гнойные пустулы, толстые соломенно-желтые корки. При снятии корок обнажается влажная красная эрозивная поверхность, а вокруг появляются новые высыпания (рис. 7.8). Возможно вторичное поражение передних отделов слизистой оболочки рта, при этом на гипереми-рованном фоне появляются эрозии, покрытые рыхлым толстым налетом фибрина. При отсутствии лечения, небрежном выполнении назначений врача, а также при расчесывании поражений, умывании, приеме ванн инфекция склонна к быстрому распространению на другие участки тела (глаза, руки и т.д.). Дифференциальная диагностика. Пиодермии следует дифференцировать от кандидозной (микотиче-ской) заеды. При кандидозной зае-Де в углу рта определяется гладкая 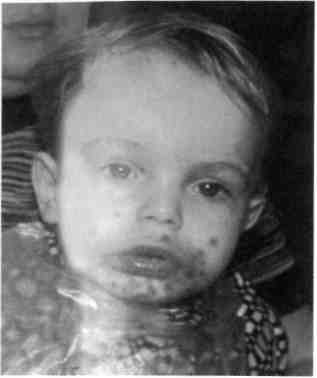 Рис. 7.8. Острый герпетический стоматит, осложненный стрептостафилодер-мией. эрозия, покрытая белым, легко снимающимся налетом, содержащим большое количество дрожже-подобных грибов. Лечение определяется характером возбудителя и состоянием иммунной системы организма. Необходимо удалить гнойные корки, размягчив их аппликациями с растворами протеолитичесих ферментов (желательно развести фермент 0,25 % или 0,5 % раствором новокаина для обезболивающего эффекта), либо обезболить слизистую оболочку полости рта аппликационными анестетиками (10 % взвесь анестезина в масле, лидохлор-гель). Слизистую оболочку рта тщательно промывают антисептическими средствами (2 % раствор мирамистина, гексорала, ферментами). На раневую поверхность губ и кожи наносят антибактериальные мази: 2 % линкоми-циновую, неомициновую, эритромициновую, гентамициновую и др. В разгар болезни мази следует накладывать каждый час в дневное время и 2 раза ночью. Рекомендуется показать обработку губ ребенка родителям и разъяснить, что уда- ление корок необходимо, так как нанесение лекарственных мазей на корки не сдерживает развития микроорганизмов. При указании в анамнезе на наличие экзематозных поражений и аллергических реакций к назначенной антибактериальной мази добавляют мази с глюкокортикоидами («Фторокорт», «Флуцинар»). В последнее время на фармакологическом рынке появились мази, имеющие в своем составе антибактериальные вещества и глюкокорти-коиды, поэтому целесообразно их применение (это отечественная мазь «Гиоксизон» и мазь «Флукорт-N» зарубежного производства). Внутрь назначают сульфаниламидные препараты, десенсибилизирующие средства, поливитамины, иммуномодулятор ликопид. Ликопид принимают внутрь по 1 мг (1 таблетка) 1 раз в день. На фоне приема ликопида наблюдается более быстрое рассасывание гнойных очагов, что позволяет сократить длительность проведения антибактериальной терапии. До полной эпителизации элементов поражения запрещают общие ванны и умывания. Ребенок не посещает детские учреждения до окончания болезни, не контактирует со здоровыми детьми. 7.3. Заболевания слизистой оболочки полости рта, вызываемые специфической инфекцией |
