Стоматология детского возраста. Коллектив
 Скачать 8.94 Mb. Скачать 8.94 Mb.
|
|
Пародонт представляет собой комплекс тканей, имеющих генетическую и функциональную общность, — периодонт, костную ткань альвеолы, десну с надкостницей и цемент корня зуба. В десневом крае различают свободную и прикрепленную части и межзубные сосочки. Свободная часть десны отделяется от поверх- Поражения слизистой оболочки могут сочетаться с поражением кожи и ногтей. Кроме поверхностных грибковых поражений, возможно возникновение глубоких микозов (цистоплазмоз), язвенно-некротических гингивостоматитов, туберкулезных поражений слизистой оболочки, рецидивирующих вирусных инфекций (герпес, вирусные бородавки, волосистая лейкоплакия), новообразований полости рта (саркома Капоши, лимфо-ма Ходжкина) и др. Общее состояние больного значительно изменяется. Выявляются лихорадка, потеря более 10 % массы тела, диарея в течение месяца, пневмоцистная пневмония, туберкулез легких, кандидоз внутренних органов. Все эти признаки от стадии к стадии усиливаются и переходят в терминальную стадию. Длительность заболевания от 2 до 5 лет, редко 10 лет. Диагноз СПИД нельзя поставить без подтверждения ВИЧ-инфекции лабораторным анализом. Клиническая картина в полости рта зависит от стадии болезни и течения общего заболевания. Стоматологическую помощь больным ВИЧ-инфекцией оказывают в полном объеме с соблюдением всех мер безопасности, а также этических норм. ности зуба десневым желобком, заполненным десневой жидкостью. Прикрепленная часть десны неподвижно соединена с надкостницей альвеолярных отростков челюстей и цементом корня. Основную массу волокон десны составляют коллаге-новые, частично эластические и ретикулярные волокна. Десна хорошо иннервируется, имеет различные виды нервных окончаний. В норме эпителий десны ороговевает, что рассматривается как защитная реакция. Наружная поверхность десны неровная, похожа на апельсиновую корку. Мелкие втягивания на десне образуются в результате прикрепления десны к альвеолярной кости пучками волокон. При воспалении эти неровности исчезают, поверхность набухших десен становится ровной и гладкой. В формировании пародонта активное участие принимает мезенхима первичной полости рта. Из элементов мешочка зуба образуются цемент корня, связочный аппарат, костная основа альвеолярного отростка. По мере роста челюстей происходит окончательная минерализация альвеолярных отростков, вершины и альвеолярной части межзубных перегородок. О степени формирования пародонта в некоторой мере свидетельствует наличие четкой замыкающей пластинки межальвеолярных перегородок, достигающей эмалево-цементного соединения. Заболевания пародонта у детей по частоте распространения уступают кариесу и аномалиям прикуса. В то же время высокая частота заболеваний пародонта у взрослых, особенности клинического течения и тяжесть процесса обусловливают необходимость серьезного внимания к каждому случаю заболеваний околозубных тканей у детей. Патология пародонта часто развивается на фоне расстройств пищеварения, обмена веществ, сенсибилизации и инфицирования организма. Все это позволяет считать заболевания пародонта не только медицинской, но и социальной проблемой. Э.М. Кузьмина и соавт. (1996) отмечают, что болезни пародонта встречаются у 92—100 % 12- и 15-летних подростков. Кровоточивость десен наблюдается у 39 %, зубной камень — до 82 %, патологический карман — у 4 % школьни- ков этого возраста. Признаки поражения тканей пародонта встречались, по данным авторов, уже в 7-летнем возрасте. 8.1. Обследование детей с заболеваниями пародонта Для установления вида патологии пародонта и вызывающих ее причин разработан алгоритм диагностического обследования ребенка с заболеванием краевого пародонта, которое проводит пародонтолог (стоматолог-педиатр) совместно с ортодонтом, хирургом, рентгенологом, педиатром и другими специалистами. Порядок обследования больного при заболеваниях пародонта:
Анамнез жизни позволяет установить особенности антенатального периода развития ребенка, характера вскармливания и особенно сосания (активное, вялое, отсутствие сосательного рефлекса), сроки прорезывания и выпадения зубов, генетическую обусловленность патологии, характер дыхания и жевания, а также наличие вредных привычек. Особое внимание при выяснении анамнеза жизни необходимо обратить на пре- и пубертатный периоды развития, наличие системных заболеваний и операций, проведенных ранее на ЧЛО. При выяснении анамнеза жизни и заболевания пародонта обязательным является определение наличия 302 303 гигиенических навыков и особенностей ухода за полостью рта. Внешний осмотр пациента включает оценку общего физического развития, осанки и опорно-двигательного аппарата ребенка, состояния мягких тканей лица, а также проведение функциональных проб для оценки функций дыхания (носовое, ротовое, смешанное), жевания, глотания (соматическое или инфантильное) и речеобразования (в норме к 5 годам ребенок должен произносить все звуки, при неправильном положении языка возможны шепелявость и другие нарушения). Оценка полости рта:
При осмотре края десны обращают внимание на изменение цвета и объема десны, определяют степень гиперплазии десневого края и кровоточивости, обнажения шеек зубов, наличие зубодесневых карманов и гноетечения из них, бактериальной бляшки и зубного камня. Объективное обследование детей с заболеваниями пародонта включает регистрацию следующих индексов. Оценку гигиенического состояния полости рта у детей в возрасте 8— 10 лет и старше целесообразно проводить с помощью упрощенного индекса гигиены ВОЗ (OHIS, Green-Vermillion, 1964) — определения индекса зубного налета и камня. У дошкольников и младших школьников возможно определение индекса Федорова—Володкиной (1971). 304 Для определения состояния околозубных тканей у детей наиболее часто используют пробу Шиллера-Писарева, которую проводят после гигиенической обработки полости рта. Все отделы десны смазывают йодсодержащим раствором (йод кристаллический — 1 г; вода дистиллированная — 40 мл). При наличии воспаления происходит снижение степени кератинизации десны и увеличение содержания гликогена, что обусловливает коричневую окраску десневого края (положительная проба Шиллера—Писарева). Определение капиллярно-альвео- лярно-маргинального индекса (РМА). Расчет РМА-индекса на основании пробы Шиллера—Писарева позволяет количественно оценить степень воспаления десны: воспаление сосочка (Р) — 1 балл, маргинального края (М) — 2 балла, альвеолярной части десны (А) — 3 балла. РМА = I баллов / п-3 (в процентах), где п — количество зубов (до 6 лет — 20 зубов, 6—12 лет — 24 зуба, 12—14 лет — 28 зубов, старше 15 лет — 30 зубов). Оценка индекса РМА: до 30 % — легкая степень поражения; 31—60 % — средняя; 61 % и более — тяжелая. У детей воспалительный процесс часто ограничен группой зубов, поэтому можно проводить подсчет РМА в области пораженного участка (РМАЛ0К) и делить полученный показатель на число зубов, вовлеченных в патологический процесс. Для количественной оценки состояния околозубных тканей у детей в возрасте до 12 лет используют комплексный периодонталь-ный индекс (КПИ), предложенный П.А. Леусом (1988), после 12 лет применяют индекс CPI (ВОЗ), а при отсутствии специального пуговчато-го зонда — индекс КПИ. Определение КПИ проводят с помощью обычного набора стоматологических инструментов. У детей 3—4 лет обследуют ткани пародонта зубов 55, 51, 65, 75, 71, 85, у детей 7—11 лет — зубов 16, 11, 26, 35f 31, 46; у подростков и взрослых — ткани, окружающие зубы 17/16, 11,26/27,36/37,31,46/47. Оценка КПИ Код 0 — здоровый пародонт — призна- ки поражения тканей пародонта при инструментальном исследовании не определяются; 1 — зубной налет — любое мини- мальное количество налета, определяемое при зондировании межзубных промежутков, придесневой области или поверхности коронок зубов; 2 — кровоточивость — определя- ется при легком зондировании зубодесневого желобка; 3 — зубной камень — шерохова- тость на поверхности зуба или в поддесневой области; 4 — карман — десневой или паро- донтальный, определяемый зондом; 5 — подвижность зуба — патоло- гическая подвижность II—III степени. При отсутствии зуба, подлежащего изучению, проводят исследование тканей пародонта в области соседнего зуба из одноименной группы. При наличии нескольких признаков поражения пародонта регистрируется более тяжелая степень. В сомнительных случаях предпочтение отдают гиподиагностике. В возрасте до 3 и в 5—7 лет использование КПИ не рекомендуется, так как ткани пародонта в эти периоды находятся в стадии формирования. КПИ рассчитывают по формуле: КПИ = I баллов/п, где п — количество исследуемых зубов. Критерии результатов исследования: 0,1 —1,0 —риск болезней пародонта; 1,1—2,0 — легкая степень поражения; 2,1—3,5 — средняя степень поражения; 3,6—5,0 — тяжелая степень поражения. Измерение глубины зубодесневого соединения осуществляют градуированным зондом или гладилкой. Различают ложные зубодесневые карманы (эпителиальное прикрепление сохранено). Наличие истинного зубодесневого кармана сопровождается развитием деструктивных изменений в альвеолярной кости, выявляемых рентгенологически. Функциональную перегрузку тканей пародонта определяют с помощью метода отпечатков. Сначала визуально, а затем посредством полоски размягченного воска или копировальной бумаги отмечают бугорки зубов (или их скаты), где остаются следы. Окклюзиограмму оценивают по количеству, качеству и равномерности контактов и вклеивают ее в историю болезни. Определение стойкости капилляров по Кулаженко проводят в физиотерапевтическом кабинете в основном при обследовании детей старшего школьного возраста. При интактном пародонте время возникновения точечных кровоизлияний во фронтальном отделе 58—60 с. При заболеваниях пародонта стойкость капилляров пародонта снижается в 10—12 раз [Кулаженко О.И., 1958]. Определение кровоточивости по данным анамнеза [Kotzschke, 1975]: 305 I степень — кровоточивость бывает редко; II степень — кровоточивость при чистке зубов; III степень — кровоточивость спонтанная. Н.Р. Muhleman и Son (1971) предложили определять индекс кровоточивости межзубного сосочка (PBJ) в области следующих зубов — 16, 12, 24, 32, 36,44. Критерии оценки:
II степень — появление отдельных пятен крови;
Пародонтальный индекс (ПИ) [Russel, 1956] свидетельствует о тяжести деструктивных процессов в пародонте и относится к числу необратимых показателей. Критерии оценки ПИ:
ние десны не распространяется вокруг зуба, на рентгенограмме изменения отсутствуют. 2 — гингивит, видимое пораже- ние маргинального прикрепления отсутствует, на рентгенограмме изменений нет; 6 — гингивит, наличие пародон-тального кармана, нет расшатанности зубов и нарушений функции; на рентгенограмме — потеря костной ткани межзубных перегородок на у2длины; 8 — выраженная деструкция всех тканей пародонта с потерей функции, зуб подвижен; на рентгенограмме — потеря кости более чем на /2длины. ПИ= X кодов каждого зуба/число зубов. В детской стоматологии необоснованно ограничено применение определения количества десневой жидкости. Исследованиями показано, что образование десневой жидкости связано с увеличением проницаемости тканей десны при воспалении. Это дает основание использовать количественные параметры десневой жидкости для ранней диагностики заболеваний пародонта воспалительного генеза. Основным методом определения количества десневой жидкости является использование фильтровальных полосок по методу N. Brill и В. Krasse (1961). Забор образцов десневой жидкости у детей делают на вестибулярной поверхности передних зубов и оральной поверхности моляров. В тех случаях, когда использование пробы Шиллера—Писарева ограничено (в результате аллергической реакции, при ик-теричности СОПР у детей с поражениями печени и желчевыводящих путей и др.), определение количества кревикулярной жидкости может являться вариантом выбора теста для диагностики воспалительных заболеваний околозубных тканей. Г.М. Барер и соавт. (1989) разработали индекс десневой жидкости (ИДЖ), позволяющий оценивать состояние пародонта на основе количественных показателей десневой жидкости. Числовые значения предполагаемого индекса представляют собой среднее количество десневой жидкости на 1 обследованного. Расчет индекса: Сумма отдельных показателей количества десневой жидкости, полученной из десневых желобков, карманов ИДЖ= — Число исследованных десневых желобков, карманов Исследуют десневую жидкость в области 6 зубов — 16, 11, 24, 36, 31, 44. Проведение бактериоцитологиче-ского исследования (изучение мик- рофлоры зубодесневых карманов, цитологическое исследование, определение миграции лейкоцитов по методу Ясиновского) приемлемо в условиях пародонтологических кабинетов. Одним из обязательных дополнительных методов обследования пациентов с заболеваниями пародонта является клинический анализ крови и определение уровня глюкозы в крови. Изменения в клиническом анализе крови могут указывать на обострение хронического процесса, помогают выявить признаки лейкоза, анемии и др. Анализ крови на содержание глюкозы позволяет нередко стоматологу впервые выявить сахарный диабет, так как начальные признаки болезни могут привести больного к стоматологу. Не менее важным является изучение состояния резистентности организма ребенка, его иммунного статуса. С этой целью определяют состояние факторов неспецифической защиты полости рта (лизоцим, бета-лизи-ны, комплемент, выраженность и завершенность фагоцитоза). Для установления уровня специфической защиты полости рта проводят определение концентрации иммуноглобулинов, количества Т- и В-лимфоцитов в сыворотке крови, смешанной слюне и десневой жидкости. Выбор методов обследования больного определяется поставленными целями, диагностическими возможностями лечебного учреждения, его оснащенностью. Для рентгенологического исследования тканей краевого пародонта У детей рациональнее всего проводить панорамную рентгенографию и ортопантомографию. Необходимо помнить, что в детском возрасте возможна схожесть рентгенологических проявлений процесса формирования костных структур пародонта и признаков патологии. Вершина межальвеолярных перегородок на рентгенограмме ниж- ней челюсти в боковой проекции у детей 4—5 лет располагается несколько выше эмалево-дентинного соединения, а у детей 6—7 лет несколько ниже в зависимости от сформированности корня зуба. Если коронки прорезались не полностью, то вершина межальвеолярной перегородки находится значительно выше эмалево-цементного соединения. По мере прорезывания коронки зуба и формирования корня изменяется высота вершины, которая устанавливается на уровне эмалево-цементного соединения. Расположение вершины перегородок ниже эмалево-цементного соединения в сменном прикусе на 1—2 мм при неповрежденном компактном слое нельзя рассматривать как проявление атрофии перегородки. Основные рентгенологические симптомы патологии тканей пародонта: деструкция вершины межальвеолярных перегородок, остео-пороз альвеолярного отростка и расширение периодонтальной щели, образование костных карманов, снижение высоты межзубных перегородок. В области центральной перегородки у детей иногда наблюдается утолщенная прерывистая (разволокненная) полоска, идущая от вершины перегородки до основания альвеолы. Степень раз-волокнения перегородок зависит от течения воспалительного процесса. 8.2. Классификация заболеваний пародонта Особенности заболеваний пародонта у детей:
■км • у детей почти не встречаются чисто дистрофические процессы (за исключением наследственного заболевания, сопровождающегося преждевременным старением). В клинике стоматологии детского возраста до настоящего времени используется классификация болезней пародонта, принятая на XVI пленуме Всесоюзного научного общества стоматологов в 1983 г.: I. Гингивит. Формы: катаральный, гипертрофический, язвенный. Течение: острое, хроническое, обострившееся. Распространенность: локализованный, генерализованный. II. Пародонтит (воспалительно- дистрофическое поражение). Течение: острое, хроническое, обострившееся. Степень тяжести: легкая, средняя, тяжелая. Распространенность: локализованный, генерализованный.
V. Пародонтомы — опухолевые и опухолеподобные процессы в обла сти пародонта. 8.2.1. Гингивит Для гингивита независимо от кли-нико-морфологической формы характерны следующие признаки:
308 .
В клинической практике наиболее часто встречается катаральный гингивит, первой причиной которого является микробная бляшка. Наибольшее значение в развитии воспалительных заболеваний придают Str. sanguis, Вас. milanogeni-cus, Actinomyces viscosus и др. Через 1—2 дня под влиянием токсинов микроорганизмов в десне развивается первичное воспаление, через 1—3 нед появляются все кли-нико-морфологические признаки последнего. Позднее эти микробы вызывают разрушение других структур пародонта, в том числе костной ткани альвеолярного отростка. По мнению большинства ученых рабочей группы ВОЗ, гингивит является предшественником пародонтита. Катаральный гингивит может быть острым и хроническим. Острый катаральный гингивит чаще всего служит признаком острого инфекционного заболевания (острый герпетический стоматит, ветряная оспа и др. или следствием острой травмы). Дети жалуются на боли, жжение в деснах, спонтанную кровоточивость. Слизистая оболочка десен резко отечна и гипереми-рована. Общее состояние ребенка соответствует тяжести инфекционного заболевания. Хронический катаральный гингивит может возникнуть не только вследствие микробного налета, но и других местных причин — дефектов пломбирования и ортодонтического лечения, аномалий прикуса, прикрепления уздечек и тяжей слизистой оболочки, коротких уздечек губ, мелкого преддверия полости рта, кариозных полостей придесне-вой локализации, изменения состава и уменьшения количества ротовой жидкости, а также различных видов травм (рис. 8.1). Снижение резистентности тканей пародонта и развитие гингивита возможны при некоторых общих заболеваниях: эндокринных, хронических сердечно-сосудистых, легочных с гипоксией в тканях, хронических заболеваниях желудочно-кишечного тракта, сопровождающихся эндогенными гиповитаминозами и др. Генерализованные поражения десневого края, локализующиеся симметрично на верхней челюсти или в области передних зубов на обеих челюстях, свидетельствуют о преобладающем влиянии общих раздражающих факторов. Усиление кровоточивости десен отмечается у девочек в предменструальный период и после него. У девочек в период полового созревания наблюдаются повышение экскреции половых гормонов и уменьшение выработки прогестерона. Развитие симптомов гингивита зависит от преобладания того или иного гормона. Ювенильный гингивит проявляется у подростков в период полового созревания как катаральный и исчезает через 2— 3 года, но может перейти в гипертрофический и пародонтит. Наиболее распространены гингивиты у девочек 10—11 лет, а у мальчиков 14—15 лет. Жалобы при хроническом катаральном гингивите слабо выражены, основные из них — кровоточивость при приеме жесткой пищи и чистке зубов, запах изо рта. Слизистая оболочка десны синюшная, слабоотечная, выражен вазопарез (медленно исчезающий след при надавливании пинцетом). Проба Шиллера—Писарева положительная. Степень тяжести гингивита определяется совокупностью общих изменений в организме ребен- 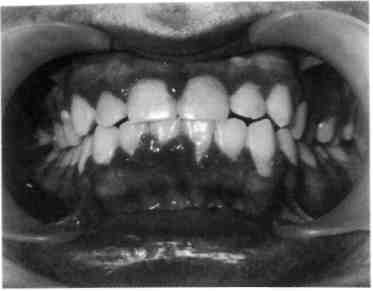 Рис. 8.1. Хронический катаральный гингивит. ка и степенью вовлечения десневого края в воспалительный процесс. Гингивит легкой степени тяжести характеризуется вовлечением в патологический процесс межзубных сосочков, средней степени — вовлечением в процесс межзубного и маргинального участков десны; тяжелой форме гингивита присуще поражение всех отделов десны (межзубных сосочков, маргинального и альвеолярного участков). В связи с тем что начало и развитие гингивита не сопровождается болью, пациенты за врачебной помощью не обращаются, однако для уменьшения кровоточивости они перестают чистить зубы, употребляют только мягкую пищу, что ведет к быстрому ухудшению состояния десны. Хронический катаральный гингивит в стадии обострения характеризуется болевыми ощущениями, резкой спонтанной кровоточивостью десен. При этой форме воспаления десневого края часто отмечается поражение всех трех участков десны. Из анамнеза можно установить, что ребенок периодически страдал кровоточивостью десен и ранее (рис. 8.2; 8.3). Язвенный гингивит имеет острое течение. В патогенезе этой формы 309 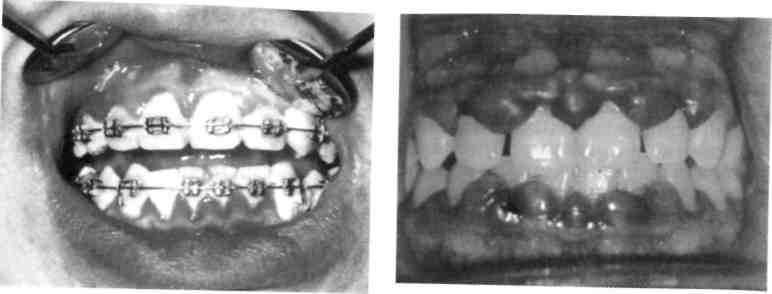 Рис. 8.2. Обострение хронического катарального гингивита при лечении несъемной ортодонтической техникой. 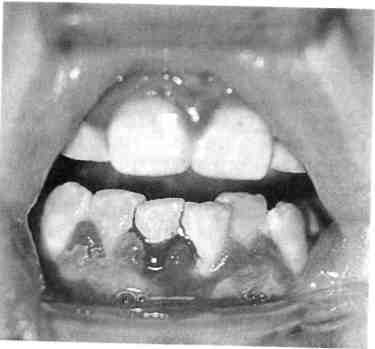 Рис. 8.3. Обострение хронического катарального гингивита. 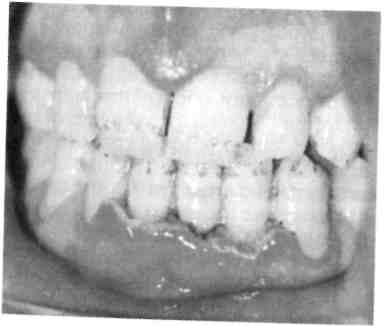 Рис. 8.4. Язвенный гингивит. 310 Рис. 8.5. Гипертрофический гингивит. Фиброзная форма. гингивита преобладает снижение общей и местной резистентности. Язвенный гингивит может быть симптомом тяжелого течения острого инфекционного заболевания (острый герпетический стоматит, ветряная оспа и др.). В возрасте до 3 лет выявление язвенного гингивита при отсутствии острого инфекционного заболевания позволяет думать о болезнях крови, в пред-дошкольном и раннем школьном возрасте — о болезнях крови и ре-тикулогистиоцитозе. У детей среднего и старшего школьного возраста язвенный гингивит может встречаться как самостоятельное заболевание вследствие активизации фузоспирохетарной флоры в условиях снижения реактивности организма и плохой гигиены полости рта. Процесс начинается с катарального гингивита, затем происходят некроз и изъязвление десны. При обследовании отмечается гнилостный запах изо рта. Некротизиро-ванная десна в виде серой каймы покрывает изъязвленный край (рис. 8.4). Характерно отложение зубного камня и налета. У ослабленных детей некротический процесс быстро прогрессирует вглубь и по периферии. Заболевание протекает с выраженной интоксика- цией, повышением температуры тела. Ребенок отказывается от еды, плохо спит, капризничает. Регионарные лимфатические узлы увеличены и болезненны при пальпации. Обнаруживаются изменения в форменных элементах крови, повышается СОЭ. Гипертрофический гингивит представляет собой чаще всего хронический процесс и характеризуется пролиферацией десны на различных участках. Часто отмечается гипертрофия передних отделов верхней и нижней челюстей (рис. 8.5). Существенную роль в развитии такого гингивита играют гормональные сдвиги (пре- и пубертатный периоды развития ребенка, во время беременности), дефицит витамина С. Кроме того, гипертрофический гингивит нередко развивается при лечении детей с эпилепсией некоторыми препаратами (ди-фенин, гидантоин), реже при болезнях крови (лейкемические рети-кулезы). Наиболее частой местной причиной развития такой патологии является скученное положение зубов в переднем отделе верхней и/или нижней челюсти. Очаговый гипертрофический гингивит развивается под действием механической травмы (кламмер ортодонтического аппарата, нависающие края пломб, кариозный процесс придесневой локализации). Течение гингивита хроническое, сопровождается деформацией рельефа десны, увеличением межзубных сосочков и десневого края. Различают 3 формы заболевания: фиброзную, гранулирующую (отечную) и смешанную. В большинстве случаев преобладает продуктивный фиброзный процесс, при котором десневой край слабо кровоточит или не кровоточит, больных беспокоит лишь необычный вид десны. При гранулирующей (отечной) форме десна темно-красного цвета, отличается значи- 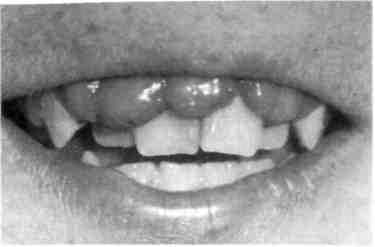 Рис. 8.6. Гипертрофический гингивит после приема дифенина. тельной пастозностью и кровоточивостью, иногда отмечается боль при еде. При гранулирующей форме гипертрофического гингивита у детей, помимо разрастания десневых сосочков, определяется ее цианоз. Наиболее часто эти изменения наблюдаются во фронтальном участке, реже в области других зубов. При смешанной форме имеются признаки первых двух форм. При гипертрофическом гингивите, вызванном приемом лекарственных средств, разрастание десны определяется не только с вестибулярной, но и с оральной поверхности (рис. 8.6). Все виды гипертрофии сопровождаются развитием глубоких ложных карманов, где задерживаются пищевые остатки; происходит мацерация эпителия, появляются неприятный запах изо рта и косметический дефект. Выделяют 3 степени гиперплазии десны: I — десневой край слегка утолщен и приподнят в виде валика, выступая в преддверие полости рта, закрывает коронки на у3; II — десна покрывает коронки зубов до у2; III — десна достигает режущего края или жевательной поверхности зубов. 311 8.2.2. Пародонтит Пародонтит — это поражение всех тканей пародонта, характеризующееся воспалением десны, разрушением зубодесневого прикрепления с образованием патологических зу-бодесневых карманов, деструкцией кости альвеолярного отростка, а при развившейся стадии — подвижностью и выпадением зубов. В практической работе часто выделяют такие стадии процесса, как активное течение пародонтита или ремиссию (рис. 8.7). Пародонтит может быть локализованным или генерализованным. Наиболее частыми причинами локализованного пародонтита являются аномалии положения зубов и прикрепления мягких тканей к лицевому скелету, функциональная перегрузка отдельных зубов. Генерализованный пародонтит у здоровых детей встречается после 10 лет. Большую роль в развитии данного заболевания играют дисфункции эндокринных желез, особенно гипогонадизм.  |
