Стоматология детского возраста. Коллектив
 Скачать 8.94 Mb. Скачать 8.94 Mb.
|
|
Синдром гемифациальной микро-сомии (синдром первой и второй жаберных дуг) (рис. 9.3) характеризуется недоразвитием одной половины нижней челюсти за счет гипо-или аплазии мыщелкового отростка, пороком развития других отделов ВНЧС, гипоплазией верхней челюсти и скуловой кости на этой же стороне, односторонней макро-стомой, разнообразными аномалиями развития наружного уха в сочетании с атрезией наружного слухо- Рис. 9.3. Синдром гемифациальной микросомии (синдром первой и второй жаберных дуг). 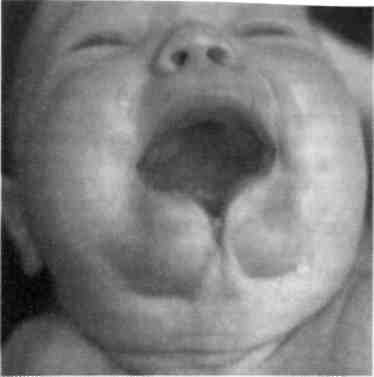 Рис. 9.1. Срединная расщелина нижней губы и нижней челюсти. 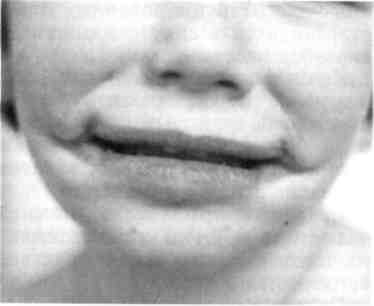 Рис. 9.2. Двусторонняя поперечная расщелина лица. вого прохода, внутреннего уха, микро- или анофтальмом. Комбинация этих признаков может быть выражена различно. Тип наследования предположительно аутосомно-доминантный. Синдром Гольденхара. Кроме перечисленных при гемифациальной микросомии пороков развития, характеризуется наличием эпибуль-барного дермоида, пороками развития шейного отдела позвоночника и мочевыводящих путей. Наружное 11Q ухо может быть развито нормально. Как правило, имеются множественные рудиментарные кожно-хряще-вые включения в мягких тканях щеки по линии срастания верхних и нижнечелюстных эмбриональных бугров (от козелка до угла рта). Тип наследования не изучен. Синдром Ван-дер-Вуда — врожденные симметричные свищи слизистых желез на нижней губе в сочетании с расщелиной верхней губы (чаще с двусторонней полной расщелиной губы, альвеолярного отростка и неба). Наследуется по аутосомно-доминантному типу с высоким уровнем риска последующего рождения ребенка с подобной патологией и, как правило, более выраженными признаками ее проявления. 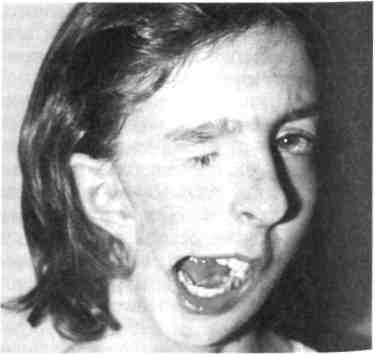 Синдром Робена характеризуется наличием триады признаков: расщелины неба, недоразвития продольных размеров нижней челюсти, птоза языка и глотательных мышц за счет врожденного несовершенства функций черепных нервов. Большинство детей ранее были нежизнеспособны из-за нарушения дыхания и развития бронхо-легочных осложнений с момента рождения. В настоящее время посредством технологии дистракционного остеогенеза эти осложнения могут быть своевременно устранены или минимизированы за счет увеличения продольных размеров нижней челюсти, что изменяет положение корня языка, увеличивает площадь дна полости рта и снимает основные условия порочного влияния на функцию дыхания. Синдром Крузона — изменение формы мозгового черепа («башенный» череп), высокое переносье с выдающимся вперед носом, выраженное недоразвитие всех отделов верхней челюсти, ложный экзофтальм (рис 9.4). Рото-лице-пальцевой синдром — множественные добавочные уздечки слизистой оболочки рта, порок развития передних двух третей языка, аплазия или синдактилия пальцев рук и ног; сочетается с врожденной расщелиной губы или неба. Тип наследования аутосомно-ре-цессивный. 9.3. Врожденные кисты и свищи шеи. Дермоидные кисты Кисты и свищи шеи подразделяются на срединные и боковые. Более часто встречаются срединные кисты и свищи шеи. В эту группу входят врожденные пороки, которые возникают при нарушении развития жаберного аппарата: жаберных дуг и/или щелей, глоточных карманов, щитовидной железы и других производных. Они могут быть выявлены уже у новорожденного, но чаще проявляются позже — в первые 5 лет жизни ребенка. Дермоидные кисты образуются в местах расположения складок эктодермы, где имеются щели между буграми головного конца эмбриона, наследственно-направленные линии слияния в процессе морфогенеза и формирования лица и шеи. Места их расположения типичны. 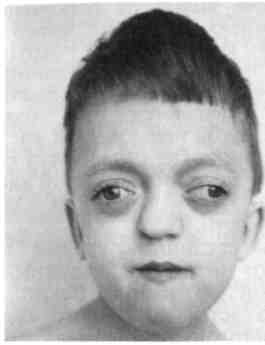 Рис. 9.4. Синдром Крузона. Срединные кисты и свищи шеи развиваются из остатков нередуцированного щитовидно-язычного протока, который образуется у эмбриона в период от 3-й до 5-й недели при развитии задней трети языка и щитовидной железы. Начальный отрезок протока соответствует по локализации слепому отверстию языка, а далее спускается вниз до перешейка щитовидной железы, нередко прободает подъязычную кость. Эти кисты и свищи проявляются в разные сроки после рождения. Свищу может предшествовать стадия кисты. Их появление не сразу замечается ребенком и его родителями. Срединные кисты шеи образуются на любом уровне щитовидно-язычного протока — от слепого отверстия в области корня языка до перешейка щитовидной железы. В зависимости от локализации различают кисты корня языка, срединные кисты шеи в области подъязычной кости. Рост кисты медленный, безболезненный. Боли чаще всего появляются при нагноении кисты. В этих случаях могут быть затруднены глотание и дыхание. Кисты, расположенные в области подъязычной кости, над и под ней, 339 при росте вызывают деформацию этого отдела шеи. Они мягкоэла-стичной консистенции, округлой формы, подвижность их ограничена из-за связи с телом подъязычной кости. Смещаются они только вверх вслед за подъязычной костью при глотании. Основная масса кист связана с телом подъязычной кисты и только 5—7 % — с рогом подъязычной кости. Среди срединных свищей шеи выделяют неполный наружный и неполный внутренний. Вокруг наружного устья срединного свища кожа часто гиперемирована, рубцо-во изменена. Устье может временно закрываться. Отделяемое из свища скудное, с приемом пищи не связано. Наружное устье свища смещается вверх при глотании вслед за подъязычной костью. Зондирование свища затруднено из-за рубцов вокруг устья. При полном свище введенная жидкость изливается в полость рта через слепое отверстие корня языка. Типичная клиническая картина и объективные методы исследования (зондирование, введение жидкости и контрастная рентгенография) дают возможность достаточно точно диагностировать срединный свищ шеи. В последние годы считают наиболее информативным метод эхографии. Он позволяет установить не только наличие свища и его протяженность, но и топографию с окружающими структурами. Лечение только хирургическое. Боковые кисты шеи. Происхождение их окончательно не установлено. Источником образования кист нередко бывают сохранившиеся эпителиальные остатки жаберного аппарата второй жаберной щели, третьего глоточного кармана и зоб-но-глоточного протока. Эти эпителиальные остатки в боковых отделах шеи редко проявляются в ран- 'Uu нем детском возрасте и долго сохраняются в латентном состоянии. Лишь в более старшем возрасте под влиянием некоторых причин (воспаление, травма) они начинают расти, образуя кисты шеи. Они могут быть ошибочно приняты за абсцесс и вскрыты, после чего остаются незакрывающиеся свищи впереди и по ходу кивательной мышцы, серозное отделяемое из свища. Боковые кисты шеи, как правило, особых неудобств ребенку не причиняют. Лишь при значительном увеличении или нагноении они могут затруднять прием пищи, вызывать боли, оказывая давление на сосудисто-нервный пучок шеи. Растут медленно. Размер кист бывает от грецкого ореха и более. Цвет кожи над боковой кистой не изменен. Пальпаторно ощущается мягкоэластичное образование, иногда с выраженной флюктуацией, подвижное и безболезненное. Лимфатические узлы шеи не изменены. В боковой поверхности глотки на стороне кисты иногда отмечается незначительное выпячивание ее стенки. Боковые кисты шеи могут нагнаиваться. В этих случаях киста быстро увеличивается в объеме за счет скопления в ее полости гнойного экссудата, становится болезненной и плотной на ощупь. Лимфатические узлы шеи увеличиваются, пальпация становится болезненной. В этой стадии кисты нередко принимают за абсцесс и по ошибке вскрывают. В диагностике боковой кисты шеи большое значение имеет метод эхографии, который позволяет уточнить локализацию, топографические особенности ее расположения, размеры, плотность содержимого и состояние региональных лимфатических узлов. Дифференцировать боковые кисты шеи следует с лимфаденитами, лимфангиомой, кавернозной геман-гиомой, лимфосаркомой, аневризмой сосудов, опухолями околоуш- Ной и поднижнечелюстной слюнных желез. При проведении дифференциальной диагностики целесообразны пункция и цитологическое исследование пунктата. Лечение хирургическое. Операция сложная, так как оболочка кисты может быть интимно связана с сосудисто-нервным пучком шеи (особенно со стенкой внутренней яремной вены), а верхний полюс кисты посредством сухожильной связки — с шиловидным отростком. Боковые свищи шеи образуются из тех же зачатков, что и кисты, чаще вторично из кист, появившихся в раннем детском возрасте. Врожденные свищи встречаются довольно редко. Иногда устье свища может закрываться с повторным образованием кисты. Боковые свищи могут быть полными и неполными. При полном свище свищевой ход представляет собой непрерывную трубку от кожи шеи до небной миндалины. Неполный наружный боковой свищ шеи имеет лишь наружное устье на коже шеи, второй конец свища заканчивается слепо в тканях. Неполный внутренний боковой свищ шеи имеет устье в области небной миндалины и слепой ход в тканях шеи. Наружное устье свища располагается перед передним краем грудино-ключично-сос-цевидной мышцы. Далее свищевой ход идет вверх и прободает фасции мышцы шеи, располагаясь рядом с сосудисто-нервным ее пучком несколько выше уровня рогов подъязычной кости, откуда свищ поворачивает внутрь и уходит к боковой стенке глотки. Из устья свища в небольших количествах выделяется серозная жидкость, состоящая из клеток эпителия и лимфоидных элементов. Лечение хирургическое. Для лучшего выявления направления хода свища в наружное его устье перед началом операции вводят 1 % водный раствор метиленового синего. Дермоидная киста относится к группе тератом. Полость кисты заполнена продуктами сальных и потовых желез, слущенным эпителием. Эти кисты располагаются на местах слияния и зарастания эмбриональных борозд и полостей, идущих в глубь складок эпидермиса. Они образуются в результате нарушения закладки эктодермы, когда часть ее отделяется от основной массы. Такие кисты могут возникать под языком и в самом языке, под мышцами дна полости рта, в области корня носа, наружного и внутреннего углов орбиты и надбровной области. Они определяются по ограниченному выбуханию. Консистенция их мягкая, форма округлая или продолговатая. С кожей кисты не спаяны, подвижны; оболочка кисты может быть соединена с надкостницей. Диагностика дермоид-ных кист не представляет трудностей, так как эти кисты отличаются типичной локализацией. При локализации дермоидной кисты большого размера в области внутренней или наружной стенки орбиты и в надбровной области ее необходимо дифференцировать от мозговых грыж. Как правило, дермоидные кисты дна полости рта обнаруживаются у старших детей и подростков. Лечение хирургическое. 9.4. Пороки развития верхней губы Расщелина верхней губы и неба в структуре антенатальной патологии занимает второе место по частоте среди других врожденных пороков развития человека. По статистическим данным европейских стран, рождение ребенка с расщелиной составляет 1:500—1000 новорожденных. Чаще расщелина губы и неба является полигенным мультифакто-риальным заболеванием, которое может встречаться как изолирован- ный порок развития и быть одним из симптомов врожденных синдромов (синдром Ван-дер-Вуда, синдром Робена и др.). 9.4.1. Врожденная расщелина верхней губы Клиническая картина. Анатомические и функциональные расстройства. В зависимости от степени анатомических изменений различают три формы расщелины верхней губы: скрытую, неполную и полную. При скрытой расщелине верхней губы наблюдается расщепление мышечного слоя с сохранением непрерывности кожного покрова и слизистой оболочки; при неполной расщелине — расщепление всех слоев губы в нижних ее отделах, а в верхних имеется правильно развитый участок или тонкий кожный мостик, соединяющий оба отдела губы между собой, дно нижнего носового хода сформировано нормально; при полной расщелине не срастаются все ткани на всем протяжении губы от красной каймы, включая дно носовой полости. Независимо от степени выраженности расщелины верхняя губа всегда укорочена. Ткани подтянуты к вершине расщелины, правильное анатомическое соотношение отделов губы нарушено, красная кайма растянута вдоль краев расщелины. При полной расщелине верхней губы во всех случаях наблюдается неправильная форма крыла носа, расположенного на стороне расщелины. Крыло уплощено, растянуто, кончик носа несимметричен, хрящевая часть перегородки носа искривлена. Подобная деформация носа встречается и при неполной расщелине губы, что объясняется анатомической и функциональной неполноценностью тканевого слоя верхних отделов губы и нарушением миоди-намического равновесия мышечного комплекса расщепленной губы. При расщелине верхней губы с первых дней жизни у ребенка нарушается функция сосания из-за негерметичности полости рта. При скрытой и неполной расщелине верхней губы ребенок может брать грудь матери, прижимая ткани груди к альвеолярному отростку верхней челюсти и небу, компенсируя неполноценность мышц губы активным включением языка в акт сосания. При других формах расщелины возможно только искусственное питание ребенка. Наиболее тяжелые расстройства сосательной функции наблюдаются у детей с врожденной полной расщелиной губы и неба. Классификация. В клинике кафедры детской челюстно-лицевой хирургии и хирургической стоматологии МГМСУ пользуются следующей клинико-анатомической классификацией [Колесов А.А., Каспа-рова Н.Н., 1975].
а) без деформации кожно-хряще- вого отдела носа (односторонняя или двусторонняя); б) с деформацией кожно-хряще- вого отдела носа (односторонняя или двусторонняя). 3. Врожденная полная расщелина верхней губы (односторонняя или двусторонняя), при которой всегда имеется деформация кожно-хряще- вого отдела носа. В клинической практике мы встречали разнообразные сочетания порока развития верхней губы и/или неба (схема 9.2). Среди всех вариантов расщелины верхней губы и/или неба в последние годы наиболее часто встречается врожденная полная расщелина верхней губы (рис. 9.5), которая сочетается и с расщелиной неба. По данным ряда авторов, такие расще- Схема 9.2. Варианты врожденных расщелин верхней губы и неба  fa — врожденная расщелина верхней губы и/или неба справа (первичное и вторичное небо); б — врожденная расщелина верхней губы и/или неба слева (первичное и вторичное небо); в — врожденная расщелина неба и альвеолярного отростка (первичное и вторичное небо); г — врожденная расщелина верхней губы (первичное небо); д — врожденная расщелина неба (вторичное небо) [Pfeifer J., 1991]. ■\А1 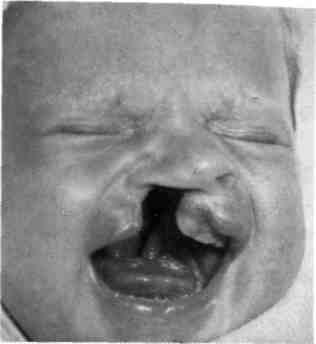 Рис. 9.5. Врожденная полная односторонняя расщелина верхней губы. лины составляют 76 % от всех вариантов расщелины верхней губы и/или неба. Авторы объясняют это изменением генофонда и токсикан-тным влиянием многочисленных факторов внешней и внутренней среды на эмбриогенез. 9.4.1.1. Хирургическое лечение врожденной расщелины верхней губы (хейлопластика) Возрастные показания к пластике верхней губы. Срок проведения хей-лопластики у ребенка с врожденной расщелиной верхней губы до сих пор точно не установлен. На решение этого вопроса влияют: • соматическое состояние ребенка, наличие у него сопутствующих заболеваний, скорость их лечения, достижение либо соматического здоровья, соответствующего ребенку аналогичного возраста, имеющего нормальные параметры анатомо-физиологического развития — массы тела, уровня гемоглобина, психомоторного развития, либо стойкой ремиссии при сопутствующих заболевани- ях. Опыт показывает, что для решения этих задач педиатр и другие специалисты, занимающиеся подготовкой такого ребенка к плановому хирургическому лечению, затрачивают не менее 3— 4 мес;
В настоящее время имеется четко выраженная тенденция к раннему проведению пластики верхней губы. Такой подход сокращает период дезадаптации ребенка, снижает или устраняет «груз» инвалидности, создает равные условия во всех сферах дальнейшей жизни ребенка, что очень важно. Любой вариант пластики верхней губы относится к сложнейшим реконструктивно-восстановительным операциям, требующим специальной подготовки хирурга, обеспечения соответствующего анестезиологического пособия и послеоперационного ухода. Эти операции целесообразно проводить только в условиях специализированных детских челюстно-ли-цевых стационаров. Существует также мнение о проведении ранних, щадящих операций в объеме первичной хейлори-нопластики и первичной ринохей-лопластики, сочетающейся с гна-топластикой (Б.Н. Давыдов), пери-остопластикой (Л.В. Агеева). По данным этих авторов, в последующем значительно сокращается число детей, нуждающихся в проведении вторичной ринохейлопластики. Следовательно, тенденция настоящего времени может быть определена как расширение объема оперативного вмешательства, выполнение его щадящим способом и в раннем возрасте. Любой вариант реконструктивно-восстановительной операции на верхней губе при любом варианте расщелины может проводиться с рождения ребенка, но вмешательство должно быть обосновано специальными показаниями (чаще это социальные показания). Начиная с 3—6 мес и до конца первого года жизни хейлопластика должна быть выполнена в полном объеме. Многие авторы считают оптимальным возраст 5—6 мес. Все виды пластики губы выполняются в один этап. Есть точка зрения (Л.К. Губина), что предшествовать хейлопластике должна губная адгезия, которая положительно влияет на расположение расщепленной альвеолярной части верхней челюсти, создает лучшие условия вскармливания ребенка. Губная адгезия проводится на первом месяце жизни, а основная операция также в возрасте после 3—6 мес первого года жизни ребенка. Противопоказаниями к ранней пластике губы у ребенка служат со- путствующие врожденные пороки развития, родовая травма, постна-тальная энцефалопатия, анемия, гипотрофия. В этих случаях хейло-пластику выполняют позднее — при достижении ремиссии. Результаты операций у новорожденных хуже, чем после пластики губы, проведенной в более позднем возрасте. Оптимальным для пластики губы является возраст после 3—6 мес. Пластика верхней губы при односторонней расщелине (см. рис. 9.5). Для восстановления правильной анатомической формы и полноценной функции губы необходимо: 1) устранить расщелину; 2) удлинить верхнюю губу; 3) исправить форму носа. Методы пластики губы, которыми пользуются хирурги-стоматологи, можно разделить на три группы в зависимости от формы разрезов на коже губы. К первой группе относятся так называемые линейные методы Евдокимова, Лимберга, Милларда. Эти методы различаются способом формирования преддверия носа при полных расщелинах губы. Преимуществом линейного метода является эстетичность линии рубца, совпадающей с границей фильтрума. Однако указанные методы не всегда позволяют получить достаточное удлинение губы, необходимое при широких полных расщелинах. Более часто из линейных методов используют метод Милларда. Во вторую группу объединены предложенные Теннисоном (1952) и Л.В. Обуховой (1955) методы, в основу которых положено перемещение на коже нижней трети губы треугольных кожных лоскутов с различной величиной углов (схема 9.3). Они позволяют удлинить губу, восстановить миодинамическое равновесие мышечного слоя верхней губы, сместить в более правильное положение крыло носа, четко планировать операцию. Недостатком является необходимость пересече- 1AS |
