дпддп. Лекция_№48_ПМ_02_Участие_медсестры_в_подготовке_и_проведении_доп. Лекция 48. Участие медсестры в подготовке и проведении дополнительных методах обследования при патологии органов пищеварения
 Скачать 0.96 Mb. Скачать 0.96 Mb.
|
|
2.2. Исследование сыворотки крови с помощью «ГастроПанели» «ГастроПанель» - это набор определенных лабораторных тестов, которые позволяют выявить наличие атрофии СОЖ, оценить риск развития рака желудка и язвенной болезни, определить инфекцию НР. В состав данной панели входят: гастрин-17 (G-17) пепсиноген-I (PGI) пепсиноген-II (PGII) специфические антитела - иммуноглобулины класса G (IgG) к Helicobacter pylori Эти показатели определяются с помощью технологии иммуноферментного анализа (ИФА). Гастрин-17 вырабатывается G-клетками антрального отдела желудка, и при атрофии в этом отделе уровень гастрина снижается. В случае атрофического гастрита тела желудка при отсутствии атрофии в антруме содержание гастрина-17 возрастает в связи с включением механизма отрицательной обратной связи регуляции кислотопродукции через гастрин. При атрофии тела желудка снижается уровень сывороточного пепсиногена-I, который продуцируется главными клетками тела желудка. Пепсиноген-II вырабатывается во всех отделах желудка и в ДПК, и при атрофическом гастрите тела желудка снижается соотношение пепсиноген-I/пепсиноген-II. Повышение уровня антител IgG к Helicobacter pylori более 42 ЕIU (EIU - иммуноферментные единицы) свидетельствует о наличии хеликобактерной инфекции. 2.3. Методы исследования всасывательной функции тонкой кишки: тест с Д-ксилозой: Д-ксилоза - это углевод (моносахарид группы пентоз), который всасывается через неповрежденную слизистую оболочку тонкой кишки, попадает в кровоток и выводится почками. При нормальном всасывании после приема внутрь 25 г Д-ксилозы (растворенной в 250-500 мл воды) выделение углевода с мочой должно составлять не менее 5 г в течение 5 часов. При мальабсорбции практически вся принятая Д-ксилоза выделяется с калом и в моче не определяется. Параллельно через 90 минут после приема Д-ксилозы определяют ее уровень в крови. При нормальном всасывании в кишечнике через 90 минут в сыворотке крови определяется не менее 2 ммоль/ л. нагрузочные тесты с дисахаридами используют для диагностики дисахаридазной недостаточности и оценки всасывания дисахаридов - нагрузочные пробы с сахарозой, лактозой или мальтозой (50 г углевода принимают внутрь) с определением уровня глюкозы в крови через каждые 15, 30 и 60 минут после нагрузки. Отсутствие повышения глюкозы в крови или незначительное ее повышение в течение первого часа свидетельствует о нарушении расщепления и всасывания соответствующих углеводов, т.е. о дефиците соответствующих дисахаридаз. тест по Ван-де-Камеру используется для оценки всасывания жиров: предварительно пациенту дается пищевая нагрузка, содержащая 100 г жира, далее собирают кал в течение 72 часов. В норме в кишечнике всасывается 95% принятого жира, в кале остается не более 5%. Если с калом выделяется более 5 % жира, то это свидетельствует о стеаторее и, следовательно, о снижении всасывания жира (панкреатогенная мальдигестия). 2.4. Методы диагностики паразитарной инвазии с помощью иммуноферментного анализа сыворотки крови Лямблиоз (IgM, IgG) Аскаридоз (IgG) Токсокароз (IgG) Описторхоз (IgM, IgG) Эхинококкоз (IgG) Трихинеллез (IgG) Обнаружение специфических антител гельминтов является признаком соответствующей глистной или паразитарной инвазии. 2.5. Метод диагностики рака желудка с помощью онкомаркера сыворотки крови: СА-72-4 - скрининг новообразований желудка, легких, яичников Определение уровня СА-72-4 в крови используется для диагностики рака желудка (специфичность -100%), рака яичника (аденокарцинома), бронхогенного немелкоклеточного рака легкого, мониторинга лечения и контроля течения рака желудка, диагностики рецидивов рака желудка, мониторинга лечения и течения муцинозного рака яичника. Особенно высокая концентрация СА-72-4 в крови определяется при карциноме желудка. 2.6. Определение активности пищеварительных ферментов в кишечном соке и биоптатах слизистой оболочки тонкой кишки: определение активности энтерокиназы, щелочной фосфатазы в кишечном соке определение ферментативной активности лактазы, аминопептидазы, амилазы, липазы и др. в биоптатах слизистой оболочки тонкой кишки Изменение активности пищеварительных ферментов в кишечном соке и биоптатах слизистой оболочки тонкой кишки указывает на отсутствие или недостаточность выработки (врожденного или приобретенного характера) соответствующих кишечных ферментов, обеспечивающих процессы пищеварения в тонкой кишке (например, лактазная недостаточность). 2.7. Методы диагностики целиакии (антитела к глиадину IgA, IgG; антитела к эндомизию IgA; к тканевой трансглутаминазе IgA, IgG) Целиакия - энтеропатия, поражающая тонкую кишку у генетически предрасположенных детей и взрослых, проявляющаяся при употреблении пищи, содержащей глютен (группа белков пшеницы, ржи и ячменя). Известна также под названием брюшная спру, глютенчувствительная энтеропатия или нетропическая спру. 2.8. Методы диагностики инфекции Нelicobacter pylori Классификация методов выявления инфекции Нelicobacter pylori представлена в таблице. Таблица 1. Методы выявления инфекции Нelicobacter pylori
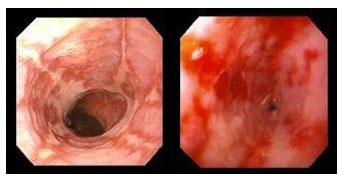
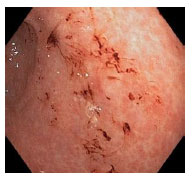
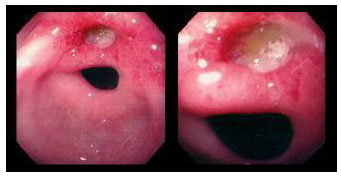
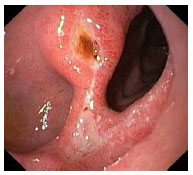
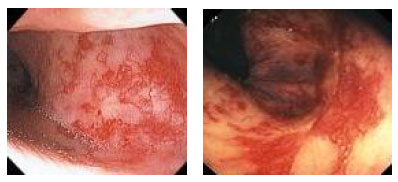
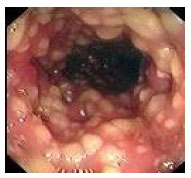
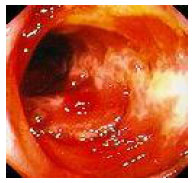
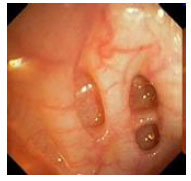
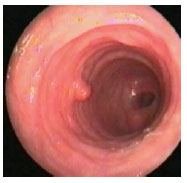
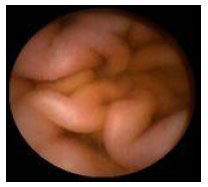
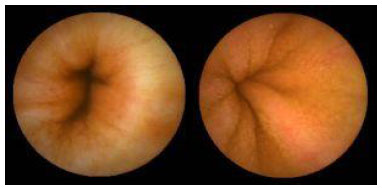
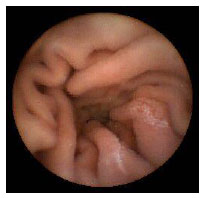
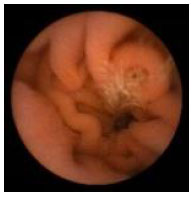
Гистологический метод исследования биоптатов СОЖ-микроскопия окрашенных различными способами (гематоксилин-эозином, по Гимзе, толуидиновым синим, по Вартину-Старри) мазков-отпечатков гастробиоптатов. Этот метод позволяет определить выраженность воспаления СОЖ, наличие атрофии, кишечной метаплазии и наличие (степень обсемененности) НР. Быстрый уреазный тест (Хелпил-тест) - определение HР по уреазной активности микроорганизма в биоптатах СОЖ. Helicobacter pylori продуцирует уреазу, под влиянием которой происходит гидролиз мочевины с образованием иона аммония. При этом увеличивается рН среды, что можно зафиксировать с помощью изменения цвета индикатора. Гастробиоптаты помещают в раствор, содержащий мочевину и индикатор, изменение цвета которого косвенно свидетельствует о наличии HР. Молекулярно-генетический метод исследования биоптатов СОЖ с помощью ПЦР позволяет выделять высокопатогенные и низкопатогенные штаммы HР. Бактериологический метод исследования биоптатов СОЖ: культуральное исследование и определение чувствительности HР к антибиотикам перед терапией первой линии важно проводить в регионах с высокой резистентностью к кларитромицину (более 15-20%), если планируется использовать стандартную трехкомпонентную эрадикационную терапию, одним из компонентов которой является кларитромицин. Бактериологический метод с определением чувствительности к антибиотикам также необходимо применять при неэффективности эрадикационной терапии второй линии. ИФА (особенно с применением моноклональных антител) выявления антигена HР в кале является высокочувствительным и специфическим методом как для первичной диагностики инфекции НР, так и для контроля результата лечения. Серологический метод (ИФА) - определение антител IgG к HР в сыворотке крови - простой и доступный метод первичного скрининга инфекции. Учитывая, что антитела к HР сохраняются в течение многих месяцев после эрадикации микроорганизма, использование серологического метода не рекомендуется для оценки эффективности проведения эрадикационной терапии. Уреазный дыхательный тест – исследование состава выдыхаемого воздуха после приема раствора мочевины, меченной изотопом углерода (13С). При наличие в желудке обследуемого HР мочевина под действием уреазы, продуцируемой бактерией, подвергается гидролизу до NH4+ и HCO3- с последующим образованием из HCO3- углекислого газа, который, попадая в кровоток, затем выделяется через легкие и может быть определен спектрометром в выдыхаемом воздухе. Этот тест может использоваться как для первичной диагностики HР, так и для оценки эффективности эрадикации. МАРКЕРЫ ВИРУСНЫХ ГЕПАТИТОВ Общее представление, диагностическое значение: Определение маркеров вирусных гепатита помогает установить этиологию острого, хронического гепатита, цирроза печени, гепатоцеллюлярной карциномы, а также персистенцию вируса у здоровых людей и перенесенную в прошлом инфекции. Динамическое их исследованию при хронических процессах позволяет осуществить контроль за эффективностью противовирусной терапии. Для выявления антител используют разные модификации иммуноферментного анализа (ИФА), для определения антигенов – РНК, ДНК вирусов и степени виремии – метод полимеразной цепной реакции (ПЦР). 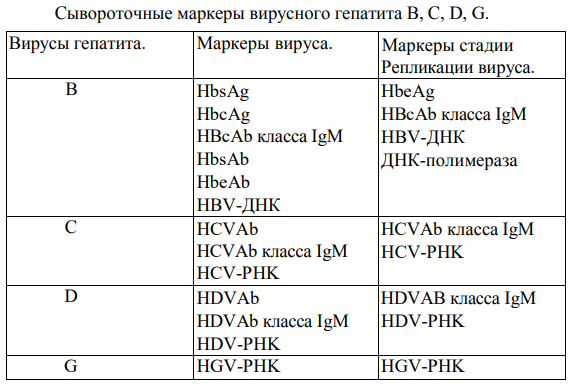 2.Инструментальные методы исследования: рентгенологические, контрастная рентгенография, компьютерная томография, магнитно-резонансная томография, эндоскопические, радиоизотопные и др. 1. Эндоскопические методы исследования 1.1. Фиброэзофагогастродуоденоскопия (ФЭГДС) - метод эндоскопического исследования пищевода, желудка и ДПК путем осмотра их внутренней поверхности с помощью эндоскопа. Возможности метода: оценить состояние слизистой оболочки и выявить признаки воспаления, эрозивно-язвенных поражений, опухолевого роста, признаки дуоденогастрального и гастроэзофагеального рефлюкса провести биопсию слизистой оболочки на наличие HР, атрофии, кишечной метаплазии, дисплазии выявить источник кровотечения, провести остановку кровотечения удаление полипов желудка (полипэктомия) с их гистологическим исследованием На рис. 2-5 представлены варианты поражения слизистой оболочки ЖКТ.
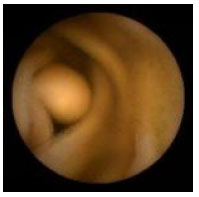
1.2. Ректороманоскопия - метод эндоскопического исследования прямой кишки и дистального отдела сигмовидной кишки путем осмотра их внутренней поверхности с помощью ректороманоскопа, введенного через задний проход (до уровня 20-35 см от заднего прохода). Возможности метода: оценить состояние слизистой оболочки и выявить признаки воспаления, эрозивно-язвенных поражений, опухолевого роста в слизистой оболочке дистальных отделов толстой кишки определить наличие дивертикулов, полипов, расширения геморроидальных вен (рис. 6) в дистальных отделах толстой кишки забор материала (биопсия) для гистологического исследования 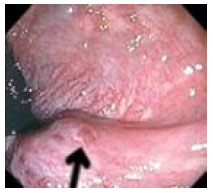 Рис. 6. Ректороманоскопия: внутренний геморрой 1.3. Колоноскопия – метод эндоскопического исследования всех отделов толстой кишки (прямой, сигмовидной, нисходящей, поперечно-ободочной, восходящей) путем осмотра их внутренней поверхности с помощью колоноскопа, введенного через задний проход. Возможности метода: оценить состояние слизистой оболочки и выявить признаки воспаления (рис. 7, 8), эрозивно-язвенных поражений (рис. 9), опухолевого роста в слизистой оболочке всех отделов толстой кишки определить наличие дивертикулов (рис. 10), полипов (рис. 11) во всех отделах толстой кишки, выполнить эндоскопическую полипэктомию забор материала (биопсия) для гистологического исследования
1.4. Энтероскопия - метод эндоскопического исследования тонкой кишки. Тонкая кишка является самым сложным для эндоскопического осмотра отделом желудочно-кишечного тракта. Это связано как с большой протяженностью и подвижностью самой тонкой кишки, так и с тем, что перед и после нее находятся, в свою очередь, другие протяженные отделы ЖКТ (пищевод, желудок, двенадцатиперстная кишка, толстая кишка). Поэтому сложности возникают при введении эндоскопов как через рот, так и через задний проход. Варианты энтероскопии: Еюноскопия - осмотр верхних отделов тонкой кишки с помощью модифицированных фиброгастродуоденоскопов. Илеоскопия - осмотр нижних отделов тонкой кишки с помощью фиброколоноскопа любого типа либо с помощью специального аппарата с широким биопсийным каналом, через который проводится дочерний управляемый эндоскоп («бэбископ»). Интестиноскопия с использованием специальных трансинтестинальных проводников. Самым современным методом энтероскопии является баллонная энтероскопия, которая позволяет визуально обследовать тонкую кишку на всем протяжении, проводить биопсию и лечебные манипуляции (остановку кровотечения). Для проведения процедуры используется телескопическая система из эндоскопа (энтероскопа) и внешней трубки с системой баллонов и помпой, нагнетающей воздух в кишку (рис.14).  Рис. 14. Телескопическая система: внешняя трубка с системой баллонов и помпа, нагнетающая воздух в кишку Баллонная (двухбалонная) энтероскопия проводится только под общим наркозом. Общий принцип проведения двухбалонной энтероскопии показан на рис. 15. 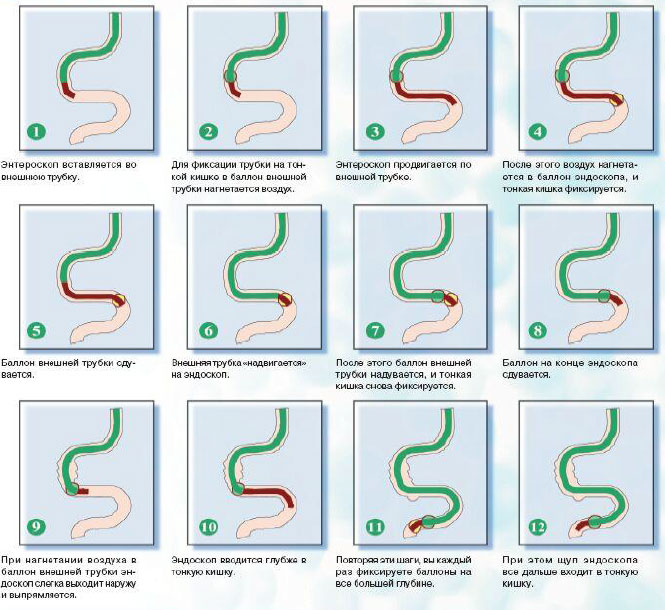 Рис. 15. Принцип проведения двухбалонной энтероскопии Возможности метода: подозрение на тонкокишечные кровотечения (с возможностью эндоскопической остановки кровотечения) подозрение на опухоли тонкой кишки (рис. 16) с возможной биопсией уточнение диагноза при болезни Крона с поражением тонкой кишки множественные полипы в тонком отделе кишечника проведение балонной дилатации стриктур тонкой кишки проведение эндоскопической полипэктомии из тонкой кишки 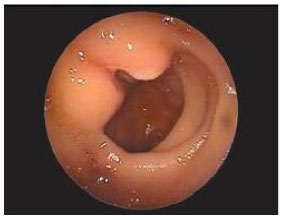 Рис. 16. Энтероскопия: аденома подвздошной кишки 1.5. Капсульная эндоскопия – современный метод исследования тонкой кишки, позволяющий получить видеоизображение слизистой оболочки ДПК, тощей, подвздошной кишки с помощью проглатываемой пациентом капсулы. Капсула (рис. 17) содержит миниатюрную видеокамеру, источники света, аккумуляторную батарею, передающее устройство. После проглатывания продвижение видеокапсулы происходит за счет естественной перистальтики ЖКТ. Видеокапсула фиксирует и передает видеоизображение слизистой оболочки тонкой кишки через специальные датчики на запоминающее устройство, находящееся на удобном поясе, закрепленном на пояснице пациента. Исследование длится в среднем от 5 до 8 часов. После окончания исследования данные с запоминающего устройства переносятся в компьютер для последующего анализа полученной видеоинформации. 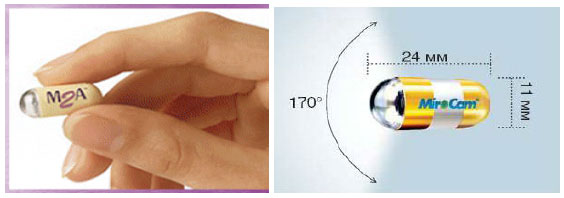 Рис. 17. Внешний вид и размеры капсулы (длина 24-27 мм, ширина - 11 мм, вес - 3,7 гр.) Возможности метода: оценить состояние слизистой оболочки тонкой кишки (признаки воспаления, эрозивно-язвенных поражений, опухолевого роста в слизистой оболочке) установить источник кровотечения Недостатки метода: невозможность проведения биопсии из очага поражения невозможность остановки кровотечения невозможность управления движением капсулы вероятность задержки капсулы в области кишечных стриктур На рис. 18-22 представлены изображения слизистой оболочки тонкой кишки, полученные с помощью капсульной эндоскопии.
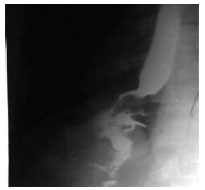
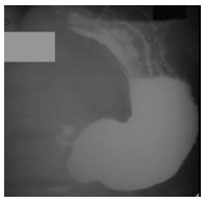
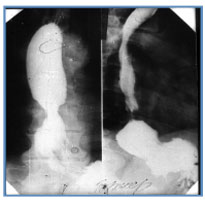
1.6. Хромоскопия (хромоэндоскопия) – метод окрашивания тканей, дополняющий эндоскопические исследования с целью расширения возможностей выявления мелких поражений слизистой оболочки желудочно-кишечного тракта, детализации их протяженности, границ и структурных особенностей (рис. 23). Красители, применяемые для хромоэндоскопии разделяются на: абсорбирующие (абсорбции красителя эпителиальными клетками или проникновение красителя в некротические ткани) реактивные (краситель наносится на поверхность слизистой оболочки и вступает в реакцию с эпителиальными клетками или компонентами секрета: раствор Люголя и Конго красный) контрастные (синие растворы Индиго кармина и Метиленовой сини наиболее подходят для наблюдения за гастроинтестинальной морфологией и изменениями, потому что синий цвет особенно контрастируется с красной слизистой оболочкой) 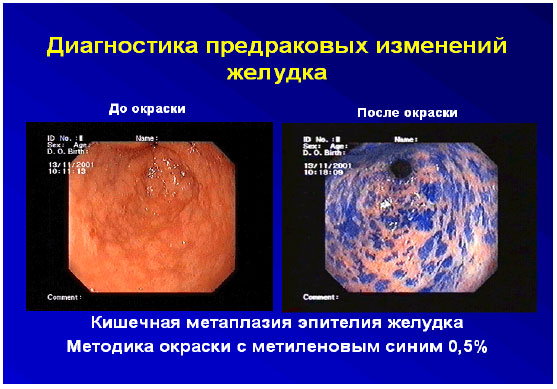 Рис. 23. Хромоэзофагогастроскопия 1.7. Диагностическая лапароскопия – метод осмотра брюшной полости через оптическую систему лапароскопа, введенную через отверстия-проколы в брюшной стенке (рис. 24). Ход лапароскопии контролируется с помощью эндовидеокамеры, транслирующей изображение на монитор с многократным увеличением. В тех случаях, когда клиническая картина заболевания не ясна, а правильный диагноз не может быть установлен другими методами исследования, прибегают именно к лапароскопии. Показания к экстренной диагностической лапароскопии (В. М. Буянов, 1986): подозрение на острый аппендицит, когда невозможно исключить острое гинекологическое или урологическое заболевание подозрение на мезентериальный тромбоз (инфаркт кишечника) подозрение на некроз кишки в случаях самостоятельно вправившейся ущемленной грыжи подозрение на повреждение органов брюшной полости при тупых и проникающих травмах живота подозрение на прободную язву желудка и двенадцатиперстной кишки подозрение на острую кишечную непроходимость подозрение на перитонит или внутрибрюшное кровотечение у больных, находящихся в бессознательном состоянии (шок, кома, мозговой инсульт) 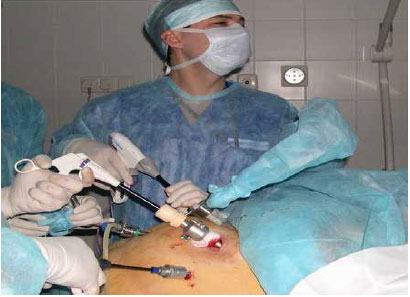 Рис. 24. Лапароскопия 2. Рентгенологические методы исследования 2.1. Рентгеноскопия (рентгенография) пищевода и желудка - рентгенологическое исследование пищевода и желудка при заполнении их рентгеноконтрастной взвесью (прием сульфата бария per os). Возможности метода (рис. 25-27): оценить положение, форму и размеры пищевода и желудка, характер рельефа слизистой оболочки желудка определить контуры и эластичность стенок желудка, эвакуаторную функцию желудка
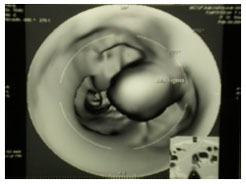
При рентгеноскопии пищевода для диагностики грыжи пищеводного отверстия диафрагмы применяют положение Тренделенбурга (рис. 28): положение лежа на спине под углом 45° с приподнятым по отношению к голове тазом, при котором отмечается затекание контрастного вещества из желудка в пищевод. 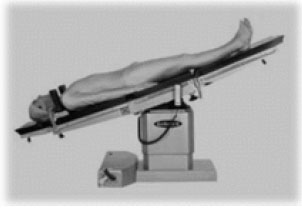 Рис. 28. Положение Тренделенбурга 2.2. Компьютерная томография и мультиспиральная КТ ОБП Возможности метода: диагностика опухолей желудка и кишечника (рис. 29) метастазы рака в регионарные лимфатические узлы наличие свободной жидкости в брюшной полости 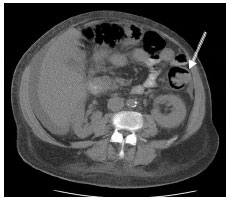 Рис. 29. КТ ОБП (опухоль кишки) Виртуальная колоноскопия - метод исследования толстой кишки без эндоскопа, основанная на мультиспиральной компьютерной томографии (программное обеспечение на основании получаемых с датчиков данных строит трехмерную модель кишки, очень похожую на картину, видимую в обычный фиброколоноскоп (рис. 12)). Подготовка к исследованию - качественное очищение толстой кишки от содержимого (очистительные клизмы, прием «Фортранса» по схеме). Исследование начинается с введения некоторого количества воздуха через прямую кишку посредством стандартного наконечника для клизмы для того, чтобы расправить стенки кишки с целью осмотра внутреннего просвета. Исследование проводится на спине и на животе. Время исследования - 5-10 минут. Возможности метода: оценить форму, расположение толстой кишки, толщину стенки, состояние околокишечных тканей, выявить увеличение внутрибрюшных лимфатических узлов возможность осмотра внутреннего просвета толстой кишки: полипы, опухоли (рис. 13) Преимущества метода: хорошая переносимость процедуры пациентами всех возрастных групп минимальное вмешательство во внутреннюю среду организма возможность осмотра участков, недоступных для эндоскопической колоноскопии высокая информативность по сравнению с ирригоскопией при сопоставимой лучевой нагрузке
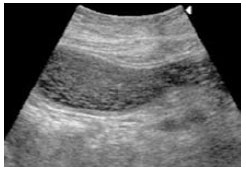
2.3. Обзорная рентгенография ОБП и исследование пассажа бария по кишечнику Возможности метода: исключить стенозы и кишечную непроходимость определить состояние моторной функции тонкой и толстой кишки Обзорная рентгенография ОБП является основным методом диагностики кишечной непроходимости. При этом на рентгенограммах будут видны тени раздутых кишечных петель с уровнями жидкости и газа, так называемые чаши Клойбера, по наличию и расположению которых можно судить о наличии и локализации непроходимости (рис. 30). 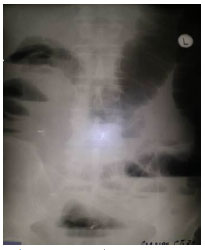 Рис. 30. Чаши Клойбера на обзорной рентгенограмме ОБП при кишечной непроходимости 2.4. Ирригоскопия - рентгенологическое исследование толстой кишки при ретроградном заполнении ее рентгеноконтрастной взвесью при предварительном качественном очищении толстой кишки от содержимого. Возможности метода (рис. 31): оценить положение, размер, форму толстой кишки определить состояние просвета, выраженность гаустр, изменение рельефа слизистой оболочки выявить наличие дивертикулов, стриктур, опухолей в толстой кишке определить моторную функцию толстой кишки 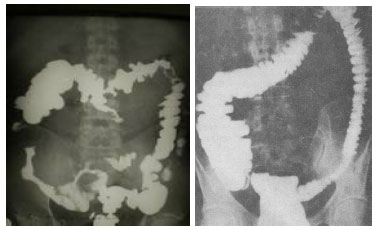 Рис. 31. Ирригоскопия 3. Ультразвуковые методы исследования 3.1. УЗИ желудка, УЗИ ОБП Возможности метода : выявить локальное утолщение (опухоли) стенки желудка, определить протяженность патологического процесса по длиннику желудка, тонус желудка, его моторную функцию определить толщину стенки желудка (болезнь Менетрие, инфильтративные опухоли желудка)
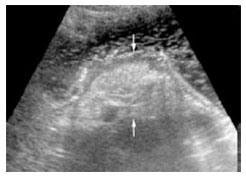
3.2. УЗИ кишечника (эндоректальная ультрасонография) - ультразвуковой метод исследования прямой кишки с использованием ректального ультразвукового датчика. Возможности метода (рис. 34): изучение структуры кишечной стенки и сфинктерного аппарата прямой кишки диагностика повреждений наружного и внутреннего сфинктера заднего прохода, свищей прямой кишки, параректальных кист уточнение глубины прорастания в стенку кишки злокачественных опухолей 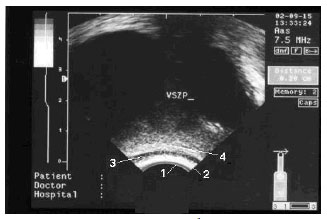 Рис. 34. Эндоректальная ультрасонография: ультразвуковое изображение анального канала без патологических изменений: 1. край датчика; 2. слизистая оболочка; 3. внутренний сфинктер заднего прохода; 4. наружный сфинктер заднего прохода 4. Методы функциональной диагностики 4.1. Исследование кислотообразующей функции желудка (внутрижелудочная рН-метрия) В основе метода внутрижелудочной pH-метрии лежит определение концентрации свободных водородных ионов в просвете желудка. Внутрижелудочная pH-метрия позволяет раздельно изучать процессы, которые происходят в разных зонах желудка: кислотообразование в теле и защелачивание в антральном отделе, возникновение гастроэзофагеальных и дуоденогастральных рефлюксов. Однако следует помнить, что внутрижелудочная pH-метрия не позволяет оценить объем желудочного секрета. Прибор для проведения исследования состоит из регистрирующего блока, рН-метрического зонда с электрохимическими электродами и компьютера для обработки результатов исследования. Количество электродов варьирует от 1 до 5, что дает возможность регистрировать рН одновременно на разных уровнях верхних отделов ЖКТ. Варианты внутрижелудочной рН-метрии: кратковременная суточная (24-часовая) эндоскопическая Кратковременная рН-метрия Важное преимущество этого вида pH-метрии состоит в том, что исследователь сразу получает результаты исследования, которое проводится на аппарате «Гастроскан-5» . При стандартной схеме исследования после введения зонда в желудок в течение 45 минут регистрируется базальный рН, затем проводят стимуляцию желудочной секреции, и рН регистрируют в течение следующих 45 минут. В качестве стимуляторов чаще используют парентеральный стимулятор (пентагастрин или гистамин): при проведении субмаксимальной стимуляции подкожно вводят гистамин - 0,01 мг/кг массы тела пациента при проведении максимальной стимуляции подкожно вводят гистамин - 0,04 мг/кг массы тела пациента Основной задачей кратковременной внутрижелудочной pH-метрии является определение базального уровня кислотности, решение вопроса о наличии или отсутствии соляной кислоты. Высокий рН в теле желудка, который не снижается ниже 3 единиц после проведения максимальной стимуляции, свидетельствует о наличии атрофического гастрита. Высокие цифры рН в антральном отделе желудка (нейтральная или слабощелочная среда) могут быть связаны с возникновением дуоденогастральных рефлюксов. Об этом может свидетельствовать волнообразное повышение рН с последующим возвращением к исходному уровню. Очень важным показателем является оценка соотношения рН в теле желудка (кислотообразующая зона) и его антральном отделе (нейтрaлизующая зона). Значительная разница между рН тела желудка и антрального отдела свидетельствует о сохранности функции пилорических желез. Низкий рН нейтрализующей зоны свидетельствует о том, что продукция щелочного секрета в этом отделе неадекватна образованию соляной кислоты. 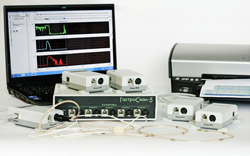 Рис. 35. Гастроскан-5 Суточная (24-часовая) рН-метрия (рис. 36-37) Возможности метода: исследование как секреции, так и моторики верхних отделов ЖКТ – диагностика гастроэзофагеальных и дуоденогастральных рефлюксов длительное (до 24 ч) измерение кислотности одновременно в трех точках желудочно-кишечного тракта у одного пациента (например, дно, тело и антральный отдел желудка) оценить не только скорость наступления эффекта, но и продолжительность действия антисекреторных средств, и, следовательно, подобрать оптимальную дозу и ритм приема препаратов (индивидуальный подбор лекарственной терапии) Суточная pH-метрия проводится с помощью суточного ацидогастромонитора «Гастроскан-24» . Основное показание для pH-метрии пищевода - это выявление гастроэзофагеального рефлюкса. В этом случае регистрируется рН с нижней части пищевода. В нормальных условиях в нижней трети пищевода рН составляет 6,0. При pH-метрическом исследовании под гастроэзофагеальным рефлюксом принято подразумевать эпизоды, при которых рН в пищеводе опускается ниже 4,0. Большое значение имеет продолжительность рефлюксов, которая зависит от клиренса пищевода, т.е. времени, в течение которого содержимое желудка вновь возвращается из пищевода в желудок. Забросы желудочного содержимого могут регистрироваться и в норме, но за одни сутки их должно быть не более 50, а суммарное время, в течение которого рН в пищеводе составляет менее 4,0, не превышает 1 час.  Рис. 36. «Гастроскан-24»  Рис. 37. Гастрокардиомонитор «Гастроскан-ЭКГ» (для суточного мониторинга кислотности верхних отделов ЖКТ и электрокардиограммы) Эндоскопическая рН-метрия Измерение проводится одновременно в нескольких (от 1 до 5) точках желудка при помощи одноэлектродного эндоскопического или многоэлектродного перорального pH-зонда (рис. 38). 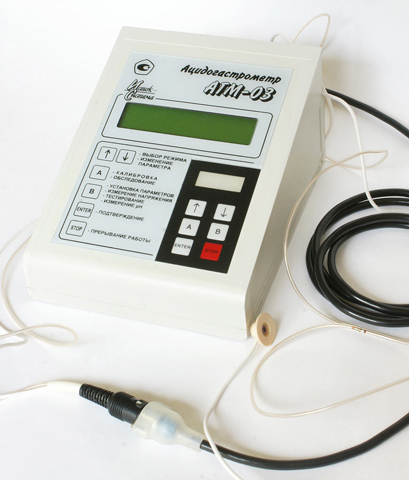 Рис. 38. Прибор для эндоскопической рН-метрии "АГМ-03" 4.2. Исследование желудочной секреции – аспирационно-титрационный метод (фракционное исследование желудочной секреции с помощью тонкого зонда). Методика включает два этапа: Исследование базальной секреции Исследование стимулируемой секреции Исследование базальной секреции: за сутки до исследования отменяют лекарственные препараты, угнетающие желудочную секрецию, и после 12-14-часового голодания утром вводят тонкий желудочный зонд (рис. 39) в антральный отдел желудка. Первую порцию, состоящую из полностью удаленного содержимого желудка, помещают в пробирку – это тощаковая порция. Эту порцию не учитывают при исследовании базальной секреции. Затем каждые 15 минут удаляют желудочный сок. Исследование продолжают в течение часа – таким образом, получают 4 порции, отражающие уровень базальной секреции. Исследование стимулируемой секреции: в настоящее время применяют парентеральные стимуляторы желудочной секреции (гистамин или пентагастрин – синтетический аналог гастрина). Так, после исследования секреции в базальную фазу пациенту вводят подкожно гистамин (0,01 мг/кг массы тела пациента – субмаксимальная стимуляция обкладочных клеток СОЖ или 0,04 мг/кг массы тела пациента – максимальная стимуляция обкладочных клеток СОЖ) или пентагастрин (6 мг/кг массы тела пациента). Затем через каждые 15 минут собирают желудочный сок. Получаемые 4 порции в течение часа составляют объем сока во вторую фазу секреции – фазу стимулируемой секреции.  Рис. 39. Тонкий зонд для фракционного зондирования желудка Физические свойства желудочного сока: нормальный желудочный сок практически бесцветен и не имеет запаха. Желтоватая или зеленоватая его окраска указывает обычно на примесь желчи (дуоденогастральный рефлюкс), а красноватая или коричневатая – о примеси крови (кровотечение). Появление неприятного гнилостного запаха свидетельствует о значительном нарушении эвакуации из желудка (стеноз привратника) и возникающем в связи с этим гнилостном распаде белков. Нормальный желудочный сок содержит лишь небольшое количество слизи. Увеличение примеси слизи свидетельствует о воспалении СОЖ, а появление в полученных порциях еще и остатков пищевых масс – о серьезных нарушениях эвакуации из желудка (стеноз привратника). Показатели желудочной секреции в норме представлены в таблице 3. Таблица 3. Показатели желудочной секреции в норме
Интерпретация результатов исследования 1. Изменение часового напряжения: увеличение количества желудочного сока свидетельствует о гиперсекреции (эрозивный антральный гастрит, язва антрального отдела желудка или ДПК, синдром Золлингера-Эллисона) или о нарушении эвакуации пищи из желудка (стеноз привратника) уменьшение количества желудочного сока свидетельствует о гипосекреции (атрофический пангастрит, рак желудка) или об ускоренной эвакуации пищи из желудка (моторная диарея) 2. Изменение дебит-часа свободной НСl: нормоацидное состояние (normoaciditas) гиперацидное состояние (hyperaciditas) - язва антрального отдела желудка или ДПК, синдром Золлингера-Эллисона гипоацидное состояние (hypoaciditas) - атрофический пангастрит, рак желудка анацидное состояние (anaciditas), или полное отсутствие свободной HCl после максимальной стимуляции пентагастрином или гистамином. 3. Микроскопическое исследование. Выявление лейкоцитов, цилиндрического эпителия и слизи в большом количестве при микроскопии указывает на воспаление СОЖ. При ахлоргидрии (отсутствие свободной соляной кислоты в фазу базальной секреции) кроме слизи можно обнаружить также клетки цилиндрического эпителия. Недостатки аспирационно-титрационного метода, которые ограничивают его применение на практике: удаление желудочного сока нарушает нормальные условия работы желудка, он малофизиологичен |