Физиологическая беременность. АКУШЕРСТВО_Л7. Лекция 7 Сестринская помощь в акушерстве. Физиологическая беременность
 Скачать 82.91 Kb. Скачать 82.91 Kb.
|
|
Третий прием наружного акушерского исследования (3-й прием Леопольда-Левицкого) . Правую руку кладут немного выше лонного сочленения, так, чтобы большой палец находился на одной стороне, а 4 других - на другой стороне нижнего сегмента матки. Медленным и осторожным движением погружают пальцы вглубь и охватывают предлежащую часть. Четвертый прием наружного акушерского исследования (4-й прием Леопольда-Левицкого) Встать справа, лицом к ногам беременной. Ладони обеих рук расположить на нижнем сегменте матки справа и слева, концы пальцев доходят до симфиза. Вытянутыми пальцами осторожно проникают вглубь по направлению к полости таза, уточняя характер предлежащей части плода и ее отношение ко входу в малый таз (производится в родах). После обследования индивидуальную клеенку протирают дезинфицирующим средством, пеленку меняют. Примечание ■ 2-м приемом Леопольда-Левицкого спинка прощупывается в виде равномерной площадки; мелкие части - в виде небольших выступов. По положению спинки судят о позиции, виде. При I позиции - спинка плода обращена к левой стороне матки; при II позиции - к правой стороне матки. При переднем виде спинка обращена кпереди, при заднем виде - кзади. ■ 3-м приемом наружного акушерского исследования голова прощупывается в виде плотной округлой части, имеющей отчетливые контуры, способная к баллотированию. Тазовый конец менее объемный, менее плотный, не способный к баллотированию. При поперечных и косых положениях предлежащая часть не определяется. ■ 4-м приемом наружного акушерского исследования пальцы продвигаются вглубь по направлению к полости таза и скользят по головке вверх. Если пальцы рук соприкасаются - голова над входом в малый таз. Если пальцы располагаются параллельно друг к другу - голова малым сегментом во входе в малый таз. Если пальцы расходятся, а лучезапястные суставы совершают тракцию кнутри - голова большим сегментом во входе в малый таз Аускультацию сердечных тонов плода производят акушерским стетоскопом с широким раструбом, стетофонендоскопом или УЗ-аппаратом, работающим на принципе эффекта Допплера. Сердцебиение плода имеет 3 основные аускультативные характеристики: частоту, ритм, ясность. Сердцебиение плода в норме 120-140 в минуту, ясное, ритмичное Диагностика ранних и поздних сроков беременности. Диагностика ранних сроков беременности включает определение предположительных и вероятных признаков беременности. Предположительные признаки беременности: тошнота и рвота по утрам, изменение вкусовых предпочтений, пигментация по белой линии живота, околососковых кружков, на лице, появление стрий. Раздражительность, плаксивость. К вероятным признакам беременности относят: синюшность влагалища и шейки матки при исследовании в зеркалах; увеличение молочных желёз и выделение из них молозива; отсутствие менструации; иммунологические тесты на беременность; изменения со стороны матки, определяемые при бимануальном исследовании: Признак Скробанского – синюшность влагалища и шейки матки при исследовании в зеркалах. Признак Снегирёва – сокращение матки при исследовании. Признак Пискачека – ассиметрия матки в месте имплантации плодного яйца. Признак Гентера – гребневидное утолщение по передней поверхности матки + чрезмерный перегиб матки кпереди. Признак Губарева-Гаусса – чрезмерная подвижность шейки матки, на тело матки не передающаяся. Признак Горвица-Гегара – размягчение перешейка матки. Достоверные признаки беременности: На ранних сроках к достоверным признакам беременности относят визуализацию плода на УЗИ. Диагностика достоверных признаков беременности включает: определение частей плода в матке при помощи наружного акушерского исследования (приёмов Леопольда-Левицкого), определение ВСДМ и ОЖ, выслушивание с/б плода акушерским стетоскопом, определение шевеления плода: у первородящих – в 20 недель беременности, у повторнородящих – в 18 недель беременности. КТГ плода- нестрессовый тест; эхография плода (УЗИ). Пальпацию проводят в положении женщины на спине на твердой кушетке. Мочевой пузырь и прямая кишка должны быть опорожнены. Физиологические изменения матери во время беременности Изменения в организме беременной отмечаются во всех органах и системах. Внешний облик беременной изменяется. «Гордая осанка и походка» беременной женщины обусловлены смещением центра тяжести туловища, увеличением подвижности суставов таза и ограничением подвижности тазобедренных суставов. У беременной может появиться характерная пигментация кожных покровов лба, щек, подбородка, верхней губы, белой линии живота, сосков и околососковых зон, усугубиться или впервые возникнуть варикозное расширение вен, особенно нижних конечностей. Растяжение тканей передней брюшной стенки, молочных желез, бедер способствует образованию стрий («полос беременных») на животе, молочных железах, бедрах. У некоторых беременных отмечается субфебрильная температура тела. Это продолжается до 16-20-й недели беременности и связано с гормональными колебаниями. Повышение базальной (ректальной) температуры является ранним диагностическим признаком беременности. С продукцией прогестерона в плаценте температура снижается и нормализуется. Существенные изменения происходят в молочных железах. Они значительно увеличиваются в объеме за счет разрастания железистой ткани. Соски также увеличиваются в размерах, происходит пигментация их и околососковых кружков, в области которых выпячиваются ареолярные железы. Во второй половине беременности из молочных протоков может выступать молозиво. Прогрессирующе нарастает масса тела, что обусловлено как ростом плода и матки, так и особенностями метаболических процессов, задержкой жидкости в тканях. Средняя прибавка массы тела за период беременности составляет 10-12 кг, из них 5-6 кг приходится на плодное яйцо (плод, послед, околоплодная жидкость), 1,5-2 кг - на увеличение матки и молочных желез, 3-3,5 кг - на прибавку непосредственно массы тела женщины. Перед родами (за 3-4 дня) масса тела беременной уменьшается на 1,0-1,5 кг в связи с особенностями обменных процессов. Сердечно-сосудистая система Минутный объем сердца увеличивается, особенно после 10-12-й недели беременности, и достигает максимума, повышаясь на 25-45% к 32-39-й неделе. Объем циркулирующей крови (ОЦК) возрастает на 30-50% к 26-32-й неделе. Частота сердечных сокращений (ЧСС) увеличивается до 84-86 в минуту в середине беременности, а при сдавлении нижней полой вены до 90 в минуту и более. АД в первой половине беременности имеет тенденцию к снижению, что может даже стимулировать улучшение течения гипертонической болезни. Во второй половине беременности (особенно после 24-26-й недели) АД имеет тенденцию к повышению, поэтому в данный период проявляются даже скрыто протекающие гипертензивные состояния. Может возникать симптом сдавления нижней полой вены. Увеличение объемов левого предсердия и левого желудочка как в систолу, так и в диастолу приводит к дилатации этих отделов сердца без истинной гипертрофии. Более чем у 30% беременных возникает систолический шум. У беременных гематологические показатели значительно отличаются от таковых у небеременных (табл.). Аутогемодилюция, характерная для всех беременных, обусловливает снижение гематокрита, связанное с уменьшением количества эритроцитов. Нижней границей нормального уровня гемоглобина считается 110 г/л; меньшие показатели характеризуют различную степень анемии. Снижение количества эритроцитов с повышением их агрегации и ригидности приводит к повышению СОЭ, что у беременных не рассматривается как патологический симптом. Повышается при беременности и количество лейкоцитов (нейтрофилов). Изменения свертывающей системы крови у беременных характеризуются тенденцией к увеличению потенциала свертывания и снижению активности антикоагулянтной и фибринолитической систем. Нормальные гематологические показатели во время беременности. 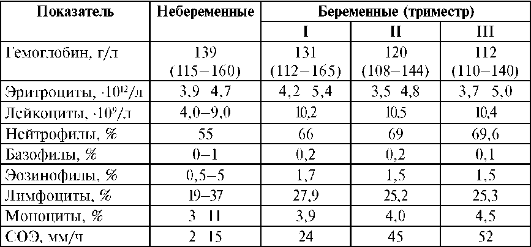 Изменения гемолитических показателей наиболее выражены к концу беременности и являются сигналом для своевременного гемостаза и предотвращения патологических кровопотерь в родах и послеродовом периоде. Система органов дыхания. У 50-65% беременных наблюдаются гипервентиляция и одышка, минутный объем дыхания повышается в 1,3-1,4 раза. Потребление кислорода в течение беременности постоянно возрастает, увеличиваясь к концу беременности до 30-40%, а во время родов - до 150-250% исходной величины, что объясняется высокой потребностью в кислороде плода, плаценты и значительными энергетическими затратами роженицы. Функция почек, печени и желудочно-кишечного тракта. Мочевыводящая система во время беременности претерпевает изменения, связанные с выведением продуктов обмена не только женщины, но и плода. Увеличивается почечный кровоток и повышается гломерулярная фильтрация, достигая максимума к середине беременности (до 40%), затем эти показатели уменьшаются, к концу беременности почти возвращаясь к норме. Отмечается тенденция к протеинурии и глюкозурии, что у некоторых женщин, особенно к концу беременности, приводит к появлению белка и глюкозы в моче. Однако такие явления в комплексе с другими симптомами расцениваются как патология. Уровни креатинина и мочевой кислоты в крови беременных ниже, чем у небеременных. Гормональные (высокий уровень прогестерона) и механические (сдавление мочевых путей растущей маткой) влияния способствуют снижению урокинетики, что предрасполагает к воспалительным процессам мочевыводящих путей. В то же время патоморфологических и гистологических изменений в почках не происходит. Печень во время беременности находится в состоянии высокого функционального напряжения. Отмечаются незначительное ее увеличение в размерах при отсутствии выраженных гистологических изменений, а также уменьшение антитоксической функции. Однако у здоровых женщин при физиологическом течении беременности функционирование печени не нарушается. Происходят изменения функции желудочно-кишечного тракта. У ряда женщин изменяются вкусовые ощущения: возникает отвращение к определенным видам пищи (мясу, жирам), появляются вкусовые прихоти (желание есть глину, мел), повышается (в отдельных случаях снижается) аппетит. В связи с уменьшением желудочной секреции замедляется эвакуаторная способность желудка. Функция кишечника у беременных характеризуется снижением тонуса нижних отделов, что определяет склонность к запору. Обмен веществ. Основной обмен и потребление кислорода повышаются, особенно во второй половине беременности и в родах. Изменения водно-электролитного обмена характеризуются задержкой и повышенным содержанием внутрисосудистой и межклеточной жидкости. У беременных возрастает потребность в усвоении кальция, фосфора, железа и других неорганических веществ. Белковый обмен у беременных отличается от такового у небеременных положительным азотистым балансом (азота выделяется из организма меньше, чем потребляется с пищей). Во время беременности появляются и специфические белки (α-фетопротеины - АФП и др.). Углеводный обмен характеризуется повышением уровня глюкозы в крови и появлением ее в моче (глюкозурия) при перегрузке организма углеводами. Депо для гликогена являются не только печень и мышцы, но также плацента и матка. Во время беременности проявляются скрыто протекающие формы сахарного диабета. В крови увеличивается содержание липидов. Происходит усиленное отложение жира с характерным распределением его в подкожной клетчатке, молочных железах, нижней части живота, бедрах, ягодицах. Липиды расходуются на построение тканей организма матери и плода, а также являются энергетическим материалом. Во время беременности отмечается повышенная потребность в витаминах (А, В, D, С, Е, К, РР). Эндокринная система. Все эндокринные изменения, включая гормональную функцию плаценты, направлены на развитие беременности, правильное течение родового акта и послеродового периода (лактации). Во время беременности увеличивается продукция лютеинизирующего гормона и пролактина в гипофизе, блокирующих созревание новых фолликулов и способствующих развитию желтого тела беременности, а также подготовке молочных желез к лактации. Гипофиз существенно увеличивается в размерах за счет передней доли. В нем возрастает продукция гормонов, которые влияют на процессы интенсивного развития плода и увеличение матки. Уровень окситоцина повышается в конце беременности и с наступлением родов. Продукция эстрогенных соединений и прогестерона только до 12 нед беременности происходит в яичниках, а затем - в фетоплацентарной системе. В первые месяцы беременности отмечается повышение активности щитовидной железы, в последующем она снижается. Функциональная активность надпочечников, особенно корковой части, повышается, возрастает синтез кортикостероидов (кортизола и альдостерона). В поджелудочной железе активируется продукция инсулина. Фетоплацентарная система - новая эндокринная система, функционирующая у беременных. В ней продуцируются стероидные гормоны (эстрогенные соединения, прогестерон), плацентарный лактоген, хориальный гонадотропин, эмбриональный АФП. Эти гормоны поступают в кровь матери и амниотическую жидкость. Они регулируют нормальное течение беременности и развитие плода. По их уровню в крови матери можно оценивать состояние плода и функцию плаценты. Уровень плацентарного лактогена и половых стероидных гормонов во время беременности прогрессирующе возрастает, а перед родами несколько снижается. Пик АФП отмечается на 31-34-й неделе беременности. Продукция плацентарного гонадотропина возрастает до 12 нед беременности. Эстрогенные соединения во время беременности синтезируются гормональным комплексом мать-плацента-плод. Синтез эстрогенных соединений происходит преимущественно (более 90%) в плаценте с участием надпочечников и печени плода и только около 10% - в яичниках матери. Плацентарный лактоген регулирует метаболические процессы в организме матери и плода, обеспечивая его рост и развитие. Иммунная система. Развитие плода обеспечивается слаженной деятельностью как гормонов, которые оказывают иммуномодулирующее влияние, так и факторов супрессорного иммунитета, обеспечивающих локальный иммунологический комфорт. Иммунные процессы сопровождают созревание половых клеток, оплодотворение, имплантацию и дальнейшее развитие эмбриона и плода. Нарушения сложных иммунных взаимоотношений приводят к невынашиванию, гибели эмбриона, а еще ранее - к бесплодию (мужскому и женскому) иммунного генеза. Половые органы. Наружные половые органы разрыхляются, становятся отечными и гиперемированными. Слизистая оболочка преддверия влагалища с начала беременности приобретает цианотичный оттенок. Отмечается расширение вен, которые просматриваются через кожу. Нередко расширение приобретает патологический характер - образуются варикозные узлы, которые выступают наружу и распространяются на нижние конечности. Эти изменения особенно выражены к концу беременности. Влагалище во время беременности несколько расширяется и удлиняется. Слизистая оболочка его разрыхляется, становится вначале цианотичной, а затем сине-багрового цвета. Стенки влагалища отечные и утолщенные. Отделяемое становится более обильным, слизистого характера, молочно-белого или желтоватого цвета, с кислой реакцией. У здоровой беременной влагалище имеет I-II степень чистоты. Матка во время беременности изменяется в большей степени, чем другие органы. Ее размеры увеличиваются в течение беременности по всем параметрам: масса от 50-100 до 1000-1200 г, длина от 6-8 до 38-40 см, переднезадний размер от 2-3 до 23-25 см, поперечный размер от 3-4 до 25-26 см, объем в 500 раз, достигая 2000 см3 и более. Происходят изменения во всех тканях, в кровоснабжении и иннервации матки. Слизистая оболочка матки в связи с различными изменениями превращается в децидуальную (отпадающую) ткань. Из перешейка формируется нижний сегмент, шейка изменяется в наименьшей степени, но становится податливой и способной к значительному растяжению в родах. Тонкие артерии и вены матки превращаются в мощные стволы, которые становятся штопорообразно извилистыми, что позволяет сохранить нормальное кровоснабжение при выраженных изменениях матки во время беременности и сокращении ее мускулатуры в родах. Объем кровообращения в матке во время беременности увеличивается в десятки раз, обеспечивая маточно-плацентарный кровоток, который осуществляется по принципу кровоснабжения жизненно важных органов и сохраняется относительно оптимальным даже при различных стрессах (кровопотери, анемии). Это обеспечивает выживаемость плода в экстремальных ситуациях. Нервные волокна матки гипертрофируются, существенно изменяется рецепторная система. При этом чувствительность матки к различным возбуждающим факторам в процессе развития беременности существенно снижается, а перед родами матка становится легковозбудимой. Высока активность метаболических процессов в матке. Форма и положение матки при беременности изменяются. Матка по мере роста выходит из малого таза в брюшную полость, поднимаясь на 9-м месяце беременности до мечевидного отростка. Форма матки асимметрична за счет выбухания той части, где прикреплена плацента. Перешеек матки превращается в ее нижний сегмент и становится частью плодовместилища, а затем родового канала. Цервикальный канал укорачивается к концу беременности. До начала родов он заполнен слизистой пробкой. Консистенция шейки матки, плотноватая во время беременности, к ее концу размягчается. Связки матки гипертрофируются, а круглые удлиняются в несколько раз в процессе ее роста. Яичники во время беременности увеличиваются в размерах. По мере роста матки они поднимаются вверх и располагаются в брюшной полости. В одном из них развивается желтое тело. Созревание фолликулов прекращается. |
