Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
После гемисекции и ампутации функциональная надежность оставшегося корня или корней невелика, и только при небольшой нагрузке они могут сохраняться в течение нескольких лет. Резекция верхушки корня зуба. Эта операция показана, когда невозможно устранить хронический воспалительный процесс в периодонте консервативными методами лечения, а также в тех случаях, когда канал зуба закрыт застрявшим в нем инородным телом (головка бора, отломок пульпэкстрактора и др.), препятствующим дальнейшему лечению периодонтита. Она также показана при перфорации стенки корня в верхушечном отделе, при недостаточном выполнении канала твердеющим пломбировочным материалом, а также чрезмерном выведении его за верхушку. Показаниями к резекции верхушки корня являются также отсутствие регресса околокорневого патологического очага, наличие свищевого хода после правильно проведенного эндодонтического лечения. В основном производят резекцию верхушки корня резцов и клыка, а также малых коренных зубов на нижней челюсти, реже — на верхней. В последние годы показания к этой операции расширены, и ее производят с успехом в области малых и больших коренных зубов. Клинические и рентгенологические данные важны 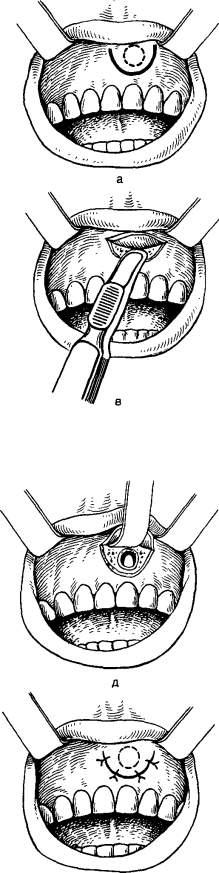 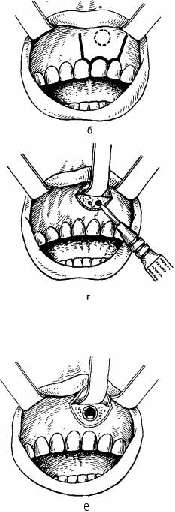 ж Рис. 53. Резекция верхушки корня центрального верхнего резца (этапы операции). а — дугообразный разрез; б — трапециевидный разрез; в — отсепаро-вывание слизисто-надкостничного лоскута; г — трепанация наружной стенки лунки шаровидным бором; д — трепанация стенки лунки, обнаружение верхушки корня зуба и очага поражения; е — резекции верхушки корня зуба, удаление гранулемы; ж — уложение слизисто-надкостничного лоскута на место, наложение узловатых швов. в комбинированном — эндодонтическом лечении и при резекции отдельных корней преимущественно больших коренных зубов. Эта операция не показана при остром или обострении хронического периодонтита, в случаях значительной подвижности зуба при заболеваниях пародонта, а также при разрушении коронки зуба. Подготовка зуба к операции заключается в механической и химической обработке корневого канала и пломбировании его твердеющим пломбировочным материалом. Эффективно использование пасты из окиси цинка с эвгенолом непосредственно перед операцией (во избежание вспышки воспалительного процесса). В связи с тем что верхушка зуба и окружающие ее ткани будут удалены во время оперативного вмешательства, можно не опасаться их повреждения сильнодействующими растворами антисептических веществ и обрабатывать ими корневой канал в день пломбирования. Хорошие результаты дает использование металлических или гуттаперчевых штифтов. Методика операции. Операцию производят под проводниковой и инфильтрационной анестезией. В области наружной поверхности альвеолярного отростка делают дугообразный, линейный, углообразный или трапециевидный разрез с таким расчетом, чтобы при зашивании раны линия разреза не проходила на уровне трепанационного отверстия, а лоскут перекрывал его своими краями (рис 53, а, б). Отделив от кости с помощью распатора слизисто-надкостничный лоскут, его оттягивают по направлению к переходной складке тупым или острым зубным крючком (рис 53, в). Нередко участок передней стенки зубной альвеолы в области хронического околоверхушечного очага бывает изменен. Часто наблюдается порозность наружной компактной пластинки, проявляющаяся в увеличении количества и размеров имеющихся здесь и в обычных условиях мелких отверстий. Иногда наружная стенка лунки бывает узурирована, а околоверхушечный очаг в области образовавшегося костного дефекта спаян с надкостницей. На этом участке отделять слизисто-надкостничный лоскут следует с помощью скальпеля, осторожно рассекая спаянные ткани. Трепанацию наружной стенки зубной альвеолы производят крупными шаровидными, а также фиссурными борами (рис. 53, г). Ими же расширяют до необходимых размеров имеющуюся в некоторых случаях узуру стенки зубной альвеолы. Можно переднюю стенку трепанировать и удалить в необходимых пределах плоским долотом, снимая тонкими слоями ткань до обнажения передней поверхности верхушечной части корня, после чего расширяют отверстие в стенке альвеолярного отростка с помощью желобоватого долота (рис. 54, д). Обнажив таким путем окруженную грануляционной тканью верхушку корня, приступают к его удалению. Корневую верхушку следует спиливать фиссурным бором или торцовой фрезой Рис. 54. Ретроградное пломбирование амальгамой верхнего отдела корневого канала во время операции резекции верхушки корня. а — спиливание верхушки корня фиссурным бором; б — обработка культи корня фрезой; в — пломбирование амальгамой расширенного участка корневого канала; г — верхний отдел корневого канала запломбирован, наложены швы. (рис. 53, е). Нежелательно отсечение верхушки корня долотом, так как нередко бывают косые отломы участков корня зуба. Отделенную верхушку корня вместе с гранулемой удаляют ложкой или пинцетом или после удаления верхушки зуба выскабливают из полости грануляции и участки размягченной кости. Если при этом обнаруживается, что культя корня немного выступает в просвет полости и препятствует тщательному выскабливанию расположенного позади него участка кости, то ее сглаживают фрезой или крупным шаровидным бором, одновременно обрабатывая ими края костной раны. Слизисто-надкостничный лоскут укладывают на место и фиксируют узловатыми швами (рис 53, ж). Иногда во время операции при осмотре поперечного среза культи корня обнаруживают, что в канале зуба нет пломбировочного материала, или заранее устанавливают невозможность пломбирования канала из-за нахождения в нем металлического штифта, застрявшего кусочка бора и др. В таких случаях после удаления верхушки корня (рис. 54, а) пломбируют канал зуба ретроградно. Для этого, сошли-фовав фрезой (рис. 54, б) несколько наискось культю корня, небольшим шаровидным бором расширяют просвет канала, затем обратно-конусовидным бором формируют в культе полость, выполняют ее серебряной амальгамой, вводя небольшими порциями и конденсируя инструментом, тут же удаляя ее избытки (рис 54, в). При кровоточивости стенок костной раны осторожно промокают кровь марлевым шариком или заполняют кровоостанавливающей губкой, тщательно следя за тем, чтобы амальгама не попала на поверхность кости, так как это осложняет заживление раны. В тех случаях, когда обильное выделение экссудата из канала зуба препятствует его пломбированию, рекомендуют трепанировать стенку зубной альвеолы, резецировать верхушку корня, а затем, плотно затампонировав костную рану, закончить обработку канала и запломбировать его цементом, металлическим или гуттаперчевым штифтом с цементом. После этого, убедившись путем осмотра культи корня в хорошем выполнении просвета канала пломбировочным материалом, кладут на место слизисто-надкостничный лоскут и по линии разреза накладывают 3—4 узловых шва из кетгута или полиамидной нити (рис. 54, г). Иногда костную рану перед наложением швов промывают раствором перекиси водорода, а затем припудривают стрептоцидом, промывают стафилококковым или стрептококковым бактериофагом или сочетают последнее с введением антистафилококковой плазмы. Хорошие результаты дает введение в костную полость гидроксил-апатита, трикальцийфосфата и других биоматериалов, повышающих остеогенез. Во избежание образования послеоперационной гематомы больному накладывают на губу, соответственно области операции, пузырь со льдом на 2—3 ч и давящую повязку на 10—12 ч. Для устранения послеоперационных болей рекомендуются анальгин, амидопирин, фенацетин в чистом виде или в смеси с кофеином и фенобарбиталом, беналгин, раствор хлорида кальция. Имеется ряд особенностей при операции резекции верхушки корня у отдельных зубов. Так, при резекции верхушек корней нижних малых коренных зубов следует разрез производить выше (на уровне середины корня зуба), чтобы не повредить сосудисто-нервный пучок, выходящий из подбородочного отверстия. При резекции клыков на верхней и нижней челюсти разрез делают ниже и соответственно выше десневой борозды во избежание ранения развитой сети сосудов, расположенных там. При резекции верхнего первого малого коренного зуба надо до операции знать количество каналов (визуально при пломбировании их по рентгенограмме). Если обнаружился только один, то следует резецировать межкорневую перегородку и далее — второй корень. При резекции первого и особенно второго малого коренного зуба следует помнить о возможности прободения верхнечелюстной пазухи и проталкивания туда грануляционных разрастаний или верхушки зуба. Необходимо также иметь в виду возможность перфорации костной стенки твердого неба. Осложнения. Во время резекции верхушки корня первого, а также второго верхних резцов возможно случайное прободение дна носовой полости, а при вмешательстве в области верхних малых коренных зубов и реже клыка — дна верхнечелюстной пазухи. Чтобы предупредить эти осложнения, на основании рентгеновского снимка надо знать отношение корней зубов к дну носовой или верхнечелюстной пазухи и осторожно удалять грануляционную ткань в верхнем отделе костной раны. При случайном вскрытии полости перфорационное отверстие не зондируют и не тампонируют. Операцию следует закончить по всем правилам, удалив грануляции и ампутировав верхушку корня. Костную рану закрывают, как обычно, слизисто-надкостничным лоскутом и накладывают швы. Во время резекции верхушек корней нижних малых коренных зубов возможно повреждение подбородочного нерва. Для предупреждения этого осложнения нужно отсепаровать слизисто-надкост-ничный лоскут настолько, чтобы стали видны подбородочное отверстие и выходящий из него сосудисто-нервный пучок. После этого костную ткань наружной стенки лунки резецируемого зуба трепанируют выше уровня подбородочного отверстия и, осторожно обходя его, расширяют костную рану; затем отделяют фиссурным бором верхушку корня, удаляют ее, выскабливают грануляции и размягченную кость, после чего зашивают рану. Рекомендуется на 3—4 нед выключить зуб из прикуса. Исход резекции верхушки корня, как правило, хороший; зубы с резецированными верхушками корней сохраняются многие годы, участвуя в жевании и являясь опорой для несъемных протезов. Неудовлетворительные результаты являются следствием нарушения консервативных методов лечения и техники операции. ПЕРИОСТИТ ОСТРЫЙ ГНОЙНЫЙ ПЕРИОСТИТ ЧЕЛЮСТИ Острый гнойный периостит челюсти — острое гнойное воспаление надкостницы альвеолярного отростка или тела челюсти. Чаще поражается надкостница альвеолярного отростка, реже — тела челюстей (85,6%), реже — небной (небный абсцесс) (5%) или подъязычной (9,4%) складки. Чаще процесс развивается на нижней челюсти. Заболевание преимущественно возникает у лиц молодого и среднего возраста (от 16 до 40 лет), чаще у мужчин. На нижней челюсти причиной развития острого гнойного периостита чаще всего являются первые большие коренные зубы, зуб мудрости, реже — вторые большие коренные зубы и вторые малые коренные, первые малые коренные, вторые резцы и одинаково часто — первые резцы и клыки. На верхней челюсти острый гнойный периостит возникает при распространении инфекции от первых больших коренных зубов, первых малых коренных и затем вторых малых коренных зубов. Реже причиной воспалительного процесса являются большие коренные зубы и вторые резцы, далее — первые резцы, клык, зубы мудрости. Этиология. При исследовании гноя в случае острых гнойных периоститов находят смешанную микрофлору, состоящую из стрептококков и стафилококков различных видов, грамположительных и грамотрицательных палочек и нередко гнилостных бактерий. Патогенез. Острый гнойный периостит является осложнением острого или обострения хронического периодонтита, в том числе маргинального. Этот процесс может также возникать при затрудненном прорезывании зубов, нагноении радикулярных кист, воспалении полуретенированных, ретенированных зубов, одонтоме, заболеваниях пародонта, а также осложнять консервативное лечение зубов. Иногда заболевание развивается после травматического удаления зуба или при активации инфекции после этого вмешательства. Общие неблагоприятные факторы — охлаждение, переутомление, стрессовые ситуации — являются фоном для развития воспалительного процесса. При острых и обострившихся хронических периодонтитах гнойный очаг может не иметь возможности опорожниться через канал зуба или десневой карман или отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Инфекция проникает через мелкие отверстия в компактной пластинке альвеолы, по питательным каналам и каналам остеонов. Определенное значение имеют изменения в стенке альвеолы, а именно остеокластическая резорбция. Микроорганизмы могут также распространяться из периодонта в надкостницу по лимфатическим сосудам. Нарушение целости тканей периодонта при остром и обострении хронического периодонтита определяет функциональную недостаточность неспецифических и специфических гуморальных и клеточных реакций для подавления инфекционного воздействия. Антигенное раздражение усиливает сенсибилизацию, нарушается гемодинамика. Поэтому воспаление в надкостнице челюсти как защитная реакция проявляется ярко и характеризуется нормергичес-кой, иногда гиперергической воспалительной реакцией. Вследствие индивидуальных особенностей реакций организма (дисбаланс иммунитета) у отдельных больных отмечаются вялое течение периостита челюсти, а также первично-хроническая форма, отражающие гиперергическую воспалительную реакцию. Патологическая анатомия. При развитии острого процесса в надкостнице макроскопически наблюдаются утолщение ее вследствие отека, разволокнение и частичное отслоение от подлежащей кости. Микроскопически она и прилежащие мягкие ткани инфильтрированы лейкоцитами, имеются сосудистые изменения: полнокровие сосудов, стаз и участки кровоизлияний в отдельных местах. Инфильтраты из кругло- и плазмоклеточных элементов располагаются вокруг сосудов надкостницы. Наряду с этим наблюдается фибриноидное набухание (гомогенизация) волокон соединительной ткани и стенок сосудов. Внутренний слой надкостницы быстро расплавляется под отслоенной надкостницей, между ней и костью скапливается серозно-гнойный экссудат, содержащий много нейтро-фильных лейкоцитов. В серозном экссудате вокруг микроорганизмов образуются скопления лейкоцитов — возникают микроабсцессы. Эти очаги сливаются между собой, образуя значительную массу гнойного экссудата, который еще больше отслаивает надкостницу (рис 55). В результате омертвения участка периоста и последующего его расплавления нарушается целость отслоенной от кости воспаленной Рис. 55. Острый гнойный периостит челюсти. Утолщенная, отслоенная надкостница с гнойным содержимым под ней. Микрофотография. надкостницы и гнойные массы прорываются под слизистую оболочку преддверия рта. В окружности места прободения периоста нередко сосуды заполнены гнойными тромбами с частично разрушенными стенками. Но на 5—6-й день обычно гнойник прорывается через слизистую оболочку в полость рта. В некоторых случаях как отражение интенсивности и остроты процесса может наблюдаться пазушное рассасывание костной ткани. Вследствие резорбции костной ткани, расширения мозговых полостей и питательных каналов происходит истончение кортикального слоя челюсти и даже образование в ней дефектов. Это способствует распространению лейкоцитов в костную ткань. Одновременно костный мозг выглядит отечным, в отдельных участках костномозговых полостей наблюдается лейкоцитарная инфильтрация. Иногда при значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Возникает вторичный кортикальный остеомиелит челюсти. При таком процессе наблюдается массивная инфильтрация лейкоцитами волокнистых структур расширенных костномозговых полостей (Г. А. Васильев). По периферии поднадкостничного гнойника наблюдается периостальное новообразование кости. Обычно эти изменения наблюдаются у детей, подростков, молодых здоровых людей. Эти морфологические изменения трактуются как хронический периостит (остит) челюсти (Я. М. Биберман, А. Г. Шаргородский). Клиническая картина острого гнойного периостита челюсти может быть разнообразной и зависит от этиологических, патогенетических факторов, локализации и протяженности воспалительного процесса. Чаще поражается надкостница с вестибулярной поверхности челюстей. В таких случаях наблюдаются жалобы на боли, припухлость мягких тканей лица, нарушение общего самочувствия, повышение температуры тела. Вначале боли и припухлость небольшие, затем быстро, на протяжении 2—3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва: в ухо, висок, глаз. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. Могут наблюдаться общие жалобы на головную боль, недомогание, плохой сон. Больной нередко отмечает, что вначале появились боли в области зуба, а через 1—3 дня припухли мягкие ткани. При возникновении припухлости на лице боль в зубе значительно уменьшилась. Общее состояние при остром гнойном периостите удовлетворительное, у отдельных больных при поражении надкостницы альвеолярного отростка и тела челюсти — средней тяжести. Температура тела повышена в пределах 37,5—38°С, но иногда она достигает 38,5—39°С В результате возникающей интоксикации наблюдаются общая слабость, разбитость, потеря аппетита, бессонница, связанная со значительными болями. |
