МЕТОДИЧКА Муковисцидоз. Современные достижения и проблемы. Методические рекомендации. 2001г.. МЕТОДИЧКА Муковисцидоз. Современные достижения и проблемы. Метод. Методические рекомендации Н. И. Капранов, Шабалова Л. А., Каширская Н. Ю., Воронкова А. Ю., Блистинова З. А., Лубская Т. В., Осипова И. А., Капранов А. Н
 Скачать 0.6 Mb. Скачать 0.6 Mb.
|
|
5. Диагностика Необходимость ранней диагностики муковисцидоза определяется следующим:
Диагноз муковисцидоза, как правило, устанавливается на основании типичных клинических проявлений заболевания и подтверж дается высоким уровнем натрия и хлора в секрете потовых желез (потовая проба). Учитывая серьезность последствий, такой диагноз следует считать окончательным только на основании соответствующих достоверных доказательств. У большинства здоровых детей концентрации натрия и хлора в секрете потовых желез не превышают 40 ммоль/л, а в некоторых случаях не достигают и 20 ммоль /л. Если этот показатель принимает значения между 40 ммоль /л и 60 ммоль /л, потовую пробу следует повторить. При получении аналогичных по вторных результатов постановка окончательного диагноза требует тщательного анализа всех клинических признаков у данного пациента. Хотя у большинства детей, больных муковисцидозом, концентрация хлора оказывается выше 80 ммоль /л, диагностическими считаются значения, превышающие 60 ммоль /л. У больных зрелого возраста с относительно легкими клиническими проявлениями диагноз МВ устанавливается на основании повышенного содержания электролитов в секрете потовых желез, подтвержденного серией повторных потовых проб, с учетом основных признаков заболевания, таких как назальный полипоз, рецидивирующий панкреатит, азооспермия, снижение фертильности у женщин, дефицит электролитов и цирроз печени. В последнее время становится все более доступным генетический анализ, позволяющий во многом решить проблему диагностики муковисцидоза. 5.1. Потовая проба Стандартная методика (метод по Гибсону-Куку) предусматривает использование количественного ионофореза пилокарпина: с помощью слабого электрического тока препарат вводится в кожу и стимулирует потовые железы. Собранный пот взвешивается, затем определяют концентрацию ионов натрия и хлора. При соблюдении необходимых условий данный тест позволяет получить очень точные результаты. Ошибки в результатах обычно связаны с различными техническими погрешностями - неаккуратностью при сборе и транспортировке пота, очистке кожных покровов, взвешивании и определении концентрации электролитов. Ошибки в результатах чаще всего возникают в лабораториях, редко проводящих анализ потовых проб. Поэтому для подтверждения или исключения диагноза МВ следует направлять пациента в медицинские центры, в которых накоплен достаточно большой опыт проведения таких анализов. Для выполнения теста необходимо собрать минимум 100 мг пота. Тест должен выполняться квалифицированным и опытным лаборантом. При положительном ответе потовую пробу следует повторить: для окончательного диагностического заключения требуется 2-3 положительные пробы и достоверные клинические доказательства. Повторное проведение потовой пробы также рекомендуется, если: результаты первого теста сомнительные; результаты первого теста негативные, но клинические проявления позволяют с высокой вероятностью подозревать наличие МВ.
Суть метода состоит в измерении разности потенциалов между электродами, один из которых располагается на поверхности слизистой оболочки носа, а второй на предплечье. В норме пределы разности потенциалов колеблются от -5 mV до -40 mV; у больных МВ эти пределы составляют от -40 mV до -90 mV. Изменение разности назальных потенциалов отражает основной дефект МВТР и является информативным методом диагностики МВ у детей старше 6-7 лет и взрослых. Однако, этот тест обычно доступен только в условиях специализированных клинических центров. В табл. 5 перечислены состояния, в ряде случаев сопровождающиеся повышением содержания хлоридов пота. Следует помнить, что подобные ситуации встречаются крайне редко, а положительная потовая проба является высоко специфичным тестом для диагностики МВ. Ложно негативные результаты: Наиболее частые причины: технические ошибки, тестирование новорожденных в первые дни жизни, детей с безбелковыми отеками (по ликвидации отеков потовая проба становится положительной), гипопротеинемией, а также при лечении антибиотиком Клоксациллин. Таблица 5. Другие состояния, при которых потовая проба может быть положительной
5.2. Генетическое тестирование Генетическое тестирование на все возможные мутации, связанные с МВ, слишком дорого, так как число известных мутаций уже превышает 1000. Частота каждой из этих мутаций варьирует в широких пределах, подчас даже при сравнении соответствующих показателей между странами. Однако, если ни одна из 10 наиболее часто встречающихся в данном регионе мутаций не обнаруживается ни в одной из хромосом пациента вероятность диагноза МВ значительно снижается. 5.3. Неонатальная диагностика Концентрации иммунореактивного трипсина (ИРТ) в крови новорожденных, страдающих МВ, почти в 5-10 раз превосходят уровни ИРТ у здоровых детей этого возраста. Для измерения концентрации ИРТ высушенные пятна крови новорожденных исследуют с помощью радиоиммунного или ферменто-связанного анализа (ELISA или ФСА). Границы между ложно-позитивными и ложно-негативными результатами узкие - < 10%. Если планируемая программа неонатальной диагностики включает определение уровня ИРТ, следует учитывать соотношение стоимость/эффективность подобных мероприятий. Неонатальная диагностика позволяет:
5.4. Тесты на недостаточность функции поджелудочной железы Для диагностики МВ обычно не требуется исследования всех функций поджелудочной железы: все зависит от выраженности клинических признаков, позволяющих подозревать МВ, и результатов потовой пробы. Однако перед назначением замещающей терапии панкреатическими ферментами необходимо провести копрологическое исследование и подтвердить наличие стеатореи. При микроскопическом исследовании в кале больных МВ с недостаточностью функции поджелудочной железы выявляются маслянистые капельки нейтрального жира. Это простое, непрямое исследование функционального состояния поджелудочной железы в случае положительного результата значительно помогает в диагностике МВ. Измерение концентрации фекального трипсина, обычно низкой или нулевой у больных МВ, также может подтвердить панкреатическую недостаточность. Анализ на общее содержание жиров в стуле, выполняемый на материале, собранном в течение трех дней на фоне диеты с известным содержанием жира, не относится к числу необходимых для подтверждения диагноза недостаточности функции поджелудочной железы. Очень низкая или не определяемая концентрация иммунореактивного трипсина (ИРТ) указывает на экзокринную панкреатическую недостаточность, которая у большинства пациентов с МВ отмечается на первом году жизни. Наиболее информативным и доступным на сегодняшний день следует считать тест на определение эластазы-1 в кале, который объективно отражает степень недостаточности экзокринной функции поджелудочной железы и не зависит от проводимой заместительной терапии панкреатическими ферментами. Диагностическое значение непрямого метода определения панкреатической недостаточности "Эластаза - 1 в стуле" у больных муковисцидозом Эластаза-1 (Э-1)- протеолитический фермент поджелудочной железы с молекулярным весом около 28 кДа. При физиологическом состоянии концентрация Э-1 в панкреатическом соке находится между 170 и 360 мкг/мл, что составляет около 6% от всех секретируемых панкреатических ферментов. При прохождении через желудочно-кишечный тракт панкреатическая Э-1 не изменяет своей структуры, поэтому её концентрация в каловых массах истинно отражает экзокринную функцию поджелудочной железы. На основе этого открытия в начале 90-х годов немецкой фирмой ScheBoТ·BioTech был разработан и доказал свою высокую специфичность иммуноферментный метод определения панкреатической Э-1 в стуле и в сыворотке крови для выявления хронического и острого панкреатита. Его показатели очень точно коррелируют с инвазивными тестами (секретин-панкреозиминовый и секретин-церулиновый). В России данная методика до последнего времени практически не применялась. В нашей клинике изучалась специфичность и чувствительность метода определения Э-1 у 128 детей как для выявления панкреатической недостаточности у больных МВ, так и для дигностики МВ. Изучая чувствительность и специфичность метода для выявления панкреатической недостаточности мы сравнили показатели Э-1 больных МВ, с уже доказанной другими методами панкреатической недостаточностью и показателями контрольной группы. У всех детей, контрольной группы концентрация Э-1 оказалась в пределах нормы (более 500 мкг/г стула), что говорит о 100% специфичности теста. В то же время чувствительность выявления панкреатической недостаточности у больных МВ составила 93% (рис.2). Чувствительность метода для постановки диагноза МВ составила 86,6%. Наши результаты совпадают с результатами подобных исследований, проведенных за рубежом. Кроме того, нами была выявлена отрицательная корреляция между концентрацией Э-1 и дозой панкреатических ферментов (единиц липазы/кг массы/сутки), принимаемой больными. Таким образом, измерение концентрации Э-1 в стуле является простым, точным, непрямым и неинвазивным методом выявления панкреатической недостаточности у больных МВ. На уровень Э-1 не влияет проводимая терапия панкреатическими ферментами. Значение уровня Э-1 может помочь в подборе дозы заместительных панкреатических ферментов у больных МВ. Чем ниже показатели Э-1 в стуле, тем выше суточная доза панкреатических ферментов на кг массы. При нормальных значениях Э-1 (>200 мкг/г стула) следует пересмотреть необходимость в назначении панкреатических ферментов. Исследуя показатели Э-1 в динамике у больных МВ с сохранной функцией поджелудочной железы, можно выявить время, когда потребуется назначение панкреатических ферментов. 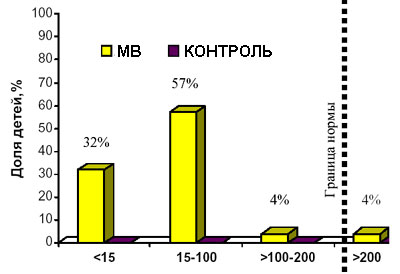 Рис. 2. Распределение больных МВ с пакреатической недостаточностью (n =108) и здоровых детей (n=16) в зависимости от концентрации эластазы 1 в стуле 5.5. Исследование функции внешнего дыхания Исследование функции внешнего дыхания является важным элементом характеристики тяжести бронхолегочного поражения и оценки эффективности проводимой терапии. Диагностическая ценность исследования функции внешнего дыхания (ФВД) возрастает при обследовании детей старше 5-8 лет. При МВ обструкция начинается с мелких бронхов, а затем распространяется на более крупные. Результаты простых тестов на степень обструкции зависят от сотрудничества пациента с врачом, проводящим исследование. Пиковая скорость выдоха (ПСВ) - максимальная скорость потока воздуха во время форсированного выдоха после максимально глубокого вдоха. Этот показатель измеряется с помощью портативного Пикфлоуметра. Нормативные значения составляют > 80% от должных величин с учетом роста и пола. Форсированная жизненная емкость легких (ФЖЕЛ) - суммарный объем воздуха при форсированном максимальном выдохе после максимально глубокого вдоха. Оценивается с помощью спирометра, который обычно значительно превосходит по размерам Пикфлуометр. Однако недавно появились и портативные модели аппарата. По мере прогрессирования хронического бронхолегочного процесса отмечается снижение объема форсированного выдоха за 1 секунду (ОФВ 1 ), кривой жизненной емкости легких и ФЖЕЛ. Снижение указанных показателей на поздних стадиях заболевания связано с разрушением паренхимы легких и нарастанием рестриктивных расстройств. У детей, больных МВ, возможно нарастание бронхиальной лабильности (гиперреактивности бронхов). С помощью методов оценки функции легких можно измерить уровень реакции бронхов на бронходилятаторы и выявить пациентов, у которых применение этих препаратов будет эффективным. 5.6. Пренатальная диагностика муковисцидоза Вероятность рождения больного МВ в семье, где уже есть больные с этим заболеванием, составляет 25% при каждой беременности. В настоящее время в связи с возможностью ДНК-диагностики у конкретного больного МВ и его родителей реальна дородовая диагностика муковисцидоза у плода. Другими словами, "информативным" семьям, желающим иметь ребёнка, практически в 96-100% случаев гарантируется рождение ребенка без МВ. Для этого семье больного МВ (ребенку с МВ, а также обоим родителям) необходимо еще до планирования беременности провести ДНК-диагностику и проконсультироваться у врача-генетика для получения заключения об информативности пренатальной диагностики МВ в данной семье. При возникновении каждой новой беременности семье необходимо сразу же (не позднее 8 недели беременности) обратиться в центр дородовой диагностики, где на строго определённых сроках беременности врач-генетик проводит либо генетическую (8-12 неделя беременности), либо биохимическую (18-20 неделя беременности) диагностику муковисцидоза у плода. В настоящее время многие семьи, имеющие больного муковисцидозом, уже имеют здоровых детей! |
