Методическое пособие по педиатрии ббк. Методическое пособие по педиатрии включает в себя материал, соответствующий требованиям Программы для студентов по Педиатрии
 Скачать 5.78 Mb. Скачать 5.78 Mb.
|
|
Методическое пособие по педиатрии ББК УДК 616-053.2: 616\18-005 Методическое пособие подготовлено: Быковым В.О., Водовозовой Э.В., Душко С.А., Губаревой Г.Н., Кузнецовой И.Г., Кулаковой Е.В., Леденевой Л.Н., Мироновой Э.В., Поповой Т.А. Стременковой И.В, Щетининым Е.В, Методическое пособие написано в соответствии с требованиями «Программы для студентов по «Педиатрии» педиатрических факультетов. В пособии содержатся современные данные об этиологии, патогенезе, клинике, принципах диагностики и лечения важнейших заболеваний и детей младшего и старшего возраста, а также у новорожденных детей. Методическое пособие рассчитано на студентов педиатрического факультета, интернов, клинических ординаторов. Рецензент: Ставропольская государственная медицинская академия, 2010 ПРЕДИСЛОВИЕ В настоящее время для обучения студентов педиатрических факультетов вопросам педиатрии широко используются учебники Н.П. Шабалова «Детские болезни» и «Неонатология». Отдавая должное качеству изложения материала, охвату всех разделов педиатрии, наличию современной информации по этиологии, патогенезу и лечению заболеваний в тоже время необходимо указать и некоторые недостатки указанных учебников, связанных в первую очередь с не всегда обоснованным обилием предлагаемой для освоения информации. Многолетний опыт преподавания студентам педиатрического факультета «детских болезней» свидетельствует о том, что не все разделы существующих учебников по «Педиатрии» и «Неонатологии» одинаково доступны для восприятия студентами. Указанные проблемы настоятельно требуют создания методических пособий для студентов, которые бы не подменяя собой, существующие учебники облегчали бы освоение обучающимися сложных разделов педиатрии. Разработанное сотрудниками Ставропольской медицинской академии методическое пособие по педиатрии включает в себя материал, соответствующий требованиям «Программы для студентов по «Педиатрии» педиатрических факультетов. В первой части пособия представлены заболевания детей младшего и старшего возраста, освещенные с современных позиций и требований консенсусов, национальных программ, руководств и методических указаний, выпущенных в последние годы. Вторая часть методического пособия посвящена вопросам неонатологии. Авторы надеется, что данное пособие будет полезным при обучении студентов педиатрии. ЧАСТЬ I. БОЛЕЗНИ ДЕТЕЙ МЛАДШЕГО И СТАРШЕГО ВОЗРАСТА Глава I. Аномалии конституции ДИАТЕЗЫ (аномалии конституции) являются наиболее спорной проблемой в педиатрии. В последние годы преобладает точка зрения, согласно которой диатезы - это своеобразная «дань традиции». Более того, данное понятие сохранилось только в отечественной педиатрии. За рубежом, в МКБ-10 шифры для данной патологии не предусмотрены. В настоящее время в понятие конституция вкладывается следующий смысл – это совокупность гено- и фенотипических свойств и особенностей (морфологических, биохимических и функциональных) организма, определяющих возможность его защитно-приспособительных реакций, направленных на сохранение гомеостаза, т.е. здоровья. В то же время, здоровье всегда индивидуально и обусловлено, в том числе, и метаболическими особенностями детского организма. Особенности обмена веществ могут быть относительно одинаковыми у разных людей, что позволяет классифицировать их, различать их виды. Это и есть диатезы – или аномалии конституции, т.е. генетически детерминированные особенности обмена веществ (метаболическая индивидуальность), определяющие своеобразие адаптивных реакций организма и предрасполагающие к развитию определенных заболеваний. Известно, что факторы риска формирования многих заболеваний заключаются не только в воздействии окружающей среды, но подчас, в большей мере, в конституциональных особенностях организма. Полагают, что большинство хронических заболеваний имеет в своей основе конституцию больных. В этом смысле диатезы рассматривают как предболезни. Выделение того или иного вида диатеза помогает в разработке рекомендаций по первичной профилактике, возможных в будущем, заболеваний. Т.О. диатез – это предрасположенность, предболезнь, преднедостаточность тех или иных метаболических механизмов. Определить предрасположенность и степень риска возникновения заболевания значительно сложнее, чем поставить диагноз уже развившегося заболевания, даже в случаях его минимальных проявлений. Предрасположенность (диатез) к заболеваниям определяется особенностями структуры и функции одной или нескольких систем организма: иммунной, ЦНС, нервно-гуморальной и т. д. Амплитуда колебания «нормального» функционирования организма очень индивидуальна. Крайние показатели нормы и компенсированные дефекты метаболизма и составляют сущность предрасположенности (диатеза). В тех случаях, когда организм не может обеспечить адаптацию к меняющимся условиям внешней среды, предрасположенность реализуется заболеванием. В настоящее время выделяют около 20 диатезов, объединенных в группы:
В самые последние годы описан энергетический диатез. Педиатры чаще всего сталкиваются с четырьмя диатезами: аллергическим (атопический), экссудативно-катаральным, лимфатико-гипопластическим, нервно-артритическим. Экссудативно-катаральный и аллергический диатезы имеют во многом сходную клиническую картину (оба могут реализоваться как атопический дерматит) и этиологические моменты, но различаются по патогенезу. Профилактику заболеваний, к которым предрасположены некоторые дети можно вести исходя из: 1) выделения групп риска по развитию тех или иных заболеваний, или 2) отнесения таких детей к тому или иному диатезу. В настоящее время все большее распространение получает выделение групп риска (группа здоровья IIА и IIБ) по развитию хронической патологии. Т.О. в настоящее время диатезы являются основанием для отнесения этой категории детей к той или иной группе риска. Профилактика заболеваний, к которым предрасположены дети с диатезами, должна начинаться до рождения ребенка. Еще до беременности необходимо позаботиться о лечении хронической генитальной и экстрагенитальной патологии у будущей матери. Беременная женщина должна соблюдать рациональную диету. Важное значение играет устранение с первого месяца беременности профессиональных вредностей, избыточного пребывания на солнце, прекращение активного и пассивного курения, неблагоприятного воздействия различный излучений, медикаментов. Следует иметь в виду, что пролонгированное естественное вскармливание является важным фактором при предупреждении многих заболеваний. Вопросы питания детей с диатезами являются ключевыми для предотвращения развития таких заболеваний как атопический дерматит, бронхиальная астма, пищевая аллергия. Важное место питание занимает и в предотвращении развитий обменных заболеваний. Существенным моментом предупреждения развития заболеваний является контроль за состоянием окружающей среды. Хорошо известно, что частые инфекционные заболевания, аллергические болезни напрямую связаны с неблагополучием в состоянии окружающей среды. Повышение адаптации организма к неблагоприятным факторам окружающей среды, инфекциям особенно важно для детей с такими диатезами, как лимфатико-гипопластический и экссудативно -катаральный. Укрепление иммунологической реактивности организма таких детей путем закаливания, организации рационального образа жизни, применения адаптагенов, иммуномодуляторов поможет уменьшить частоту инфекционных заболеваний и патологических состояний к которым были предрасположены дети с диатезами. Вопросы к экзамену. Понятие о конституции человека, конституциональных типах, диатезах. Современные направления профилактики развития заболеваний, связанных с диатезами. ЭКССУДАТИВНО-КАТАРАЛЬНЫЙ (псевдоаллергический) ДИАТЕЗ (ЭКД) – своеобразное состояние организма, сопровождающееся наклонностью кожи и слизистых к возникновению инфильтративно-десквамотозных процессов, лимфоидной гиперплазией, лабильностью водно-солевого обмена, особенностями обмена гистамина, белка и углеводов. Эпидемиология. ЭКД встречается у 40-60% детей первого года жизни. Этиология и патогенез. В основе ЭКД лежит наследственная предрасположенность к особенностям обмена веществ, водно-электролитного баланса. Формированию указанных особенностей способствуют: патология беременности, заболевания матери, патология ЦНС у ребенка. В результате формируется своеобразие функций вегетативной нервной системы (ваготония с повышением уровня ацетилхолина), мастоцитарной системы (повышенная либерация медиаторов воспаления), регуляции внутриклеточных функций кальция, своеобразие структуры соединительной ткани и сосудистой стенки. Морфофункциональная незрелость ЖКТ приводит к неполному расщеплению пищи, нарушениям всасывания, гиперпродукции IgE. При ЭКД имеют место многочисленные особенности обменов, которые проявляются: тенденциями к гипопротеинемии, гипергликемии, гиперлипидемии, дисфункции надпочечников (дискортицизм), формированию нестабильности клеточных мембран, снижению барьерной функции кишечника, снижению активности ферментов кишечника, анаэробному типом обмена веществ, неполноценности соединительной ткани, нарушению обмена трансферрина, лабильности водно-электролитного обмена. Патогенез ЭКД в некоторых аспектах похож на механизмы развития атопического дерматита, однако при ЭКД отсутствует иммунологическая стадия, а есть лишь патохимическая и патофизиологическая. Характерны гистаминазные и либераторные нарушения (избыточный синтез гистамина, недостаточная активность гистаминазы), а так же нарушения в обмене циклических нуклеотидов (нарушения синтеза ц-АМФ и ц-ГМФ). 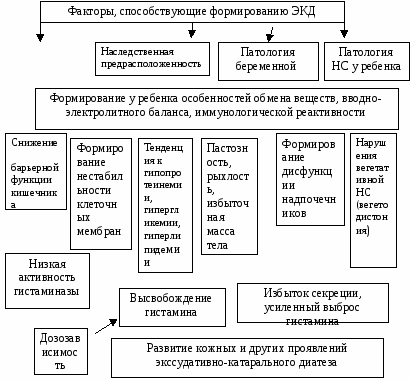 Незрелость ЖКТ Рис. 1.1. Схема патогенеза ЭКД Исследования при ЭКД не требуются. Анамнез, клиника. Начальные появления ЭКД обнаруживаются уже в первые месяцы жизни. Дети с ЭКД имеют избыточную массу тела. Кожа отличается бледно-розовой окраской. При прикладывании к коже кисти руки на ней остаются отпечатки ладоней, свидетельствующие о выраженной лабильности сосудистых реакций. Характерны пастозность (не отеки!) и снижение тургора мягких тканей. Часто возникают опрелости, которые носят упорный характер даже при хорошем уходе за ребенком. Отмечается неравномерная прибавка в массе тела. Периодически возникает поллакиурия и/или склонность к олигурии. Наиболее частыми кожными проявлениями при ЭКД являются: 1) пастозность кожи щек, которая сопровождается легким шелушением; 2) гнейс, молочный струп; 3) преходящая эритема кожи щек, ягодиц. Основной особенностью кожных проявлений считается их обратимость при применении элиминационных мероприятий, гипоаллергенной диеты. К 3-4 годам проявления ЭКД проходят. Несвоевременное и неадекватное проведение у ребенка с ЭКД лечебно-профилактических мероприятий приводит к трансформации ЭКД в атопический дерматит. Диагноз ЭКД устанавливают при наличии характерных клинических проявлений. Лабораторные исследования бывают необходимы для проведения дифференциального диагноза. Дифференциальный диагноз ЭКД проводят в первую очередь с атопическим дерматитом (табл. 1.1). Табл. 1.1. Дифференциальный диагноз экссудативно -катарального диатеза и атопического дерматита
* лихинификация – утолщение и усиление кожного рисунка Лечение, задачи лечения: предупреждение развития атопического дерматита и других аллергических заболеваний. Схема лечения: Обязательное лечение: уход, диета, воспитание. Вспомогательное лечение: антигистаминные препараты, ферменты, витамины, препараты кальция, кетотифен, местное лечение. Показания для госпитализации. Дети с ЭКД наблюдаются амбулаторно. Диета: гипоаллергенная с исключением облигатных аллергенов. Питание детей с ЭКД должно проводиться с учетом следующих положений: а) необходимо обеспечить детям с ЭКД длительное грудное вскармливание (хотя бы до 4-6 месяцев). б) детей со слабой чувствительностью к белкам коровьего молока можно кормить кисломолочными смесями (НаН кисломолочный, Бифилин, ацидофильная смесь Малютка и др.); в) если при исключении из рациона белков коровьего молока сохраняются проявления ЭКД необходимо исключить реакции на глютен (белок злаков). В этом случае следует назначить продукты, не содержащие глютен (каши НаН, Хумана, Хайнц); г) первый прикорм вводят с 5-6 месяцев в виде гипоаллергенных каш промышленного производства. Наименее аллергогенными являются: кукурузная и гречневая каши; д) второй прикорм – овощного пюре (кабачки, патиссоны, капуста, картофель). Объем картофеля не должен превышать в составе овощного пюре 20%. Вначале дают прикорм одного вида овощей, затем его состав постепенно расширяют каждые 3-4 дня; е) мясное пюре начинают вводить в 6-7 месяцев: постная говядина и свинина, конина, белое мясо индейки; ж) третий прикорм – в 7-8 месяцев – второе овощное или овоще-крупяные блюда (кабачки, тыква, гречка); з) требования к обработке продуктов: картофель вымачивают 12-14 часов, крупы – 1-2 часа, мясо дважды проваривают; и) исключают: яйца, копчености, печень, рыбу, икру, морепродукты, сыры острые и плавленые, грибы, орехи, кофе, шоколад, газированные напитки, мед. Медикаментозное лечение. В лечении ЭКД используют антигистаминные препараты: I поколения (супрастин, диазолин, фенкарол, тавегил по 2 мг/кг массы тела в сутки в 3 приёма в течение 10-14 дней); II поколения (зиртек с 6 месяцев 5-10 капель 1 раз в сутки натощак в течение от 14 дней до 6 месяцев) ксизал; эриус, кестин, телфаст с 4-х летнего возраста по 1 таблетке 1 раз в день утром. Антилибераторы, мембраностабилизаторы показаны при упорном течении ЭКД (кетотифен 0,05 мг/кг массы тела в сутки в 2 приёма во время еды); циннаризин – по 12,5 мг 3 раза в день, длительно в течение нескольких месяцев. Местное лечение включает ванны с ромашкой, отрубями, чередой. Показаны индифферентные мази без гормонов (например, нафтолановая). Детям с ЭКД необходимо ограничить необоснованное применение медикаментозных средств. Показан индивидуальный подход к проведению профилактических прививок. Прогноз. При соблюдении требований к питанию, уходу, окружающей среде, проведении адекватных лечебных мероприятий прогноз благоприятный. Вопросы к экзамену. Экссудативно-катаральный диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз. ЛИМФОТИКО-ГИПОПЛАСТИЧЕСКИЙ ДИАТЕЗ (ЛГД) ЛГД – врожденная генерализованная иммунопатия с нарушением одновременно клеточного и гуморального иммунитета и дисфункцией эндокринной системы. При ЛГД отмечается: гиперплазия ретикулярной стромы вилочковой железы и лимфатических узлов, и гипоплазия хромаффинной ткани, ретикулоэпителиального аппарата, аорты, сердца, гладкой мускулатуры, половых желез, а главное – гипофункция надпочечников. Из всех диатезов ЛГД наименее востребованный практическим здравоохранением. С практических позиций большее практическое значение имеет синдром увеличенной вилочковой железы (СУВЖ). Предрасполагающие факторы. По данным Л.В. Володиной к группе риска рождения ребенка с ЛГД относятся женщины, имеющие следующие заболевания:
Эпидемиология. Частота ЛГД изучена недостаточно. Увеличение вилочковой железы II–III степени чаще встречается у детей первого года, а I степени - у детей старше года. Этиология. Причины развития ЛГД мультифакториальные. Чаще всего они обусловлены неблагоприятными воздействиями на плод в периоде эмбрио- и фетогенеза (неблагоприятные воздействие факторов внешней среды, заболевания матери, неблагоприятное течение беременности и родов), что приводит к нарушениям формирования органов иммунной и эндокринной систем. Матери детей с СУВЖ имеют хронические очаги инфекции, аллергические заболевания, эндокринную патологию, отягощенный акушерский анамнез, неблагоприятное течение беременности (гестоз 2-й половины), патологию в родах. В некоторых случаях СУВЖ может быть генетически детерминированным, а также может развиваться при интранатальном поражении плода и в периоде постнатального онтогенеза. Патогенез. Неблагоприятные факторы, воздействующие на плод во время беременности, приводят к формированию нарушений в функционировании гормональной системы. В результате развивается дисфункция гипофиза, щитовидной железы, гипоталамуса (по принципам прямой и обратной связи). У детей с ЛГД выявляется снижение уровня кортизола в крови. Низкому уровню кортизола соответствует низкий уровень АКТГ, что свидетельствует о нарушении регуляции коры надпочечников гипоталамо-гипофизарной системой. Система иммунитета у детей раннего возраста с ЛГД функционирует с большим напряжением, что создает предпосылки для ее быстрого истощения. Иммунная недостаточность при ЛГД характеризуется избыточной пролиферацией и задержкой созревания Т-лимфоцитов в тимусе. У детей с ЛГД как в острый период интеркурентных заболеваний, так и в период реконвалесценции отмечается высокий лимфоцитоз и более низкие показатели IgG, а в период выздоровления и IgA. Также снижено содержание лизоцима, комплемента в сыворотке крови, фагоцитарная активность нейтрофилов. Нарушения в иммунной системе являются одним из факторов формирования повышенной частоты инфекционных заболеваний у ребенка. Исследования. Общий анализ крови и мочи, рентгенография органов грудной клетки, УЗИ вилочковой железы, иммунограмма. Анамнез, клиника. У большинства детей с ЛГД отмечаются округлые формы тела, легкая пастозность тканей, относительно крупные черты лица, гипертелоризм, запавшая переносица, короткая шея, широкая грудная клетка, широкие плечи, широкие ладони и стопы, относительно короткие и широкие пальцы, светлая окраска волос и глаз, слабо развитая мускулатура и сниженная физическая активность. Особенностями роста и развития детей с ЛГД являются асинхронизм развития и созревания, наиболее выраженный на 1-м году жизни. Характерна бледность кожных покровов с мраморным рисунком, повышенная гидрофильность тканей. У многих детей с ЛГД выявляют генерализованную гиперплазию лимфатических узлов и скоплений лимфоидных тканей, гипертрофию миндалин и аденоидов, возникающую при инфекционных заболеваниях, вакцинации, и сохраняющуюся длительно после выздоровления. Ребенок с ЛГД отличается спокойствием, замедленной реакцией на болевые раздражители, снижением возбудимости ЦНС. С возрастом – отсутствуют претензии на лидерство. Отмечается склонность к рецидивирующим (затяжным) или хроническим воспалительным заболеваниям (частые ОРИ, аденоидиты, синуситы, хронические тонзиллиты, длительные субфебрилитеты). У детей раннего возраста с ЛГД отмечается высокая частота атопического дерматита. Со стороны ЦНС чаще встречаются такие синдромы как гипертензионно-гидроцефальный, судорожный, мышечной гипотонии, вегетативно-висцеральных дисфункций. Нередко возникает нарушение терморегуляции вслед за перенесенным инфекционно-воспалительным заболеванием в виде длительного (от 2 нед. до 2-3 мес.) субфебрилитета. Эти дети угрожаемы по развитию аутоиммунных состояний, лимфом, лейкозов, бронхиальной астмы, сахарного диабета. Отмечается высокий риск синдрома внезапной смерти, имеется предрасположенность к туберкулезу. Возможны анафилактоидные реакции на вакцины, некоторые лекарственные средства. Диагноз ЛГД устанавливается на основании особенностей клиники: 1) внешний вид: избыточная полнота, пастозность тканей (не отеки!), бледность кожных покровов, снижение тургора тканей, некоторая гиподинамия и эмоциональная вялость, диспропорции телосложения (короткая шея и туловище, относительно длинные конечности); 2) лимфопролиферативный синдром: лимфополиаденопатия, гиперплазия небных и глоточных миндалин, разрастание аденоидов, тимомегалия; 3) склонность к надпочечниковой недостаточности; 4) сердечно-сосудистый синдром: приглушенность тонов, функциональный систолический шум на сосудах шеи, тенденция к тахикардии, тенденция к снижению АД; 5) аллергические (неатопические) симптомы: артралгии; 6) синдром сдавления жизненно важных органов у детей с тимомегалией: осиплость голоса, низкий тембр, «петушиный крик» при плаче, запрокидывание головы во время сна, шумное дыхание, жесткое дыхание (тимическая астма); 7) гипопластический синдром (редко): гипоплазия половых органов, сердца, аорты, щитовидной и паращитовидных желез, хромаффинной ткани надпочечников. Диагноз СУВЖ основывается на выявлении при рентгенологическом (ультразвуковом) исследовании увеличенной вилочковой железы. Лабораторные исследования В анализах крови отмечается повышение общего количества лимфоцитов; Иммунограмма: снижение уровня Т-лимфоцитов и более высокое содержание В-лимфоцитов. Выявляется более низкий уровень Т-лимфоцитов-супрессоров, что приводит к повышению иммунорегуляторного индекса (CD4/CD8). Функциональная активность В-лимфоцитов ниже показателей у здоровых детей. Уровень IgG часто снижается, содержание IgE - повышается. Дифференциальный диагноз Табл. 1.2. Основные направления дифференциальной диагностики при ЛГД
Лечение, задачи лечения: предупреждение неблагоприятных реакций организма на стрессы, инфекции, оперативные вмешательства; уменьшение частоты инфекционных заболеваний. Схема лечения. Обязательное лечение: диета, режим, адаптогены, витамины. Вспомогательное лечение: иммуномодуляторы, бактериальные лизаты, глюкокортикоиды. Показания для госпитализации: необходимость проведения углубленного обследования. Диета. Борьба за грудное вскармливание. В случае его отсутствия -использование адаптированных кисломолочных или гипоаллергенных смесей («NAN ГА» и «Nutrilon ГА»). Постепенно и осторожно вводятся овощи и фрукты, нежирные сорта мяса, рыбы. Режим. Необходим оптимальный двигательный режим, пребывание на свежем воздухе, массаж. Исключение сильных раздражителей (оральный путь введения медикаментов, применение щадящих процедур и т.д.) Медикаментозное лечение. Иммуномодуляторы (Тактивин - от 6 месяцев до 14 лет препарат назначают подкожно из расчета 2–3 мкг на 1 кг массы тела в течение 7-10 дней; тимоген – интраназально детям до 1 года по 10 мкг, 1-3 лет – по 10-20 мкг, 4-6 лет по 20-30 мкг, 7-14 лет 50 мкг в течение 3-10 дней;). Повторные курсы Тактивина до 4 раз в год. Терапию Тактивином проводят под контролем иммунограммы. Витамины: А курсом 30 дней; В1 курсом 15-30 дней; В5 курсом 10-15 дней; В15 –, курсом 2-3 месяца; С – курсом 15-30 дней; В15 - курсом 2-3 месяца. Профилактика ОРИ также включает: ограничение контактов с больными детьми, курсы виферона (мазь) 2 раза в день в нос в течение 10 дней каждого месяца 3 месяца; имунорикс - детям старше 3 лет: по 400 мг (1 флакон) один раз в сутки вне приема пищи в течение 20 дней и более., аскорбиновая кислота и витамины группы В; эхинацею – детям 1-6 лет по 5-10 капель, 6-12 лет по 10-15 капель, старше 21 лет по 20 капель 3 раза в сутки, продолжительностью не менее 8 недель. Показано применение бактериальных лизатов местного (ИРС-19, имудон) и системного действия (бронхомунал, рибомунил и др.). При проведении плановых оперативных вмешательств у детей с СУВЖ рекомендуют применение малых доз (25 мг) гидрокортизона непосредственно перед оперативным вмешательством. Фитотерапия. Назначают травы и растения, обладающие десенсибилизирующим эффектом: ромашка, тысячелистник, черника, черемша, почки и соцветия березы. С целью стимуляции функций коры надпочечников используют настой листьев черной смородины, корень солодки. Рекомендуются адаптогены: пантокрин - внутрь по 10-15 капель или 1/4-1/2 таблетки 2-3 раза в день, запивая водой, за 20-30 мин до еды или через 3 ч после еды. Курс лечения составляет 3-4 недели, заманиха, левзея, настойка женьшеня по 1 капле на год жизни 3 раза в день 10 дней и др. При тимомегалии: фитотерапия (ромашка, тысячелистник, почки и соцветия березы, черемша, черника, облепиховое масло). При выраженной тимомегалии - короткие курсы глюкокортикоидов. Вакцинопрофилактика у детей с СУВЖ имеет свои особенности. Для детей с увеличенной вилочковой железой I–II степени остаются те же показания и противопоказания, что и для здоровых детей. Однако, учитывая высокую частоту перинатальной энцефалопатии, в т.ч. гипертензионно-гидроцефального синдрома, у этого контингента детей показано назначение диакарба по схеме. Вакцинацию следует проводить на фоне гипоаллергенной диеты и гипосенсибилизирующей терапии за 3 дня до и 3 дня после прививки. Дети с СУВЖ III степени требуют наблюдения и временного медицинского отвода от профилактических прививок сроком на 3–6 месяцев. Этим детям рекомендуется повторное обследование для уточнения размеров вилочковой железы. При уменьшении размеров вилочковой железы в период клинического благополучия показана вакцинация на фоне гипоаллергенной диеты и гипосенсибилизирующей терапии. Вакцинация у детей с СУВЖ разной степени требует рациональной тактики подготовки и проведения с учетом индивидуальных особенностей ребенка. У детей с СУВЖ III степени рекомендуют курс иммунокорригирующей терапии Тактивином. После курса Тактивина реакцию Манту можно делать не ранее, чем через 2 месяца, так как возможен ложноположительный результат. После проведения иммунокорригирующей терапии вакцинация показана не ранее чем через 1-2 месяца после ее окончания. Дети с ЛГД и СУВЖ требуют диспансерного наблюдения иммунолога и эндокринолога. Прогноз при ЛГД определяется особенностями клинических проявления диатеза, степенью иммунологических нарушений, эффективностью лечебно-профилактических мероприятий. Обычно при ЛДГ прогноз благоприятный. Вопросы к экзамену. Лимфатический диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз. НЕРВНО-АРТРИТИЧЕСКИЙ ДИАТЕЗ (НАД) (урекимический или мочекислый диатез) - наследственно обусловленный, энзимодефицитный синдром с нарушением пуринового обмена и повышением синтеза мочевой кислоты. Характерна неустойчивость углеводного и липидного обмена, кетоацидоз, нарушение ацетилирования. Эпидемиология. НАД встречается у 2-5% детей. Этиология НАД связана с наследственно обусловленным дефектом пуринов, нарушениями питания у матерей во время беременности (избыток мяса), и у детей раннего возраста. В наследственном анамнезе выявляется повышение возбудимости ЦНС и нарушение активности энзимов, обеспечивающих метаболизм пуриновых и пиримидиновых оснований и ацетилирующей способности печени: артриты, моче- и желчекаменная болезнь, подагра, СВД, мигрень и др. Патогенез. Гиперурикемия повышает возбудимость ЦНС, усиливает чувствительность стенки сосудов к действию катехоламинов, оказывает диабетогенное действие, способствует камнеобразованию (см. рис. 1.2.). Исследования. Общий анализ крови и мочи, определение уровня мочевой кислоты в крови, исследование показателей КОС. Анамнез клиника. НАД наиболее ярко проявляется в детей в возрасте 6-7 лет. В анамнезе: плохая прибавка в массе тела, неустойчивый стул, снижение аппетита. Часто отмечается белый быстрый дермографизм, тахикардия, субфебрилитет, симпатикотония. Дети с НАД предрасположены к развитию гипотрофии, рвоте, психоневрозам, инфекционно-метаболическому артриту, дисметаболическим нефропатиям, интерстициальному нефриту, сахарному диабету. Нервно-психический синдром: повышенная возбудимость, хорееподобные гиперкинезы, тики, ночные страхи, эмоциональная лабильность, ускоренное развитие психики и речи (дети – вундеркинды); 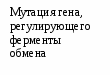 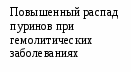   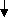 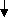 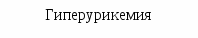 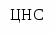                    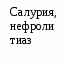  Рис. 1.2. Схема патогенеза НАД Дисметаболический синдром: извращение аппетита, анорексия, медленная прибавка массы тела, «беспричинные» повышения температуры, транзиторные аритмии, приглушенность тонов сердца, симптомы ацетонемических кризов (внезапная, частая, циклическая рвота с развитием обезвоживания, повышением температуры, появлением запаха ацетона), болевые симптомы (боли в животе, дизурические проявления, боли в мышцах разгибателях, мигрени, невралгии, артралгии, реже артриты). Спастический синдром: склонность к повышению артериального давления, бронхоспазмы, головные боли, запоры, кардиалгии. Диагноз. НАД диагностируют по наличию нарушений обмена веществ в анамнезе, выявлению клинических проявлений диатеза. Лабораторные данные. Маркерами НАД являются: уратурия и высокий уровень мочевой кислоты в крови. В общем анализе крови встречается эозинофилия. При исследовании КОС выявляют ацидоз. Дифференциальный диагноз Табл. 1.3. Дифференциальный диагноз нервно-артритического диатеза (основные направления)
Лечение, задачи лечения: нормализация обмена мочевой кислоты, предупреждение негативного влияния мочевой кислоты на внутренние органы. Схема лечения: Обязательное лечение: диета, режим. Вспомогательное лечение: витаминотерапия, седативная терапия, нормализация обмена мочевой кислоты. Показания для госпитализации: ацетонемическая рвота, необходимость углубленного обследования. Диета: а) ограничение в рационе: телятины, птицы, субпродуктов (печень, сердце, мозги, почки, легкие), колбасных изделий, грибов (белые, шампиньоны), рыбных бульонов, студня, щавеля, шпината, ревеня, петрушки, спаржи, цветной капусты, полированного риса, овсяной крупы, соусов, бобов, рыбы, кофе, какао, крепкого чая, пряностей, специй; - обильное щелочное питье, особенно во вторую половину дня (с 1 месяца 1 чайная ложка теплого дегазированного боржоми на кг массы на сутки); - клюква, лимоны; - витамин В6 в утренние часы; - цитратная смесь; б) в период ацетонических кризов рекомендуют: яблочные, арбузные, картофельные и другие разгрузочные дни; в) рекомендуют в диете: молоко, молочные продукты, овощи (кроме запрещенных), фрукты и ягоды, мучные и крупяные изделия, варенье, мед, сахар, сливочное и растительное масла. Режим охранительный: достаточный отдых, ограничение чрезмерных психо-эмоциональных нагрузок, гимнастика, водные процедуры. Седативная терапия (травы: валериана, хвощ, мята, пустырник, при необходимости - медикаментозная терапия). Транквилизаторы (при отсутствии эффекта от фитотерапии) - сибазон, диазепам, седуксен – максимальная суточная доза для детей 10 мг 2-3 раза в день курсом по 10-14 дней. При выраженной гиперурикемии у детей старше 10 лет показаны: этамид – детям школьного возраста по 1/2-1 таблетке 4 раза в сутки, курс лечения 10-12 дней, спустя 5-7 дней курс повторяют, лечение проводят под контролем лабораторных исследований мочи; бутадион – детям до 6 месяцев не назначают, 6-12 месяцев разовая доза 0,01 г, 1-3 лет 0,02 г, 3-4 лет 0,03г., 5-6 лет 0,04 г, 7-9 лет 0,05-0,06 г., 10-14 лет 0,08-0,1 г 3 раза в день во время еды, курс лечения 15-30 дней; аллапуринол –10-20 мг/кг в сутки, принимают внутрь 3 раза в день после еды, запивая большим количеством воды, в течение 2-4 недель; оротовая кислота – внутрь за 1 час до или через 4 часа после еды по 0,25-0,3 г 2-3 раза в день, колхицин – для профилактики 1 мг вечером, курс 3 месяца, применяется у детей старше 12 лет. Прогноз при НАД определяется выраженностью проявлений диатеза, степенью нарушений обмена мочевой кислоты, реакцией ребенка на проведение лечебно-профилактических мероприятий.  Вопросы к экзамену. Нервно-артритический (мочекислый) диатез: этиология, патогенез, проявления, лечебно-профилактические мероприятия, прогноз. |
