Методическое пособие по педиатрии ббк. Методическое пособие по педиатрии включает в себя материал, соответствующий требованиям Программы для студентов по Педиатрии
 Скачать 5.78 Mb. Скачать 5.78 Mb.
|
Таб.1. 23. Этиология внебольничных пневмоний у детей
Внебольничные П у детей в возрасте от 6 месяцев до 6 лет. Основные бактериальные возбудители типичных П: стрептококк пневмонии (более 50%), гемофильная палочка (до 10%). Атипичные П в этом возрасте вызываются микоплазмами (10%) и еще реже – хламидиями. Внебольничные П в возрасте от 7 до 15 лет вызываются как вирусами, так и бактериями. Основными бактериальными возбудителями типичных П являются: пневмококки (40%) и редко - гемофильная палочка и стрептококки. Атипичные П в этом возрасте чаще всего вызываются микоплазмами (20-40%) и редко – хламидиями (7-24%). У детей с иммунодефицитами П вызываются: вирусами (ЦМВ, герпеса и др.), грибами, пневмоцистами. Классификация По этиологии: бактериальная, вирусная, грибковая, паразитарная, хламидийная, микоплазменная, смешанная. По месту инфицирования: внебольничная, внутрибольничная (после 48-72 часов после госпитализации). Также выделяются: Аспирационная (при заболеваниях, сопровождающихся рефлюксом, дисфагией, у больных с нарушением сознания); Вентиляционная – развивается у пациентов на ИВЛ: ранняя – в первые 5 суток и поздняя – после 5 суток ИВЛ; У новорожденных: внутриутробные (которые проявились в первые 72 часа жизни), постнатальные. По клинико-рентгенологическим данным: очаговая пневмония, моно- или полисегментарная, очагово-сливная, долевая (крупозная), интерстициальная). По степени тяжести: средней тяжести и тяжелая. Тяжесть пневмонии определяется выраженностью клинических проявлений и наличием осложнений. Осложнения: легочные: булла, абсцесс, плевриты, пневмоторакс, пиопневмоторакс, абсцесс. Внелегочные осложнения: ДВС-синдром, недостаточность кровообращения, инфекционно-токсический шок. По течению: острое (до 1,5 мес.), затяжное (1,5-6 месяцев). Патогенез. В основе патогенеза П лежит снижение иммунитета, часто развивающееся вследствие вирусных заболеваний. Важную роль играет также нарушение мукоцилиарного клиренса (см. «Бронхиты»). В настоящее время выделяют следующие основные механизмы развития П:
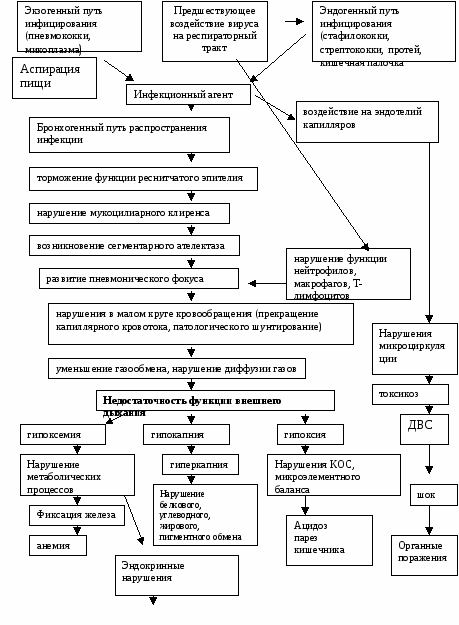 Синдром ССАДГ* Рис. 1.8. Схема патогенез пневмонии * ССАДГ – синдром стимуляции антидиуретического гормона. Факторами, предрасполагающими к микроаспирации являются: - возраст до 6 мес.; - энцефалопатии; - дисфагия (срыгивание, рвота, гастроэзофагеальный рефлюкс); - синдром бронхиальной обструкции; - механизм нарушения защитных барьеров (зонд, интубация, трахеомаляция, повторная рвота при парезе кишечника, тяжелых заболеваниях; - ИВЛ; - развитие критического состояния вследствие основного заболевания; - пороки развития сердца, легких; - нейромышечная блокада. Исследования. Общий анализ крови и мочи, рентгенография органов грудной клетки. По показаниям: посев мокроты на флору, (включая M.pneumoniae, а также U.urealyticum у новорожденных), исследование показателей КОС, определение хламидий в слюне и других биологических жидкостях, спирограмма, экспресс диагностика вирусных антигенов иммунофлюоресцентным методом, определение титра антител к хламидиям, микоплазмам. Исследования амбулаторно, приказ МЗ РФ № 263:общий анализ крови, рентгенография легких. По показаниям: микробиологическое исследование мокроты (включая M.pneumoniae, а также U.urealyticum у новорожденных), серологические исследования на инфекции и вирусы, томография легких. Анамнез, клиника. Примерно у половины детей развитию П предшествует ОРИ. Наиболее характерные признаки П: температура тела более 38 0С в течение 3-х суток и более, одышка, втяжение уступчивых мест грудной клетки, кашель, интоксикация. Фебрильная температура важный признак П. Температура ниже 38 0С с 95% с большой вероятностью свидетельствует против П – кроме атипичных. Отсутствие лихорадки у ребенка старше 6 месяцев ставит под сомнение наличие П. Без применения антибиотиков лихорадка держится более трех дней. Одышка выявляется тем чаще, чем обширнее поражение легких (20-60%). Цианоз очень редкий признак дыхательной недостаточности. Интоксикационный синдром: плохой аппетит, возбуждение или апатия, нарушение сна, плаксивость, бледность, тахикардия. Синдром респираторно-катаральных изменений: насморк, кашель, конъюнктивит и др. Особенности его проявлений зависят от этиологии предшествующей ОРИ (встречается в 40-50% случаев). Аукультативно-перкуторные изменения: изменение перкуторного звука выявляется тем чаще, чем обширнее зона пневмонической инфильтрации (при долевых процессах – в 75%). Ослабленное дыхание, локальное жесткое дыхание, бронхиальное дыхание над зоной инфильтрата – 70%, локальные мелкопузырчатые хрипы – менее 50%, рассеянные влажные хрипы – 25%, рассеянные сухие хрипы – 10%. Внимание! У 20-30% при П отсутствуют локальные перкуторные и аускультативные изменения. Отсутствие у пациента локальных изменений со стороны легких не исключает наличия П. В зависимости от этиологии и клинических проявлений П условно делят на типичные и атипичные. Табл. 1.24. Признаки_типичных_и_атипичных_внебольничных_пневмоний_у_детей_первых_месяцев_жизни'>Признаки типичных и атипичных внебольничных пневмоний у детей первых месяцев жизни (В.К. Таточенко, 2006)
Осложнения (см. «классификация пневмоний»). Особенности клиники П разной этиологии Пневмококковые пневмонии. Крупозная П у детей старшего возраста характеризуется температурой 40 0С и выше, ознобом. Возможен кашель с ржавой мокротой. Нередко наблюдают герпетические высыпания, покраснение щеки на стороне поражения, боли в грудной клетке. Возможно расстройство сознания (бред, страхи). При исследовании легких выявляют локальные перкуторные (укорочение); аускультативные (ослабление дыхание, бронхофония, непостоянные крепитирующие хрипы) изменения. При рентгенологическом исследовании обнаруживают чаще одностороннее, как лобарное, так и очаговые (в т.ч. шаровидные) тени или затемнения 1-2 сегментов. В анализе крови - лейкоцитоз выше 15-20×109/л со сдвигом формулы крови влево, увеличение СОЭ до 20-40 мм/ч и выше. Пневмококковые П у детей младшего возраста протекают при небольшом объеме инфильтрата, с умеренным токсикозом. Часто отсутствует одышка. При массивных инфильтратах в процесс вовлекается плевра (син – и метапневмонические плевриты). Иногда развивается пиопневмоторакс и внутрилегочные тонкостенные полости (буллы). В анализах крови наблюдают лейкоцитоз выше 15-20×109/л со сдвигом формулы крови влево, увеличение СОЭ до 20-40 мм/ч и выше. Стафилококковые пневмонии чаще формируются у детей первых месяцев жизни, а также у больных иммунодефицитами. При внутрибольничном заражении стафилококки вызывают П особенно у детей, получавших пенициллин. Характерно наличие предшествующего ОРИ. При исследовании легких выявляют укорочение перкуторного звука, локальные изменения дыхания, рассеянные влажные и сухие хрипы (признак гнойного бронхита). У таких больных часто развивается выраженный пневмонический токсикоз, одышка, кашель, стонущее дыхание. При плевральной пункции в случаях развития плеврита можно обнаружить сливкообразный гной. При рентгенологическом исследовании вначале выявляется нечетко ограниченный инфильтрат, который быстро увеличивается в размерах; признаки плеврита; воздушные полости (иногда с уровнем жидкости). В анализе крови нередко обнаруживают лейкоцитоз выше 25×109/л, увеличение СОЭ выше 30-40 мм/ч. Стрептококковыми пневмониями болеют дети 2-7 лет. Характерно острое начало, фебрильная температура, токсикоз. При исследовании легких нередко имеет место отсутствие четких перкуторных признаков, малое количество хрипов. Со стороны сердца возможно развитие атриовентрикулярной блокады. При рентгенологическом исследовании выявляют множественные округлые очаги инфильтрации в разных фазах (от инфильтрации до абсцесса), увеличение прикорневых лимфатических узлов; выраженный интерстициальный компонент воспаления (рассеянные небольшие очаги, часто с полостями). Часто выявляют двусторонний плеврит с жидким гноем. В крови можно обнаружить увеличение титров АСЛ – О. Пневмониями, вызванные гемофильной палочкой болеют дети до 5 лет. Для этой этиологии П характерно острое начало, фебрильная температура, токсикоз. При рентгенологическом исследовании выявляют очаги инфильтрации, иногда плевральный выпот геморрагического характера. В анализах крови - нормальное число лейкоцитов и СОЭ. Антибиотики типа пенициллина неэффективны. Микоплазменные пневмонии чаще наблюдают у детей школьного возраста. Характерна сезонность заболеваемости, увеличение числа больных каждые 4-5 лет. В клинической картине характерным является упорный кашель, высокая температура при относительно нетяжелом состоянии. У многих детей имеет место постепенное начало заболевания, скудные катаральные проявления. При исследовании легких выслушиваются рассеянные мелкопузырчатые хрипы, чаще асимметричные. При рентгенологическом исследовании обнаруживается негомогенная инфильтрация обоих легких, часто асимметричная. В анализах крови наблюдают отсутствие лейкоцитоза, нормальное или умеренно повышенное СОЭ. Хламидийные пневмонии характерны для детей первых 6 месяцев жизни. В анамнезе у матери фиксируют выделения из гениталий во время беременности или эрозии. У детей на первом месяце жизни возможны конъюнктивиты. Температура обычно нормальная. Характерен нарастающий кашель (стокато – коклюшеподобный, без реприз). При исследовании легких выявляют одышку без клинических признаков бронхиальной обструкции. При аускультации в легких выслушивают рассеянные влажные хрипы. При рентгенологическом исследовании обнаруживают вздутие и усиление легочного рисунка, множество мелких очажков (напоминает картину милиарного туберкулеза). В анализе крови часто выявляют выраженный лейкоцитоз (выше 20-30×109/л) и эозинофилию (выше 5%). Вирусные пневмонии могут развиться при тяжелой форме гриппа (клиника геморрагического инфаркта легкого), аденовирусной инфекции, РС-инфекции, парагриппе. Клиника этих П трудноотличима от клиники бронхита. Диагноз вирусной П оправдан при выявлении на рентгенограмме негомогенной пневмонической инфильтрации без четких контуров, при отсутствии в крови сдвигов, характерных для бактериальных П. Диагноз. При постановке диагнозаП учитывают: нарушение общего состояния, повышение температуры тела (лихорадка более трех дней), наличие кашля, одышку различной степени выраженности и характерные физикальные проявления (локальные нарушения дыхания и перкуторного звука). Рентгенологическое подтверждение базируется на выявлении очаговых или инфильтративных изменений на рентгенограмме. На этапе верификации диагноза допускается постановка диагноза острой П только по клиническим признакам. Следует помнить, что мелкие (менее 1-2 см в диаметре), разрозненные очаги инфильтрации, как правило, не выявляются при рентгенологическом исследовании легких. При этом придается большое значение изменениям в динамике со стороны крови - ускорение СОЭ, нейтрофильный лейкоцитоз со сдвигом влево. Лабораторные исследования При П наиболее характерными являются следующие гематологические сдвиги: лейкоцитоз выше 10×109/л – выявляют у 50% больных. Высокий лейкоцитоз характерен для деструктивной П, П, вызванной хламидией трахоматис. П с низким числом лейкоцитов наблюдают при выделении микоплазмы и гемофильной палочки. Для П характерна СОЭ выше 20 мм/ч. Отсутствие гематологических изменений не позволяет исключить П. Рентгенологическое исследование. Гомогенная тень (полисегментарная, долевая очаговая) характерна для бактериальных П; тяжистые, негомогенные тени – для атипичных П (микоплазма). По форме пневмонической тени очень трудно судить о ее этиологии. Диссеминированный процесс у грудных детей характерен для хламидиоза или пневмоцистоза; у детей старшего возраста – для стрептококковой этиологии П. Очагово-сливные плотные тени с выбухающей границей характерны для деструктивных П; при наличии вогнутой границы – говорят о наличии ателектатического компонента. Прикорневые затемнения – реакция корней на ОРИ или туберкулезный бронхоаденит. Диагноз «прикорневая пневмония» неправомочен. Рентгенологический контроль показан только при массивных и осложненных П, а также при отсутствии эффекта от лечения. При неосложненных П повторная рентгенограмма выполняется в случаях полного клинического эффекта не ранее чем через 3-4 недели (т.к. рассасывание пневмонического инфильтрата происходит именно в эти сроки). Наличие бронхиальной обструкции с высокой степенью вероятности исключает типичную этиологию П. Эти проявления возможны при атипичных П и внутрибольничном заражении. Важное место в диагностике П принадлежит определению этиологического агента (возбудителя) путем бактериоскопии и посевов мокроты и промывных вод бронхов. Обнаружение бактериального агента из верхних дыхательных путей не обязательно свидетельствует о том, что он является возбудителем П. Начало осмотра: Т0 > 380 > 3 дней и/или одышка и/или втяжение грудной клетки (без обструкции) Нет Нет Асимметрия влажных хрипов Локальные симптомы: укорочение перкуторного звука и/или ослабленное или бронхиальное дыхание и/или локальные хрипы 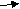 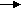 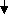  нет Признаки токсикоза     Да Нет Да   ОРВИ Рентгенография или начало лечения Рис. 1.9. Диагностический алгоритм пневмоний (по В.К. Таточенко, 2006 г) Посевы крови на стерильность выявляют возбудителя в 10-20% случаев, а при наличии плеврита в 40%. Посевы мокроты из трахеи полуколичественным методом дают хорошие результаты для пневмококков, но не для гемофильной палочки и стафилококков. Выделение атипичных патогенов из дыхательных путей свидетельствует о наличии инфекции или носительстве, однако, не обязательно говорит о ее роли в развитии П. Нарастание титров АТ к пневмотропным микроорганизмам не имеет диагностического значения из-за феномена поликлональной активации иммунной системы. Для подтверждения роли атипичной флоры имеет значение выявление антител класса IgM, однако, это происходит только на второй-третьей неделе заболевания. В повседневной практике методы этиологической диагностики рекомендуются только при рефрактерных к лечению случаях, а также при внутрибольничном инфицировании. У всех детей с ОРЗ и кашлем классифицируют как имеющие (В.К. Таточенко, 2006):
-учащение дыхания при отсутствии обструкции; -втяжение межреберий в отсутствие обструкции; - стонущее кряхтящее дыхание; - цианоз носогубного треугольника; Признаки токсикоза (больной вид, отказ от еды и питья, сонливость, нарушение сознания, резкая бледность при повышенной температуре).
В тех случаях, когда П развивается на фоне других различных заболеваний легких, сердца, крови, после травм, ранений, отравлений и т.д. устанавливается диагноз вторичной П: инфаркт-пневмонии, гипостатические, застойные П, аспирационные и т.д. |
