Министерство здравоохранения республики
 Скачать 1.92 Mb. Скачать 1.92 Mb.
|
|
Клиническая картина В12-дефицитной анемии складывается из следующих синдромов: - Циркуляторно-гипоксический (анемический): жалобы на слабость, повышенную утомляемость, одышку при физической нагрузке, боли в области сердца, сердцебиение. Об-но: бледность и желтушность кожных покровов, расширение границ сердца влево, тахикардия, систолический шум на верхушке, шум «волчка» на яремных венах. - Гастроэнтерологический: снижение аппетита, отвращение к мясу, боли и жжение на кончике языка, области десен, губ, чувство тяжести в эпигастрии после еды, отрыжку воздухом и съеденной пищей, чередование запоров и поносов, субфибрилитет, иногда боль и жжение в области прямой кишки. Об-но: воспалительно-атрофические изменения слизистой оболочки полости рта, языка, глоссит (гладкий «лакированный или полированный» язык с атрофированными сосочками, потрескавшийся, с участками воспаления ярко-красного цвета, местами с язъязвлением). Увеличение печени, селезенки, синдром мальбсорбции. При исследовании желудочного сока–гистаминоустойчивая ахилия, при эндоскопии атрофия слизистой оболочки желудка. - Неврологический: наблюдается фуникулярный миелоз, поражение задних и боковых столбов спинного мозга, наступает демиелизация, а затем дегенерация нервных волокон в спинном мозге и спиномозговых нервах, вследствие нарушения распада жирных кислот, образование токсичных метилмалоновой и пропионовой кислот, ощущение онемения, «ватные ноги». Поражение задних стволов сопровождается нарушением глубокой, пространственной, вибрационной чувствительности, сенсорной атаксией, затруднением при ходьбе, снижением сухожильных рефлексов, атрофией мышц нижних конечностей, нарушением функции тазовых органов (недержание мочи, кала). Поражение боковых стволов проявляется: нижним спастическим парапарезом с резким повышением сухожильных рефлексов и тонуса мышц нижних конечностей, дисфункцией тазовых органов (задержка мочеиспускания и дефекации), нарушение обоняния, слуха, психическими расстройствами, нарушением функции верхних конечностей. Об-но: нарушение глубокой чувствительности, нижний спастический парапарез, нарушение функции тазовых органов, появление патологических рефлексов. Диагностика В периферической крови: Вышедшие в кровь эритроциты увеличены в размерах (макроциты и мегалоциты), гиперхромны, имеются остатки ядерной субстанции (кольца Кебота и тельца Жолли (Рис 5), базофильная пунктация эритроцитов), количество эритроцитов снижается до 1 млн. в 1 мл крови, количество ретикулоцитов чаще снижено, может быть норма или повышено, гранулоциты становятся более крупными (Рис 8), гиперсегментация ядер (до 5–6 сегментов). Количество нейтрофилов снижено, что сопровождается относительным лимфоцитозом на фоне умеренной лейкопении. тромбоцитопения обычно умеренная, редко менее 100.0.109/л, функция их не меняется, кровоточивости нет. На 5-6 день от начала лечения витамином В12 возникает ретикулоцитарный криз, который свидетельствует об эффективности лечения. 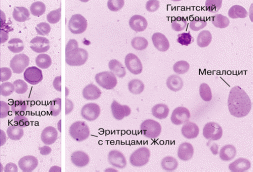 Рис. 5 - Гемограмма при В12-дефицитной анемии 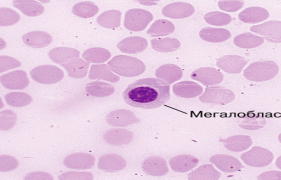 Рис. 6 - Гемограмма при В12-дефицитной анемии В стернальном пунктате – мегалобластический тип кроветворения (рис. 6,7), трехростковая цитопения (уменьшается синтез клеток эритроидного, гранулоцитарного и тромбоцитарного ростка). 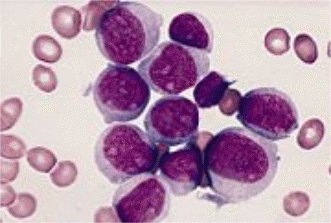 Рис. 7 - Миелограмма при В12-дефицитной анемии Изменения биохимических показателей: повышение в крови содержания сывороточного железа и гипербилирубинемия за счет непрямой его фракции. Можно определить низкое содержание витамина В12 в крови (ниже 150 пг/мл при радиоиммунологическом методе). К дополнительным критериям относится: обнаружение антител к париетальным клеткам желудка, к гастромукопротеину или комплексу витамина В12 + белок «R», положительный результат теста Шеллинга (с применением витамина В12, меченного Со 60) для оценки всасывания витамина В12 в кишечнике в присутствии гастромукопротеиа или без него, повышенное в десятки раз выделение с мочой метилмалоновой кислоты (в норме 0–3.5 мг/сут.). Для диагностики причин анемии необходимо провести дополнительные исследования: - кал на инвазию гельминтами, - копрограмма, - уровень стеркобилина, - при гемолизе уровень уробилина в моче, - фиброгастродуоденоскопия с биопсией слизистой оболочки желудка, - исследование желудочной секреции, - ультразвуковое исследовавние органов брюшной полости, - рентгенография желудка (по показаниям). Лечение В12 – дефицитной анемии С лечебной целью проводят внутримышечные инъекции витамина В12: цианкобаламин 400–500 мкг 1 раз в день и оксикобаламин 1 мг/сут через день в течение 4–6 недель, курс закрепляющей терапии составляет 1 раз в неделю в течение 2 месяцев, затем постоянно 2 раза в месяц по 400–500 мкг (цианкобаламин), оксикобаламин 1 раз в неделю в течение 3 месяцев, затем 1 раз в месяц по 500 мкг). При фуникулярном миелозе назначают по 1000 мкг ежедневно в сочетании с коферментом витамина В12 кобаламином (500 мкг 1 раз в день в/м). Гемотрансфузия проводится по экстренным показаниям. Критерии эффективности лечения: - субъективное улучшение впервые же дни лечения, - ретикулоцитоз, выраженный (20%) на 5–7 день лечения, - прирост гемоглобина и числа эритроцитов, начиная со 2 недели лечения, - нормальный показатель красной крови, числа лейкоцитов и тромбоцитов через 3–4 недели лечения. Лечение проводится пожизненно. 7. Гемолитические анемии Гемолитические анемии представляют собой клинико-гематологический синдром, характеризующийся укорочением продолжительность жизни эритроцитов в связи с их повышенным распадом. Классификация гемолитических анемий зависит от локализации гемолиза (Besa et al. 1992). Патологический гемолиз может быть преимущественно внутриклеточным, внутрисосудистым и смешанным. Внутриклеточный гемолиз происходит в основном в селезенке при гиперспленизме, в результате чего усиливается фильтрационно–гемолитическая функция селезенки. Эритроциты секвестрируются в ее паренхиме, сокращается их продолжительность жизни, активизируются процессы утилизации образующегося из гемоглобина билирубина. Часто наблюдается при гиперспленизме лейкопения и тромбоцитопения. Внутриклеточный гемолиз обусловлен дефектами метаболизма эритроцитов (недостаточность пируваткиназы, пиримидин–5 нуклеотидазы, тяжелая гипофосфатемия), болезнь нестабильного гемоглобина. Внутрисосудистый гемолиз происходит в сосудистом русле, когда при лизисе эритроцитов содержимое выходит в плазму вместе с токсичными веществами, патогенно-активными ферментами. Лизис эритроцитов комплементом ведет к образованию вазоактивных веществ и хемоатрактантов, обуславливая развитие системных проявлений со стороны сердечно - сосудистой и дыхательных систем. Внутрисосудистый гемолиз встречается при дефиците глюкозо–6–фосфатдегидрогеназы, переливании несовместимой крови, инфекции (клостридии, малярийные плазмодии), пароксизмальной ночной гемоглобинурии. В эту группу заболеваний относится травматический гемолиз (маршевая гемаглобинурия и другие виды механического гемолиза, из которых известен гемолиз вследствие протезирования клапаннов с использованием тефлоновых покрытий. Эпидемиология Гемолитические анемии встречаются редко, составляют малую долю в эпидемиологической структуре заболеваний крови. В общей группе гемолитических анемий чаще встречается аутоиммунная гемолитическая анемия. Частота их составляет 1 случай на 75 000-80 000 населения. Аутоиммунная гемолитическая анемия чаще встречается у женщин, чем у мужчин. Классификация гемолитической анемии Различают две основные группы гемолитических анемий наследственные и приобретенные. Наследственные гемолитические анемии являются результатом структурных или функциональных генетических дефектов эритроцитов. Каждая из них является самостоятельным заболеванием, имеет специфические клинико-лабораторные признаки, тип наследования, различный прогноз и методы лечения. Приобретенные гемолитические анемии связаны в большинстве случаев с воздействием многочисленных факторов, способствующих повышенному разрушению эритроцитов (антитела, токсины и др). Приобретенные гемолитические анемии являются часто проявлением других заболеваний различной природы. Наиболее часто встречающиеся формы гемолитической анемии: Наследственные (врожденные) формы гемолитической анемии: Мембранопатии эритроцитов (нарушение строения эритроцитов): а) микросфероцитарная, б) овалоцитарная, в) акантоцитарная. Энзимопенические (ферментопенические) - анемии, связанные с дефицитом какого-либо фермента: а) ферментов пентозо-фосфатного ряда, б) ферментов гликолиза, в) ферментов, участвующих в образовании, окислении и восстановлении глутатиона, г) ферментов, участвующих в использовании АТФ, д) ферментов, участвующих в синтезе порфиринов. Гемоглобинопатии: а) гемоглобинопатии качественные (серповидно-клеточная анемия), б) талассемия (нарушение синтеза одной из 4 молекулярных цепей гемоглобина). Приобретенные формы гемолитической анемии: Иммуногемолитические анемии: а) аутоимунные, б) изоимунные. Приобретенные мембранопатии: а) пароксизмальная ночная гемоглобинурия, б) шпороклеточная анемия. Связанные с механическим повреждением эритроцитов: а) маршевая гемоглобинурия, б) болезнь Мошкович (микроангиопатическая гемолитическая анемия), в) анемия, возникающая при протезировании клапанов сердца. Токсические. а) гемолитические анемии при приеме лекарственных средств и гемолитических ядов. 5. Другие гемолитические анемии: а) гемолитическая желтуха новорожденных, при которой материнские антитела разрушают эритроциты плода или ребенка, б) идиопатическая (примерно 50% случаев гемолитических анемий), в) вторичная например, при лимфоме, анемия может быть первым проявлением. Наследственные гемолитические анемии К наследственным гемолитическим анемиям, протекающим с внутриклеточным гемолизом, относятся анемии с эритроцитарными дефектами: мембранопатии и энзимопатии. К мембранопатиям относится микросфероцитарная анемия (болезнь Миньковского–Шаффара, наследственный микросфероцитоз) – наследственное заболевание, обусловленное генетическим дефектом структуры белков мембраны эритроцитов. Последние приобретают сферическую форму (сфероциты) с последующим их деструкцией и разрушением макрофагами селезенки. Этиология и патогенез В основе данного заболевания лежит генетический дефект белка мембраны эритроцитов, которая приводит к проникновению в эритроцит избытка ионов натрия и повышенному накоплению в нем воды с образованием эритроцитов, имеющих сферическую форму. Сфероциты в отличие от двуяковогнутых нормальных эритроцитов не обладают способностью деформироваться в узких участках кровотока, они замедленно продвигаются по сосудам и в синусах селезенки, часть эритроцитов отщепляется с образованием микросфероцитов (отсюда и название болезни «микросфероцитоз») и постепенно погибают. Разрушенные эритроциты поглощаются макрофагами селезенки. Постоянный гемолиз эритроцитов в селезенке ведет к увеличению органа. В связи с усиленным распадом эритроцитов в сыворотке повышается содержание свободного билирубина. Поступающий в повышенном количестве в кишечник билирубин выводится из организма с мочой и главным образом с калом в виде стеркобилина. Суточное выделение стеркобилина при наследственном микросфероцитозе значительно превышает норму. Клиническая картина Первые признаки заболевания выявляются в большинстве случаев в юношеском, реже в зрелом возрасте. Нередко у детей болезнь обнаруживается при обследовании в связи с заболеванием их родственников. Заболевание протекает хронически, но могут наблюдаться гемолитические кризы. Жалобы вне обострения могут отсутствовать. В период обострения (гемолитических кризов) возникают слабость, головокружение, может повышаться температура. При объективном осмотре обращает внимание наличие желтухи, интенсивность которой различна. В ряде случаев желтуха является единственным признаком заболевания. Селезенка почти всегда увеличена. При длительно протекающем гемолизе наблюдается значительная спленомегалия (увеличение селезенки), может отмечаться увеличение печени. Иногда наблюдаются признаки замедленного физического развития больных, а также нарушения лицевого скелета в виде «башенного черепа», седловидного носа, высокого стояния неба, нарушения расположения зубов. У пожилых больных могут встречаться трофические язвы голени. Диагностика Гемограмма: в крови выявляется нормохромная анемия, особенно выраженная при обострении. В мазке крови преобладают микросфероциты, у которых отсутствуют характерное для нормального эритроцита центральное просветление. Имеется значительное снижение уровня гемоглобина до 50-60 г/л, количество ретикулоцитов увеличено. При гемолитических кризах может определяться нейтрофильный лейкоцитоз. Миелограмма: в костном мозге определяется гиперплазия эритроидного ростка. В биохимическом анализе крови: повышение содержания билирубина за счет непрямой фракции. В моче: повышается содержание уробилина, а в кале – стеркобилина. Характерным лабораторным признаком заболевания является снижение осмотической резистентности эритроцитов по отношению к гипотоническим растворам хлористого натрия и повышение кислотной стойкости эритроцитов. При ультразвуковом исследовании могут выявляться камни в желчном пузыре (с наличием клинических проявлений или без них). Заболевание протекает хронически, но периодически возникают так называемые гемолитические кризы, которые проявляются желтухой, болью в животе, рвотой. Гемолитические кризы возникают обычно после интеркурентных инфекций, переохлаждения. Диагноз наследственного микросфероцитоза ставится на основании клинических симптомов. Данных исследования крови. Необходим тщательно собранный анамнез и обследование родственников больных, у которых могут выявляться умеренные признаки гемолиза или микросфероциты в крови без клинических проявлений. Дифференциальный диагноз следует проводить с хроническим гепатитом, доброкачественными гипербилирубинемиями, аутоиммунными формами гемолитических анемий. Прогноз при наследственном микросфероцитозе относительно благоприятный. К редко встречающимся формам микросфероцитоарной анемии (болезни Миньковского–Шаффара) относится: Наследственный элипсоцитоз (овалоцитоз) – редкое заболевание, является аутосомно-доминантной наследственной аномалией эритроцитов, связанная с нарушением структуры мембраны, у 12% больных имеются признаки повышенного гемолиза и легкой анемии. 25–90% эритроцитов имеют форму эллипса. Другие изменения появляются только кризами. В большинстве случаев при элипсоцитозе клинико-гематологические проявления отсутствуют. Клинико-гематологические проявления гемолитической анемии при элипсоцитозе сходны с таковыми при наследственном микросфероцитозе. Диагноз устанавливается при исследовании мазков крови: анемия, лейкопения, тромбоцитопения, резкое увеличение содержания ретикулоцитов. Средний объем эритроцитов нормален или слегка уменьшен, среднее содержание гемоглобина всегда увеличено, содержание ретикулоцитов 5-2%. Костный мозг апластичен. В биохимических анализах крови повышенное содержание билирубина за счет непрямой фракции. В моче повышается содержание уробилина, а в кале-стеркобилина. Снижена осмотическая резистентность эритроцитов. Элипсоцитоз может обнаруживаться при В12-дефицитной анемии, сублейкемическом миелозе. Стомацитоз – это мембранопатия, аутосомно-доминантная наследственная аномалия эритроцитов, связанная с нарушением структуры мембраны (распознается морфологически), характеризуется уменьшением центрального просветления в эритроците до размеров щели. Неокрашенный участок в центре эритроцита напоминает форму рта. У некоторых носителей аномалии наблюдаются признаки гемолитической анемии. Причина–нарушение проницаемости мембраны эритроцитов для одновалентных катионов при сохраненной двухвалентных катионов и анионов. Протекает бессимптомно или с легкой гемолитической анемией. Временно развивается после приема алкоголя. Снижена осмотическая резистентность эритроцитов, повышена секвестрация в селезенке, в мазке 20 – 30 стоматоцитов. Диагноз основывается на обнаружении стоматоцитов в мазках крови. Лечение микросфероцитоарной гемолитической анемии. Основным методом лечения больных является спленэктомия, дающая эффект почти во всех случаях. Спленэктомия показана при частых гемолитических кризах, выраженной анемии, приступах желчнокаменной болезни. После спленэктомии анемия исчезает, наступает клиническое выздоровление, но форма эритроцитов не восстанавливается. При калькулезном холецистите удаляют селезенку и желчный пузырь. При легких компенсированных формах заболевания у взрослых от спленэктомии можно воздержаться. Переливание эритроцитарной массы проводится по жизненным показаниям, во время кризов и при отказе от спленэктомии. Энзимопатии. Наследственные гемолитические анемии (энзимопатии), связанные с нарушением активности ферментов в эритроцитах. |
