Министерство здравоохранения республики
 Скачать 1.92 Mb. Скачать 1.92 Mb.
|
|
Этиология и патогенез В основе данной группы гемолитических анемий лежит генетически обусловленный дефицит ферментов в эритроцитах. Наибольшее клиническое значение имеет дефицит ферментов гликолиза (пируваткиназа, гексокиназа и др.), ферментов пептозо-фосфатного цикла (глюкозо-6-фосфатдегидрогеназа), ферментов в системе глютатиона (глютатионсинтетаза, глютатионредуктаза), ферментов в системе метаболизма нуклеотидов (АТФаза, аденилаткиназа). В результате дефицита ферментов нарушается выработка АТФ в эритроцитах, изменяется их ионный состав, снижается способность противостоять воздействию окислителей (например, медикаментов), укорачивается продолжительность жизни эритроцитов. При дефиците пируваткиназы в эритроците нарушаются процессы гликолиза и образования АТФ, что нарушает транспорт катионов, вызывает потерю эритроцитами калия и воды, с увеличением содержания кальция, при этом снижается возможность эритроцита менять свою форму и постепенно наступает дегенерация и его гемолиз. Дефицит пируваткиназы проявляется клиническими признаками внутриклеточного гемолиза. В одних случаях гемолитические кризы наблюдаются с рождения, в других клинико-лабораторные признаки гемолиза возникают позже (после 20 лет). Клиническая картина. Заболевание проявляется в первые годы жизни, протекает как хроническая гемолитическая анемия. У многих пациентов увеличена селезенка, реже печень. В крови: анемия нормохромная, умеренная. В период кризов снижение гемоглобина и эритроцитов более значительное. В крови обнаруживается выраженный ретикулоцитоз, иногда мишеневидные эритроциты (рис.8), клетки с фестончатыми краями, базофильная пунктация эритроцитов. Содержание свободного гемоглобина в плазме нормальное, гемосидерин в моче не обнаруживается. Осмотическая резистентность эритроцитов не изменена. В биохимических анализах крови гипербилирубинемия за счет неконъюгированного билирубина. Дефицит глюкозо–6–фосфатдегидрогеназы является наиболее распространенной наследственной формой ферментной аномалии эритроцитов, которая может клинически манифестироваться остро возникающими внутрисосудистыми гемолитическими кризами, связанными с приемом медикаментов. Этиология и патогенез К медикаментам, провоцирующим гемолитический криз, относятся противомалярийные препараты (хинин, примахин и др), производные нитрофурана, изоникотиновой кислоты (изониазид, фтивазид), ПАСК, сульфаниламиды. Нередко препараты вызывают гемолиз лишь в больших дозах и не вызывают влияние при приеме малых доз (ацетилсалициловая кислота, амидопирин, левомицетин, противодиабетические сульфаниламидные средства). В основе патологии лежит дефект гексозомонофосфатного пути гликолиза. Эта аномалия сцеплена с Х–хромосомой и проявляется либо у мужчин, либо у гомозиготных женщин. Нарушено восстановление НАДФ, несмотря на нормальную активность редуктазы глютатиона, нарушено восстановление глютатиона из–за отсутствия нормального источника водорода. Восстановленный глютатион не может противостоять окислительному действию обычных лекарств, что приводит к окислению гемоглобина, потере гема из молекулы гемоглобина, выпадению в осадок цепей гемоглобина. Клиническая картина. Болезнь начинается в детстве. Носит семейный характер, может протекать бессимптомно. Чаще это хронический процесс, с периодическими обострениями (апластические кризы). Обострение начинается внезапно с лихорадки, тошноты, рвоты, боли в животе. В тяжелых случаях развивается коллапс, в легких случаях - лихорадка и желтуха. Часто имеется калькулезный холецистит, возможна и обтурационная желтуха, умеренное увеличение селезенки и печени. Наблюдается деформация скелета - башенный череп, микрофтальмия, высокое небо, неправильное расположение зубов, укорочение мизинцев. Острый гемолиз развивается на 2–4 день приема лекарственных препаратов (некоторые производные витамина К, фенацетин, сульфаниламиды, салицилаты, нитрофураны, конские бобы). Гемолитический криз, не связанный с приемом лекарственных препаратов, может развиться при лихорадке, острых вирусных и бактериальных инфекциях, при диабетическом ацидозе. Если прием лекарств не прекращается, то на 4–5 сутки развивается гемолитический криз (моча темного цвета, лихорадка, резкие головные боли, боли в конечностях, рвота, понос, одышка, снижение АД, спленомегалия, иногда гепатомегалия). Диагностика В гемограмме: содержание гемоглобина снижается, иногда значительно (до 20–30 г/л), количество ретикулоцитов в крови постепенно повышается, достигая максимума на 10–12 день от начала заболевания, повышается уровень свободного гемоглобина, иногда гемосидерина, при этом теряется часть поверхности эритроцитов, что приводит их к гибели. Положительная проба Бернштейна. Гемолиз сопровождается гипербилирубинемией и гемоглобинурией (легкая желтушность, темная моча). На высоте гемолиза наблюдается лейкоцитоз со сдвигом влево. В костном мозге отмечается резкое раздражение красного ростка, Появляются патологические включения–тельца Гейнца. Заболевание прогрессирует и наступает стойкая анемия. Наследственные гемолитические анемии, обусловленные нарушением синтеза гемоглобина, к ним относятся: талассемия, серповидно-клеточная анемия, гемоглобинозы. Талассемия – это заболевание, связанное с нарушением скорости синтеза одного вида цепей глобина, различают: - а – талассемию, - β – талассемию, - γ - талассемию. Этиология и патогенез Чаще встречается нарушение а–цепей поэтому содержание нормального гемоглобина А, в состав которого входят 2 а–цепи и 2 β–цепи уменьшается, а содержание гемоглобина f и гемоглобина A2 увеличивается. Содержание анормального гемоглобина ведет к разрушению, секвестрации и гемолизу эритроцитов в узких капиллярах. Этому же способствует повышение проницаемости мембран эритроцитов (рис. 8). β–талассемия протекает в двух вариантах: 1) большая талассемия (болезнь Кули) у детей, 2) малая талассемия у взрослых. В клинической картине наблюдаются головные боли, слабость, умеренная желтушность кожи, увеличение селезенки. Диагностика Анемия при талассемии всегда микроцитарная и гипохромная. Средний объем эритроцита меньше 60–70 мкм³. В мазках крови: пойкилоцитоз, анизоцитоз и полихроматофилия, много нормобластов, имеются мишеневидные эритроциты (Рис. 8), содержание лейкоцитов достигает 10.109/л –25.109/л. в крови ретикулоцитоз, электрофоретически обнаруживается повышение количества малых фракций гемоглобина (гемоглобин F et гемоглобин A2), повышение непрямого билирубина, сывороточного железа, в моче – уробилинурия. 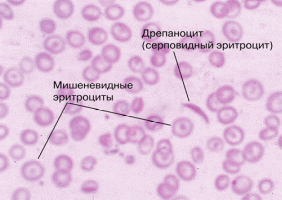 Рис. 8 - Гемограмма при врожденной гемолитической анемии (талассемия) Лечение талассемии При гомозиготной β–талассемии проводится трансфузия отмытых или размороженных эритроцитов с детского возраста, вначале ударный курс (8–10 трансфузий за 2–3 недели), затем реже, каждые 3–4 недели из расчета 20 мл/кг массы тела. Уровень гемоглобина поддерживается на уровне 90–100 г/л, при значительном увеличении селезенки–спленэктомия. При гетерозиготной β–талассемии лечение не проводится, при снижении уровня гемоглобина при инфекционных заболеваниях назначается фолиевая кислота по 0.005 г 2 раза в день. Противопоказаны препараты железа, так как всегда есть его избыток. Серповидно – клеточная анемия – это наследственная гемолитическая анемия с образованием анормального гемоглобина S и способностью эритроцитов принимать серповидную форму (Рис. 8). Она протекает как хроническое заболевание с периодическими обострениями. Различают три типа кризов, самый тяжелый – апластический. Клиническая картина Болевые кризы начинаются после сна ноющей болью в коленных суставах или нижних конечностях. Иногда боль распространяется на живот, спину, верхние конечности, шею, голову. Возникают внезапно и также внезапно прекращаются, частота возникновения не определенная. Часты инфаркты селезенки, почек, легких и костей, незаживающие язвы на конечностях. Изменение кроветворения приводит к нарушениям строения скелета, которые проявляются как фенотипически, так и на рентгенограммах в виде расширения диплопических пространств в костях черепа, структура которых напоминает ход «солнечных лучей». Печень и селезенка увеличены, инфаркты приводят к их уменьшению, размер сердца увеличивается, развивается легочная гипертензия, холелитиаз. Выраженность анемии зависит от тяжести заболевания, ретикулоциты превышают 20%, во время апластических кризов ретикулоцитоз исчезает, число лейкоцитов 10.109/л–25.109/л. Анемия тяжело протекает у гомозиготных больных, которые умирают в детстве. Лечение серповидно–клеточной анемии. Переливание отмытых или размороженных эритроцитов проводится при: резком снижении гемоглобина и ретикулоцитов, перенесенном инсульте, повторном болевом приступе, рефрактерном к обычной терапии анальгетиками, подготовке к полостным операциям, - трофических язвах голени. Фолиевая кислота по 1 мг внутрь 1 раз в сутки при синдроме гемолиза. Приобретенные гемолитические анемии. Классификация: 1) аутоиммунные, 2) пароксизмальная ночная гемоглобинурия (Болезнь Маркиафавы-Микели), 3) лекарственные, 4) травматические и микроангиоспастические, 5) вследствие отравления гемолитическими ядами и бактериальными токсинами. Анемия гемолитическая аутоиммунная - наиболее частая форма приобретенных гемолитических анемий, связанная с образованием антител против собственных эритроцитов. Представляет собой гетерогенное заболевание, различные варианты которого определяются специфичностью и характером антител. Последние связываются с антигеном эритроцитов и фиксируют на себе макрофаги, которые при участии комплемента разрушают эритроциты главным образом в селезенке, реже в печени и внутри сосудистого русла. Этиология и патогенез Приобретенные гемолитические анемии делят по принципу уточнения фактора, вызвавшего анемию: антитела, механическая травма, химическое повреждение, разрушение эритроцитов паразитами, дефицит витамина Е. Наиболее часто в практике врачей различных специальностей встречаются аутоиммунные гемолитические анемии. Иммунные гемолитические анемии могут возникать под влиянием антиэритроцитарных изо- и аутоантител и, соответственно, подразделяются на изоиммунные и аутоиммунные. К изоиммунным относятся гемолитические анемии новорожденных, обусловленных несовместимостью по АВО–системе и резус между матерью и плодом, посттрансфузионные гемолитические анемии. При аутоиммунных гемолитических анемиях происходит срыв иммунологической толерантности к неизмененным антигенам собственных эритроцитов, иногда - к антителам, имеющим сходство с эритроцитами детерминанты. Антитела к подобным антигенам способны вступать во взаимодействие и с неизмененными антигенами собственных эритроцитов. Неполные тепловые агглютинины являются наиболее частой разновидностью антител, способных вызывать развитие аутоиммунных гемолитических анемий. Эти антитела относятся к IgG, редко к IgМ, IgA. Тип гемолиза может быть различным (внесосудистым, внутрисосудистым). Благодаря фундаментальным работам М. Бернета, Л. Феннера, П. Медавара известно, что по отношению к собственным тканям в организме человека имеется естественная иммунологическая толерантность, возникающая в период внутриутробного развития. При аутоиммунных гемолитических анемиях происходит срыв иммунологической толерантности, в связи с чем собственные антигены эритроцитов распознаются как чужие и против них вырабатываются антитела. Все аутоиммунные гемолитические анемии, не зависимо от клеточной направленности, подразделяются на идиопатические (анемии без явной причины) и симптоматические. Под симптоматическими формами понимают анемии, при которых аутоиммунный гемолиз развивается на фоне других заболеваний, таких как гемобластозы (хронический лимфолейкоз, лимфосаркома, миеломная болезнь), системная красная волчанка, ревматоидный артрит, неспецифический язвенный колит, аутоиммунный гепатит, опухоли различной локализации, иммунодефицитные состояния. В некоторых случаях аутоиммунная гемолитическая анемия может быть первым проявлением указанных заболеваний. Аутоиммунные гемолитические анемии без явной причины следует относить к идиопатическим формам болезни. Аутоиммунные гемолитические анемии характеризуются диагностическими признаками: В гемограмме: нормохромная анемия, уровень гемоглобина снижен до 50–70 г/л (при гемолитическом кризе – ниже 50 г/л). Уровень свободного гемоглобина в крови в норме, ретикулоцитоз, увеличение СОЭ, снижение осмотической резистентности эритроцитов, лейкоцитоз и иммунная тромбоцитопения. В биохимическом анализе крови: повышение неконъюгированного билирубина, тимоловой пробы, сывороточного железа, диспротеинемия, в моче–уробилинурия (темный цвет мочи). Гемосидеринурия, гемоглобинурия отсутствуют. Кал окрашен в темный цвет (стеркобилин). В костном мозге отмечается увеличение содержания эритроидных клеток. Самым главным в диагностике гемолитических анемий является серологический признак–тесты, уточняющие характер гемолиза и выявляющие фиксированные на эритроцитах антитела. Реакция Кумбса, антиглобулиновый тест. Положительная прямая реакция Кумбса абсолютно подтверждает факт фиксации аутоантител на поверхности эритроцитов, верифицируя при этом аутоиммунный характер патологии. Отрицательная прямая реакция Кумбса не снимает диагноза. Применяется проба Хема, сахарозная проба, проба на аутогемолиз. Классификация аутоиммунных гемолитических анемий: Тип антиэритроцитарных антител (полные или неполные агглютинины, гемолизины) в значительной степени определяет характерные клинические особенности разных видов анемий, в связи с чем по серологическому признаку аутоиммунные гемолитические анемии делят на анемию с: - с неполными тепловыми агглютининами, - с тепловыми гемолизинами, - с холодовыми агглютининами, - холодовая гемагглютининовая болезнь, - пароксизмальная холодовая гемоглобинурия. Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами вызывается антителами относящимися к классу IgG (подклассы Igg1 et IgG2), направленными преимущественно к Rh–антигену, проявляющими максимальную активность при нормальной температуре тела. Реже встречаются антитела класса IgM et A–частый вариант, особенно у женщин. Клиническая картина Клиническая картина одинакова при идиопатической и симптоматической формах. Начало болезни острое, прогрессирует слабость, боли в области сердца, одышка, сердцебиение, боль в поясничной области. появляются жалобы, связанные с быстрым развитием анемии, желтухи и лихорадочного синдрома. Может наблюдаться и постепенное развитие, которое начинается с предшественников - артралгии, неясные боли в животе, субфебрильная температура, постепенное развитие желтухи и анемического синдрома. Больные скорее бледны, чем желтушны. Увеличена селезенка у 75% больных, а печень у 50–60% больных. Периодически появляются кризы. Течение обычно тяжелое. Диагностика Диагноз устанавливается с помощью определения неполных тепловых агглютининов в сыворотке больного с помощью непрямой реакции Кумбса с эритроцитами, обработанными папаином. Аутоиммунная гемолитическая анемия с тепловыми гемолизинами связана с продукцией антиэритроцитарных антител класса IgG–тепловых гемолизинов, которые фиксируются на эритроцитах и вызывают гемолиз в присутствие комплемента. Клиническая картина Заболевание начинается постепенно. В развернутой стадии болезни клиническая симптоматика сходна с проявлением аутоиммунной гемолитической анемии с неполными тепловыми агглютининами, часто наблюдаются боли в животе в связи с тромбозами мезентериальных артерий. Диагностика Диагноз устанавливается с помощью определения тепловых гемолизинов в сыворотке больного посредством способности сыворотки вызывать в кислой среде гемолиз эритроцитов донора в присутствии комплемента. Тепловые гемолизины можно обнаружить с помощью непрямой реакции Кумбса с эритроцитами, обработанными папаином. Аутоиммунная гемолитическая анемия с холодовыми агглютининами связана с продукцией холодовых антител класса IgM к антигенам эритроцитов системы Ii. Заболевание чаще наблюдается у пожилых людей. Клиническая картина Начало постепенное. Отмечается плохая переносимость холода, что сопровождается резким побледнением пальцев рук (синдром Рейно), стоп, кончика носа, ушных раковин, жгучими болями в руках и ногах. Может наблюдаться нарушение трофики кожи вплоть до некрозов кожи и подлежащих тканей. Может быть холодовая крапивница с интенсивным зудом. Указанные изменения исчезают в тепле. Характерно увеличение печени и селезенки. Длительное переохлаждение приводит к развитию кризов, протекающим с болью в поясничной области, высокой лихорадкой, выделением мочи темного цвета, увеличением степени анемии и усилением желтухи. Диагностика Диагноз устанавливается при выделении в сыворотке крови полных холодовых агглютининов в высоком титре с помощью непрямой реакции Кумбса, положительная провокационная проба с охлаждением, аутоагглютинация эритроцитов во время взятия крови, невозможность определить группу крови и резус – фактор в обычных лабораторных условиях. Аутоиммунная гемолитическая анемия с двухфазными холодовыми агглютининами (пароксизмальная холодовая гемоглобинурия) проявляется появлением двухфазных холодовых антител Доната–Ландштейнера, относящихся к классу IgG и направленных против Р–антигенов эритроцитов. Заболевание встречается редко и проявляется пароксизмами внурисосудистого гемолиза после переохлаждения. |
