Хирургия. Наборы инструментов для различных операций Набор инструментов для первичной хирургической обработки раны
 Скачать 2.81 Mb. Скачать 2.81 Mb.
|
|
Фурункулез иногда осложняется бактериемией и обсеменением клапанов сердца, суставов, позвоночника, длинных трубчатых костей, внутренних органов (особенно почек). С венозной кровью стафилококки могут попасть в пещеристый синус и стать причиной тромбофлебита пещеристого синуса и менингита. Все чаще встречаются штаммы Staphylococcus aureus, устойчивые к метициллину. У некоторых больных фурункул может абсцедироваться, т. е. обычный фурункул становится абсцедирующим или флегмонозным. Обычно он встречается у ослабленных больных, имеющих истощающие заболевания. Особая болезненность наблюдается при фурункуле наружного слухового прохода. Фурункул в области верхней губы отличается опасностью в плане возможности возникновения тромбоза лимфатических и венозных сосудов мозговых оболочек и общего сепсиса. Может быть острый стволовой лимфангит и лимфаденит в случаях локализации фурункула на шее, груди, бедре, а также вблизи лимфатических узлов. Кроме того, фурункулы могут давать метастазы в печень, почки и другие органы. Это заболевание считается достаточно серьезным. Течение фурункула может осложняться в случаях расположения его на коже лица, особенно в области носогубного треугольника, на коже и слизистой оболочке носа, при травмировании (при бритье) и неправильном лечении. ПРОФИЛАКТИКА Чаще всего фурункул развивается на загрязненной коже, поэтому вопрос соблюдения гигиены имеет первоочередное значение при профилактике фурункулеза. Велик риск возникновения гнойника и там, где тело натирают складки одежды. Потливость также может вызвать заболевание. Кроме того, для развития фурункула имеет значение общее состояние организма – его ослабленность, наличие нарушений обмена веществ и недостаток витаминов. Больным, предрасположенным к образованию фурункулов, рекомендуют регулярно пользоваться антисептическим мылом. Это позволяет устранить носительство Staphylococcus aureus. Для устранения стафилококков со слизистой носа используют мупироцин (2% мазь). Лечение фурункула и фурункулеза 1. Волосы вокруг фурункула выстригают. 2. Кожу дважды в день дезинфицируют, как при фолликулитах, 2% салициловым спиртом по направлению к очагу поражения. 3. На поверхность созревающего фурункула наносят чистый ихтиол и покрывают тонким слоем ваты («ихтиоловая лепешка»). Процедуру проводят 2 раза в день до вскрытия фурункула. 4. После вскрытия фурункула ихтиол наносят только на периферическую зону, а на образовавшуюся язву накладывают марлю, пропитанную гипертоническим раствором хлорида натрия. 5. Эффективны турунды с мазями «Левомеколь» и «Левосин». 6. Если отторжение гнойно-некротического стержня затруднено, можно использовать протеолитические ферменты (0,5-1% трипсина, химотрипсина или химопсина) в новокаине или изотоническом растворе хлорида натрия. 7. После отторжения гнойно-некротических масс на язву накладывают повязки с мазями, содержащими антибиотики (2% линкомициновая, тетрациклиновая, «Бактробан» и др.), мазь «Ируксол». 8. В стадии созревания фурункула показано применение УВЧ-терапии, сухого тепла (лампа соллюкс). 9. Общее лечение антибиотиками при одиночном фурункуле не проводится, за исключением случаев, если фурункул располагается на лице, осложняется лимфангиитом и лимфаденитом и выявлены нарушения общего состояния больного. 10. Хирургическое лечение показано при абсцедируюших фурункулах. Антибиотикотерапия Абсолютное показание к назначению антибиотиков — высокий риск бактериемии (например, у больных со сниженным иммунитетом). • Диклоксациллин: взрослым по 250— 500 мг внутрь 4 раза в сутки в течение 10 сут. • Цефалексин: взрослым по 250—500 мг внутрь 4 раза в сутки в течение 10 сут; детям 40—50 мг/кг/сут каждые 6 ч в течение 10 сут. • Амоксициллин/клавуланат: 20 мг/кг/сут, каждые 8 ч в течение 10 сут (клавулановая кислота — ингибитор в-лактамаз). • Макролиды назначают при аллергии к пенициллинам, если Staphylococcus aureus к ним чувствителен: - эритромицина этилсукцинат: взрослым 1—2 г/сут внутрь каждые 6 ч в течение 10 сут; детям 40 мг/кг/сут внутрь каждые 6 ч в течение 10 сут; - кларитромицин: по 250—500 мг внутрь 2 раза в сутки в течение 10 сут; - азитромицин: по 250 мг внутрь 1 раз в сутки в течение 5—7 сут; - клиндамицин: взрослым по 150—300 мг внутрь 4 раза в сутки в течение 10 сут; детям 15 мг/кг/сут каждые 6 ч в течение 10 сут. Штаммы Staphylococcus aureus, устойчивые к метициллину: • Миноциклин: по 100 мг внутрь 2 раза в сутки в течение 10 сут. • Триметоприм/сульфаметоксазол: внутрь по 160/800 мг 2 раза в сутки в течение 7 сут. • Ципрофлоксацин: по 500 мг внутрь 2 раза в сутки в течение 7 сут. • Ванкомицин: назначают в/в, применяют в тяжелых случаях. Местное лечение рецидивирующего фурункулеза • Душ с антисептическим мылом или гелем (повидон-йод, бензоилпероксид). • Мупироцин, 2% мазь — в ноздри и на участки тела, обсемененные стафилококками. Антибиотикотерапия при рецидивирующем фурункулезе Препараты продолжают принимать до тех пор, пока все фурункулы полностью не заживут, после чего переходят на поддерживающее лечение (прием антибиотика 1 раз в сутки в течение многих месяцев). Рифампицин: 600 мг/сут внутрь в течение 7—10 сут для устранения носительства Staphylococcus aureus. При множественных фурункулах широко применяются иммуностимуляторы, особенно в тех случаях, когда есть возможность подтвердить факт иммунных нарушений: - препараты тимуса (тималин, тактивин и др.), - препараты γ-глобулинов (γ-глобулин внутримышечный и др.), - синтетические химические вещества (левамизол, диуцифон, изопринозин). Перспективны стимуляторы выработки интерферонов (неовир, циклоферон и др.). При хроническом фурункулезе показаны поливитамины. Диагностика и дифдиагностика фурункула и фурункулеза 1. Жалобы Пульсирующая боль в покое и чрезвычайно сильная болезненность при пальпации. 2. Общее состояние Лихорадка, слабость и недомогание, головные боли. 3. Физикальное исследование Кожа, элементы сыпи: Фурункул часто развивается на подбородке, верхней губе или шее как осложнение стафилококкового фолликулита. Сначала образуется плотный болезненный узел диаметром 1—2 см с центральным некротическим стержнем. Некротический стержень сверху обычно прикрыт пустулой. После того как под некротическим стержнем сформируется абсцесс, появляется флюктуация. После разрыва пустулы и отхождения некротического стержня остается узел с полостью внутри. Фурункул бывает окружен зоной разлитого воспаления мягких тканей. Цвет – ярко-красный. Пальпация – уплотненные, очень болезненные образования. Форма – круглая. Количество элементов – одиночное образование или группа образований. Локализация – участки кожи, на которых растут волосы. Наиболее частая локализация — подбородок, верхняя губа, затылок, задняя поверхность шеи, подмышечные впадины, ягодицы. 4. Дополнительные исследования a) Микроскопия мазка, окрашенного по Граму – грамположительные кокки, свободные или в цитоплазме нейтрофилов. б) Посев - Гной: посев гноя позволяет выделить Staphylococcus aureus и определить чувствительность возбудителя к антибиотикам. - Кровь: посев крови показан при лихорадке и других признаках сепсиса; кровь для посева берут до начала лечения. - посев на чувствительность возбудителя к антибиотикам – позволяет выявить штаммы Staphylococcus aureus, устойчивые к метициллину, чтобы вовремя изменить схему лечения. в) Гистологически: - в дерме – инфильтрат вокруг волосяного фолликула, состоящий из лейкоцитов, лимфоцитов, фибробластов и гистиоцитов; - в центральной части инфильтрата – некроз и гнойное расплавление. Диагноз ставится на основании клинической картины, подтвержденной окраской мазка по Граму или посевом. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Дифференциальную диагностику проводят с псевдофурункулезом, гидраденитом, сибирской язвой, карбункулом, хроническим язвенным герпесом. Псевдофурункулез (множественные абсцессы у детей) — гнойное воспаление эккриновых потовых желез, наблюдающееся у ослабленных, истощенных детей в возрасте до 1 года и проявляющееся в виде пустул величиной с булавочную головку, образующихся в устьях выводных протоков потовых желез на коже головы, туловища и конечностей. Одновременно развиваются абсцессы величиной до нескольких сантиметров, которые в дальнейшем вскрываются с выделением жидкого гноя без образования некротического стержня, чем псевдофурункулез и отличается от фурункула. Гидраденит — гнойное воспаление апокриновых потовых желез — в отличие от фурункула локализуется в подмышечных впадинах, на лобке, половых органах и в промежности, проявляется в виде болезненного инфильтрата диаметром от 0,5 до 2—3 см. В центре абсцесса, имеющего коническую форму, происходит размягчение, он вскрывается с выделением сливкообразного гноя; некротический стержень, образующийся в фурункуле, при гидрадените отсутствует. Вскрывшийся фурункул может напоминать проявления сибирской язвы. Однако при сибирской язве пустула, наполненная кровянистым содержимым, быстро вскрывается с образованием некротического струпа черного цвета. Струп постепенно увеличивается, вокруг него образуются новые пузырьки, которые также вскрываются, оставляя после себя некротические корочки. Для сибирской язвы характерны безболезненность очагов поражения, быстрое развитие некроза пузырьков, возникновение вокруг очага поражения значительно выраженного отека и пузырьков, наполненных серозно-геморрагической жидкостью. Для подтверждения диагноза сибирской язвы требуется бактериоскопическое исследование. Клиника фурункула I Стадия инфильтрации Начинается заболевание с появления в области волосяного фолликула твердого инфильтрата ярко-красного цвета, границы его нечеткие. Отмечается покалывание или болезненность. Со временем инфильтрат расширяется и становится похожим на плотную опухоль, отмечается набухание и отек окружающих тканей. Через 24-48 ч в области устья волосяного фолликула появляется маленький желтый пузырек – пустула. Процесс может завершиться постепенным стиханием воспалительных изменений (рассасывание инфильтрата) или переходом к следующей стадии. II Стадия формирования и отторжения гнойно-некротического стержня II стадия наступает через 3-4 дня. В эту стадию волосяной фолликул и сальная железа подвергаются гнойному расплавлению, фурункул увеличивается в диаметре до 3 см. Форма фурункула становится конусообразной, кожа – лоснящаяся, гладкая синего цвета. В центре под истонченной кожицей начинают просвечивать серо-зеленые массы (гнойно-некротический стержень). Боли становятся резкими, может повыситься температура до 38°С, появляются головные боли, недомогание, слабость, т. е. симптомы интоксикации. Постепенно кожица в центре инфильтрата расплавляется и некротические массы начинают отторгаться. Сначала выделяется гной, иногда с примесью крови, а затем желто-зеленый некротический стержень. III Стадия заживления С момента извлечения стержня все симптомы исчезают, а оставшийся после отторжения стержня кратер заполняется грануляциями, и в течение 2-3 дней происходит рубцевание. Сначала рубец имеет сине-красный цвет, но со временем белеет и становится малозаметным. Весь цикл развития фурункула занимает 8-10 дней при неосложненном течении. Процесс может носить стертый характер. В этом случае образуется только болезненный инфильтрат без нагноения и некроза. Фурункул и фурункулез Фурункул (лат. Furunculus – «приводить в ярость») — острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей перифолликулярной ткани с последующей некротизацией. 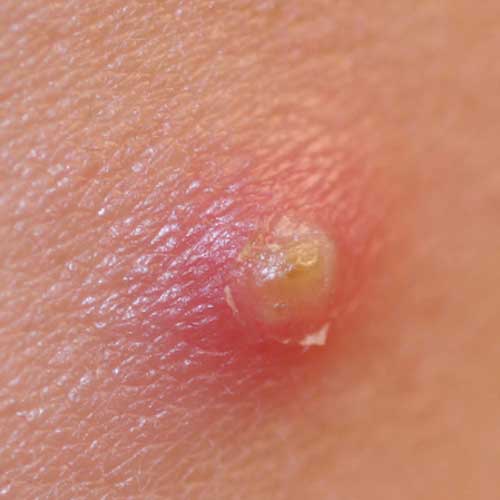 Наиболее часто фурункулы локализуются на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бёдра). Достаточно часто фурункулы образуются на носу, не редкость и фурункул уха. Чаще фурункулы наблюдаются весной и осенью. Мужчины болеют чаще примерно в 10 раз, чем женщины. У детей данное заболевание встречается редко. Одиночные фурункулы периодически могут повторяться. В этих случаях говорят о рецидивирующих одиночных фурункулах в отличие от фурункулеза, при котором отмечается наличие множественных фурункулов в разных стадиях развития. Фурункулёз — множественные поражения фурункулами, которые появляются одновременно или последовательно один за другим на различных участках тела. Различают острый фурункулез, характеризующийся появлением сразу нескольких фурункулов, которые почти одновременно регрессируют, и хронический фурункулез, протекающий более длительно: после исчезновения одного фурункула появляется новый и процесс затягивается на несколько недель и месяцев. Эта форма фурункулеза наблюдается у ослабленных лиц, у которых имеются хронические заболевания, нарушения жирового либо углеводного обмена, гиповитаминоз. По локализации выделяют фурункулез местный (ограниченный) и общий (диссеминированный), оба варианта могут иметь острый и хронический характер. Причиной развития местного фурункулеза обычно бывает нерациональное лечение первоначально возникшего фурункула (припарки, согревающие компрессы и др.). Острое течение диссеминированного фурункулеза чаще всего наблюдается при резком переохлаждении или перегревании организма, хроническое течение диссеминированного фурункулеза обусловлено различными эндогенными факторами, снижающими естественную резистентность по отношению к стафилококкам (нарушение обмена, в первую очередь углеводного – сахарный диабет; резкое истощение на фоне общих заболеваний, длительное применение кортикостероидов и цитостатиков при тяжелых заболеваниях системного характера и др.). ЭТИОЛОГИЯ В большинстве случаев возбудителем фурункула является золотистый (реже белый) стафилококк. 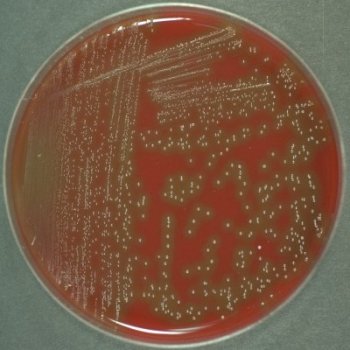 Источник Предрасполагающие факторы: - загрязнение кожных покровов частицами пыли, угля и т.п.; - пиодермия; - нарушения обмена веществ (сахарный диабет, ожирение, авитаминоз); - анемия; - алкоголизм; - нарушение санитарно-гигиенических требований; - повреждения кожных покровов (ссадины, трещины, дерматит и др.); - переохлаждение; - повышенное пото- и салоотделение кожи; - другие состояния со сниженным иммунитетом. Фурункулы не развиваются на коже, лишённой волос (ладони, ладонные поверхности пальцев, подошвы). Нередко фурункулы развиваются из фолликулитов. 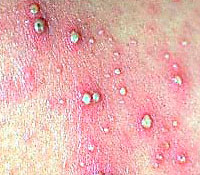 ПАТОГЕНЕЗ Фурункул развивается в III стадии: I – стадия развития инфильтрата (уплотнения); II – стадия нагноения и некроза; III – стадия заживления. Особенность течения фурункулов состоит в том, что возникающий инфильтрат во много раз превышает зону развития некротического стержня. В инфильтрате тромбируются кожные капилляры и венулы. Это замедляет выход лейкоцитов и процесс гнойного расплавления омертвевшего участка кожи (стержня). Преждевременная попытка механическим путем удалить стержень (выдавливание) может закончиться распространением инфицированных тромбов из очага по венам и генерализацией процесса. Неотложная помощь при инородных телах в трахее, гортани 1. Проведите психологическую подготовку пациента. 2. Придайте ему удобное положение. 3. Объясните потерпевшему необходимость попытаться выкашлять и освободить дыхательные пути от инородного тела. I. 1. При невозможности это сделать поставьте пациента на ноги, обнимите его левой рукой вокруг талии, пальцы правой руки сожмите в кулак, крепко прижмите кулак к надчревному участку и сделайте резкий толчок в направлении вверх. 2. Такие толчки повторяйте до тех пор, пока дыхательные пути не освободятся и пациент начнет свободно дышать. II. 1. Если пострадавший не может стоять, посадите его и используйте методику грудных толчков. 2. Станьте за спиной пострадавшего. 3. Обхватите левой рукой нижнюю часть его грудной клетки, сожмите пальцы правой руки в кулак и поместите в область нижней трети грудины. 4. В момент выдоха резко нажмите на грудную клетку сзади и кулаком – на грудину спереди. 5. Такие движения проводите до тех пор, пока не восстановится проходимость дыхательных путей. III. Если пострадавший без сознания, положите его на пол, откройте рот, прижмите язык к нижней челюсти с помощью увлажненной салфетки и попробуйте пальцем удалить инородное тело. IV. Если таким образом не удается удалить инородное тело, используйте метод грудных толчков. 1. Встаньте на колени лицом к пострадавшему, поместите ладони своих рук на его груди, как при проведении массажа сердца. 2. Проведите 8-10 толчкообразных, равномерных, плавных нажатий на грудину. 3. Если таким образом не удается восстановить проходимость дыхательных путей, еще раз проведите ревизию полости рта. 4. При отсутствии инородного тела приступите к искусственной вентиляции легких по методике «рот в рот», или «рот в нос». 5. Если воздух в дыхательные пути не проходит, последовательно повторяйте действия, направленные на удаление инородного тела по методике грудных или брюшных толчков, пока не восстановится их проходимость или приедет «Скорая помощь». 6. Напишите направление в реанимационное или ЛОР-отделение, где укажите диагноз и меры по оказанию помощи. 7. Сделайте отметку в соответствующем медицинском документе. Примечание. Самопомощь при закупоривании дыхательных путей: сожмите пальцы правой руки в кулак; поместите кулак в надчревной участок; захватите другой рукой ваш кулак и сделайте резкий толчок вверх. Такие толчки можно вызвать, навалившись брюшной областью, например, на спинку стула. Острый парапроктит Под острым парапроктитом понимают острое воспаление клетчатки, окружающей прямую кишку. Бактерии чаще всего проникают в околопрямокишечную клетчатку через слизистую оболочку прямой кишки из анальных желез, реже — через кожу, окружающую задний проход. В результате воспалительного процесса в анальной железе ее проток перекрывается, в межсфинктерном пространстве образуется абсцесс, который прорывается в перианальное или параректальное пространство. Переход процесса с воспаленной железы на параректальную клетчатку возможен также лимфогенным путем. Меньшее значение придается трещинам заднего прохода, однако и они иногда предшествуют парапроктиту и являются воротами для проникновения бактерий. Причинами образования парапроктита могут быть травмы слизистой оболочки прямой кишки инородными телами, содержащимися в кале, геморрой, анальные трещины, хронический запор, язвы и др. Чаще всего возбудителями заболевания являются стафилококки, стрептококки, кишечная палочка, грамотрицательные и грамположительные палочки и реже другие бактерии. Парапроктит может быть вторичным. В таком случае воспалительный процесс переходит на параректальную клетчатку с предстательной железы, уретры, женских половых органов. Клинически острый парапроктит проявляется довольно интенсивными болями в области прямой кишки или промежности, повышением температуры тела, сопровождающимся ознобами, чувством недомагания, слабости, головными болями, бессоницей, исчезновением аппетита.Обширная флегмона параректальной клетчатки ведет к выраженной интоксикации. Нередко появляются задержка стула, тенезмы, дизурические явления. По мере скопления гноя боли усиливаются, становятся дергающими, пульсирующими. Если своевременно не производят вскрытие гнойника, он прорывается в смежные клетчаточные пространства, в прямую кишку, наружу через кожу промежности. Прорыв гнойника в прямую кишку является следствием расплавления ее стенки гноем при пельвиоректальном парапроктите. Образуется сообщение полости гнойника с просветом прямой кишки (неполный внутренний свищ). При прорыве гноя наружу (на кожу промежности) происходит формирование наружного свищу. Боли стихают, снижается температура тела, улучшается общее состояние больного. Однако прорыв гнойника очень редко приводит к полному выздоровлению больного, чаще образуется свищ прямой кишки (хронический парапроктит). Согласно классификации, основанной на локализации воспалительного очага различают подкожные (параанальные), седалищно-прямокишечные (ишиоректальные), тазово-прямокишечные или подбрюшинные (пельвиоректальные или субперитонеальные) и подслизистые парапроктиты. Парапроктит может протекать по типу абсцесса или флегмоны. При подкожном парапроктите начало острое; появляются острые, дергающие боли в области заднего прохода, усиливающиеся при движении, натуживании, дефекации; наблюдается дизурия; повышается температура тела, иногда до 39°С и выше. При пальцевом исследовании на расстоянии 2-4 см от заднего прохода, а иногда непосредственно на переходной складке определяется резко болезненный инфильтрат, иногда с размягчением в центре. Радиальные кожные складки, идущие от заднего прохода, сглаживаются. При седалищно-прямокишечном парапроктите нередко также острое начало: температура тела поднимается до 39-40°С, при этом общее состояние резко ухудшается, появляются тупые боли в глубине промежности, прямой кишке, которые в дальнейшем становятся острыми, пульсирующими, усиливаются при кашле, физической нагрузке, дефекации. По мере распространения воспалительного процесса нарастают болевые ощущения. При осмотре заднего прохода в первые дни какие-либо местные признаки воспаления могут отсутствовать, но при пальцевом исследовании определяется резкая болезненность. Позднее (на 3-4 день) может быть обнаружено отчетливое выпячивание в просвет прямой кишки. Могут наблюдаться болезненные позывы на мочеиспускание (в тех случаях, когда предстательная железа или мочеиспускательный канал находятся в зоне воспалительного процесса). При тазово-прямокишечном парапроктите заболевание начинается постепенно с лихорадки неправильного типа и болей в глубине нижнего отдела малого таза. Нередко наблюдаются дизурические явления. При осмотре и обследовании области заднего прохода никаких признаков воспалительного процесса обнаружить не удается, это несомненно затрудняет диагностику. При подслизистом парапроктите гнойно-воспалительный процесс развивается в подслизистом слое, образовавшийся гной отслаивает слизистую оболочку прямой кишки. Температура тела повышается до 37,5°С. При пальцевом исследовании определяется ограниченное болезненное выпячивание. Гной может распространиться вниз и перфорировать переходную складку, или свищ может открываться в коже, окружающей задний проход. Первая помощь. Больные с острым парапроктитом подлежат срочной госпитализации в стационар для экстренной операции. Даже при подозрении на острый парапроктит, больного также следует госпитализировать. В ожидании транспорта рекомендуется ввести внутримышечно 250 000 ЕД стрептомицина и другие антибиотики, а при сильных болях — анальгетики. Выпадение прямой кишки Под выпадением прямой кишки понимают выхождение кишки наружу за пределы заднего прохода. Причинами выпадения прямой кишки является слабость связочного аппарата прямой кишки, а также мышц и фасций тазового дна, а фактором, способствующим выпадению прямой кишки, является повышение внутрибрюшного давления (хронические запоры, поносы, тяжелый физический труд, затрудненное мочеиспускание, хронический бронхит и др.). Способствовать выпадению прямой кишки могут геморрой и хронические воспалительные процессы (проктит, проктосигмоидит, неспецифический язвенный колит). Выделяют три стадии выпадения прямой кишки: I стадия — выпадение кишки лишь во время дефекации, затем кишка самостоятельно вправляется; II стадия — кишка выпадает при физической нагрузке, самостоятельно не вправляется, больные вправляют кишку рукой; III стадия — выпадение кишки при незначительной физической нагрузке, ходьбе, вертикальном положении тела больного; после вправления кишки она вновь довольно быстро выпадает. В зависимости от степени выраженности патологоанатомических изменений выделяют четыре формы заболевания: 1) выпадение только слизистой оболочки заднего прохода; 2) выпадение всех слоев стенки анального отдела кишки; 3) выпадение прямой кишки без выпадения заднего прохода; 4) выпадение заднего прохода и прямой кишки. Клиника. Выпадение прямой кишки развивается постепенно. Вначале при акте дефекации выпадает только слизистая оболочка, которая легко самостоятельно вправляется. Затем при каждой последующей дефекации происходит выпадение большего или меньшего участка кишки, который больной должен вправлять рукой. В поздних стадиях заболевания кишка выпадает не только при дефекации, но даже при вертикальном положении тела больного В таком случае вправление кишки больным не дает устойчивого результата — она тут же вновь выпадает. У таких больных возникает недостаточность сфинктера заднего прохода. Выделяют три степени недостаточности сфинктера: І степень — недержание газов; II степень — недержание газов и жидкого кала; III степень — недержание плотного кала. При частых выпадениях слизистая оболочка прямой кишки травмируется, присоединяется воспаление, стенка кишки легко кровоточит, иногда наблюдают изъязвление слизистой оболочки. При выпадении прямой кишки с сохраненным тонусом сфинктера возможно ущемление выпавшего участка с последующим некрозом и перфорацией стенки кишки. Это грозит развитием разлитого перитонита, острой кишечной непроходимости, парапроктита. Лечение данного осложнения заключается в осторожном вправлении под наркозом выпавшего участка кишки. Диагностика основывается на жалобах больного и данных объективного его исследования. При натуживании больного, особенно в положении на корточках, выпадает слизистая оболочка или все слои стенки кишки в виде конуса. При пальцевом исследовании прямой кишки оценивают тонус сфинктера. Кроме того, выполняют ирригоскопию и ректороманоскопию. Первая помощь заключается во вправлении прямой кишки. Методика и техника вправления выпавшей прямой кишки у детей и взрослых различны. У ребенка вправление выпавшей прямой кишки осуществляют два человека (фельдшеру помогает кто-нибудь из родителей). Ребенка укладывают на живот и один из участвующих в процедуре (родитель) поднимает ноги больного ребенка кверху, разводя их при этом в стороны. Фельдшер, надев стерильные резиновые перчатки, обильно смазывает выпавшую кишку фурацилиновой мазью (еще лучше фурацилин-анестезиновой мазью) и пальцами начинает вворачивать ее самую дистальную часть в отверстие просвета кишки. Чтобы кишка не выскальзывала из рук, фельдшер удерживает ее стерильной марлей. После того как основная часть кишки оказывается вправленной, постепенное надавливание на остаток выпавшей части приводит к ее окончательному вправлению. Для удержания кишки во вправленном состоянии, ягодицы ребенка стягивают как поясом сложенной в несколько раз пеленкой. У взрослых вправление выпавшей прямой кишки осуществляют в коленно-локтевом или коленно-плечевом положении больного. После вправления фельдшер рекомендует больному обратиться к хирургу. При наличии признаков некроза или ущемления выпавшей кишки больного необходимо срочно госпитализировать в хирургическое отделение стационара. В таких случаях производить вправление категорически запрещается, так как это может привести к тяжелым осложнениям. Синдром острого живота |
