Хирургия. Наборы инструментов для различных операций Набор инструментов для первичной хирургической обработки раны
 Скачать 2.81 Mb. Скачать 2.81 Mb.
|
|
Растяжения, разрывы связок и мышц могут произойти при чрезмерном движении в суставах. При этом появляются резкая боль, нарастающая припухлость и нарушение функции. Первая помощь состоит в наложении давящей бинтовой повязки и применении холода с обязательной транспортной иммобилизацией. Эффективность увеличивается при непосредственном орошении кожи поврежденного участка хлорэтилом с последующим наложением давящей повязки. Орошение хлорэтилом производят с расстояния 25-35 см до резкого побеления кожи орошаемого участка, при этом расходуется 1/2-1 ампула хлорэтила. При подозрении на разрывы мышц или связок необходима госпитализация в травматологическое отделение после предварительного наложения транспортной иммобилизации. При смещении суставных поверхностей костей, возникшем при травме, возникает вывих (так называемый травматический вывих). Реже вывихи бывают врожденными; они могут возникнуть также вследствие патологического процесса в суставе (патологические вывихи). Чаще происходят вывихи в шаровидных суставах, поэтому чаще встречается вывих в плечевом суставе (около 50% всех вывихов). Вывихнутой принято считать кость, расположенную периферически, отсюда следует название вывиха. Например, вывих в плечевом суставе называется вывихом плеча, в тазобедренном суставе — вывихом бедра и т. д. Различают вывихи полные (при отсутствии соприкосновения суставных поверхностей костей) и неполные, или подвывихи, когда имеется частичное соприкосновение суставных поверхностей костей. Необходимо иметь в виду, что при вывихе происходит не только смещение суставных поверхностей, но и разрыв капсулы сустава, связок и нередко повреждение сосудов и даже нервов. Главными симптомами вывиха являются следующие: 1) деформация в области сустава; 2) болезненность и ограничение активных и пассивных движений; 3) изменение длины конечности; 4) наличие пружинящей фиксации (при попытке произвести движение в поврежденном суставе ощущается сопротивление к изменению положения и боль). В условиях травматологического отделения рентгеновский снимок в двух проекциях окончательно подтверждает не только диагноз, но и характер вывиха, а также позволяет диагностировать комбинированное повреждение. Первая помощь состоит в иммобилизации транспортной шиной (для нижней конечности) или при помощи косынки (для верхней конечности), введении анальгезирующих средств при сильных болях (1-2 мл 50% раствора анальгина) и транспортировке в травматологический пункт или стационар. Лечение вывихов заключается во вправлении, при котором необходимо восстановить нормальные анатомические соотношения в суставе. Для каждого вывиха имеются свои способы и приемы вправления, но какой бы способ ни применялся, необходимо обязательно произвести обезболивание и добиться расслабления мышц. По окончании вправления конечность иммобилизуют. Необходимо помнить, что до вправления и после него следует производить рентгенограммы, ибо возможны комбинированные травмы (вывих-перелом). Доврачебная помощь при ушибах Под ушибом понимают закрытое повреждение мягких тканей, возникшее от непосредственного воздействия тупого предмета (падения, удара палкой, камнем и др.). Характерными симптомами ушиба являются - боль, - припухлость, - изменение цвета кожи, - болезненность, - нарушение функции. Первая помощь и лечение заключаются в немедленном наложении давящей повязки, местном применении холода и создании покоя. В следующие дни (не раньше 36-48 час. после травмы) применяют тепловые процедуры, рекомендуют активные и пассивные движения. Очень большую гематому необходимо опорожнить при помощи пункции и наложить давящую повязку. Можно применять орошение кожи этого участка тела хлорэтилом. При ушибах мягких тканей (чаще в области бедра и туловища) вследствие направления травмирующей силы под острым углом, может произойти отслойка кожи. Кожа отслаивается от апоневроза и фасции, при этом отмечается разрыв подкожной клетчатки, лимфатических и кровеносных сосудов. Под кожей образуется скопление крови и лимфы (гематома). Признаками отслойки кожи является наличие припухлости, иногда значительных размеров, флюктуация (зыбление) при пальпации. Первая помощь заключается в наложении давящей повязки (для предотвращения увеличения кровоизлияния) и иммобилизации конечности транспортной шиной. Лечение заключается в отсасывании посредством пункции излившейся крови и наложении давящей повязки с последующей транспортировкой в травматологическое отделение стационара или травматологический пункт. Поражение молнией Молния представляет собой мощный электрический разряд в атмосфере. Напряжение при этом достигает миллионов вольт, а сила тока — сотен тысяч ампер. Длительность разряда составляет доли секунды. Поражающими факторами молнии являются электрический ток, световая энергия, а также ударная волна. Световой эффект возникает от сильного нагревания воздуха (температура достигает 10 000°С). Ударная волна возникает в результате повышения давления в зоне разряда. Молния вызывает симметричные поражения в виде парезов конечностей, глубокую и длительную утрату сознания, остановку дыхания, угнетение сердечной деятельности вплоть до остановки сердца. Первая помощь. Своевременное и правильное оказание первой помощи нередко решает судьбу пострадавшего. Принципы оказания помощи такие же, как при поражении электрическим током. Следует помнить, что закапывание в землю пораженного молнией является грубой ошибкой. Профилактика поражений молнией. Из практики известно, что поражения молнией можно избежать. Для этого необходимо выполнять ряд профилактических мероприятий: 1) в домах сельской местности рекомендуется находиться подальше от печей; 2) выключить телевизор, радиоприемник, прекратить телефонный разговор; 3) в помещении закрыть окна, трубы в отопительных печах; 4) нельзя находиться на открытой местности — в поле, в степи, на берегу реки или моря; 5) не следует укрываться под одиноко стоящими деревьями; 6) не следует становиться на пни; 7) в грозовую погоду опасно находиться на возвышенных местах, вблизи высоких мачт, опорных столбов и даже молниеотводов; 8) оказавшись на открытой местности, следует выбрать низкое место и лечь на землю, но избегать увлажненного грунта. Первая неотложная помощь утонувшим Причины утопления весьма различны: несчастные случаи с неумеющими плавать, с умеющими плавать при плохом состоянии организма (заболевания сердца, легких, перегревание, алкогольное опьянение и др.), перегрузки (переоценка сил при дальних заплывах, длительное пребывание в воде и др.), неожиданные опасности (водоворот, удар головой о дно и др.), страх, переохлаждение и др. Следует также иметь в виду, что причинами смерти в воде (но не утопления) могут быть инфаркт миокарда, тяжелые травмы головного или спинного мозга, грудной клетки и др. В таких случаях пострадавшие чаще гибнут еще до утопления. При утоплении состояние пострадавшего определяется прежде всего сроком пребывания под водой, температурой воды (теплая, очень холодная), характером воды (пресная, морская) и другими факторам. В процессе умирания под водой различают четыре периода. Первый (начальный) период характеризуется рефлекторной задержкой дыхания, бессознательным состоянием при сохранившейся сердечной деятельности. Второй период — предагональное состояние, при этом зрачки расширены, дыхание редкое и поверхностное, пульс учащен, слабого наполнения или наоборот замедлен, артериальное давление понижено, венозное — повышено, часто наблюдается рвота. Кожный покров и видимые слизистые оболочки цианотичны. Изо рта и носа могут выделяться пенистая жидкость, кровь. Третий (агональный) период характеризуется появлением редких, судорожных вдохов, роговичные рефлексы отсутствуют, зрачки расширены, пульс на лучевой артерии не определяется. Четвертый период — клиническая смерть – характеризуется выраженным цианозом, одутловатостью лица, набуханием вен шеи, обильным истечением изо рта и носа пенистой жидкости, в которой может быть примесь крови. В случае смерти от рефлекторной остановки сердца в воде («белые утонувшие») и при асфиксическом утоплении («синие утонувшие») выделения из дыхательных путей могут отсутствовать. Первая помощь. Основными принципами оказания первой помощи при утоплении являются своевременность и непрерывность действий. Необходимо быстро осмотреть пострадавшего для выявления тяжести его состояния. Прежде всего необходимо выявить наличие или отсутствие дыхания, сердечной деятельности, сознания, а также наличие повреждений. При отсутствии признаков жизни должны быть немедленно приняты меры по оживлению. Меры по оживлению могут не проводиться лишь при наличии явных признаков биологической смерти (трупные пятнa, трупное окоченение). Мероприятия по оживлению должны проводиться комплексно для одновременного воздействия на дыхательную и сердечно-сосудистую системы. Если пострадавший в сознании, необходимо принять меры, чтобы согреть и успокоить его, снять мокрую одежду, интенсивно обтереть тело (массаж), переодеть в сухое белье, укутать и при возможности дать крепкий горячий чай или кофе, 25-30 капель настойки валерианы. Если пострадавший без сознания, но пульс и дыхание сохранены, следует уложить его на носилки с приподнятым ножным концом, расстегнуть стесняющую одежду, дать понюхать нашатырный спирт на вате, при возможности проводить ингаляцию кислорода, ввести 1 мл кордиамина или 1 мл 1% раствора лобелина, или 1 мл 5% раствора эфедрина и внутривенно 50 мл 40% раствора глюкозы. Производить растирание тела, массаж верхних и нижних конечностей следует по направлению к сердцу (от периферии к центру). Если сознание не восстанавливается или сердечная деятельность и дыхание ухудшаются, необходимо повторно ввести подкожно 1-2 мл 10% раствора кофеина или внутримышечно 2 мл кордиамина. Если пострадавший находится в терминальном состоянии, оживление начинается немедленно после извлечения его из воды (а по возможности уже в воде спасающим). После извлечения из воды необходимо быстро расстегнуть одежду, затрудняющую дыхание и кровообращение, и проверить проходимость верхних дыхательных путей пальцами, введенными в рот (очистить рот от водорослей, ила, песка и т. д.). После этого удаляют воду из верхних дыхательных путей и желудка (производится лишь у «синих» утонувших, а у «белых» утонувших не следует тратить время на удаление воды, так как механизм умирания связан с рефлекторной остановкой сердца). Пострадавшего кладут на бедро согнутой в коленном суставе ноги оказывающего помощь, который левой рукой нажимает на грудь пострадавшего. 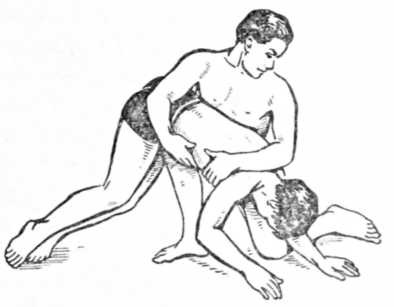 Все эти мероприятия должны быть произведены в максимально короткий срок (не более 20-30 сек.). Не следует добиваться удаления всей воды, так как это неосуществимо после того, как вытекла вода из верхних дыхательных путей, необходимо тотчас же приступить к искусственной вентиляции легких и одновременно к непрямому массажу сердца. Искусственная вентиляция легких должна проводиться непрерывно до стойкого восстановления самостоятельного дыхания. Иногда искусственная вентиляция легких продолжается 2ч. и дольше. Аппаратные и неаппаратные способы искусственной вентиляции легких по их физическому воздействию можно разделить на экспираторные (активным при этом является только выдох, а вдох пассивен), инспираторные (активным является только вдох, а выдох пассивен), инспираторно-экспираторные (активны и вдох, и выдох), инсуффляционные (вдох осуществляется путем вдувания воздуха в легкие пострадавшего, а выдох пассивен) и инсуффляционно-экссуффляционные (вдох осуществляется вдуванием воздуха, а выдох — отсасыванием его), при этом вдох и выдох будут активными. Установлено, что такие способы искусственной вентиляции легких, как Сильвестра, Шеффера и др., малоэффективны, так как в легкие при вдохе поступает всего 300-400 см3 воздуха, чего явно недостаточно (необходимо не менее 1000-1200 см3 воздуха). Наиболее эффективным и распространенным из неаппаратных способов искусственной вентиляции легких является искусственное дыхание изо рта в рот и изо рта в нос с помощью трубки или катетера, введенного через нижние носовые ходы при закрытом рте. При отсутствии катетеров и трубок искусственная вентиляция изо рта в нос или изо рта в рот осуществляется непосредственно или через носовой платок, марлю и т. д. 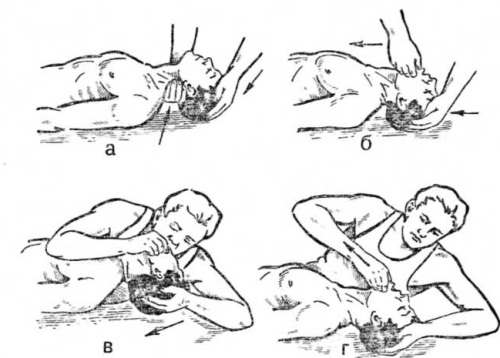 Методика проведения искусственного дыхания методом «рот в рот»: а – запрокидывание головы пострадавшего, б – открывание рта, в – вдох, г – выдох |
