оск. ОСКЭ. ОДС. 3-027. Объективно Общее состояние средней тяжести за счёт болей и утренней скованности. Температура 37,5С. Опорнодвигательный аппарат
 Скачать 1.33 Mb. Скачать 1.33 Mb.
|
|
5. Роговой слой – состоит из роговых кератиновых пластинок (чешуек), имеющих форму плоских многогранников, расположенных друг на друге в виде монетных столбиков или колонок. Чешуйки имеют толстую прочную оболочку из белка кератолинина, внутри заполнены продольно расположенными кератиновыми фибриллами, связанными между собой бисульфидными мостиками и склеены аморфным кератиновым матриксом. Чешуйки между собой связаны цементирующим веществом, богатым липидами (придает гидрофобность). Ферменты лизосом клеток Лангерганса и кератосом разрушают связи между чешуйками и с поверхности чешуйки слущиваются. (Следует сразу подчеркнуть, что понятия “толстая” и “тонкая” кожа касаются в первую очередь эпидермиса, т.к. толщина дермы в так называемой тонкой коже может существенно различаться) Строение тонкой кожи. +Эпидермис тонкой содержит меньше, чем в толстой коже, слоев, которые тоньше. Иногда эпидермис может иметь толщину всего в несколько клеток. +Роговой слой истончен и менее компактен. + Блестящий слой отсутствует. +Резко истончен, иногда до отсутствия или прерывистости, зернистый слой. +Шиповатый слой истончается иногда до отсутствия или 1-2 слоев. +Клетки базального слоя чаще, чем в толстой коже, вытянуты в вертикальном направлении. +Характер границы между эпидермисом и дермой в тонкой коже иной. + Дерма не формирует дермальных гребешков, а местами вступает в эпидермис в виде истинных сосочков, но их наличие не приводит к формированию на поверхности кожи видимых гребешков и характерного для толстой кожи узора. + Та картина поверхности эпидермиса тонкой кожи, которую мы видим невооруженным глазом, не связана с подлежащими дермальными сосочками, а обусловлена в основном линиями, соединяющими вдавленные устья волосяных фолликулов. В тонкой коже в отличие от толстой содержатся многочисленные волосяные фолликулы и сальные железы. Потовые железы в тонкой коже менее многочисленны, чем в толстой коже. В тонкой коже некоторых участков тела (подмышечные впадины, область половых желез) имеются апокриновые потовые железы . Строение толстой кожи. К толстой коже относят кожу ладоней и подошв. +Эпидермис толстой кожи имеет все пять характерных слоев, причем роговой слой имеет максимальную толщину, и может по ширине превышать все остальные слои, вместе взятые. +Хорошо развит блестящий слой в виде достаточно широкой, иногда суживающейся оксифильной полосы. +Зернистый слой представлен несколькими рядами крупных вытянутых клеток с отчетливо различными гранулами кератогиалина. +Шиповатый слой включает большое количество клеточных рядов. +Клетки базального слоя чаще округлые, иногда вертикально вытянутые. + Видимые невооруженным глазом эпидермальные гребешки (Рис. 3.22), образуются благодаря тому, что эпидермис повторяет дермальные гребешки. Каждый дермальный гребешок расщепляется на два дермальных сосочка участками эпидермиса, названными межсосочковыми клиньями. Межсосочковые клинья являются местом впадения протоков мерокриновых желез. +Количество клеток Лангерганса в толстом эпидермисе меньше, чем в эпидермисе тонкой кожи. +Толстая кожа всегда гораздо менее пигментирована, чем толстая, что связано с более низкой интенсивностью меланогенеза. Это особенно хорошо заметно у людей негроидной расы. +Толстая кожа лишена сальных желез, а содержание в ней мерокриновых потовых желез значительно выше, чем в тонкой коже. +Подкожно-жировая клетчатка в толстой коже развита лучше, чем в тонкой и не исчезает даже при сильном общем истощении организма. +Толстая кожа значительно более богато снабжена чувствительными нервными приборами. Поэтому кожа рук, например, служит как высокочувствительный тактильный орган. 4. Дисциплина «Нормальная физиология»: Опишите путь температурного анализатора. Температурный анализатор. Его значение состоит в определении температуры внешней и внутренней среды организма.+ имеет важное значение для осуществления процессов терморегуляции и организации поведенческих приспособительных реакций. При действии высоких температур на кожу иногда может наблюдаться ощущения холода. Это объясняется тем, что холодовые рецепторы располагаются ближе к поверхности кожи, чем тепловые, поэтому они возбуждаются быстрее, чем тепловые. =Периферический отдел температурного анализатора представлен тепловыми рецепторами (тельца Руффини) и Холодовыми (колбы Краузе), располагающимися в коже и слизистых оболочках. =Проводниковый отдел начинается дендритом чувствительного нейрона спинального ганглия или ганглия черепных нервов. Второй нейрон локализуется в задних рогах спинного мозга или, соответственно, в ядрах черепных нервов в стволе мозга. Нервные волокна, отходящие от вторых нейронов в составе латерального спино-таламического тракта, доходят до зрительного бугра, где находится третий нейрон. Отсюда возбуждение поступает в кору большого мозга (четвертый нейрон). =Центральный отдел температурного анализатора находится в области задней центральной извилины коры большого мозга. 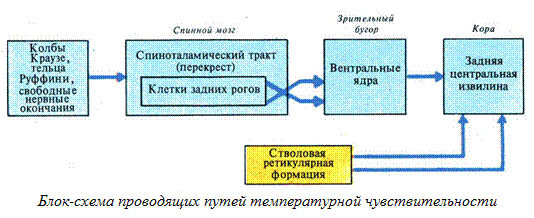 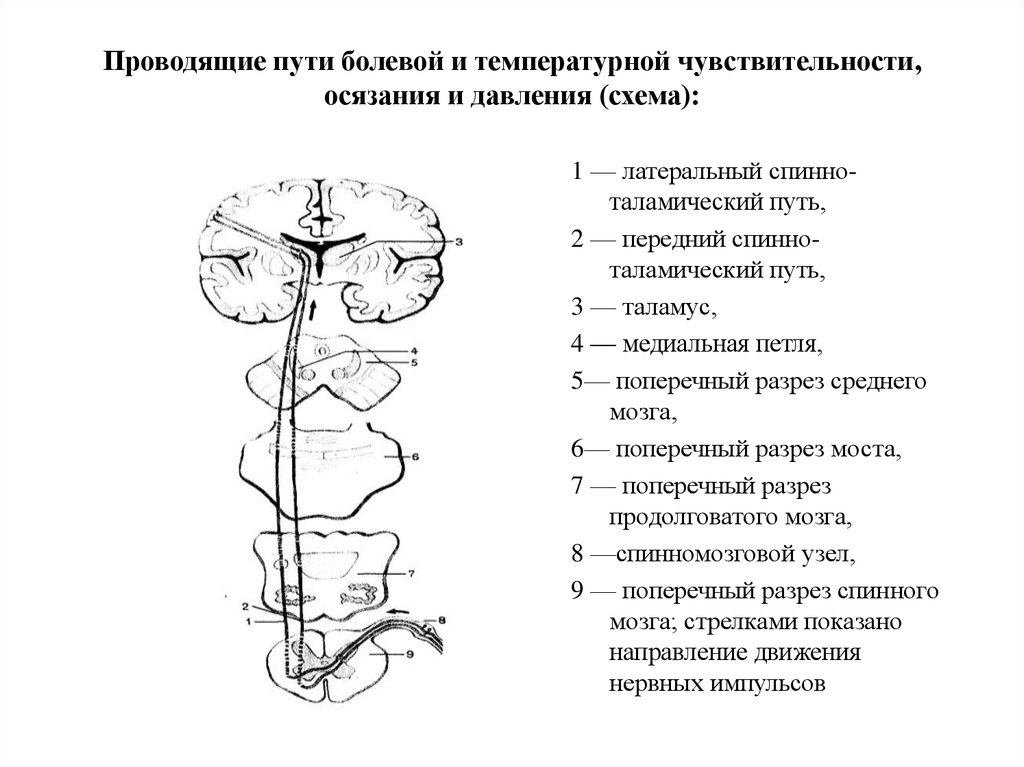 5. Дисциплина «Биологическая химия» Объясните биохимическую взаимосвязь алиментарного дисбаланса (употребление мяса и алкоголя) с обострением симптомов данного заболевания у пациента Это слизано у других групп К факторам риска формирования подагры можно отнести все состояния, повышающие уровень мочевой кислоты в крови. Это может быть увеличение ее поступления, например, при употреблении в пищу большого количества белка, особенно красного мяса. Мочевая кислота может быть эндогенной, то есть образовываться из тканей собственного организма, например, при проведении противоопухолевой терапии, аутоиммунных процессах. Гиперурикемия может стать следствием нарушения нормального выведения уратов при заболеваниях почек, осложнившихся почечной недостаточностью. Существуют ситуации, когда повышение выработки мочевой кислоты сопровождается нарушением ее выведения – при шоковых состояниях, употреблении алкоголя. По этой причине совмещать подагру и алкоголь не рекомендуется. Приступу подагры обычно предшествует воздействие провоцирующих факторов: * прием алкоголя (механизм предположительно связан с увеличением образования уратов из-за интенсивного распада АТФ при поступлении в организм алкоголя, а также с повышением содержания молочной кислоты, которая нарушает выведение уратов почками); * изменения в питании, при этом приступ подагры могут спровоцировать как переедание (особенно жирного мяса или рыбы), так и голодание; Это с 3 варианта ( Асема прости) 30% мочевой кислоты получает человек с едой. Большего всего пурина содержат мясо, рыба, морепродукты, пиво. Уровень мочевой кислоты повышают насыщенные фруктозой сладкие напитки, энергетические напитки и алкоголь. Пиво содержит много пурина, вино может вызвать приступ подагры, лёгкий алкоголь уменьшает выведение мочевой кислоты через почки. Большая часть мочевой кислоты, присутствующей в нашем организме (около двух третей), вырабатывается внутри организма. Остальное приходит вместо продуктов, которые мы употребляем в пищу, часто в форме пуринов. Эти молекулы, присутствующие во всех животных и растительных веществах, превращаются организмом в мочевую кислоту и выводятся через мочу. Когда эта кислота не выводится через почки, она может накапливаться в крови и откладываться в виде игольчатых кристаллов в суставах. Эти кристаллы вызывают сильное воспаление и сильную боль, которую можно почувствовать при приступе подагры. 6. Дисциплина «Патологическая физиология»: Каков механизм развития воспалительного процесса у больного с патологией сустава? 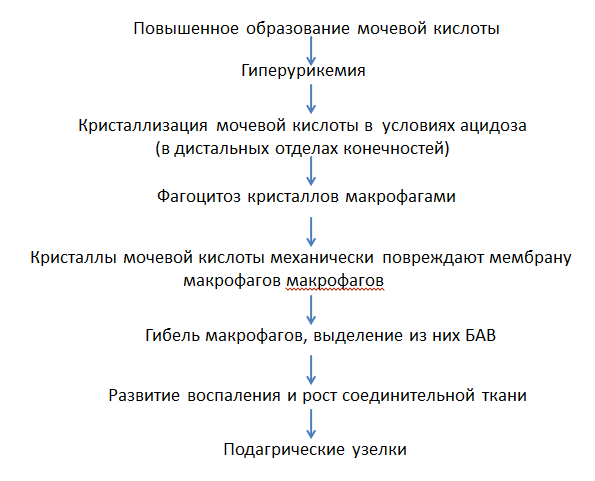 7. Дисциплина «Патологическая анатомия»: Какие структурные изменения будут наблюдаться в первом плюснефаланговом суставе стопы? Некроз, воспалительная гранулематозная реакция со скоплением гигантских клеток. По мере увеличения отложения солей и разрастания вокруг них соединительной ткани образуются подагрические шишки, суставы деформируются. Морфологический субстрат подагрической шишки (тофуса) гранулема 8. Дисциплина «Лучевая диагностика» На какой рентгенограмме представлена данная патология? Опишите данный R -снимок 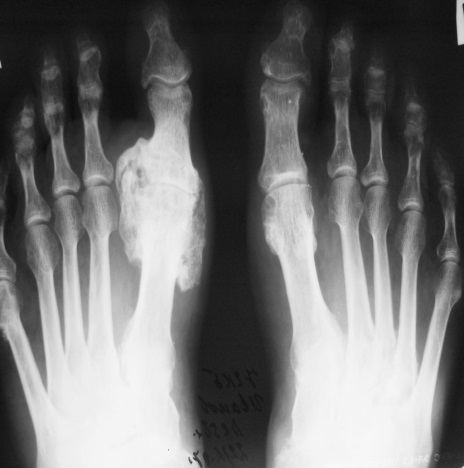 A A 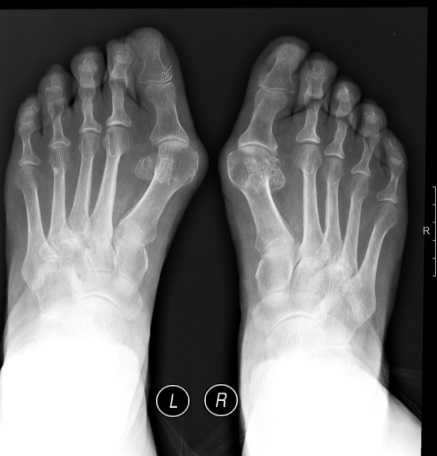 B B 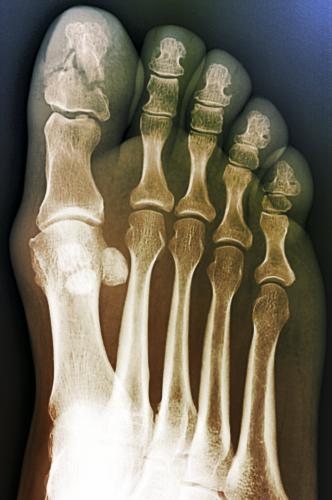 C C  9. 9. Выберите оптимальный препарат и эффективный путь введения для данного больного. Ответ: Правильный ответ А. На обзорной рентгенограмме левой стопы, выполненной в прямой проекции мы видим большое количество отложений кристаллов мочевой кислоты. Что не удевительно при подагре, так как при данном заболевании чаще всего поражется имеено большой палец стопы. Ответ других групп :На обзорной рентгеногамме выполненной в прямой проекции мы видим большое количество отложений кристаллов мочевой кислоты. На обзорной рентгенограмме стоп выполненной в прямой проекции определяется деструкция с нависающими краями в проекции дистального эпифиза 1 плюсневой кости, класичесская локализация поражения при подагре. Дисциплина «Фармакология» Какой липофильный препарат проникая в цитоплазму клетки, взаимодействует с рецептором, образуя комплекс угнетает образование усиливает образование противовоспалительных цитокинов. Ответ: Преднизолон. Внутривенно –струйно ( для лучшей биодоступности) 30 млг. Длительность курса 2-3 дня. Препарат тормозит развитие симптомов воспаления. При длительном приеме препарата суточную дозу следует снижать постепенно. Длительную терапию нельзя прекращать внезапно! Вариант 9 Мужчина 38 лет жалуется на боль в левом тазобедренном суставе с иррадиацией в середину крестца, утреннюю тугоподвижность в грудном и поясничном отделах позвоночника, уменьшающиеся после физических упражнений, но не стихающих в покое, боли в коленных суставах. Отмечает усиление болей со второй половине ночи. Болен 10 лет. Объективно: сглаженность поясничного лордоза, деформация шейного и грудного отделов позвоночника по типу «позы просителя». Симптом Отто, Шобера положительный. Положительные симптомы Кушелевского I, II, III. Атрофия прямых мышц спины. Боли в коленых, голеностопных, левом тазобедренном суставе. Симптом сжатия положительный. Общий анализ крови: лейкоциты 12,0х109/л, СОЭ 38 мм/ч. Биохимический анализ крови: общий белок - 75 г/л, холестерин 4,8 ммоль/л, фибриноген- 6 г/л, СРБ +++. Ответьте на поставленные вопросы: 1. Дисциплина «Введение в клиническую медицину-2» Опишите метод определения симптома Кушелевского I. Диагностическая значимость этого метода. Симптом для выявления сакроилеита - воспаление крестцово-подвздошного сустава. Метод определения: больной лежит на спине на твердом основании. Врач кладет руки на гребни подвздошных костей спереди и резко надавливает на них. При наличии воспалительных изменений в коленно-подвздошных суставах возникает боль в области крестца. Симптом Кушелевского (I): больной находится в положении лежа на спине (основание должно быть твердым). Врач резко надавливает на гребешки подвздошных костей. Симптом положительный при возникновении выраженной боли в области крестца. 2. Дисциплина «Топографическая анатомия»: Опишите кровоснабжение и иннервацию тазобедренного сустава. В кровоснабжении участвуют: восходящая ветвь латеральной огибающей бедро артерии; глубокая ветвь медиальной огибающей бедро артерии; артерия круглой связки; ветви нижней и верхней ягодичных артерий; ветви наружной подвздошной и нижней подчревной артерий. Сустав получает артериальную кровь из суставной сети rete articulare , образованной ветвями медиальной и латеральной артерии, огибающей бедренную кость arteria circumflexia femoris medialis et lateralis (из arteria profunda femoris ) и запирательной артерии arteria obuturatoria. От последней отходит сеть вертлужной впадины rete acetabularis, которая направляется к головке бедренной кости через связку головки; Венозный отток происходит в глубокие вены таза и бедра – глубокую вену бедра vena profunda femoris, бедренную вену vena femoralis, внутреннюю подвздошную вену vena iliaca interna; Иннервация капсулы – из nervi obturatorius, femoralis et ischiadicus (запирательный, бедренный и седалищный нервы). Тазобедренный сустав имеет богатую иннервацию, которая осуществляется за счет нервов надкостницы, околосуставных сосудисто-нервных образований, а также веточек крупных нервных стволов: бедренного, седалищного, запирательного, верхнего ягодичного, нижнего ягодичного и срамного нервов. Задненижний отдел суставной капсулы иннервируется веточками седалищного нерва, а также верхнего ягодичного и срамного, передняя часть – суставной ветвью запирательного нерва. Круглая связка и жировая подушка иннервируются задней ветвью запирательного нерва. Кроме того, в иннервации указанных структур могут участвовать ветви бедренного и верхнего ягодичного нервов. Кровоснабжение: • Ветви медиальной и латеральной артерий, огибающих бедренную кость, глубокие ветви верхней и нижней ягодичных артерий, артерия связки головки бедренной кости (ветвь запирательной артерии). Иннервация: • Ветви многочисленных нервов: к прямой мышце бедра, к квадратной мышце бедра, передние ветви запирательного нерва, добавочный запирательный нерв, верхний ягодичный нерв. 3. Дисциплина «Гистология»: Определите клеточные структуры скелетных тканей, покрывающих суставные поверхности, кратко напишите строение этих клеток и их функции. 4. Дисциплина «Нормальная физиология»: Как осуществляется регуляция позно-тонического рефлекса. Регуляция осуществляется стволовыми структурами мозга (вляют на тонус мыщц сгибателей и разгибателей через альфа и гамма мотонейроны спинного мозга): Ядра среднего мозга обеспечивают поддержание равновесия в условиях покоя и ускорения, с участием нейронов продолговатого мозга и варолиева моста. Ретикулярная формация продолговатого мозга тормозит, а моста возбуждает мотонейроны разгтбателей. Вестибулярное ядро Дейтерса (продолговатый мозг) возбуждает мотонейроны разгибателей. Красное ядро (средний мозг) тормозит мотонейроны разгибателей, как прямо, так и тормозя вестибулярное ядро Дейтерса. 5. Дисциплина «Биологическая химия» Оцените показатели анализа крови у данного пациента В анализах наблюдаются все признаки воспаления: лейкоцитоз, увеличение СОЭ, повышенный фибриноген, СРБ+++. Общий белок, холестерин в норме. \ 6. Дисциплина «Патологическая физиология»: Каков механизм деформации шеи и грудного отдела позвонка по типу позы «просителя» у пациента? Болезнь Бехтерева характеризуется воспалительными изменениями в межпозвоночных суставах, что обуславливает их сращивание (анкилоз) При болезни Бехтерева иммунные клетки атакуют межпозвоночные диски, сухожилия и связки суставов. В пораженных тканях развивается воспаление, в результате которого происходит замещение эластичных тканей твердой костной тканью, в результате чего нарушается подвижность позвоночника и составов. Вследствие подобных изменений позвоночный столб оказывается в своеобразном жестком футляре, что ограничивает подвижность. Кроме этого, в патологический процесс могут втягиваться паравертибральные ткани, которые окружают позвоночник, внутренние органы или другие суставы организма. 7. Дисциплина «Патологическая анатомия»: Какие структурные изменения будут наблюдаться в тазобедренных и коленных суставах? При наличии изменений в тазобедренных суставах, вовлекающихся в процесс намного чаще, чем все другие, отмечается болевой синдром соответствующей локализации с ограничением подвижности и периодически - с иррадиацией в бёдра или колени. И хотя боли свойственны многим заболеваниям, при анкилозирующем спондилоартрите они имеют свои особенности: не устраняются в покое. Иногда облегчению состояния могут способствовать физические упражнения, но это только сначала, когда болевой синдром возникает исключительно при значительных физических нагрузках. Со временем эта тенденция исчезает, боль принимает постоянный характер и становится более интенсивной. Болезнь Бехтерева отличает "утренний" синдром, когда, после пробуждения от ночного сна, человек какое-то время не может пошевелить своими конечностями. Такая вынужденная неподвижность в суставах обычно проходит минут через тридцать. Скованность в тазобедренном суставе возникает довольно рано, что объясняется постоянными болями и перенапряжением мышц. Анкилозирующий спондилоартрит (болезнь Бехтерева) приводит не только к поражению позвоночника, но и тазобедренных суставов. Пациент жалуется на боли в этой области, которые имеют воспалительный характер. Сложность патологии в том, что на запущенных стадиях сочленения превращаются в костные образования и практически полностью теряют подвижность, что приводит к анкилозу. |
