STUDMED Лекции Фармакология. Общая фармакология
 Скачать 0.51 Mb. Скачать 0.51 Mb.
|
АНТИАРИТМИЧЕСКИЕ ПРЕПАРАТЫАритмии возникают из-за нарушения проведения импульса или нарушения образования импульса. Нарушение проведения импульса могут быть как из-за ускорения проведения, так и за счет замедления проведения импульса (блокад). При ускорении проведения надо уменьшить симпатические влияния на сердце, например, применить -адреноблокаторы (анаприлин) или усилить парасимпатические (М-холиномиметики, антихолинэстеразные). При блокадах проведения надо усилить симпатические влияния (например, применить -адреномиметики - изадрин) или ослабить парасимпатические (применить М-холиноблокаторы - атропин).      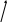 1 K+ 1 K+  2 K+ 2 K+ Na+б . Ca2+ Na+ Na+б . Ca2+ Na+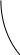 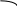 0 Ca2+ 3 0 Ca2+ 3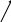 K+ K+    4 4Na2+м. Ca2+м. 4 фаза (фаза медленной диастолической деполяризации обусловлена входом ионов натрия и кальция по медленным натриевым и кальциевым каналам. От этой фазы зависит автоматизм. Блокада медленных натриевых и кальциевых каналов приводит к угнетению автоматизма эктопических очагов. 0 фаза (фаза деполяризации) обусловлена входом ионов натрия по быстрым натриевым каналам. От этой фазы зависит проводимость. Угнетение быстрых натриевых каналов приводит к замедлению скорости проведения импульса и переводит односторонний блок проведения импульса в двусторонний. Угнетение входа ионов кальция приводит к угнетению сократимости. 1, 2, 3 фаза (фаза реполяризации) обусловлена выходом ионов калия по калиевым каналам. Фаза 2 – «плато» – обусловлена входом ионов натрия и кальция наряду с выходом ионов калия. Блокада выходящего калиевого тока приводит к замедлению фазы реполяризации, а значит - удлинению потенциала действия, а значит - удлинению эффективного рефрактерного периода, а это переводит односторонний блок проведения импульса в двусторонний. При нарушениях образования импульса применяют антиаритмические препараты, которые делятся на 4 группы: I группа - мембраностабилизирующие средства, которая, в свою очередь, делится на 3 подгруппы: IA подгруппа (хинидин, новокаинамид, этмозин); IB подгруппа (лидокаин, тримекаин, дифенин); IC подгруппа (аймалин, аллапинин, этацизин). II группа - -адреноблокаторы (анаприлин). III группа - препараты, замедляющие реполяризацию, а, значит, и потенциал действия (амиодарон, орнид, соталол). IV группа - блокаторы кальциевых каналов или, иначе, антагонисты ионов кальция (верапамил, нифедипин). Препараты I группы блокируют ионные каналы. Препараты IA подгруппы (хинидин, новокаинамид, этмозин) блокируют быстрые натриевые каналы, медленные натриевые и кальциевые каналы, калиевые каналы. Угнетают проводимость (так как блокируют быстрые натриевые каналы), тем самым переводят односторонний блок в двусторонний, угнетают автоматизм эктопических очагов (так как блокируют медленные натриевые каналы), увеличивают эффективный рефрактерный период (так как блокируют выходящий калиевый ток), сократимость (так как угнетают кальциевые каналы). Применяются при всех нарушениях ритма, но не при инфаркте миокарда, так как угнетают сократимость. Хинидин применяют 3-5 раз в день. Новокаинамид назначают 4-6 раз в сутки. Нежелательные эффекты новокаинамида: диспепсические расстройства усугубление сердечной недостаточности артериальная гипотония нарушение зрения тромбоцитопения аллергические реакции гепатотоксичность проаритмическое действие Препараты IB подгруппы (лидокаин, тримекаин, дифенин) блокируют медленные натриевые каналы, поэтому угнетают автоматизм эктопичеких очагов. Не угнетают проводимость, укорачивают потенциал действия (так как ускоряют выходящий калиевый ток за счет активации калиевых каналов). Применяются только при желудочковых нарушениях ритма, в том числе и при инфаркте миокарда, так как не угнетают сократимость. Побочные эффекты лидокаина: артериальная гипотония слабость, сонливость, головокружение онемение языка и губ Препараты IC подгруппы (аймалин, аллапинин, этацизин) блокируют быстрые натриевые каналы, медленные натриевые и кальциевые каналы, калиевые каналы. Угнетают проводимость (так как блокируют быстрые натриевые каналы), угнетают автоматизм (так как блокируют медленные натриевые каналы), увеличивают эффективный рефрактерный период (так как блокируют выходящий калиевый ток), сократимость (так как угнетают кальциевые каналы). Применяются при всех нарушениях ритма, но не при инфаркте миокарда, так как угнетают сократимость. Отличаются от препаратов IА группы тем, что еще больше угнетают проводимость, поэтому противопоказаны при блокадах проведения импульса. Препараты II группы - -адреноблокаторы (анаприлин) блокируют быстрые натриевые каналы, медленные натриевые и кальциевые каналы, калиевые каналы. Угнетают проводимость, автоматизм, сократимость. Применяются при всех нарушениях ритма, но особенно при аритмиях, вызванных повышенным тонусом симпатической системы, так как блокируют -адренорецепторы сердца. Снижают артериальное давление. Препараты III группы (амиодарон, орнид, соталол) блокируют выходящий калиевый ток, поэтому замедляют реполяризацию, а, значит, и потенциал действия, следовательно, удлиняют потенциал действия. Не угнетают сократимость, меньше угнетают проводимость. Применяются при всех нарушениях ритма. Препараты IV группы (верапамил, нифедипин) блокируют кальциевые каналы. Замедляют проводимость и автоматизм, сократимость. Снижают артериальное давление. Применяются только при предсердных нарушениях сердечного ритма. Лекция 13 АНТИАНГИНАЛЬНЫЕ СРЕДСТВА Кровоснабжение миокарда осуществляют коронарные артерии. С возрастом вследствие атеросклеротического стенозирования этих сосудов при увеличении нагрузки на сердце возникает несоответствие между потребностью миокарда в кислороде и его доставкой коронарным кровотоком. Возникающая при этом ишемия миокарда характеризуется как «грудная жаба» или стенокардия. Болевой синдром при стенокардии, вероятно, связан с накоплением в ишемизированных участках миокарда недоокисленных продуктов. Основными направлениями медикаментозной терапии стенокардии являются: уменьшение работы сердца (и, соответственно, уменьшение потребности сердечной мышцы в кислороде) и увеличение доставки кислорода к сердечной мышце. Антиангинальные препараты применяются при лечении стенокардии, ишемической болезни сердца, когда возникает несоответствие между потребностью миокарда в кислороде и его доставкой. Классификация: I. Препараты, уменьшающие потребность миокарда в кислороде и увеличивающие его доставку. Нитраты: - препараты, содержащие нитроглицерин (тринитролонг, сустак, нитронг) - производные нитроглицерина (эринит, нитросорбид). Антагонисты кальция: производные дигидропиридина (нифедипин (коринфар, кордафен), никардипин): II поколение – нитрендипин (байпресс), нимодипин (нимотоп), никардипин (локсен) недигидропиридиновые: производные фенилалкиламина (верапамил (изоптин, финоптин), II поколение – галопамил, анипамил, фалипамил; производные бензотиазепина (дилтиазем), II поколение – клентиазем. - III поколение – нафтопидил (обладает -адреноблокирующей активностью), эмопамил (обладает симпатолитическими свойствами) II. Препараты, уменьшающие потребность миокарда в кислороде. -блокаторы (анаприлин (индерал), окспренолол (тразикор), пиндолол (вискен), талинолол (корданум), алпренолол) III. Препараты, увеличивающие доставку кислорода к миокарду (коронароактивные средства). 1. Миотропные спазмолитики (молсидомин (корватон, сиднофарм), курантил (дипиридамол), эуфиллин, но-шпа, папаверин, интенкордин (карбохромен)). 2.- адреномиметики (нонахлазин, оксифедрин). 3. Препараты рефлекторного действия (валидол). I. Препараты, уменьшающие потребность миокарда в кислороде и увеличивающие его доставку. Нитраты. Нитроглицерин, воздействуя на высшие симпатические центры, способствует расширению сосудов, особенно верхней половины туловища. Из-за расширения артериальных сосудов уменьшается сопротивление сосудов, следовательно, снижается преднагрузка на сердце. Из-за расширения вен уменьшается венозный возврат, т.е. уменьшается постнагрузка на сердце. Уменьшение нагрузки на сердце приводит к уменьшению потребности миокарда в кислороде. Сосуды расширяются из-за взаимодействия нитратов с сульфгидрильными группами эндогенных «нитратных рецепторов». При этом от молекулы нитрата отщепляется группа NO2, превращающаяся затем в NO (оксид азота), который активирует цитозольную гуанилатциклазу. Под влиянием этого фермента образующийся из гуанозинтрифосфата (ГТФ) циклический гуанозинмонофосфат (цГМФ) снижает концентрацию свободного кальция в цитоплазме мышечных клеток и этим вызывает их расслабление. Это роднит его с эндогенным релаксирующим фактором. Нитраты могут способствовать также освобождению простациклина из эндотелия сосудистой стенки и угнетать продукцию тромбоксана А2, что тоже приводит к сосудорасширяющему действию. Кроме этого нитроглицерин уменьшает центральные сосудосуживающие импульсы. Обладает способностью блокировать центральное звено афферентной болевой импульсации, идущее из очага гипоксии. Высвобождает в миокарде небольшое количество катехоламинов, в результате сокращения сердечной мышцы становятся более энергичными, компрессорное влияние на интрамуральные сосуды уменьшается, восстанавливается кровоснабжение в субэндокардиальном слое миокарда. Применяется, в отличие от пролонгированных препаратов (сустак) для купирования приступа стенокардии. Побочные эффекты: ортостатическая гипотония, привыкание, головная боль, тахикардия, шум в ушах, прилив крови к сердцу. 2. Антагонисты кальция. Взаимодействуют со специфическими местами связывания на мембранах клеток вокруг входа в потенциал-зависимый кальциевый канал или внутри него. Уменьшают поступление ионов кальция в клетку сердечной мышцы, уменьшают работу сердца, следовательно, уменьшают нагрузку на миокард. Расширяют сосуды, снижают артериальное давление, снижают нагрузку на сердце. Уменьшают поступление ионов кальция в коронарные сосуды, расширяют сосуды и увеличивают доставку к сердцу кислорода. Применяются при ИБС со стабильной стенокардией напряжения, болезни Рейно, мигренях, артериальной гипертензии, аритмиях (верапамил). Побочные эффекты: головная боль, головокружение, покраснение кожных покровов, отеки на ногах. Кроме того, применение производных дигидропиридина (нифедипин) приводит к гиперплазии десен, психозам, а недигидропиридиновых производных (верапамил) – к брадикардии и блокадам проводящей системы сердца. II. Препараты, уменьшающие потребность миокарда в кислороде. 1. -блокаторы (анаприлин, талинолол). Уменьшают работу сердца за счет блокады -рецепторов сердца и уменьшения симпатических влияний. Благодаря уменьшению частоты сердечных сокращений увеличивается время диастолического наполнения и коронарной перфузии. При инфаркте миокарда -блокаторы, уменьшая систолическое напряжениестенок сердца, снижают вероятность их разрыва в зоне инфаркта. Применяют при стенокардии напряжения, аритмиях и гипертонической болезни. Побочные эффекты: сердечная недостаточность, бронхоспазм, общая слабость, резкая брадикардия, гипергликемия. III. Препараты, увеличивающие доставку кислорода к миокарду (коронароактивные средства). 1. Спазмолитики. Молсидомин активирует цитозольную гуанилатциклазу, чем увеличивает образование цГМФ. Последний снижает внутриклеточную концентрацию ионов свободного Са, что ведет к расслаблению сосудов, преимущественно вен. Дипиридамол относится к производным пиримидина. Механизм действия связан с увеличением концентрации аденозина в миокарде, торможения агрегации тромбоцитов. Карбохромен расширяет сосуды за счет блокады фосфодиэстеразы и накопления за счет этого цАМФ; повышением активности 5-нуклеотидазы и увеличением образования аденозина. При ишемии миокарда вызывают синдром «обкрадывания» (в очаге гипоксии сосуды уже максимально расширены, поэтому расширяются сосуды неповрежденных участков и кислород перераспределятся в пользу этих участков, обделяя очаги повреждения). Кроме того, к побочным эффектам относятся головная боль, снижение АД. 2.-адреномиметики (нонахлазин, оксифедрин). Возбуждают -адренорецепторы сосудов сердца, в результате чего они расширяются. 3. Препараты рефлекторного действия (валидол). Содержит в своем составе ментол, который действует на холодовые рецепторы слизистой ротовой полости и рефлекторно расширяет коронарные сосуды. Успокаивает ЦНС. Применяется сублингвально. Применяется при легких приступах ИБС, неврозах, морской и воздушной болезни. Корвалол (валокардин) – седативное и спазмолитическое средство. Применяется при резко выраженных спазмах коронарных сосудов, тахикардии, неврозах, бессоннице. Лекция 14 |
