микробиология. Общая вирусология. Механизмы противовирусной защиты. Микробиология натуральная оспа.
 Скачать 2.52 Mb. Скачать 2.52 Mb.
|
|
Патогенез гриппа — это каскад токсико-аллергических и иммунных реакций организма, в котором можно выделить следующие основные фазы: репродукция вируса в клетках с поражением эпителия дыхательных путей; вирусемия, сопровождающаяся токсическими и токсико- аллергическими реакциями; присоединение бактериальных осложнений со стороны дыхательных путей; фаза обратного развития патологического процесса или летальный исход. Типичным для вирусов гриппа является поражение верхних дыхательных путей, преимущественно трахеи с развитием дистрофических изменений и некроза поверхностных слоев цилиндрического эпителия, что обусловлено тропизмом вируса гриппа к эпителию верхних дыхательных путей В зависимости от сроков болезни можно выявить различные морфо- логические проявления со стороны дыхательных путей. В 1–2-й день забо- левания обнаруживаются дистрофические изменения эпителиальных клеток, полнокровие сосудов с очагами инфильтрации в трахее. Изменения нарастают к 3–5-му дню и сохраняются в среднем до 6–7-го дня. Гнойный, фиброзно-геморрагический трахеобронхит наблюдается в конце первой недели (реже в первые дни), что обусловлено присоединением бактериальной флоры. Вирус через 3–6 ч из мест первичной локализации попадает в кровоток (стадия вирусемии), что сопровождается развитием генерализованных поражений внутренних органов и систем. Вирус гриппа сам по себе, как правило, не вызывает воспалительный процесс вне органов дыхания, в частности в головном мозге и в сердечной мышце, так как не способен к репликации в клетках этих органов. Пато- морфологические изменения, возникающие в этих органах, обусловлены развитием геморрагического отека в результате микроциркуляторных расстройств, что расценивается рядом авторов как гриппозный миокардит, менингит, менингоэнцефалит. Патоморфология: дегенеративные явления в цитоплазме и ядрах эпителиоцитов, исчезновение на них ворсинок, слущивание пластов эпителия, отечность подслизистого слоя, сосудистые нарушения в виде полнокровия, иногда кровоизлияний По тяжести течения грипп может быть легкий, среднетяжелый, тяжелый и очень тяжелый (молниеносный); по наличию осложнений: осложненный и неосложненный. Клинические проявления гриппа: - инкубационный период от 12 до 48 ч. - ряд клинических вариантов: а) типичный грипп: - острое начало с озноба или познабливания, повышения температуры тела до максимального уровня (38-40°С) уже в первые сутки, общих явлений интоксикации (ломоты в мышцах, костях, суставах, чувства разбитости, головной боли в лобных или лобно-височных областях, глазных яблоках), наиболее выраженных на 2-3-й день - через несколько часов к симптомам общего токсикоза присоединяются признаки поражения респираторного тракта. - в ОАК: лейкопения или нормоцитоз, нейтропения, эозинопения, относительный лимфомоноцитоз, нормальное СОЭ б) атипичный грипп (афебрильный, акатаральный, молниеносный) –формы гриппа, при которых отсутствует один из ведуших симптомов (лихорадка, катаральные проявления и др.) Дифференциальная диагностика гриппа с парагриппом и аденовирусной инфекцией: а) при парагриппе: - начинается постепенно, значительно уступая гриппу по выраженности интоксикации, температура редко превышает 38С - преимущественно поражается гортань с развитием симптомов ларингита (осиплость голоса, лающий сухой кашель) - слизистая ротоглотки неярко гиперемирована (для гриппа характерна разлитая, яркая гиперемия в сочетании с мучительным надсадным кашлем и болью за грудиной б) при аденовирусной инфекции: - явления тонзиллита, увеличение регионарных л.у., иногда - гепатоспленомегалия - умеренный кашель, появляющийся чаще на 3-4-ый день, слабо беспокоящий больного - выраженный экссудативный компонент воспаления (при гриппе ринорея скудная) - возможно наличие характерного, часто ассиметричного, конъюнктивита - возможны боли в животе и диспепсические явления (особенно часто у детей) - большая (до 2 недель) продолжительность лихорадочного периода - несмотря на наличие иногда высокой температуры тела, общее состояние нарушено меньше, чем при гриппе - в ОАК возможен умеренный лейкоцитоз (при гриппе – лейкопения) Лечебно-профилактические мероприятия в амбулаторных условиях и на дому: 1. Постельный режим до нормализации температуры, обильное теплое питье (чай с лимоном, малиновым вареньем, щелочные минеральные воды) 2. Противовирусная терапия: блокаторы М2-каналов - ремантадин по схеме (1-ый день по 2 таб 3 раза, 2-ой день по 2 таб 2 раза только после еды, запивая водой) - эффективен при лечении гриппа типа А лишь при раннем его использовании в первые часы и сутки от начала заболевания. 3. Жаропонижающие средства – при температуре выше 39,5 °С у взрослых и выше 38,5 °С у детей, при более низкой температуре, сопровождающейся признаками ИТШ(Инфекционно-токсический шок), 4. Для улучшения дренажной функции бронхов и усиления эвакуации слизи и мокроты – теплые влажные ингаляции, содержащие соду и бронходилататоры (солутан, эуфиллин, эфедрин), муколитики (амброксол / лазолван по 30 мг 3 раза/сут внутрь) 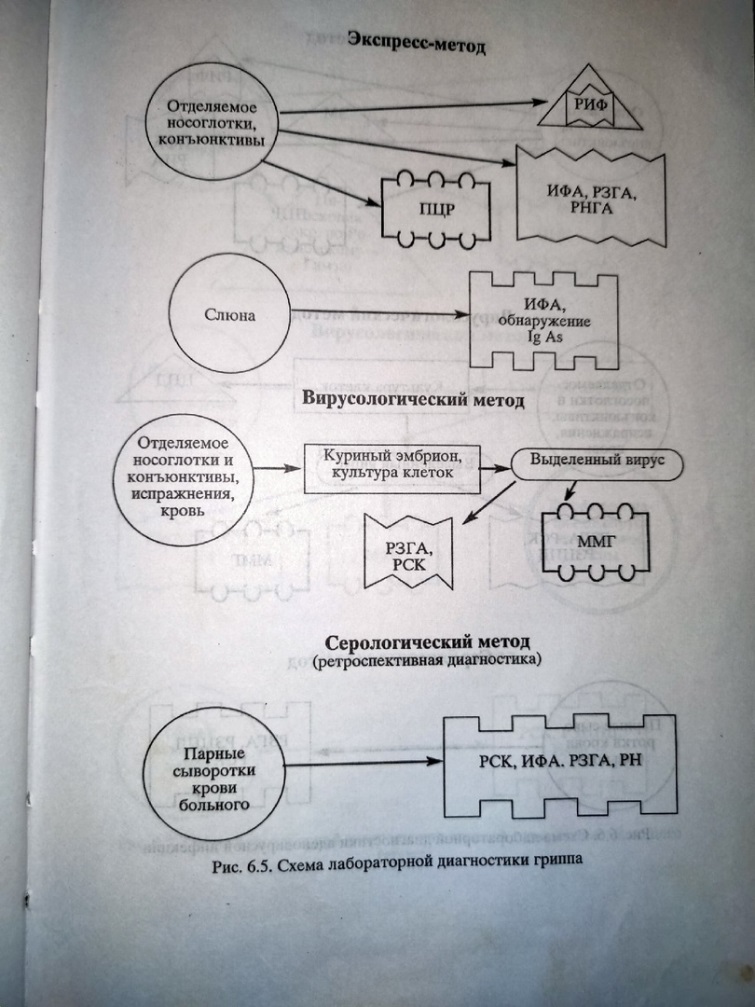  Лабораторная диагностика. Профилактика и терапия
Сыворотки и вакцины в конце 2 вопроса;) 2. Аденовирусные инфекции, риновирусные инфекции. Этиология, эпидемиология, патогенез, лабораторная диагностика, специфическая профилактика и терапия. Аденовирусная инфекция. Этиология. Возбудители заболевания человека - более 30 серовароваденовирусов, относящихся к семeйству Adenoviridae. Аденовирусы - ДНК-содержащие вирусы, не устойчивы во внешней среде, легко и н активируются при нагревании и действии дезинфицирующих средств. Эпидемиология. Источник заражения - человек с выраженными, стертыми или бессимптомными формами инфекции. Основной путь передачи - воздушно-капельный. Наиболее восприимчивы к инфекции иммунокомпрометированные лица. Дети болеют аденовирусной инфекцией чаще, чем взрослые. Заболеваемость повышается в холодное время года. Эпидемические вспышки нередко наблюдаются во вновь сформированных коллективах. Патогенез. Основными входными воротами инфекции являются верхние дыхательные пути. Репродукция вируса в эпителии вызывает дистрофию и дегенерацию клеток, а проникновение и накопление вирусных частиц в лимфоидных образованиях слизистой оболочки и регионарных лимфатических узлах приводит к подавлению фагоцитарной реакции макрофагальной системы. Происходит постепенное вовлечение в процесс различных отделов дыхательного тракта, начиная с носо- и ротоглотки, где наблюдаются наиболее типичные для данного заболевания изменения в виде экссудативного фарингита и тонзиллита. Трахея и бронхи поражаются в меньшей степени, но изменения в них и иммуносупрессия, свойственная вирусной инфекции, приводят к присоединению бактериальных осложнений, прежде всего бактериальной пневмонии. Помимо верхних дыхательных путей вирус репродуцируется в эпителии конъюнктив, вызывая конъюнктивит, влимфоиднойткани, а также в эпителии и лимфоидных образованиях кишечника. При аденовирусной инфекции чаще, чем при других ОРВИ, может развиваться продолжительная вирусемия, что ведет к вовлечению в патологический процесс печени, селезенки, новых лимфатических образований, а иногда появлению длительной волнообразной лихорадки. Клиника. Инкубационный период - от 4 до 14 дней (чаще 5-7 дней). Среди многообразных проявлений аденовирусной инфекции могут быть выделены следующие клинические формы: острое респираторное заболевание (ринофарингит, ринофаринготонзиллит, ларинготрахеобронхит), фарингоконъюнктивальная лихорадка, конъюнктивит и кератоконъюнктивит, аденовирусная пневмония. Для всех форм болезни характерно острое начало с повышением температуры тела и возникновением симптомов интоксикации, которые обычно выражены умеренно. Лихорадка длится 8-14 дней, иногда принимает волнообразный характер.При аденовирусной инфекции, протекающей в форме конъюнктивита или кератоконъюнктивита, наблюдается более тяжелое поражение конъюнктив. Могут быть выявлены фолликулярный или пленчатый конъюнктивит. В некоторых случаях присоединяется кератит. У лиц с иммунодефицитами возможно развитие аденовирусной пневмонии, характеризующейся длительной волнообразной лихорадкой, явлениями перибронхита и/или мелкоочаговыми инфильтративными изменениями в легких Диагностика. В период эпидемических вспышек диагностика аденовирусной инфекции не представляет трудности. Спорадические случаи болезни требуют лабораторного подтверждения, которое проводится так же, как при гриппе, - методом иммунофлюоресценции, ИФА, РСК, РТГА. Л 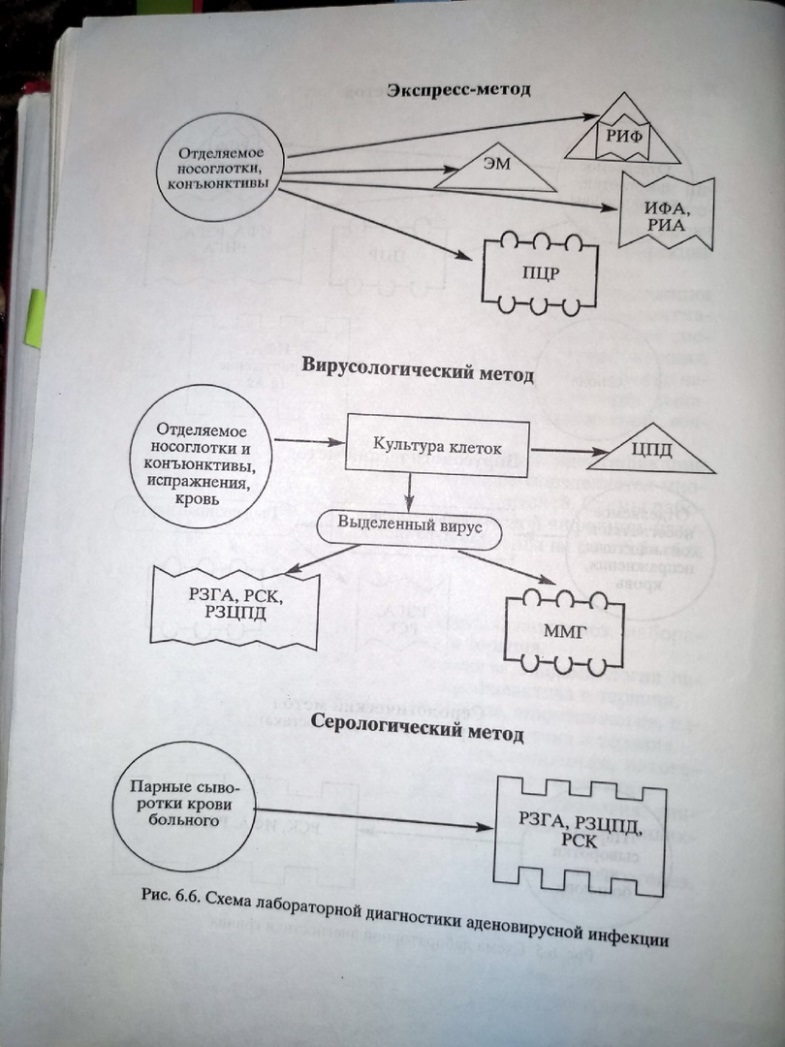 ечение. При легком и среднетяжелом течении проводится патогенетическая и симптоматическая терапия, включающая поливитамины, адаптогены (в том числе гербам арин), антигистаминные и местные сосудосуживающие (галазолин) средства. Из противовирусных средств могут быть использованы: арбидол (по 2 таблетки 3 раза в день), алпизарин (0,1-0,3 г 4 раза в день), ацикловир (0,2 г 5 раз в день) и 0,25% оксалиновая мазь интраназально. При конъюнктивитах местно используют глазные капли Офтан Иду (идоксиуридин) или ацикловир в виде 3% глазной мази, препараты интерферона и индукторы интерферона (полудан). Лечение тяжелых и осложненных форм заболевания проводится в инфекционном стационаре. ечение. При легком и среднетяжелом течении проводится патогенетическая и симптоматическая терапия, включающая поливитамины, адаптогены (в том числе гербам арин), антигистаминные и местные сосудосуживающие (галазолин) средства. Из противовирусных средств могут быть использованы: арбидол (по 2 таблетки 3 раза в день), алпизарин (0,1-0,3 г 4 раза в день), ацикловир (0,2 г 5 раз в день) и 0,25% оксалиновая мазь интраназально. При конъюнктивитах местно используют глазные капли Офтан Иду (идоксиуридин) или ацикловир в виде 3% глазной мази, препараты интерферона и индукторы интерферона (полудан). Лечение тяжелых и осложненных форм заболевания проводится в инфекционном стационаре.Профилактика. Специфическая профилактика отсутствует. Неспецифическая и экстренная профилактика ан логична гриппозной инфекции Вирусологическое исследование при аденовирусных инфекциях Методика работы: Методика 1. Выделение вируса в культуре клеток. Исследуемый материал в различных разведениях (1:10, 1:100, 1:1000) в объеме 0,1-0,2 мл вносят в пробирки с культурой клеток (можно использовать как перевиваемые, так и неперевиваемые линии). В течение 7 дней наблюдают появление цитопатического действия. Методика 2. Идентификация вируса в реакции нейтрализации. Вирус в рабочей дозе смешивается с соответствующей иммунной, диагностической сывороткой. Эта смесь инкубируется 1- 1,5 часа при температуре 370С, затем помещается в культуру клеток. Учет реакции проводят по отсутствию цитопатического действия в культуре клеток, при наличии его в контроле. Риновирусная инфекция. Этиология. Возбудитель — РНК-содержащий риновирус. Известно 113 серотипов. Эпидемиология. Характеристика источника инфекции. Источник инфекции — больной, который может выделять вирус в течение всего заболевания до прекращения насморка (1-2 нед.). Возможно заражение от “здорового” вирусоносителя. Характеристика механизма передачи. Механизм передачи — воздушно-капельный. Характеристика восприимчивого организма. Восприимчивость высокая. Человек в течение года может болеть несколько раз, т.к. существует большое количество сероваров вируса. Патогенез. Вирус размножается в слизистой оболочке носа. Воспалительный процесс сопровождается расширением сосудов и отеком оболочки, инфильтрацией ее лимфоидными клетками, десквамацией эпителия и обильной серозной секрецией. Клиника. Инкубационный период — от 1 до 6 дней, в среднем 2-3 дня. Риновирусная инфекция протекает без выраженной интоксикации и повышения температуры тела, сопровождается обильным серозно-слизистым отделяемым из носа. Тяжесть состояния определяется обычно количеством носовых платков, использованных за сутки. Выделения при риновирусной инфекции очень обильные, что приводит к мацерации кожи вокруг носовых ходов. Наряду с ринореей часто наблюдают сухой кашель, гиперемию век, слезотечение. Опорными симптомами риновирусной инфекции являются: Субфебрильная или нормальная температура тела. Отсутствие или слабо выраженный интоксикационный синдром. Обильные слизистые водянистые выделения из носа, которые затем могут приобретать желтоватый цвет Общий анализ крови.Без изменений или незначительный лейкоцитоз. Осложнения. Трахеобронхит, пневмония. Осложнения при ОРВИ могут возникнуть на любом сроке заболевания и бывают обусловлены как непосредственным воздействием возбудителя, так и присоединением бактериальной микрофлоры. Наиболее частыми осложнениями ОРВИ считают пневмонии, бронхиты и бронхиолиты. Второе по частоте место занимают гаймориты, отиты, фронтиты и синуситы. К грозным осложнениям, особенно у детей раннего возраста, следует отнести острый стеноз гортани (ложный круп). Реже наблюдают неврологические осложнения - менингиты, менингоэнцефалиты, невриты, полирадикулоневриты. При высокой лихорадке и резко выраженной интоксикации при гриппе возможны общемозговые реакции, протекающие по типу менингеального и судорожного синдромов. Тяжёлые формы гриппа могут сопровождаться появлением геморрагического синдрома (кровоизлияния на коже и слизистых оболочках, повышенная кровоточивость и т.д.). На высоте интоксикационных явлений возможны функциональные нарушения деятельности сердца, иногда развитие миокардита. ОРВИ у детей любого возраста может протекать с такими осложнениями, как инфекция мочевыводящих путей, холангит, панкреатит, септикопиемия, мезаденит. I. Диагностические препараты Типоспецифические гирппозные сыворотки А, А1, А2, В, С – применяются для типирования вирусов гриппа по антигенной структуре в РПГА и РСК. Типоспецифические риновирусные сыворотки – применяются для типирования риновирусов по антигенной структуре. Типоспецифические аденовирусные сыворотки – применяются для типирования аденовирусов по антигенной структуре. Сыворотка против вируса ветряной оспы – содержит антитела к вирусу ветряной оспы, используется для идентификации вируса в реакциях нейтрализации. Сухие типоспецифические диагностикумы: гриппозный, парагриппозный – содержат вирусы гриппа различных типов и парагриппа. Применяются для серологической диагностики соответствующих инфекций. Сухие диагностикумы: риновирусный, аденовирусный – содержат антигены различных серотипов рино- и аденовирусов. Применяются для выявления антител при серологической диагностике соответствующих инфекций. II. Лечебно-профилактические препараты Сухая живая гриппозная вакцина - содержит живые вирионы вакцинного штамма вируса гриппа. Применяется для профилактики гриппа в период повышенной заболеваемости. Вводится в жидком виде однократно с помощью пульверизатора или закапывается в нос. Инактивированная гриппозная вакцина – содержит убитые вирионы вакцинного штамма вируса гриппа. Применяется для создания активного иммунитета по эпидемическим показаниям. Вводится интраназально. Химическая гриппозная вакцина – содержит антигены вируса гриппа, обладающие иммуногенными свойствами. Применяется для профилактики по эпидемическим показаниям. Вводится на слизистую носа. Инактивированная аденовирусная вакцина – содержит убитые вирусы наиболее часто встречающихся серотипов (3, 4, 7). Применяется для профилактики заболевания по эпидемическим показаниям. Сухая вакцина против вируса ветряной оспы – содержит живой, ослабленный вирус, применяется для создания активного иммунитета по эпидемическим показаниям. |
