Инфекции в эндопротезировании. двухэтап рев эндопрот при инфекц. Общероссийская общественная организация ассоциация травматологовортопедов россии
 Скачать 0.82 Mb. Скачать 0.82 Mb.
|
|
ОБЩЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ АССОЦИАЦИЯ ТРАВМАТОЛОГОВ-ОРТОПЕДОВ РОССИИ (АТОР) ДВУХЭТАПНОЕ РЕВИЗИОННОЕ ЭНДОПРОТЕЗИРОВАНИЕ В ЛЕЧЕНИИ ПЕРИПРОТЕЗНОЙ ИНФЕКЦИИ В ОБЛАСТИ ТАЗОБЕДРЕННОГО СУСТАВА ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (МКБ-10 - Z 96.6 ) Утверждены на заседании Президиума АТОР 20.10.2015 г г. Москва на основании Устава АТОР, утвержденного 13.02.2014 г., Свидетельство о регистрации от 07.07.2014 Санкт-Петербург 2015 АННОТАЦИЯ Представлены федеральные клинические рекомендации по технологии двухэтапного ревизионного эндопротезирования в комплексном лечении больных с перипротезной инфекцией в области тазобедренного сустава, включающие диагностику, показания и противопоказания к использованию технологии, степень потенциального риска, методологию оперативных вмешательств, рекомендации по системной антибактериальной терапии, возможные осложнения и способы их устранения, эффективность применения этих рекомендаций. Федеральные клинические рекомендации предназначены для травматологов-ортопедов, хирургов, владеющих методиками реэндопротезирования суставов конечностей в условиях гнойной хирургической инфекции и ревизионным эндопротезированием тазобедренного сустава. Рекомендуемый уровень использования федеральных клинических рекомендаций - специализированные стационары и отделения гнойной хирургии федерального уровня. Клинические рекомендации составлены в ФГБУ «РНИИТО им.Р.Р.Вредена» Минздрава России (директор д.м.н. профессор Р.М.Тихилов) Составители: заведующий отделением гнойной хирургии (гнойной остеологии) к.м.н. Артюх В.А., заведующая научным отделением профилактики и лечения раневой инфекции и отделением клинической фармакологии к.м.н. Божкова С.А. Цель клинических рекомендаций: стандартизация выполнения двухэтапного ревизионного эндопротезирования в комплексном лечении больных с перипротезной инфекцией в области тазобедренного сустава. Методология. Методы, используемые для сбора / Выбора доказательств: Поиск в электронных базах данных. Описание методов, используемых для сбора доказательств: Доказательной базой для написания настоящих клинических рекомендаций являются материалы, вошедшие в eLibrary, MedLine, PubMed, базу Cohrane, материалы издательства Elsevier. Глубина поиска составляет 20 лет. Методы, использованные для оценки качества и силы доказательств: Консенсус экспертов; Оценка значимости в соответствии с рейтинговой схемой (схема прилагается). Рейтинговая схема для оценки силы рекомендаций (Таблица 1)
Методы, использованные для анализа доказательств: Обзоры опубликованных мета-анализов; Систематические обзоры с таблицами доказательств. Методы, использованные для формулирования рекомендаций консенсус экспертов. Рейтинговая схема для оценки силы рекомендаций (таблица 2):
Содержание ДВУХЭТАПНОЕ РЕВИЗИОННОЕ ЭНДОПРОТЕЗИРОВАНИЕ В ЛЕЧЕНИИ ПЕРИПРОТЕЗНОЙ ИНФЕКЦИИ В ОБЛАСТИ ТАЗОБЕДРЕННОГО СУСТАВА 1 ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ 1 Цель клинических рекомендаций: стандартизация выполнения двухэтапного ревизионного эндопротезирования в комплексном лечении больных с перипротезной инфекцией в области тазобедренного сустава. 3 Методология. 3 Методы, используемые для сбора / Выбора доказательств: 3 Описание методов, используемых для сбора доказательств: 3 Методы, использованные для оценки качества и силы доказательств: 3 3.Содержание 5 Введение 8 Тотальное эндопротезирование тазобедренного сустава (ТБС) получило широкое распространение в ортопедической практике, как эффективный метод избавления больного от страданий и восстановления функции конечности. Однако еще в 1979 г. J. Charnley предсказал, что инфекционные осложнения будут ведущей проблемой сообщества ортопедов будущего. Действительно, спустя десятилетия, многочисленные исследования подтверждают его слова [Adeli B., 2011]. Перипротезная инфекция является третьей среди главных причин неудовлетворительных результатов оперативного лечения, серьезной угрозой здоровью пациентов и составляет значительную долю расходов учреждений здравоохранения [Steckelberg J., 2000, Darouiche R., 2004, Adeli B., 2011]. 8 ДИАГНОСТИЧЕСКИЕ ПРИНЦИПЫ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 9 ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ 11 ИНТРАОПЕРАЦИОННАЯ ДИАГНОСТИКА 12 ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 13 ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 13 СТЕПЕНЬ ПОТЕНЦИАЛЬНОГО РИСКА ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 14 ОПИСАНИЕ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 15 ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ И СПОСОБЫ ИХ УСТРАНЕНИЯ 33 ЭФФЕКТИВНОСТЬ ИСПОЛЬЗОВАНИЯ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 34 Список литературы 35 Введение 6 ДИАГНОСТИЧЕСКИЕ ПРИНЦИПЫ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 7 ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ 9 ИНТРАОПЕРАЦИОННАЯ ДИАГНОСТИКА 10 ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 11 ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 11 СТЕПЕНЬ ПОТЕНЦИАЛЬНОГО РИСКА ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 12 ОПИСАНИЕ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 13 ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ И СПОСОБЫ ИХ УСТРАНЕНИЯ 30 ЭФФЕКТИВНОСТЬ ИСПОЛЬЗОВАНИЯ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ 31 Список литературы 32 Введение Тотальное эндопротезирование тазобедренного сустава (ТБС) получило широкое распространение в ортопедической практике, как эффективный метод избавления больного от страданий и восстановления функции конечности. Однако еще в 1979 г. J. Charnley предсказал, что инфекционные осложнения будут ведущей проблемой сообщества ортопедов будущего. Действительно, спустя десятилетия, многочисленные исследования подтверждают его слова [Adeli B., 2011]. Перипротезная инфекция является третьей среди главных причин неудовлетворительных результатов оперативного лечения, серьезной угрозой здоровью пациентов и составляет значительную долю расходов учреждений здравоохранения [Steckelberg J., 2000, Darouiche R., 2004, Adeli B., 2011]. Согласно Kurtz S. (2008) ежегодно в США регистрируют 2,0%-2,4% инфекционных осложнений первичного эндопротезирования [Kurtz S., 2008]. Рациональное применение антибиотиков, развитие хирургических технологий позволяет уменьшить количество перипротезной инфекции до 0,6%-0,9% [Phillips J.E., 2006 Pulido L., 2008]. Однако, несмотря на относительно низкую заболеваемость, инфекционные осложнения значительно ухудшают состояние больного, а финансовые затраты на их лечение остаются огромными. В Великобритании на лечение одного пациента тратят $30-$50 тысяч [Matthews P.C., 2009]. В США расходы на борьбу с перипротезной инфекцией увеличились с $320 млн. в 2001 г. до $566 млн. в 2009 г., а к 2020 г. их рост прогнозируют до $1,620 млрд. [Kurtz S. (2008)]. В то же время, многие вопросы лечения перипротезной инфекции продолжают до сих пор оставаться актуальной темой дискуссий специалистов. Разнообразные клинические проявления перипротезной инфекции, скудные данные, полученные в ходе рандомизированных контролируемых исследований, являются причиной того, что лишь в наши дни формируются общепризнанные стандарты хирургической тактики. ДИАГНОСТИЧЕСКИЕ ПРИНЦИПЫ ФЕДЕРАЛЬНЫХ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ Перипротезная инфекция в области тазобедренного сустава является глубокой инфекцией области хирургического вмешательства (ГИОХВ), развившейся после имплантации эндопротеза, и представляет собой частный случай имплантат ассоциированной инфекции. Перипротезная инфекция (ППИ) является третьей среди главных причин неудовлетворительных результатов оперативного лечения, серьезной угрозой здоровью пациентов и составляет значительную долю расходов учреждений здравоохранения (Adeli B. 2011, Darouiche R.. 2004). Несмотря на это, многие вопросы лечения данного осложнения продолжают до сих пор оставаться актуальной темой дискуссий специалистов. Разнообразные клинические проявления ППИ, скудные данные, полученные в ходе рандомизированных контролируемых исследований, являются причиной того, что лишь в наши дни формируются общепризнанные стандарты хирургической тактики. В настоящее время общепризнанным является выбор хирургической тактики в зависимости от типа ППИ, который определяют по классификации D.T. Tsukayama. Основными классификационными критериями остаются, как и прежде, время манифестации инфекции и предполагаемый механизм инфицирования. Автор предложил четыре клинических типа ГИОХВ, на основании которых сегодня выделяют острую послеоперационную, позднюю хроническую, острую гематогенную (отсроченную) перипротезную инфекцию и положительную интраоперационную культуру (табл. 1). Таблица 1 Типы перипротезной инфекции по классификации D.T. Tsukayama (1996)
Временная градация всего многообразия ППИ с выделением отдельных типов, позволяет сделать заключение о наиболее вероятном пути инфицирования сустава и микрофлоре в области эндопротеза. Такие ориентиры дают возможность своевременно назначить дополнительное обследование, лечение, в том числе этиотропную антибактериальную терапию, выполнить организационные и противоэпидемилогические мероприятия по предотвращению ППИ и ее рецидивов (табл. 2). Таблица 2 Наиболее вероятный путь инфицирования и возбудители перипротезной инфекции в соответствии с классификацией D.T. Tsukayama (1996)
В настоящее время выбор тактики хирургического лечения делают на основании типа ППИ. Эндопротез сохраняют при I типе ППИ, а также III типе, если длительность манифестации не превышает одной недели. Выполняют радикальную хирургическую обработку области инфекционного воспаления, дренирование сустава, назначают антибактериальную терапию. Эндопротез подлежит удалению при II типе ППИ. Наличие симптомов инфекции более одной недели при III типе ППИ также является показанием к удалению эндопротеза. У больных данной группы выполняют 2-х этапное эндопротезирование. ППИ IV типа выявляют интраоперационно, в большинстве наблюдений в ходе ревизионных операций. Учитывая то, что хирургическая техника предусматривает радикальную хирургическую обработку, больным назначают антибактериальную терапию вместо профилактики. Специфических хирургических вмешательств у таких больных не применяют (схема 1). Схема 1 Хирургическая тактика лечения перипротезной инфекции в соответствии с классификацией D.T. Tsukayama (1996) 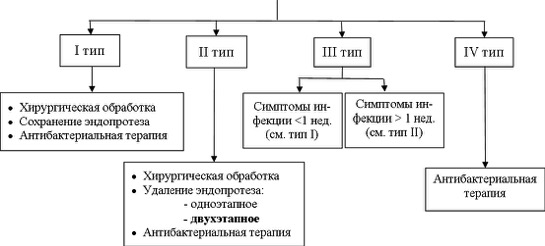 ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ Обследование пациента с подозрением на ППИ должно включать тщательный сбор анамнеза и клинический осмотр (C-3). Клинические симптомы, позволяющие заподозрить ППИ (любой из перечисленных) (B-3): Свищи или отделяемое из раны над эндопротезом, Острое появление боли или любая хроническая боль в области эндопротеза на любом сроке после имплантации, особенно, если отсутствовал безболевой период в первые несколько лет после установки эндопротеза или были проблемы с заживлением послеоперационной раны, поверхностная или глубокая инфекция. Необходимо выяснить тип протеза, дату имплантации, предшествующие операции на суставе, были ли проблемы с заживлением раны после имплантации, инфекции других локализаций, клинические симптомы при обращении, аллергия на лекарственные препараты и непереносимость лекарств, сопутствующая патология, предшествующие и нынешние результаты микробиологических исследований аспиратов или биоптатов, предшествующая АБ терапия ППИ, включая местную антибактериальную терапию (C-3). Если диагноз клинически не очевиден, всем пациентам с подозрением на ППИ рекомендовано выполнить анализ на СОЭ и СРБ. Повышение уровня обоих показателей (СОЭ и СРБ) имеет наибольшую диагностическую значимость (A-3). Всем пациентам с подозрением на ППИ необходимо выполнить обычную рентгенографию (A-3). Диагностическая пункция сустава рекомендована: при подозрении на острую ППИ, если диагноз не очевиден клинически, планируется операция и есть возможность отменить антибиотики. пациентам с хронической болью в тазобедренном суставе; больным у которых повышен уровень СОЭ и/или СРБ (A-3) или есть клинические подозрения на ППИ. Анализ синовиальной жидкости должен включать подсчет клеток с лейкоцитарной формулой, определение эстеразы лейкоцитов и бактериологическое исследование на аэробы и анаэробы (A-3). Анализ на кристаллы может также быть произведен по показаниям. Посев крови на аэробные и анаэробные микроорганизмы рекомендован при наличии лихорадки, остром появлении симптомов инфекции, тяжелом состоянии пациента и в случае, если имеется подозрение на сопутствующую инфекцию кровотока (B-3). Приостановка антибактериальной терапии как минимум за 2 недели до забора синовиальной жидкости повышает вероятность выделения возбудителей (B-3). Не рекомендуется рутинно использовать методики визуализации такие, как костное сканирование, сканирование с меченными лейкоцитами, МРТ, КТ или позитронную эмиссионную томографию (B-3). | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
