Общественное здоровье и здравоохранение как наука и предмет преподавания. Показатели общественного здоровья и факторы его формирующие
 Скачать 1.32 Mb. Скачать 1.32 Mb.
|
|
74.Женская консультация: задачи, структура, особенности организации работы. Функции участкового акушера-гинеколога. 75. Организация медицинской помощи и диспансерное наблюдение за беременными женщинами и гинекологическими больными Задачи женской консультации: • подготовка женщин к беременности и родам, оказание акушерской помощи во время беременности и в послеродовом периоде; • оказание амбулаторной помощи женщинам с гинекологическими заболеваниями; • обеспечение консультирования и услуг по планированию семьи, профилактика абортов, заболеваний, передаваемых половым путем, внедрение современных методов контрацепции; • оказание акушерско-гинекологической помощи в условиях специализированного приема, дневного стационара; • оказание социально-правовой помощи в соответствии с законодательством; • предоставление в региональное отделение Фонда социального страхования РФ отчетов-заявок на получение родовых сертификатов; • проведение мероприятий по повышению знаний, санитарной культуры населения в области охраны репродуктивного здоровья и др. Акушерско-гинекологический участок включает территориально приблизительно 2 терапевтических. Его численность составляет 3200-3500 женщин всех возрастов (старше 15 лет). Нагрузка акушера-гинеколога на приеме в женской консультации составляет 5 человек в час. В дни приема беременных - 7,5 человек в час. На одном акушерско-гинекологическом участке работает врач акушер-гинеколог и одна акушерка. Наблюдению акушеров-гинекологов в женской консультации подлежат: -беременные; -женщины в послеродовом периоде; -женщины, страдающие гинекологическими заболеваниями; -женское население района обслуживания. Здоровая женщина должна посещать женскую консультацию один раз в месяц до 20 недель беременности, 2 раза в месяц до 32 недель, каждую неделю при сроке более 32 недель. При первом посещении беременной в консультацию на нее заводят индивидуальную карту беременной и родильницы. Каждая беременная дважды направляется к терапевту (в первую и вторую половину беременности), стоматологу, окулисту. При наличии показаний к другим специалистам в поликлинике по месту жительства. Беременная сдает следующие анализы: общий анализ крови, мочи, определяется группа крови, резус-фактор, реакция Вассермана, ВИЧ-инфекция. Эти же анализы повторяются в 20 недель беременности. Члены семьи беременной обследуются на туберкулез. Во второй половине беременности женщина приходит на прием к акушеру-гинекологу с результатами исследования крови на гемоглобин и общего анализа крови. Во второй половине беременности участковая медицинская сестра детской поликлиники должна провести дородовый патронаж беременной, цель которого: знакомство с семьей, подготовка семьи рождению ребенка. Обменная карта заполняется на каждую беременную. В нее вносятся основные данные о состоянии здоровья женщины и течении беременности. В день предоставления женщине дородового отпуск карта выдается женщине на руки с тем, чтобы она имела ее при себе при поступлении в родильный дом. При выписке из родильного дома женщина должна соответствующие талоны обменной карты предоставить женскую консультацию и детскую поликлинику. Карта выполняет медицинские функции: обеспечивает преемственность деятельности женской консультации, родильного дома и детской поликлиники. 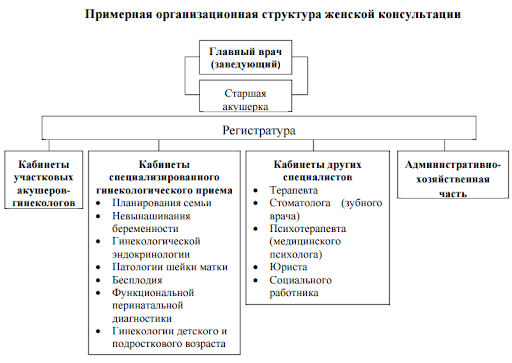 76.Родильный дом. Задачи, структура и показатели деятельности. Мероприятия по предупреждению материнской и перинатальной смертности, заболеваемости новорожденных Основными задачами родильного дома (родильного отделения больницы) являются: оказание квалифицированной стационарной медицинской помощи женщинам в период беременности, родов и в послеродовом периоде; оказание квалифицированной стационарной помощи женщинам, имеющим гинекологические заболевания; обеспечение наблюдения и ухода за здоровыми новорожденными, оказание квалифицированной медицинской помощи заболевшим и недоношенным новорожденным в период их пребывания в родильном доме. Родившая женщина в течение 2 ч после находится в родильном зале под наблюдением мед. персонала. Затем ее на каталке перевозят в одну из палат послеродового отделения, а ребенка — в палату для новорожденных. Мать и ребенок расположены отдельно (кровать матери и ребенка имеет один и тот же номер В зависимости от числа коек родильные дома делятся по мощности на 7 категорий. Стационар родильного дома имеет следующие подразделения: 1) приемно-пропускной блок; 2) родовые отделения; 3) послеродовое физиологическое (первое) акушерское отделение — 50 — 55% акушерских коек; 4) обсервационное (второе) акушерское отделение — 20 — 25% акушерских коек; 5) отделение патологии беременности — 25—30% акушерских коек; 6) отделение (палаты) для новорожденных в составе первого и второго акушерских отделений; 7) гинекологическое отделение. Приемно-пропускной блок родильного дома состоит из двух изолированных друг от друга отделений. Одно для женщин, поступивших для прерывания беременности, и гинекологических больных, другое — для приема рожениц (приемно-смотровой блок). Приемно-смотровой блок имеет один фильтр и две смотровые для приема рожениц в первое (физиологическое) акушерское отделение и во второе (обсервационное) акушерское отделение. Родовое отделение должно иметь предродовые палаты (10—12% от общего числа коек в отделении), родильные залы (число родильных коек должно составлять 6—8% от всего числа коек в отделении), комнаты обработки новорожденных, смотровую, санитарную комнату, подсобные помещения для обработки клеенок и суден, временного хранения грязного белья, уборочного маркированного инвентаря. Обсервационное отделение (приемно-смотровое помещение, родовое отделение, послеродовые палаты, палаты для новорожденных, санитарные узлы и пр.) обеспечивают и оснащают необходимым оборудованием, как и физиологическое отделение. При переходе из физиологического отделения в обсервационное врач меняет полностью санодежду и обувь. При выходе из снимают, хранят ее до окончания смены в специально отведенном месте. Санодежду по окончании смены сдают в стирку, обувь протирают 1% раствором хлорамина. Маску меняют после каждого пользования. Родильница во время пребывания в обсервационном отделении кормит ребенка в стерильной маске. Маску меняют перед каждым кормлением. Порядок работы в этом отделении аналогичен порядку работы в физиологическом отделении. Каждое послеродовое отделение должно иметь отдельную комнату для сбора, пастеризации и хранения грудного молока. Комната должна быть оборудована электрической или газовой плитой, двумя столами, холодильником, медицинским шкафом, баками или ведрами для сбора и кипячения посуды. Выдачу молока новорожденным производят по требованию детских отделений. Отделения новорожденных организуются при первом и втором акушерских отделениях. Они должны быть изолированы от всех других отделений родильного дома. Палаты для новорожденных заполняют строго циклически. Пеленальные столы должны иметь легко обрабатываемую поверхность, палаты оснащаются бактерицидными облучателями. Гинекологические отделения родильных домов бывают трех профилей: для больных, нуждающихся в оперативном лечении; для больных, нуждающихся в консервативном лечении; для прерывания беременности. В структуру отделения должны входить: свое приемное отделение, перевязочная, манипуляционная, малая и большая операционные. В крупных городах одно из отделений должно иметь палаты (отделение) для девочек с гинекологическими заболеваниями. 77. Родильный дом, содержание и организация деятельности. Функциональные обязанности акушеров-гинекологов, показатели работы. Основные показатели эффективности деятельности родильного дома: — удельный вес родов, принятых вне родильного дома (отношение числа родивших вне роддома к числу принятых родов); — медицинская помощь при родах (доля родов с медикаментозным обезболиванием от общего числа принятых родов в %); — удельный вес женщин с осложненными родами и частота осложнений в послеродовом периоде на 1000 родивших; — частота мертворождений (отношение числа родившихся мертвыми к числу всех родившихся живыми и мертвыми, умноженное на 1000); — частота недоношенности (отношение числа родившихся недоношенными к общему числу родившихся, умноженное на 100); — заболеваемость новорожденных на 1000 (доношенных, недоношенных); — смертность новорожденных на 1000 (доношенных, недоношенных); — перинатальная смертность (отношение суммы числа родившихся мертвыми и числа умерших в первые 168 ч к числу родившихся живыми и мертвыми, умноженное на 1000); — материнская смертность (отношение числа умерших беременных, рожениц и родильниц (в течение 42 дней после родов) к числу родившихся живыми, умноженное на 100000. Осуществляет своевременное взятие на диспансерный учет и динамическое наблюдение гинекологических больных, проведение им комплекса лечебно-оздоровительных мероприятий с использованием санаторно-курортного лечения, а также других средств и методов обследования и лечения, анализ эффективности диспансеризации. . Родильный дом (отделение) осуществляет следующие функции: оказание акушерско-гинекологической помощи женщинам в период беременности, родов, в послеродовом периоде, медицинской помощи новорожденным, а также женщинам с заболеваниями репродуктивной системы в стационарных условиях; внедрение современных перинатальных семейно-ориентированных технологий (демедикализация родов, партнерские роды, совместное пребывание матери и ребенка, раннее прикладывание к груди, приоритет грудного вскармливания, профилактика гипотермии новорожденных); профилактика, диагностика и лечение заболеваний репродуктивной системы; оказание медицинской помощи в связи с искусственным прерыванием беременности; санитарно-гигиеническое обучение женщин по вопросам грудного вскармливания, предупреждения заболеваний репродуктивной системы, абортов и инфекций, передаваемых половым путем; установление медицинских показаний и направление женщин и новорожденных в медицинские организации для оказания им специализированной, в том числе высокотехнологичной, медицинской помощи; проведение экспертизы временной нетрудоспособности, выдачу листков нетрудоспособности женщинам по беременности и родам; участие в направлении женщин с признаками стойкой утраты трудоспособности на медико-социальную экспертизу; организация и обеспечение санитарно-гигиенического и противоэпидемического режима в целях предупреждения и снижения заболеваемости внутрибольничными инфекциями женщин, новорожденных и медицинских работников; проведение клинико-экспертной оценки качества оказания медицинской помощи женщинам и новорожденным; проведение анализа причин гинекологических заболеваний, акушерских и экстрагенитальных осложнений у женщин, заболеваемости новорожденных; осуществление статистического мониторинга и анализа причин материнской и перинатальной смертности; обеспечение вакцинопрофилактики новорожденным, проведение неонатального и аудиологического скрининга; организация питания женщин и новорожденных в период их пребывания в родильном доме; взаимодействие с женской консультацией, не входящей в его состав, станцией (отделением) скорой медицинской помощи, поликлиникой, детской поликлиникой, а также с другими медицинскими организациями (противотуберкулезным, кожно-венерологическим, онкологическим диспансерами, Центрами профилактики и борьбы со СПИД); обеспечение проведения антиретровирусной профилактики перинатальной передачи ВИЧ-инфекции ВИЧ-инфицированным роженицам и их новорожденным; организация повышения профессиональной квалификации врачей и медицинских работников со средним медицинским образованием; ведение учетной и отчетной документации, предоставление отчетов о деятельности в установленном порядке, сбор данных для регистров, ведение которых предусмотрено законодательством. 78. Акушерское отделение стационара многопрофильной больницы. Задачи, структура, организация медицинского обслуживания и ухода за матерью и ребенком. Профилактические и противоэпидемические мероприятия в акушерских отделениях. Не обращать внимание на число коек , сама структура 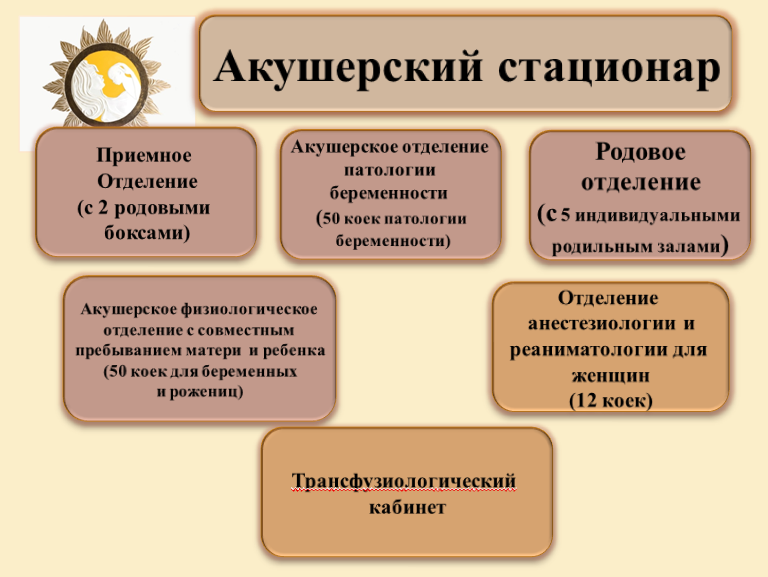 10.6.1. Для оказания акушерской помощи создаются организации трех типов: перинатальные центры, родильные дома, родильные отделения. 10.6.2. В послеродовых отделениях предусматриваются палаты совместного и раздельного пребывания родильниц и новорожденных. Соотношение тех и других палат определяется заданием на проектирование. Количество коек в палатах совместного пребывания должно быть не более 2 материнских и 2 детских. 10.6.3. Количество коек в послеродовых палатах раздельного пребывания должно быть не более 4 и соответствовать количеству коек в палатах для новорожденных. 10.6.4. Во вновь строящихся, а также реконструируемых родовспомогательных лечебных учреждениях (отделениях) необходимо предусмотреть послеродовые палаты вместимостью не более 2 материнских коек. В перинатальном центре должны быть предусмотрены палаты (отделения) для проведения реанимационных мероприятий и интенсивной терапии новорожденным. 10.6.5. В отделении для новорожденных акушерских стационаров палаты могут группироваться в отсеки не более чем на 20 кроваток. 10.6.6. В акушерских стационарах и отделениях при наличии обсервационных коек прием рожениц с подозрением на инфекционное заболевание осуществляется через блок помещений обсервационного приема. Во вновь строящихся и реконструируемых зданиях в составе приемных отделений необходимо предусматривать индивидуальные родовые боксы, при наличии которых обсервационное отделение в структуре учреждения не выделяется. В этом случае следует предусматривать возможность планировочной изоляции части палат. 10.6.7. В составе акушерского стационара выделяется родильный блок. Помещение для обработки рук и переодевания персонала (подготовительная) следует размещать перед родовыми палатами или между ними. 10.6.8. Допускается размещать палаты новорожденных между палатами родильниц. Перед входом в палату новорожденных необходимо предусматривать шлюз. 10.6.9. Отделения второго этапа выхаживания предусматриваются только в составе перинатальных центров и детских стационаров при соответствующей планировочной изоляции. Организацию мероприятий по профилактике внутрибольничных инфекций осуществляет заместитель главного врача по эпидемиологической работе (врач-эпидемиолог). В случае отсутствия врача-эпидемиолога эта работа возлагается на заместителя главного врача по лечебной работе. 1.4. С целью контроля внутрибольничных инфекций в акушерском стационаре создается комиссия по профилактике ВБИ во главе с главным врачом или его заместителем по лечебной работе, полномочия которой распространяются на все подразделения и службы стационара. В своей деятельности комиссия руководствуется положением, разработанным и утвержденным для конкретного учреждения. 1.5. В состав комиссии входят: заместитель главного врача по эпидемиологической работе (заместитель главного врача по лечебной работе), врач-эпидемиолог и/или помощник врача-эпидемиолога, заведующие структурными подразделениями, главная акушерка, бактериолог, патологоанатом, клинический фармаколог. При необходимости приглашаются другие специалисты. Заседания комиссии проводятся не реже одного раза в квартал. 1.6. Главный врач акушерского стационара (отделения) организует проведение инструктажа для медицинских работников по соблюдению профилактических и санитарно-противоэпидемических мероприятий с последующей сдачей зачетов два раза в год. 1.7. При поступлении на работу в акушерские стационары (отделения) медицинские работники проходят осмотр врачей: терапевта, стоматолога, отоларинголога, дерматовенеролога и гинеколога (в дальнейшем - один раз в год). Дополнительные медицинские осмотры проводятся по показаниям. Все медицинские работники, непосредственно оказывающие медицинскую помощь и осуществляющие уход за пациентами, проходят следующие обследования: рентгенологическое обследование на туберкулез - крупнокадровая флюорография грудной клетки (в дальнейшем - один раз в год); исследование крови на гепатит C (в дальнейшем - один раз в год); исследование крови на гепатит B непривитых (в дальнейшем - один раз в год), привитые обследуются через 5 лет, затем ежегодно при отсутствии ревакцинации; исследование крови на ВИЧ-инфекцию (в дальнейшем - один раз в год); исследования крови на сифилис (в дальнейшем - один раз в год); исследование мазков на гонорею (в дальнейшем - один раз в год). Другие диагностические исследования проводятся в зависимости от выявленной патологии у медицинского персонала. Результаты обследования вносятся в личную медицинскую книжку. 1.8. Персонал акушерских стационаров (отделений) должен быть привит в соответствии с Национальным календарем профилактических прививок. 1.9. Обследование персонала на условно-патогенную и патогенную флору осуществляется по эпидемиологическим показаниям. Обследование медицинского персонала на носительство золотистого стафилококка в плановом порядке не проводится. 1.10. Медицинский персонал акушерских стационаров с лихорадкой, острыми воспалительными и гнойными процессами или обострением хронических гнойно-воспалительных заболеваний к работе не допускается. 1.11. Данные периодических осмотров, результаты лечения, сведения о профилактических прививках заносятся в медицинскую карту и доводятся до сведения лица, ответственного за организацию и проведение мероприятий по профилактике ВБИ. 1.12. Требования к условиям труда и личной гигиене (в том числе правила обработки рук) настоящих санитарных правил. |
