Ответы на Контрольную работу на занятии № 28 к Коллоквиуму № 4 по теме Вещества, влияющие на центральную нервную систему - 2011. Ответы на Контрольную работу на занятии № 28 к Коллоквиуму № 4 п. Ответы на Контрольную работу для Коллоквиума 4 по темам
 Скачать 365 Kb. Скачать 365 Kb.
|
|
Преднизолон - производное гидрокортизона; отличается большей противовоспалительной активностью и менее выраженными минералокортикоидными свойствами. Препарат назначают внутрь, вводят внутримышечно, в полость сустава. Глюкокортикоиды - высоколипофильные вещества; легко проникают через клеточную мембрану и в цитоплазме клеток связываются с глюкокортикоидными рецепторами. Комплекс глюкокорти-коид-рецептор транспортируется в ядро клетки, где глюкокортикоиды влияют на экспрессию различных генов, стимулируя образование одних белков и нарушая образование других. Противовоспалительное действие глюкокортикоидов связано с угнетением фосфолипазы A2. При этом нарушается образование арахидоновой кислоты и продуктов ее превращения. В частности, уменьшается образование веществ, которые способствуют развитию воспаления — простагландинов Е2 и 12, лейкотриенов, ФАТ. Применение глюкокортикоидов. Глюкокортикоиды применяют при аутоиммунных и аллергических заболеваниях, которые сопровождаются выраженными воспалительными проявлениями. В частности, их используют при поражениях соединительной ткани — коллагенозах (системная красная волчанка, склеродермия и др.), а также при ревматоидном артрите, бронхиальной астме, иритах и иридоциклитах, экземах, язвенном колите и др. Глюкокортикоиды применяют при лейкозах и лимфомах. В качестве противошоковых средств глюкокортикоиды применяют при анафилактическом, ожоговом, травматическом шоке. Препараты глюкокортикоидов рекомендуют назначать в 8 ч утра, при этом в меньшей степени угнетается продукция АКТГ. После окончания курса лечения глюкокортикоиды отменяют поэтапно, постепенно уменьшая дозу. Побочные эффекты глюкокортикоидов: остеопороз (глюкокортикоиды угнетают активность остеобластов; нарушается образование белкового матрикса костной ткани); возможны переломы бедренной кости, деформации позвоночника; изъязвления слизистой оболочки желудочно-кишечного тракта (нарушение продукции гастропротекторных простагландинов Е2 и 12; катаболическое действие); снижение сопротивляемости к инфекционным заболеваниям (иммуносупрессорное действие); гипергликемия; глюкозурия (стероидный диабет); отеки (минералокортикоидное действие); повышение артериального давления; задняя субкапсулярная катаракта; нарушение жирового обмена («лунообразное лицо», «горб бизона»); уменьшение мышечной массы конечностей; расстройства высшей нервной деятельности (эйфория, паранойя, депрессии с суицидальными попытками). Кроме того, глюкокортикоиды повышают аппетит, повышают внутриглазное и внутричерепное давление, вызывают гипокалиемию, повышают свертываемость крови, снижают содержание в крови лимфоцитов, эозинофилов, но повышают уровень нейтрофилов, нарушают рост у детей (ускоряют закрытие эпифизов). Глюкокортикоиды подавляют секрецию АКТГ и при длительном применении могут вызывать атрофию надпочечников. В этом случае при резкой отмене глюкокортикоидов возникает выраженный синдром отмены в форме недостаточности гормонов коры надпочечников; недостаточность надпочечников может провоцироваться травмами, стрессом (повышается потребность в глюкокортикоидах). Атрофия надпочечников может сохраняться до 1 года и более и требует длительного систематического лечения. Глюкокортикоиды противопоказаны при тяжелых формах гипертонической болезни, беременности, сахарном диабете, язвенной болезни желудка и двенадцатиперстной кишки, психозах.
Дифенгидрамин (димедрол) блокирует центральные и периферические Н1-рецепторы; эффективно ослабляет аллергические реакции. Действует 4—6 ч. В качестве противоаллергического средства дифенгидрамин назначают чаще всего внутрь 1—3 раза в день. Возможно внутримышечное или внутривенное капельное введение препарата. Под кожу дифенгидрамин не вводят в связи с раздражающим действием. В связи с блокадой центральных Н1-рецепторов дифенгидрамин оказывает седативное, снотворное действие, снижает возбудимость центральных звеньев вестибулярного аппарата. Препарат применяют в качестве снотворного средства, а также для профилактики болезни движения (морская и воздушная болезни). Побочные эффекты дифенгидрамина: кратковременное онемение слизистой оболочки рта, сонливость, слабость. Вариант 16
Стероидные: гидрокортизон, преднизолон, дексаметазон, флуметазон, беклометазон; Нестероидные: неизбирательные ингибиторы ЦОГ: кислота ацетилсалициловая, индометацин, диклофенак-Na, ибупрофен, напроксен; избирательные ингибиторы ЦОГ-2: целекоксиб.
Мех-м действия: устраняет стимулирующее влияние парасимпатической иннервации на гладкие мышцы бронхов путем блокады M3-холинорецепторов - происходит расслабление гладких мышц. Путь введения: ингаляционно Показания к применению: бронхиальная астма Преимущества: не оказывает влияния на снижение секреции бронхиальных, слюнных и других желез, тахикардию, нарушение аккомодации
Амфетамин стимулирует выделение норадреналина, нарушает обратный нейрональный захват норадреналина в центре голода и поэтому снижает активность этого центра. Однако амфетамин непригоден для систематического применения: вызывает бессонницу, тахикардию, повышение артериального давления. К амфетамину развивается лекарственная зависимость; абстиненцию при отмене амфетамина связывают с временным истощением запасов норадреналина. Аналог амфетамина амфепранон (фепранон) менее эффективен, но и побочное его действие менее выражено. Сибутрамин (меридиа) и два его активных метаболита стимулируют норадренергические и серотонинергические синапсы в ЦНС (нарушают обратный нейрональный захват норадреналина и серотонина, не влияя на их выделение) и таким образом угнетают центр голода и стимулируют центр насыщения. Препарат назначают внутрь 1 раз в день. При систематическом приеме сибутрамина в течение 1 года масса тела снижается примерно на 10%. Побочные эффекты сибутрамина: умеренное повышение частоты сокращений сердца и артериального давления, головная боль, бессонница, сухость во рту, констипация.
К средствам, ослабляющим сократительную активность миометрия (так называемые токолитические средства1), относятся препараты, стимулирующие B2-адренорецепторы матки, — фенотерол , сальбутамол. Их назначают главным образом для задержки преждевременно наступающих родов. Эффективность их достаточно высока. Однако они не обладают избирательностью действия в отношении миометрия. Одновременно с расслаблением мускулатуры матки наблюдаются побочные эффекты, связанные с возбуждением р-адренорецепторов разной локализации, и некоторая стимуляция р-адренорецепторов (правда, значительно менее выраженная, чем для изадрина). Фенотерол при энтеральном введении действует быстрее, но кратковремен-нее, чем сальбутамол. Снижение содержания фенотерола в плазме на 50% происходит примерно через 7 ч. Основное его количество выделяется почками (в виде конъюгатов с сульфатами), около 15% — пищеварительным трактом. Оба препарата вызывают некоторую тахикардию как у матери, так и у плода, а также гипергликемию у плода.
Абциксимаб (реопро) - препарат моноклональных антител к гли-копротеинам ПЬ/Ша. Вводят внутривенно капельно для профилактики инфаркта миокарда, тромбоза при ангиопластике коронарных сосудов, при нестабильной стенокардии. Вариант 17
I. Средства, расширяющие бронхи (бронхолитики). 1. Вещества, стимулирующие В2-адренорецепторы (сальбутамол, фенотерол, тербуталин, изадрин, орципреналина сульфат, адреналина гидрохлорид). 2. М-холиноблокаторы (атропина сульфат, метацин, ипратропия бромид). 3. Спазмолитики миотропного действия (теофиллин, эуфиллин). II. Средства, обладающие противовоспалительной и бронхолитической активностью. 1. Стероидные противовоспалительные средства (гидрокортизон, дексамета-зон, триамцинолон, беклометазон). 2. Противоаллергические средства (кромолин-натрий, кетотифен). 3. Средства, влияющие на систему лейкотриенов. А. Ингибиторы биосинтеза лейкотриенов (ингибиторы 5-липоксигеназы) (зилеутон). Б. Блокаторы лейкотриеновых рецепторов (зафирлукаст, монтелукаст).
Слабительные средства назначают при констипации; солевые слабительные, кроме того, — при отравлениях, для уменьшения всасывания токсичных веществ и удаления их из кишечника. Действие большинства слабительных средств связано с их способностью прямо или опосредованно стимулировать рецепторы слизистой оболочки кишечника и вызывать рефлекторное усиление перистальтики. По локализации действия вещества этой группы делят на: 1) слабительные средства, действующие на протяжении всего кишечника — солевые слабительные, касторовое масло; эти препараты применяются в основном при острой констипации; 2) слабительные средства, действующие на толстый кишечник — бисакодил, препараты, содержащие антрагликозиды, натрия пикосуль-фат, лактулоза; могут применяться систематически при хронической констипации. Солевые слабительные магния сульфат (MgS04), натрия сульфат (Na2S04 ) плохо всасываются в кишечнике и при приеме внутрь в дозах 15—30 г повышают осмотическое давление в просвете кишечника, вследствие чего задерживается всасывание воды. Объем содержимого кишечника увеличивается; это ведет к раздражению механоре- цепторов слизистой оболочки и усилению перистальтики тонкого и толстого кишечника. Действие развивается через 4—6 ч, а при приеме вместе с достаточным количеством воды (1—2 стакана) — через 3—4 ч. Солевые слабительные используют: 1) при острой констипации, 2) при отравлениях: а) для уменьшения всасывания токсичных веществ, б) для удаления токсичных веществ из кишечника. Нельзя назначать солевые слабительные систематически: нарушается всасывание питательных веществ в тонком кишечнике. Магния сульфат нельзя назначать при почечной недостаточности, так как в этом случае ионы Mg2+, которые, хотя и в небольшой степени, всасываются в кишечнике, задерживаются в организме и оказывают резорбтивное действие (снижают артериальное давление, оказывают угнетающее влияние на ЦНС). Касторовое масло — Oleum Ricini ( получают из семян клещевины ) в отличие от других растительных масел при расщеплении в двенадцатиперстной кишке образует рициноловую кислоту, которая, раздражая рецепторы тонкого и толстого кишечника, усиливает перистальтику. Считают также, что рициноловая кислота, действуя как поверхно-стноактивное вещество, препятствует всасыванию воды в кишечнике и таким образом увеличивает объем содержимого кишечника и реф-лекторно усиливает перистальтику. Действие касторового масла проявляется через 3—6 ч после приема внутрь (назначается обычно в капсулах, так как обладает неприятным вкусом). Применяют касторовое масло при острой констипации, в частности, в детской практике (5—15 мл на прием). В акушерстве касторовое масло иногда используют для стимуляции родовой деятельности (рефлекторное действие), назначая внутрь по 40-50 мл. Систематическое назначение касторового масла не рекомендуется, так как постоянное раздражение слизистой оболочки тонкого кишечника нарушает пищеварение. К средствам, действующим преимущественно на толстый кишечник, относятся бисакодил, растительные лекарственные средства, содержащие антрагликозиды, натрия пикосульфат, лактулоза. Бисакодил — синтетическое вещество; при приеме внутрь в кишечнике превращается в активное соединение, которое стимулирует чувствительные рецепторы толстого кишечника и усиливает перистальтику. Действие проявляется через 6—8 ч. При использовании бисакодила в ректальных суппозиториях препарат действует через 15—30 мин. Препараты листьев сенны (александрийский лист), корня ревеня, коры крушины содержат антрагликозиды, которые расщепляются микрофлорой толстого кишечника с образованием соединений, раздражающих рецепторы толстого кишечника. Настой листьев сенны, сеннозиды А+В (сенналакс), экстракты крушины жидкий и сухой, таблетки ревеня назначают при хронической констипации внутрь на ночь; действие наступает через 8—10 ч. При применении указанных препаратов могут быть боли в животе, метеоризм; при длительном применении — колит. Препараты сенны вызывают окрашивание мочи в красный или коричневый цвет. Сходными свойствами обладает натрия пикосульфат (гутталакс, лаксигал), который под влиянием микрофлоры толстого кишечника расщепляется с образованием дифенола, раздражающего чувствительные нервные окончания. Действует через 6—12 ч; назначают обычно на ночь. Лактулоза (дюфалак) — полусинтетический дисахарид; не всасывается в желудочно-кишечном тракте и расщепляется микрофлорой толстого кишечника. При этом образуются низкомолекулярные органические кислоты, которые повышают осмотическое давление в кишечнике и за счет этого увеличивают объем содержимого толстого кишечника — перистальтика кишечника усиливается. Слабительный эффект развивается в течение 48 ч. Препарат назначают при хронических запорах внутрь в порошках или в сиропе 1 раз в день утром во время еды. • • • Из других слабительных средств применяют макрогол 4000, суппозитории ректальные с глицерином, жидкий парафин (вазелиновое масло). Макрогол 4000 (форлакс) — полиэтиленгликоль 4000 (мол. масса 4000). Не всасывается в желудочно-кишечном тракте, повышает осмотическое давление, задерживает всасывание воды и таким образом увеличивает объем содержимого кишечника. Слабительный эффект наступает через 24—48 ч. Назначают внутрь 1 раз в день утром по 10—20 г в 200 мл воды для симптоматического лечения констипации. Осмотическое действие оказывает при ректальном введении глицерин. В качестве слабительного средства применяют суппозитории ректальные с глицерином. Жидкий парафин (вазелиновое масло) — бесцветная жидкость, которая не всасывается в желудочно-кишечном тракте и при приеме внутрь в количестве 20—40 мл оказывает выраженное слабительное действие. Препарат не рекомендуют назначать на ночь. При попадании в дыхательные пути возможно развитие химической пневмонии.
Окситоцин - гормон задней доли гипофиза. Стимулирует ритмические сокращения, а в более высоких дозах повышает тонус миометрия. Небеременная матка и матка в начале беременности мало чувствительны к действию окситоцина. Во время беременности чувствительность миометрия к окситоцину постепенно повышается и наиболее выражена перед родами, во время родов и в 1-е сутки после родов. В период кормления ребенка окситоцин способствует лактации, усиливая сокращения миоэпителиальных клеток протоков молочных желез. Окситоцин (синтетический препарат гормона) вводят внутривенно капельно или внутримышечно для вызывания родов и при слабости родовой деятельности В связи со стимулирующим влиянием на тонус миометрия окситоцин применяют для остановки послеродовых гипотонических кровотечений после отделения плаценты. Побочные эффекты окситоцина: тахикардия, артериальная ги-потензия, повышение тонуса бронхов. Препараты простагландинов. Простагландин Е2 и простагландин F2a оказывают выраженное стимулирующее влияние на миометрий. В отличие от окситоцина простагландины Е2 и F2a: 1) эффективны на всем протяжении беременности (к концу беременности чувствительность миометрия к простагландинам повышается), 2) способствуют раскрытию шейки матки. Препарат простагландина F2a динопрост и препарат простаглан-дина Е2 динопростон применяют для возбуждения родовой деятельности (вводят внутривенно капельно). Эти препараты эффективно стимулируют ослабленную родовую деятельность, но при системном действии могут вызывать рвоту, диарею. Динопрост может вызывать повышение артериального давления и бронхоспазм. Препараты простагландинов Е2 и F2a оказались особенно полезными для прерывания беременности во II триместре. С этой целью их вводят экстраамниально или интраамниально.
Гирудин выделен из секрета желез медицинских пиявок (Hirudo medicinalis). Оказывает прямое ингибирующее действие на тромбин. Не вызывает тромбоцитопении. Рекомбинантный препарат гирудина лепирудин (рефлюдан) назначают для профилактики и лечения тромбозов и тромбоэмболии, в частности, пациентам, у которых гепарин вызывает тромбоцитопению. Вводят внутривенно или под кожу.
Обладают в основном тремя свойствами: противовоспалительным, анальгетическим и жаропонижающим. Механизм противовоспалительного действия этих веществ связан с угнетением циклооксигеназы (рис. 62). При этом нарушается образование провоспалительных простагландинов Е и I 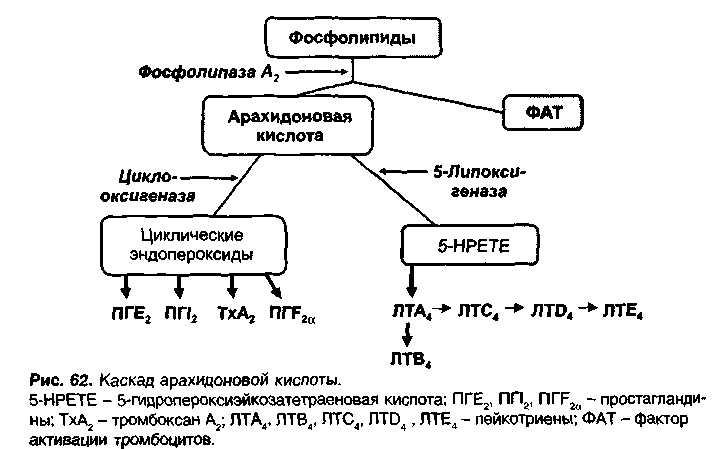 Анальгетический эффект НПВС также связан с нарушением образования простагландинов Е2 и 12, которые повышают чувствительность болевых рецепторов к брадикинину. НПВС эффективны в основном при болях, связанных с воспалением (зубная боль, боль при артритах, миозитах, невралгиях), а также при головной боли, послеоперационных болях, болях при метастазах опухолей в костной ткани. При альгодисменорее НПВС уменьшают боль 1) за счет анальгетических свойств, 2) в связи с ослаблением сокращений миометрия (ослабление утеротонического действия простагланди-на F2a). Жаропонижающий эффект НПВС связан с уменьшением продукции простагландина Е2 (при инфекциях интерлейкин-1, выделяемый макрофагами, стимулирует образование простагландина Е2, который активирует центры терморегуляции в гипоталамусе). Нормальную температуру НПВС не снижают и действуют как жаропонижающие средства только при лихорадке. Диклофенак (вольтарен, ортофен) — производное фенилуксус-ной кислоты, эффективное противовоспалительное средство, несколько менее токсичное, чем индометацин. Применяется при воспалительных заболеваниях суставов, позвоночника (спондилиты), миозитах, невралгиях, приступах мигрени, альгодисменорее, подагре. Препарат назначают внутрь, ректально (в суппозиториях), а также вводят внутримышечно и внутривенно. При аллергических конъюнктивитах препарат применяют в виде глазных капель. При посттравматическом воспалении мышц, связок, суставов, при артритах, бурситах наружно применяют гель, содержащий диклофенак. Побочные эффекты НПВС Желудочно-кишечный тракт. В связи с угнетением продукции простагландинов Е2 и 12, которые обладают гастропротекторными свойствами, все НПВС в разной степени нарушают целостность слизистой оболочки желудка и двенадцатиперстной кишки. Особенно выражено ульцерогенное действие при ингибировании ЦОГ-1. Индометацин и ацетилсалициловая кислота ингибируют ЦОГ-1 в большей степени, чем ЦОГ-2, и оказывают выраженное ульцерогенное действие. Ибупрофен, который в равной степени ингибирует оба изоэнзима, в этом отношении менее опасен. При применении НПВС возможны тошнота, чувство дискомфорта в области желудка. Примерно у 10% больных, принимающих НПВС, обнаруживают повреждения эпителия желудка - эрозии, язвы (ульцерогенное действие). Особенность этих язв — их бессим-птомность; случайно обнаруживают при гастроскопии, рентгеноскопии. Эрозии и язвы сопровождаются кровотечениями, которые усугубляются в связи с антиагрегантными свойствами НПВС; возможна перфорация желудка. Для уменьшения ульцерогенного действия НПВС их комбинируют с препаратами гастропротекторных простагландинов (например, в состав препарата «Артротек» входят диклофенак и мизопростол — аналог простагландина Е,. Существуют НПВС, которые угнетают преимущественно ЦОГ-2 — целекоксиб, рофекоксиб. Ульцерогенное действие этих препаратов существенно меньше по сравнению с неизбирательными ингибиторами ЦОГ. Целекоксиб назначают 1—2 раза в день при ревматоидном артрите и остеоартрите. Рофекоксиб применяют 1 раз в день по тем же показаниям, а также при зубной боли, болях после операций, при альгодисменорее. Почки. НПВС уменьшают сосудорасширяющее действие простагландинов Е2 и 12 и поэтому ухудшают фильтрацию в почечных клубочках. Бронхи. В связи с тем, что НПВС ингибируют циклооксигеназу, активируется липоксигеназный путь превращения арахидоновой кислоты (см. рис. 62;), увеличивается образование лейкотриенов С4, D4 и Е4 , которые повышают тонус бронхов. У больных бронхиальной астмой НПВС могут провоцировать бронхоспазм. Для профилактики бронхоспазма рекомендуют назначать внутрь ингибитор 5-липоксигеназы зилеутон или блокаторы лейкотриеновых рецепторов зафирлукаст (аколат), монтелукаст (зингуляр). Миометрий. При действии НПВС уменьшается образование простагландинов Е2 и F2a, которые стимулируют сокращения миометрия и участвуют в возбуждении родовой деятельности. Поэтому НПВС снижают сократительную активность миометрия и могут замедлять наступление родов. Сперматогенез. Простагландин F2a стимулирует сперматогенез и повышает активность сперматозоидов. Нарушая образование простагландина F2a, НПВС могут угнетать сперматогенез. |
