Ответы по топке. Ответы по оперативной хирургии
 Скачать 8.37 Mb. Скачать 8.37 Mb.
|
|
Шов Шмидена – непрерывный однорядный сквозной вворачивающий, предупреждает выворачивание слизистой оболочки при формировании передней губы анастомоза: вкол иглы делается всегда со стороны слизистой оболочки, а выкол – со стороны серозного покрова на двух краях раны.  Шов Альберта – двухрядный:  1) внутренний ряд - непрерывный краевой обивной шов через все слои: вкол иглы со стороны серозной поверхности, выкол – со стороны слизистой оболочки на одном краю раны, вкол сто стороны слизистой, выкол со стороны серозной оболочки на другом краю раны и т.д. 2) наружный ряд - швы Ламбера для того, чтобы погрузить (перитонизировать) внутренний ряд швов. Один из основных принципов современной хирургии ЖКТ – необходимость перитонизации линии анастомоза и укрывание грязного кишечного шва рядом чистых швов. Требования к кишечному шву: а) герметичность (механическая прочность – непроницаемость для жидкостей и газов и биологическая – непроницаемость для микрофлоры просвета кишечника) б) должен обладать гемостатическими свойствами в) не должен сужать просвет кишечника г) должен обеспечивать хорошую адаптацию одноименных слоев кишечной стенки 60. Резекция кишки с анастомозом "бок в бок". Ушивание раны кишечника. Резекция кишки – удаление отрезка кишки. Показания: а) все виды некроза (в результате ущемления внутренней/наружной грыж, тромбоза мезентериальный артерий, спаечной болезни) б) операбельные опухоли в) ранения тонкого кишечника без возможности ушивания раны Этапы операции: 1) нижнесрединная или срединно-срединная лапаротомия 2) ревизия брюшной полости 3) определение точных границ здоровых и патологически измененных тканей 4) мобилизация брыжейки тонкой кишки (по намеченной линии пересечения кишки) 5) резекция кишки 6) формирование межкишечного анастомоза. 7) ушивание окна брыжейки Техника операции: 1. Срединно-срединная лапаротомия, пупок обходим слева. 2. Ревизия брюшной полости. Выведение в операционную рану пораженной петли кишки, обкладывание ее салфетками с физраствором. 3. Определение границ резецируемой части кишки в пределах здоровых тканей - проксимально на 30-40 см и дистально на 15-20 см от резецируемого участка кишки. 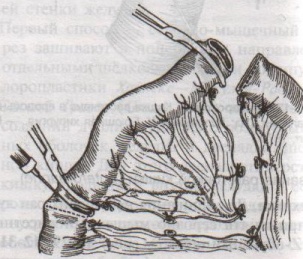 4. В безсосудистой зоне брыжейки тонкой кишки делают отверстие, по краям которого накладывают по одному кишечно-брыжеечно-серозному шву, прокалывая брыжейку, проходящий в ней краевой сосуд, мышечный слой кишечной стенки. Завязыванием шва сосуд фиксируется к кишечной стенке. Такие швы накладываются по линии резекции как со стороны проксимальных, так и дистальных отделов. Можно поступить по другому и выполнить клиновидное рассечение брыжейки на участке удаляемой петли, перевязывая все расположенные по линии разреза сосуды. 5. На расстоянии около 5 см от конца кишки, предназначенной для резекции, накладывают два зажима для копростаза, концы которых не должны переходить на забрыжеечные края кишки. На 2 см ниже проксимального зажима и на 2 см выше дистального зажима накладывают по одному раздавливающему зажиму. Пересекают брыжейку тонкой кишки между лигатурами. Чаще всего делают конусовидное пересечение тонкой кишки, наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки для сохранения кровоснабжения. Формируем культю кишки одним из способов:  а) ушивание просвета кишки сквозным непрерывным вворачивающим швом Шмидена (скорняжный шов) + наложение швов Ламбера. б) ушивание культи обвивным непрерывным швом + наложением швов Ламбера в) перевязка кишки кетгутовой нитью + погружение кишки в кисет (проще, но культя более массивная) 6. Формируют межкишечный анастомоз «бок в бок» (накладывается при малом диаметре соединяемых участков кишки). Основные требования к наложению кишечных анастомозов: а) ширина анастомоза должна быть достаточна для того, чтобы обеспечить бесприпятственное продвижение кишечного содержимого б) по возможности анастомоз накладывается изоперистальтически (т.е. направление перистальтики в приводищем участке должно совпадать с таковым в отводящем участке). в) линия анастомоза должна быть прочной и обеспечивать физическую и биологическую герметичность Преимущества формирования анастомоза «бок в бок»: 1. лишен критической точки зашивания брыжейки – это место сопоставления брыжеек отрезков кишечника, между которыми накладывают анастомоз 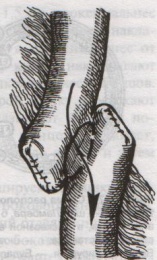 2. анастомоз способствует широкому соединению сегментов кишки и обеспечивает безопасность в отношении возможного появления кишечного свища Недостаток: скопление пищи в слепых концах. Техника формирования анастомоза «бок в бок»: а. Приводящий и отводящий отделы кишки прикладывают друг к другу стенками изоперистальтически. б. Стенки кишечных петель на протяжении 6-8 см соединяют рядом узловых шелковых серозно-мышечных швов по Ламберу на расстоянии 0,5 см друг от друга, отступив кнутри от свободного края кишки. в. На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки (не доходя 1 см до конца линии серозно-мышечного шва) одной из кишечных петель, затем точно также – второй петли. 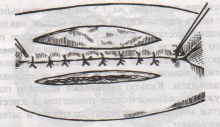 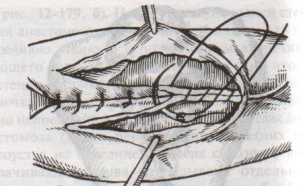 г. Сшивают внутренние края (заднюю губу анастомоза) получившихся отверстий непрерывным обивным кетгутовым швом Ревердена-Мультановского. Шов начинают соединением углов обоих отверстий, стянув углы друг с другом, завязывают узел, оставляя начало нитки не обрезанным; д. Дойдя до противоположного конца соединяемых отверстий закрепляют шов узлом и переходят с помощью той же нитки к соединению наружных краев (передняя губа анастомоза) вворачивающимся швом Шмидена. После сшивания обеих наружных стенок, нити завязывают двойным узлом. 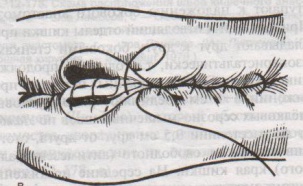  е. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза. ж. Слепые культи во избежании инвагинации фиксируют несколькими узловыми швами к стенке кишки. Проверяем проходимость сформированного анастомоза. 7. Ушиваем окно брыжейки. Ушивание ран кишечника. а) ушивание небольших ран: серозно-мышечный кисетный шов + поверх швы Ламбера б) ушивание значительных ран, разможение краев стенки кишки: 1) иссечение раны и перевод раны в поперечную 2) двухрядный шов: сквозной непрерывный кетгутовый вворачивающий шов Шмидена (скорняжный) + серозно-мышечные швы Ламбера 3) контроль на проходимость NB! Поперечное ушивание продольной раны обеспечивает хороший просвет кишки лишь когда продольная рана не достигает диаметра кишечной петли. 61. Резекция кишки с анастомозом "конец в конец". Ушивание раны кишечника. Начало операции – см. вопрос 60. Анастомоз «конец в конец» наиболее физиологичен. Техника формирования анастомоза «конец в конец»: 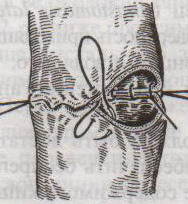 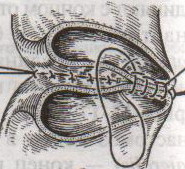 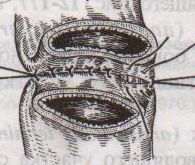 1. Задние стенки отсеченной петли сближают и на необходимом уровне прошивают двумя держалками (одной сверху, другой снизу). 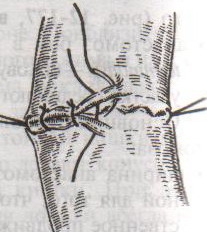 2. Между держалками с интервалом 0,3-0,4 см накладывают узловые серозно-мышечные швы Ламбера. 3. Мягкие зажимы снимают, заднюю губу анастомоза прошивают кетгутовым непрерывным сквозным швом с захлесткой (швом Мультановского). 4. Этой же нитью переходят на переднюю губу анастомоза и ушивают ее сквозным швов Шмидена. Нить завязывают. 5. Меняют перчатки, салфетки, обрабатывают шов и ушивают переднюю губу анастомоза узловыми серозно-мышечными швами Ламбера. Проверяют проходимость анастомоза. 62. Операция желудочного свища (Витцеля, Кадера, Топровера). Гастростомия – создание соустья между желудком и внешней средой. Показания: 1) неоперабельные опухоли глотки, пищевода, желудка 2) рубцовые стриктуры пищевода 3) кардиоспазм 4) черепно-мозговая травма с невозможностью осуществления акта глотания 5) для выключения пищевода при ожогах, ранениях, эзофагитах. Виды гастростомии: а) трубчатый свищ (Витцеля и Кадера) б) губовидный (Топровера) 1. Способ Витцеля. 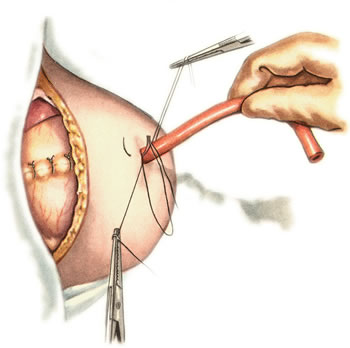 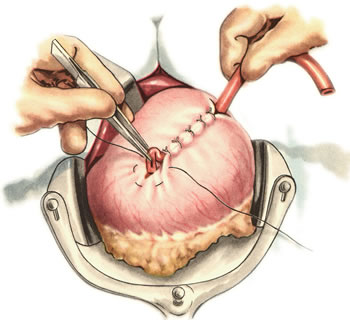 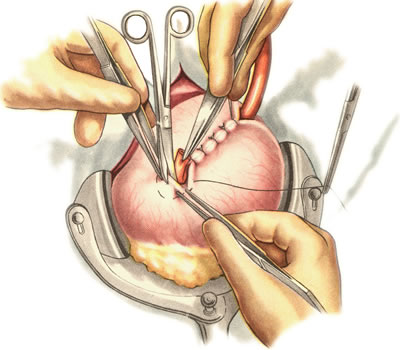 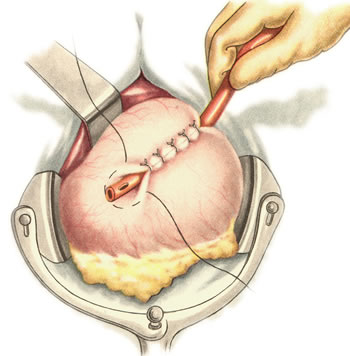 а. Доступ: трансректальная, параректальная по Ленандеру или верхняя срединная лапаротомия. б. На переднюю стенку желудка укладывают резиновую трубку в направлении к привратнику (по Витцелю) или в направлении ко дну желудка (по Гернеру – лучше, т.к. трубка обращена в газовый пузырь и пища не вытекает). в. Серозно-мышечными швами трубку инвагинируют в стенку желудка. У нижнего конца трубки накладывают кисетный шов, в центре его вскрывают желудок и погружают конец трубки в просвет желудка. Кисетный шов затягивают с образованием трубчатого свища. г. Стенку желудка вокруг трубки подшивают к брюшине для предупреждения инфицирования брюшной полости по ходу канала свища. д. На переднюю брюшную стенку трубку выводят через дополнительный разрез со швами-держалками, которыми трубку фиксируют к коже. NB! После удаления трубки свищ самостоятельно заживает. 2. способ Штамма-Сенна-Кадера: а. Доступ: трансректальный разрез слева длиной 6-8 см или верхняя срединная лапаротомия. 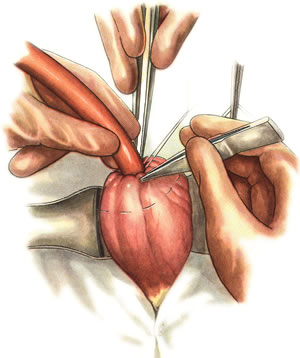 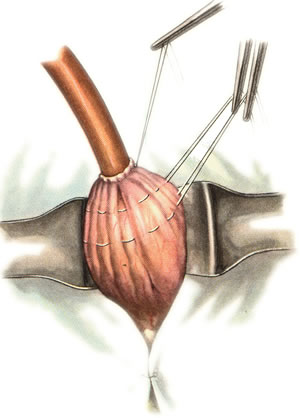 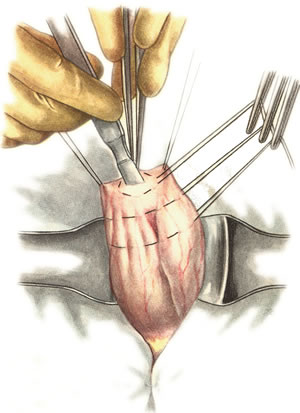 б. Переднюю стенку желудка выводят в рану в виде конуса. в. На переднюю стенку желудка накладывают три концентрических кисетных шва с интервалом 1,0-1,5 см один ниже другого. г. В центре первого кисетного шва стенку желудка вскрывают и в его просвет вводят резиновую трубку. Вокруг нее завязывают первый кисетный шов таким образом, чтобы край желудочной стенки инвагинировался в просвет желудка. Так же затягивают второй и третий кисетный шов, одновременно погружая трубку со стенкой желудка вглубь, чтобы образовался цилиндр, обращенный в просвет желудка. д. Стенку желудка вокруг трубки подшивают к брюшине для герметизации щели между трубкой и желудком. е. Рану брюшной стенки послойно ушивают до трубки. Образуется трубчатый свищ, который после удаления трубки заживает самостоятельно. 3. способ Топровера: 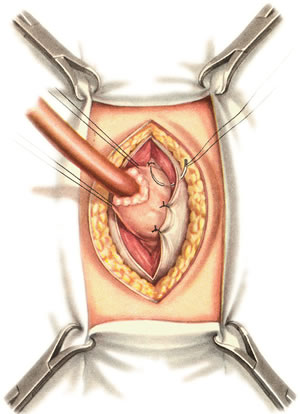 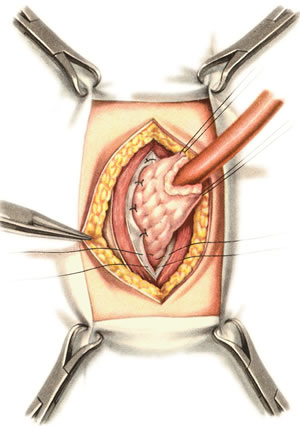 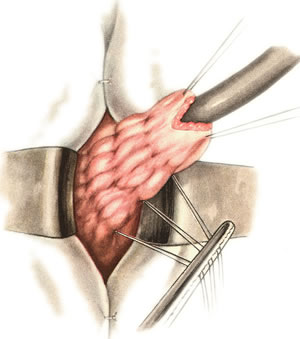 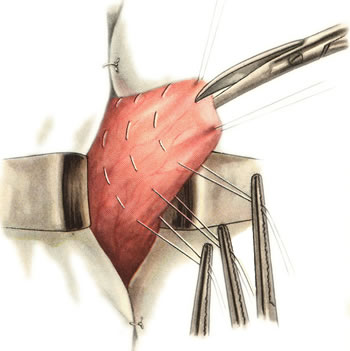 а. Доступ: трансректальный разрез слева длиной 6-8 см или верхняя срединная лапаротомия. б. В рану извлекают переднюю стенку желудка в виде конуса и поочередно, как при способе Кадера, накладывают три кисетных концентрических шва один ниже другого. в. В центре первого кисетного шва желудок вскрывают на протяжении 1 см и вводят внутрь резиновую трубку. На трубке кисетные швы завязывают. г. Образованный из желудочной стенки конус подшивают на уровне нижнего кисетного шва к париетальной брюшине. д. Рану передней брюшной стенки ушивают послойно. е. На уровне второго кисетного шва стенку желудка подшивают к прямой мышце живота, а вблизи трубки – к коже. ж. Образуется губчатый свищ на длительное время. Данный свищ может быть закрыт только оперативным путем. 63. Операция желудочно-кишечного соустья. Передний анастомоз (метод Вельфлера с энтероэнтероанастомозом Брауна). Желудочно-кишечное соустья – наложение соустья между желудком и петлей тонкой кишки (паллиативная операция). Показания: 1. неоперабельные опухоли антрального отдела желудка 2. непроходимость пилорического отдела желудка доброкачественного генеза (рубцовые сужения при язве) 3. травмы 12-перстной кишки. Противопоказания: осложненные формы язвенной болезни. Техника гастроэнтеростомии по Вельфлеру с энтероэнтероанастомозом Брауна: а. Доступ: верхне-срединная лапаротомия. 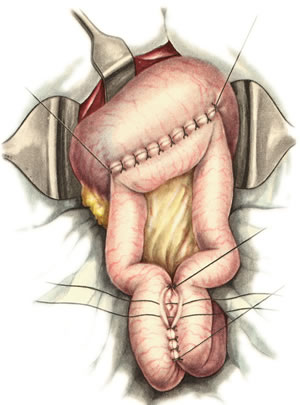 б. Находят первую петлю тонкой кишки, отступив от flexum duodenojejunalis 60-70 см, и выводят ее в рану, лигатурами обозначая приводящий и отводящий концы. в. Петлю укладывают на переднюю стенку желудка впереди ободочной кишки таким образом, чтобы приводящий конец петли был направлен ко дну желудка, а отводящий – к привратнику (или правило 2Б: большая петля – к большой кривизне и правило 2М: малая петля – к малой кривизне). г. Переднюю стенку желудка и кишки скрепляют швами-держалками на ширину будущего анастомоза и между ними накладывают чистый серозно-мышечный шов (7-9 см). д. На расстоянии 1 см от линии шва и вдоль него рассекают стенку желудка и стенку кишки на протяжении 6-8 см. На заднюю губу анастомоза накладывают сквозной непрерывный кетгутовый шов Мультановского. Этой же нитью переходят на переднюю губу анастомоза и ушивают ее вворачивающим швом Шмидена. е. После ушивания раны кишки инструменты, перчатки, салфетки меняют или обрабатывают и на переднюю губу анастомоза накладывают второй ряд узловых серозно-мышечных швов Ламбера. д. Для предупреждения развития порочного круга дополнительно накладывают анастомоз по Брауну: между приводящей и отводящей петлей на расстоянии 15-20 см от гастроэнтероанастомоза (техника наложения по типу «бок в бок») 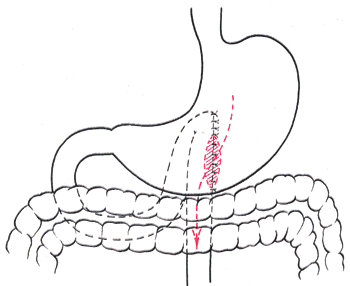 Задний позадиободочный гастроэнтероанастомоз по способу Петерсона-Хаккера: рассекают брыжейку поперечно-ободочной кишки в бессосудистом участке и накладывают анастомоз между задней стенкой желудка и петлей тонкой кишки. 64. Принципы резекции желудка по типу Бильрот 1, Бильрот 2; операция Гофмейстера-Финстерера. Гастрэктомия. Резекция желудка – удаление части желудка: а) дистальная – удаляют 2/3 желудка б) проксимальная – удаляют 95% желудка Показания: 1. операбельная злокачественная опухоль пилорического отдела 2. осложненные формы язвенной болезни желудка и 12-перстной кишки (прободная, кровоточащая, малигнизированная, стенозирующая, пенетрирующая, хроническая каллезная, рефрактерная к медикаментозной терапии язвы) Противопоказания: 1. старческий возраст 2. декомпенсация сердечно-сосудистой и дыхательной систем 3. патологические изменения почек и печени Резекция желудка по Бильрот-1: 1. Доступ: верхняя срединная лапаротомия 2. В пределах резекции проводят мобилизацию желудка по большой и малой кривизне. 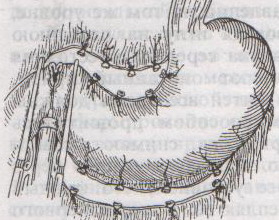 3. На желудок и 12-перстную кишку накладывают зажимы. Между зажимами желудок пересекают, отворачивают влево и резецируют. 4. Верхнюю часть культи желудка ушивают двухрядным швом (непрерывный сквозной кетгутовый шов + чистые серозно-мышечные швы Ламбера). У большой кривизны оставляют неушитым участок диаметром с 12-перстную кишку для формирования гастродуоденоанастомоза. 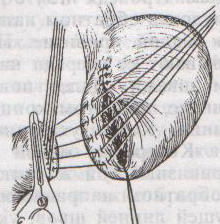 5. Неушитую часть желудка подводят к 12-перстной кишке. Сшивают серозно-мышечными швами задние стенки желудка и 12-перстной кишки. Длинной кетгутовой нитью накладывают на заднюю губу анастомоза сквозной непрерывный кетгутовый шов, начиная снизу вверх, этой же нитью переходят на переднюю губу анастомоза и накладывают вворачивающий шов Шмидена. 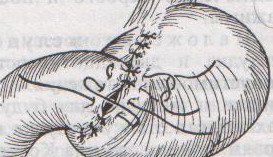 6. После смены инструментов и белья накладывается серозно-мышечный шов и заканчивается формирование анастомоза. Рану передней брюшной стенки послойно ушивают. Преимущества способа: наиболее физиологичен, пассаж пищи происходит через 12-перстную кишку, демпинг-синдром не выражен. Недостатки: трудность мобилизации 12-перстной кишки; несоответствие просветов желудка и 12-перстной кишки. 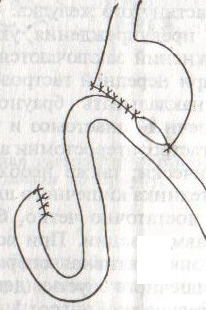 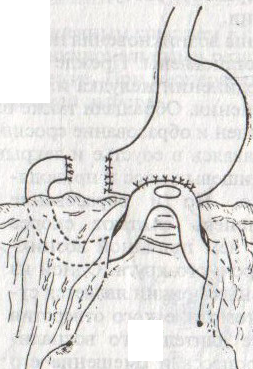 |
