У детей более старшего возраста (включая и грудных) для оценки общего состояния используют в основном два основных критерия:
1) степень выраженности синдрома токсикоза,
2) степень выраженности функциональных нарушений той или иной системы.
При остро возникших заболеваниях у детей синдром токсикоза нередко является доминирующим признаком оценки тяжести общего состояния. Наоборот, при длительно текущих заболеваниях на первое место выступает степень функциональных нарушений той или иной системы, т. е. выраженность их недостаточности (декомпенсации).
Показатели
|
Степень тяжести состояния пациента
|
удовлетворительное
|
средней тяжести
|
тяжёлое
|
крайне тяжёлое
|
Сознание
|
Ясное
|
Ясное, иногда оглушённое
|
Ясное, иногда оглушённое, больной стонет, просит о помощи; в ряде случаев – угнетение сознания (ступор, сопор), возможен бред
|
Как правило, резко угнетено (до комы), редко – ясное
|
Положение
|
Активное
|
Вынужденное или активное в постели; сохранена способность к самообслуживанию
|
Пассивное или вынужденное; неспособность к самообслуживанию; больной нуждается в постоянном уходе; возможно психомоторное возбуждение
|
Пассивное; в ряде случаев – двигательное возбуждение, общие судороги
|
Температура тела
|
Нормальная или субфебрильная
|
Возможна высокая лихорадка
|
Возможны гиперпиретическая лихорадка либо, наоборот, гипотермия
|
Различная
|
Состояние кожи и подкожной клетчатки
|
В пределах нормы
|
Отмечаются распространённые отёки подкожной клетчатки; возможны выраженная бледность кожных покровов или умеренный цианоз
|
Возможна анасарка; отмечаются «меловая» бледность кожных покровов или выраженный цианоз уже в покое
|
Лицо мертвенно бледное, с заострёнными чертами, покрыто каплями холодного пота («лицо Гиппократа»)
|
Состояние ССС
|
Норма
|
Недостаточность кровообращения I степени, могут наблюдаться нарушения ритма сердца, повышение или снижение АД
|
Значительное повышение или понижение АД, нитевидный пульс,
|
Пульс определяется только на сонных артериях; АД может не определяться
|
ЧДД
|
Норма
|
Дыхательная недостаточность I степени
|
Дыхательная недостаточность II степени
|
Дыхательная недостаточность III степени
|
Другие симптомы
|
Симптомы основного заболевания
|
Возможны рвота, выраженная диарея, признаки желудочно-кишечного кровотечения; существует вероятность быстрого прогрессирования заболевания и развития опасных для жизни осложнений
|
Возможны неукротимая рвота, профузная диарея, признаки разлитого перитонита, массивного желудочно кишечного кровотечения (рвота «кофейной гущей», чёрный жидкий стул – мелена)
|
При тотальном отёке лёгких – клокочущее дыхание, изо рта выделяется пенистая мокрота розового цвета; могут определяться патологические типы дыхания (Куссмауля, Чейна - Стокса и др.)
|
Функции жизненно важных органов
|
Относительно компенсированы
|
Декомпенсированы, однако это не представляет непосредственной опасности для жизни больного
|
Декомпенсация представляет опасность для жизни больного или может привести к глубокой инвалидности
|
Резкое нарушение основных жизненно важных функций организма
|
Характер заболевания
|
Как правило, лёгкие формы течения болезни, период выздоровления после острых заболеваний, стихание обострений хронических процессов
|
Заболевания с выраженными субъективными и объективными проявлениями
|
Осложнения течения заболевания с ярко выраженными и быстро прогрессирующими клиническими проявлениями
|
Резкое обострение заболевания, опасные для жизни острые осложнения заболевания
|
Медицинская тактика
|
Общие показания для госпитализации
|
Больные нуждаются, как правило, в оказании неотложной врачебной помощи и госпитализации
|
Необходима срочная госпитализация; как правило, лечение проводят в условиях палаты интенсивной терапии
|
Лечение только в условиях реанимационного отделения
| Анатомо-физиологические особенности нервной системы у детей
Масса головного мозга у новорожденного ребенка относительно больше, чем у взрослого и составляет 350-380 г, т.е. около 10% общей массы. К концу 1-го года она увеличивается в 2-2,5 раза, к 3 годам – в 3 раза. У 10 летнего ребенка головной мозг весит 1350 г - 1/20 массы тела, у взрослого 1/40-1/50 массы тела.
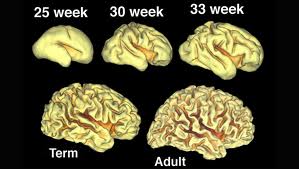 Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована. Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована.
Клетки головного мозга сохраняют эмбриональный характер строения в первые месяцы жизни. Они имеют большое ядро и мало отростков (дендритов). В клетках пирамидных путей и substantia nigra отсутствует пигмент.
Основная дифференцировка нервных клеток заканчивается к 8 годам, особенно активно она происходит в первые 5-6 месяцев жизни.
Головной мозг новорожденных имеет желатиноподобную консистенцию, а у взрослых он более плотный. Это объясняется тем, что мозг детей содержит больше воды, меньше белков и липидов (цереброзидов). С возрастом их количество увеличивается, а содержание воды уменьшается.
Несмотря на незаконченность развития, кора головного мозга новорожденного способна не только принимать сигналы, но и участвовать в осуществлении рефлекторных реакций.
По мере созревания коры, дифференциации ганглиозных клеток и миелинизации нервных волокон развиваются статические функции: ребенок начинает сидеть, стоять, ходить, движения становятся более целенаправленными.
У новорожденных и детей первых лет жизни высокая проницаемость гематоэнцефалического барьера. Это вызывает повышенную чувствительность тканей головного мозга к действию токсичных веществ, быстро наступает отек мозга.
Кровоснабжение мозга у детей лучше, чем у взрослых. Оно обеспечивает потребность нервной ткани в кислороде. Причем, эта потребность в 20 раз больше чем у мышц. Диплоические вены образуются только после закрытия родничков (12-18 месяцев). Это создает условия для аккумулирования (накопления) токсических веществ и метаболитов при разных заболеваниях в тканях головного мозга, что способствует более частому возникновению у детей раннего возраста токсических форм инфекционных заболеваний.
Пирамидные пути не имеют миелиновой оболочки. К 6 мес. завершается миелинизация пирамидных путей. Миелинизация периферических нервных стволов продолжается до 3 – 5 лет.
Спинной мозг достаточно развит уже при рождении ребенка, а к 2 годам строение его почти такое же, как у взрослого.
Масса спинного мозга к 5 годам увеличивается в 3 раза, к периоду половой зрелости – в 5 раз. Спинной мозг у новорожденного относительно длиннее, чем у взрослого, он доходит до III поясничного позвонка, а к 4-5годам – до I поясничного.
В спинномозговой жидкости новорожденного несколько повышено содержание белка (0,33-0,8 г/л), клеточных элементов (в 1 мкл 10-15 лимфоцитов) и снижена концентрация сахара (1,7-3,9 ммоль/л). Цвет её желтовато-зеленоватый из-за физиологической ксантохромии, обусловленной проникновением билирубина через гематоэнцефалический барьер.
Вытекает жидкость под слабым давлением.
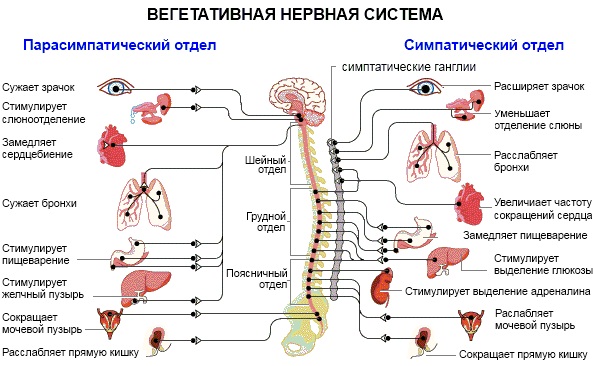
Вегетативная нервная система ко времени рождения ребенка уже функционирует. Она обеспечивает поддержание сосудистого тонуса, регулирует деятельность внутренних органов, обеспечивает адаптационные реакции. Однако регуляторные функции ВНС у детей первых месяцев жизни легко нарушаются при воздействии неадекватных факторов внешней среды.
Оценка психомоторного и речевого развития детей грудного и ясельного возраста
Возможна двумя способами:
Первый способ – по данным анамнеза – необходимо выяснить, в каком возрасте появились следующие навыки (в скобках указаны средние сроки их появления у здоровых детей):
1) моторно-статическое развитие:
- удерживание головы (2 мес.);
- переворачивание со спины на живот (4-5 мес.);
- переворачивание с живота на спину (5-6 мес.);
- самостоятельное сидение (6 мес.);
- зрелое ползание (7-8 мес.);
- стояние с опорой (8-9 мес.);
- стояние самостоятельное (10-11 мес.);
- ходьба с поддержкой за руки (10-11 мес.);
- ходьба самостоятельная (12 мес.);
2) целенаправленная моторная деятельность:
- активное схватывание предметов и примитивные манипуляции с ними (5-6 мес.);
- перекладывание предметов из одной руки в другую, протягивание рук близким, хлопание в ладоши (7-8 мес.);
- примитивная игровая деятельность (9-10 мес.);
- разнообразные манипуляции с предметами, контакт со сверстниками (11-12 мес.);
3) зрительный анализатор:
- фиксация взгляда (2 мес.);
- слежение за яркими предметами (3 мес.);
- внимательное рассматривание предметов (4-5 мес.);
- узнавание знакомых лиц (6-7 мес.);
- наблюдение за взрослыми, реакция на мимику и жесты (9-10 мес.);
- узнавание многих предметов по картинке (11-12 мес.);
4) слуховой анализатор:
- положительная эмоциональная реакция на голос (2-3 мес.);
- узнавание голосов близких, реакции на интонации голоса (4-6 мес.);
- понимание обращенной речи (9 мес.);
- выполнение простых словесных инструкций (10 мес.);
5) речь:
- гуление (2 мес.);
- большая протяженность гласных звуков - свирель (4 мес.);
- произношение слогов - лепет (7-8 мес.);
- произношение отдельных слов (9-10 мес.);
- попытки связать два слова во фразу (18-20 мес.);
- многословные фразы, придаточные предложения (3 года);
- длинные фразы, монологи (4-5 лет).
Второй способ оценки нервно-психического развития ребенка по результатам объективного обследования на момент обследования. Например, если ребенку 6 месяцев, то врач оценивает, что умеет делать ребенок на момент осмотра с учетом вышеуказанных направлений деятельности.
Врач оценивает нервно-психическое развитие на первом году жизни ребенка 1 раз в месяц, на 2-3 годах жизни – 1 раз в 3 месяца, в 4-6 лет – 1 раз в 6 месяцев, после 7 лет – 1 раз в год. При каждом осмотре в данном возрасте врач записывает в амбулаторную карту эпикриз развития ребенка за данный период. Интервалы между данными возрастами называют эпикризными сроками.
Отклонения в нервно-психическом развитии ребенка на 1 эпикризный срок является допустимым. Отклонение от 1 до 2 эпикризных сроков расценивается как задержка развития. Отклонение от 2 до 3 эпикризных сроков расценивается как отставание в развитии. Отклонение более, чем на 3 эпикризных срока расценивается как глубокое отставание в развитии.
Основные неврологические симптомы. Головная боль
Головная боль – наиболее частая жалоба детей, страдающих заболеваниями нервной системы. При этом необходимо установить причину головных болей, которые могут быть:
1) циркуляционные – при расстройстве крово- и ликворообращениии;
2) механические – при объемных внутричерепных процессах;
3) токсические – при общих инфекциях;
4) рефлекторные – при заболеваниях глаз, ушей и других органов;
5)психогенные – при неврозах.
Основные неврологические симптомы. Судороги. Эпилепсия
Судороги – непроизвольные сокращения скелетных мышц.
По характеру различают судороги:
Тонические– мышцы сокращаются на определенное время без фазы расслабления. Ребенок (или части тела) как бы «застывает» в определенной позе.
Клонические– фаза сокращения сменяется фазой расслабления многократно. При этом ребенок или части тела как бы «дергаются».
Существует точка зрения, что тонические судороги могут возникать при наличии застойного очага возбуждения в подкорковых структурах, клонические – при наличии застойного очага возбуждения в структурах коры головного мозга.
По локализации судороги могут быть локальные (местные) и общие (генерализованные).
Причины судорог у детей:
1) наличие застойного очага возбуждения(эпилепсия, эпилептиформные судороги);
2) гипокальциемия (спазмофилия);
3) гипогликемия (сахарный диабет);
4) фебрильные судороги – на фоне высокой температуры тела;
5) аффективно-респираторные пароксизмы – задержка дыхания на вдоде, цианоз и судороги на фоне эмоциональной лабильности со склонностью к демонстративности.
Эпилепсия – хроническое прогрессирующее заболевание, проявляющееся пароксизмальными расстройствами сознания, приступами судорог, застывания, вегетативными пароксизмами, а также нарастающими изменениями в эмоционально-психической сфере, регистрируемыми в межприступном периоде.
Различают генерализованные (общие) и очаговые (парциальные) припадки.
Большой судорожный припадок состоит из нескольких фаз
За несколько часов (иногда 2-3 дня) до приступа больной может чувствовать его приближение, испытывает внутреннее беспокойство, неопределенную тревогу, нарастающее возбуждение – фаза предвестников или продромальный период.
Непосредственно перед приступом (за несколько секунд) возникает аура – кратковременные ощущения двигательные, сенсорные, вегетативные, психические. Затем наступает тоническая фаза(до 1 минуты): больной падает, издает протяжный крик, дыхание останавливается, нарастет цианоз, юольной лежит на спине, нередко в позе опистотонуса. Затем наступают клонические судороги (2-5 минут), изо рта выделяется пенистая слюна. В конце приступа возможны непроизвольные мочеиспусканние и дефекация. После того, как у пациента восстанавливается сознание, наступает состояние сопора – до 15-30 минут, затем наступает обычный сон.
Основные неврологические симптомы. Синдромы нарушения сознания
К синдромам нарушения сознания относятся сомнолентность, ступор, сопор, кома.
Сомнолентность – постоянная слабость, сонливость, но сон наступает на короткие периоды, поверхностный. Вместо плача и крика – тихий стон, реакция на осмотр, пеленание слабая. Кожная чувствительность и сухожильные рефлексы снижены.
Ступор – состояние оцепенения, из которого больной выходит тяжело, после энергичного беспокойства. Рефлексы снижены.
Сопор – глубокий сон, ребенка невозможно разбудить. Кожная чувствительность не определяется, сухожильные рефлексы вызываются трудно и непостоянно. Реакция на боль незначительная. Сохранены роговичный, зрачковый рефлексы, глотание.
Кома – отсутствие сознания с полной утратой восприятия окружающей действительности и самого себя.
Основные неврологические симптомы. Менингиальный синдром
Менингиальный синдром – комплекс симптомов, обусловленных поражением мягкой и паутинной оболочек головного мозга. Развивается вследствие повышения внутричерепного давления, воспалительного или токсического поражения, субарахноидального кровоизлияния.
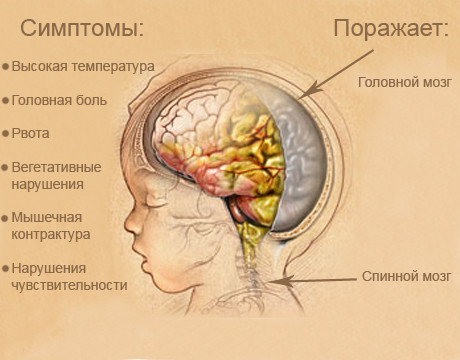 Для менингиального синдрома характерно: головная боль, тошнота или рвота, общая гиперестезия, специфическая менингиальная поза, ригидность мышц затылка, симптомы Кернига, Брудзинского. Для менингиального синдрома характерно: головная боль, тошнота или рвота, общая гиперестезия, специфическая менингиальная поза, ригидность мышц затылка, симптомы Кернига, Брудзинского.
Головная боль – диффузная, преимущественно в лобной и затылочной областях. Головная боль усиливается при ярком свете, громких звуках, при повороте головы.
Рвота обусловлена раздражением блуждающего нерва. Чаще рвоте предшествует тошнота, но может быть внезапная рвота без тошноты. Для менингита характерно неоднократное повторение рвоты.
Общая кожная гиперестезия и повышенная чувствительность к слуховым и зрительным раздражителям (светобоязнь).
Характерная поза больного: запрокинутая голова, вытянутое туловище, прижатые к груди руки, подтянутые к животу ноги.
Ригидность затылочных мышц вызвана повышением тонуса мышц разгибателей шеи. Сопротивление при попытке пригнуть голову к груди.
Симптом Кернига– невозможность разогнуть в коленном суставе ногу, которую предварительно согнули в коленном и тазобедренном суставе. С-м Кернига может быть физиологическим у новорожденных до 4 месяцев.
Симптомы Брудзинского:

- Верхний симптом Брудзинского – при попытке привести голову к груди, ноги сгибаются в коленных суставах.
- Средний симптом Брудзинского – та же реакция при надавливании на лонное сочленение.
- Нижний симптом Брудзинского – исследуют одновременно с симптомом Кернига – при попытке разогнуть ногу в коленном суставе вторая нога сгибается в колене.
Также отмечается выбухание и напряжение большого родничка у детей грудного возраста.
При менингите характерны изменения в ликворе.
Исследование ликвора
 Нормальные показатели ликвора. Нормальные показатели ликвора.
1. Давление определяется с помощью специальной градуированной стеклянной трубочки. При положении сидя – 150-250 мм водного столба, в положении лежа – 100-150. Повышение внутричерепного давления наблюдаются при избыточной продукции ликвора, нарушении его оттока, воспалительных внутричерепных процессах, чрезмерной продукции жидкости, повышении проницаемости стенок сосудов, при опухолях, абсцессах, паразитарных цистах.
2. Клеточные элементы:
- у новорожденных до 25 лимфоцитов в 1 мкл;
- от 1 месяца до 1 года – до 15 лимфоцитов в 1 мкл;
- старше 1 года – до 5 лимфоцитов в 1 мкл.
В норме ликвор не содержит эритроцитов и нейтрофилов. При попадании в ликвор эритроциты постепенно теряют пигмент, ликвор приобретает вместо красноватого или розового цвета желтоватый цвет – ксантохромия (от греч. xanthos – желтый и chroma – цвет).
Повышение в ликворе клеточных элементов называется плеоцитозом(плео-: греч. pleion и pleōn больший; pleon больше + cytus – клетка) .
При гнойных менингитах наблюдается нейтрофильный плеоцитоз, при серозных менингитах – лимфоцитарный, при эхинококкозе мозга – эозинофильный.
3. Содержание белка. В норме – 0,1 – 0,3 г/л.
Увеличение количества белка возникает при острых энцефалитах, опухолях мозга.
В клинике встречается одновременное повышение клеточных элементов и белка, а также может быть белково-клеточная диссоциация (от лат. dissociatio – разделение, разъединение) – когда количество белка повышается, а количество клеточных элементов остается нормальным – при арахноидите, опухолях спинного мозга, оболочек. Клеточно-белковая диссоциация – когда количество клеточных элементов высокое, а количество белка нормальное или несколько повышено – при менингитах.
Основные неврологические симптомы. Менингизм
Менингизм – синдром механического или токсического раздражения раздражения мозговых оболочек без воспалительного процесса в них.
Менингизм может возникнуть при повышении внутричерепного давления, нарушении ликвороциркуляции с расширением ликворных полостей мозга (гидроцефалия), отеке головного мозга при внутричерепных опухолях, различных интоксикациях, инфекционных болезнях, закрытой черепно-мозговой травме. Менингизм является также основным проявлением так называемого постпункционного синдрома, развивающегося вследствие понижения давления цереброспинальной жидкости, отека и гиперемии оболочек мозга после извлечения ликвора из субарахноидального пространства при спинномозговой и субокципитальной пункциях. Ликворная гипотензия, сопровождающаяся менингизм, может наблюдаться при резком обезвоживании (дегидратации) организма, например при кишечной инфекции, тепловом ударе. Возникновение менингизма обусловлено раздражением рецепторов мозговых оболочек, иннервируемых ветвями тройничного и блуждающего нервов, а также волокнами периваскулярных симпатических сплетений.
Клинически менингизм проявляется триадой менингеальных симптомов:
1) головная боль, как правило, сопровождающаяся тошнотой, реже рвотой;
2) ригидность мышц шеи, симптомы Кернига и Брудзинского;
3)гиперестезия кожи и повышение чувствительности к слуховым и световым раздражителям.
При менингизме ликвор обычно не изменен, отмечается лишь повышение его давления.
Основные неврологические симптомы. Гидроцефалия
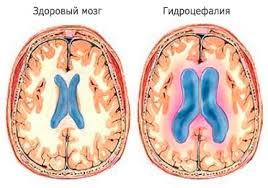 Гидроцефалия – расширение желудочковых систем мозга и субарахноидальных пространтсв за счет избыточного количества цереброспинальной жидкости. Гидроцефалия по локализации может быть внутренней (ликвор накапливается в желудочках мозга), наружной (ликвор накапливается в субарахноидальном пространстве) и смешанная. Гидроцефалия – расширение желудочковых систем мозга и субарахноидальных пространтсв за счет избыточного количества цереброспинальной жидкости. Гидроцефалия по локализации может быть внутренней (ликвор накапливается в желудочках мозга), наружной (ликвор накапливается в субарахноидальном пространстве) и смешанная.
Гидроцефалия может быть врожденной и приобретенной.
 Наиболее частая причина врожденной гидроцефалии – внутриутробные инфекции, в первую очередь цитомегаловирусная. В первые месяцы жизни отмечается увеличение размеров головы за счет мозгового черепа, истончение костей черепа (на рентгенограмме), расширение кожных вен, выбухание родничков, расхождение швов черепа. При выраженной гидроцефалии отмечается грубая задержка психомоторного развития. При компенсированной гидроцефалии указанные симптомы выражены незначительно. Наиболее частая причина врожденной гидроцефалии – внутриутробные инфекции, в первую очередь цитомегаловирусная. В первые месяцы жизни отмечается увеличение размеров головы за счет мозгового черепа, истончение костей черепа (на рентгенограмме), расширение кожных вен, выбухание родничков, расхождение швов черепа. При выраженной гидроцефалии отмечается грубая задержка психомоторного развития. При компенсированной гидроцефалии указанные симптомы выражены незначительно.
Приобретенная гидроцефалия развивается чаще после перенесенного арахноидита, менингита, когда уже закрыты роднички черепа. Типичны головные боли распирающего характера. Нередко развиваются окклюзионные кризы в результате повышения внутричерепного давления. Характерны сильные головные боли, тошнота, рвота, бледность кожи, брадикардия. Возможны судороги, нарушение дыхания, наличие менингеального синдрома, снижение остроты зрения. Возможны двигательные нарушения, локальные мозговые симптомы.
Диагноз подтверждается при ультразвуковом обследовании – ЭХО-энцефалоскопия, нейросонография.
Основные неврологические симптомы. Синдром двигательных нарушений
Синдром двигательных нарушений чаще возникает при поражении головного и спинного мозга, реже – при поражении периферических нервов.
Паралич (плегия) – полная утрата двигательных функций – отсутствие произвольных движений. Парез – частичная утрата двигательных функций – ограничение объема и снижение силы движений.
Поражение одной конечности называется моноплегияилимонопарез.
Поражение мышц половины тела – гемиплегияилигепипарез..
Поражение верхних конечностей – верхняя параплегияилипарапарез..
Поражение нижних конечностей – нижняя параплегияилипарапарез.
Поражение верхних и нижних конечностей называется тетраплегиейилитетрапарез.
Детский церебральный паралич
Детский церебральный паралич – непрогрессирующее заболевание несформировавшейся, незрелой центральной нервной системы, основным клиническим проявлением которого являются двигательные нарушения.
Двигательные нарушения могут быть незначительные – легкий парез одной конечности без других симптомов. Возможно наличие тетрапареза с нарушением всех видов развития и функционирования внутренних органов.
В зависимости от места поражения двигательного нейрона различают: центральные (спастические) параличи – при поражении центрального двигательного нейрона; периферические (вялые, атрофические) – при поражении периферического нейрона.
Клиническая характеристика обоих видов параличей различна.
Периферические параличи характеризуются выраженной мышечной гипотонией, прогрессирующим похуданием мышц, снижением или отсутствием глубоких и поверхностных рефлексов. Наблюдают похолодание парализованной конечности, нарушение трофики и замедление роста костей.
При центральных параличах мышечный тонус повышен, напряжение мышц обнаруживается при пассивных движениях. Трофика мышц не нарушена, похудания мышц (атрофии) не наблюдается.
Основные неврологические симптомы. Энцефалический синдром

Энцефалический синдром- токсическое или воспалительное поражение головного мозга. Для энцефалического синдрома характерно наличие общемозговых симптомов – нарушение сознания (ступор, сопор, кома), тошнота, рвота, судороги и другие. Вторая группа симптомов – это локальная симптоматика, которая зависит от локализации очага поражения. Возможно поражение ядер черепно-мозговых нервов, гипоталамуса, мозжечка, коры больших полушарий с соответствующими проявлениями.
Энцефалит – воспаление головного мозга.
Для энцефалита также характерно наличие:
1) общемозговых симптомов (высокая температура тела, общая слабость, сонливость, потеря сознания, головная боль, рвота, судороги, галлюцинации, бред, навязчивый страх);
2) локальной мозговой симптоматики – глазодвигательные расстройства, парезы, параличи, гиперкинезы, менингиальные симптомы, мозжечковый синдром (атаксическая походка, нистагм, нарушение координации движений) и др.
Для подтверждения диагноза следует исследовать ликвор. При вирусном энцефалите отмечается белково-клеточная диссоциация с лимфоцитарнымплеоцитозом. Увеличение содержания белка объясняется экссудативным сосудистым процессом в веществе мозга и плазморрагией в периваскулярные ликворные пути.
На электроэнцефалограмме при энцефалите отмечается изменение биоэлектрической активности головного мозга.
Основные неврологические симптомы. Опухоль головного мозга
 Опухоль головного мозга– наиболее опасное заболевание, приводящее к смерти ребенка. Опухоли могут быть первичными и метастатическим, доброкачественными и злокачественными. Опухоль головного мозга– наиболее опасное заболевание, приводящее к смерти ребенка. Опухоли могут быть первичными и метастатическим, доброкачественными и злокачественными.
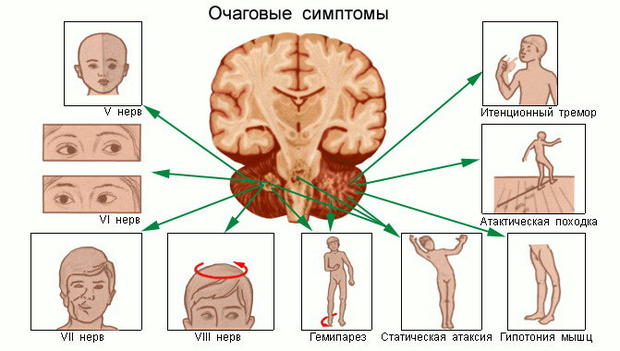
Все признаки опухоли мозга легко могут быть подразделены на три группы:
1) общемозговые – связанные с увеличением объема мозга и возросшим внутричерепным давлением;
2) локальные или очаговые в зависимости от места нахождения опухоли;
3) дислокационные – появляются в финале заболевания, когда предельно увеличенный в объеме мозг (опухоль + отек), перемещаясь в черепе, сдавливает ствол мозга.
В 20 процентах случаев опухоли у детей носят врожденный характер. Однако проявляются они не сразу — может пройти много лет до момента проявления опухоли. У детей первые признаки опухоли нередко провоцируются травмами головы, инфекциями.
Первыми проявлениями в 90% случаев являются эмоциональные расстройства вследствие повышения внутричерепного давления. Возможно внезапное необоснованное изменение характера ребенка. Порой он ведет себя вызывающе, проявляет непослушание, у него заметна расторможенность. В других случаях наблюдаются апатия, вялость, сонливость, инертность. У детей школьного возраста можно отметить снижение памяти, внимания и в связи с этим снижается и их успеваемость. При поражении лобной доли у ребенка возможна эйфория, навязчивость, он становится "душою общества".
Эмоциональные расстройства нередко сочетаются с вегето-висцеральными дисфункциями вследствие поражения гипоталамической области – желудочно-кишечные расстройства, изменение артериального давления и другие.
Постоянный симптом – головная боль (механическая по происхождению). Головная боль возникает чаще ночью или утром, после сна, при перемене положения головы. При приступах головной боли маленький ребенок не в состоянии сказать, что у него болит, но может кричать, тереть лицо, голову. Головную боль сопровождают тошнота и рвота. Рвота приносит облегчение, но частые рвоты истощают ребенка.
 Вынужденное положение головы, которое встречается при опухолях в желудочках мозга с частичной блокадой ликворных путей, тоже можно отнести к общемозговым признакам. Если у такого ребенка вернуть голову в среднее обычное положение, то это мероприятие усилит у него головную боль. Вынужденное положение головы, которое встречается при опухолях в желудочках мозга с частичной блокадой ликворных путей, тоже можно отнести к общемозговым признакам. Если у такого ребенка вернуть голову в среднее обычное положение, то это мероприятие усилит у него головную боль.
При опухоли головного мозга развивается гипертензионно-гидроцефальный синдром.
Общие эпилептические припадки нередко могут явиться первым признаком опухоли головного мозга.
Опухоли мозжечка проявляются нарушением походки. Ребенок ходит с широко расставленными ногами, при повороте его заносит в сторону, походка шаткая. Это наиболее ранние симптомы. Можно заметить также дрожание глазных яблок, дрожание рук.
При злокачественных опухолях возможны потеря веса, аппетита, вялость, утомляемость, увеличение лимфатических узлов.
Диагноз устанавливается при помощи томографии – компьютерной или магниторезонансной.
Основные неврологические симптомы. Вегетативная дисфункция
Вегетативная дисфункция – это заболевание огранизма, которое характеризуется симптомокомплексом изменений психоэмоциональной, сенсомоторной и вегетативной активности, связанной с надсегментарными и сегментарными нарушениями вегетативной регуляции деятельности различных органов и систем.
У детей ВД предложено распределить на 4 группы: нейроциркуляторная дистония, вегетососудистая дистония, вегето-висцеральная дистония и пароксизмальная вегетативная недостаточность. Наиболее часто встречаются первые две формы заболевания.
 1. Нейроциркуляторная дистония–это клинико-патогенетическая форма вегетативной патологии, обусловленная наследственной неполноценностью аппарата, регулирующего сосудистый тонус, прежде всего церебральных сосудов. Клиническая симптоматика нейроциркуляторной дистонии обусловлена нарушением региональной и системной микроциркуляции с преобладанием симптомов церебральной ангиодистонии, что приводит к функциональным неврологическим нарушениям вследствие ишемии мозга. У больных детей довольно часто наблюдаются психоэмоциональные расстройства и нередко отмечается поражение гипоталамической зоны. 1. Нейроциркуляторная дистония–это клинико-патогенетическая форма вегетативной патологии, обусловленная наследственной неполноценностью аппарата, регулирующего сосудистый тонус, прежде всего церебральных сосудов. Клиническая симптоматика нейроциркуляторной дистонии обусловлена нарушением региональной и системной микроциркуляции с преобладанием симптомов церебральной ангиодистонии, что приводит к функциональным неврологическим нарушениям вследствие ишемии мозга. У больных детей довольно часто наблюдаются психоэмоциональные расстройства и нередко отмечается поражение гипоталамической зоны.
У детей с нейроциркуляторной дистонией основной жалобой является головная боль, которая может быть связана с сосудистыми и ликвородинамическими нарушениями. Одной из причин головных болей может быть перинатальное поражение шейного отдела позвоночника и позвоночных артерий. Неинтенсивная головная боль может внезапно усиливаться после физических нагрузок, резкого запрокидывания головы. Головная боль может сопровождаться синкопальным вертебральным синдромом, астенизацией, преходящими двигательными нарушениями (парезами). Головная боль нередко метеозависима и метеочувствительна. В случае ваготонии возможна цефалгия по типу мигрени – пульсирующая головная боль в одной половине головы с тошнотой, рвотой.
У 75% детей с нейроциркуляторной дистонией выявляется внутричерепная гипертензия. Характерны жалобы на головную боль, головокружение, кардиалгии, сердцебиения, мелькание «мушек» перед глазами, холодные конечности, повышенная потливость. Одновременно выявляются признаки эмоционально-невротического синдрома и тревожно-фобического эмоционального напряжения.
Признаком психовегетативного синдрома может быть потеря сознания (синкопе), которую нередко отмечают у девочек в пре- и пубертатном периоде.
Диагноз нейроциркуляторной дистонии выставляется тогда, когда все клинические симптомы свидетельствуют о поражении цереброваскулярной системы и отсутствуют клинические проявления поражения сердечно-сосудистой системы (кардиалгии, лабильность пульса, изменения артериального давления) и другие вегетативные нарушения.
2. Вегетососудистая дистония (ВСД) – это клинико-патогенетическая форма вегетативных дисфункций, клинические проявления которой связаны с нарушениями нейрогуморальной регуляции сердечной деятельности вследствие функционального поражения вегетативных структур разного уровня. При данной форме вегетативной патологии на первый план выступают клинические симптомы поражения сердечной деятельности.
В клинической картине ВСД преобладают функциональные кардиопатии, для которых характерны аритмии (экстрасистолия, тахикардия), атриовентрикулярные блокады, синдром Вольфа-Паркинсона-Уайта, изменения на ЭКГ функционального характера. Клинические симптомы функциональной кардиопатии у детей различны в зависимости от преобладания тонуса парасимпатической (ваготония) или симпатической (симпатикотония) нервной системы.
Для подтверждения диагноза вегетососудистой дистонии у детей необходимо комплексное обследование, в которое целесообразно включать кардиоинтервалографию, клиноортостатическую пробу, велоэргометрию, эхокардиографию, при необходимости – фармакологические пробы.
Основные неврологические симптомы. Олигофрения
Олигофрения – это задержка психомоторного развития, обусловленная внутриутробным поражением плода или возникающая в первые три года жизни. Если задержка психического развития носит приобретенный характер и возникла после 3 лет жизни, ее называют деменция.
Различают 3 степени олигофрении:
Дебильность характеризуется запаздывающим развитием речи, недостаточной аналитической способности, нарушением абстрактного и логического мышления, неспособности выражать свои мысли из-за плохой артикуляции и бедного словарного запаса, ограниченной возможностью адаптации в новой обстановке. Дети не успевают в обычной школе, однако такой ребенок может быть старательным, ориентироваться в жизненных ситуациях. Усиленные занятия в специальных школах и хорошо поставленное профессиональное обучение могут помочь таким детям овладеть каким-нибудь несложным делом, и таким образом, подготовить к самостоятельной жизни.
Имбецильность–крайне ограниченная способность к обучению, недостаточная для самостоятельной жизни в будущем. Однако при адекватном уходе и постоянной опеке при посещении специальных школ они могут выполнять простейшие работы. Умственное развитие незначительное, способность выражать свои мысли ограничена.
Идиотия– крайняя степень задержки психического развития. Эти дети могут научиться говорить лишь обрывки слов, достаточными для понимания близкими людьми. Они абсолютно не способны к обучению. Многие из них не могут самостоятельно есть и не владеют простейшими навыками опрятности. Поэтому таким детям нужен постоянный уход.
Методика антропометрических исследований |
 Скачать 6.99 Mb.
Скачать 6.99 Mb. Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована.
Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована.
 Для менингиального синдрома характерно: головная боль, тошнота или рвота, общая гиперестезия, специфическая менингиальная поза, ригидность мышц затылка, симптомы Кернига, Брудзинского.
Для менингиального синдрома характерно: головная боль, тошнота или рвота, общая гиперестезия, специфическая менингиальная поза, ригидность мышц затылка, симптомы Кернига, Брудзинского.

 Нормальные показатели ликвора.
Нормальные показатели ликвора. Гидроцефалия – расширение желудочковых систем мозга и субарахноидальных пространтсв за счет избыточного количества цереброспинальной жидкости. Гидроцефалия по локализации может быть внутренней (ликвор накапливается в желудочках мозга), наружной (ликвор накапливается в субарахноидальном пространстве) и смешанная.
Гидроцефалия – расширение желудочковых систем мозга и субарахноидальных пространтсв за счет избыточного количества цереброспинальной жидкости. Гидроцефалия по локализации может быть внутренней (ликвор накапливается в желудочках мозга), наружной (ликвор накапливается в субарахноидальном пространстве) и смешанная. Наиболее частая причина врожденной гидроцефалии – внутриутробные инфекции, в первую очередь цитомегаловирусная. В первые месяцы жизни отмечается увеличение размеров головы за счет мозгового черепа, истончение костей черепа (на рентгенограмме), расширение кожных вен, выбухание родничков, расхождение швов черепа. При выраженной гидроцефалии отмечается грубая задержка психомоторного развития. При компенсированной гидроцефалии указанные симптомы выражены незначительно.
Наиболее частая причина врожденной гидроцефалии – внутриутробные инфекции, в первую очередь цитомегаловирусная. В первые месяцы жизни отмечается увеличение размеров головы за счет мозгового черепа, истончение костей черепа (на рентгенограмме), расширение кожных вен, выбухание родничков, расхождение швов черепа. При выраженной гидроцефалии отмечается грубая задержка психомоторного развития. При компенсированной гидроцефалии указанные симптомы выражены незначительно.
 Опухоль головного мозга– наиболее опасное заболевание, приводящее к смерти ребенка. Опухоли могут быть первичными и метастатическим, доброкачественными и злокачественными.
Опухоль головного мозга– наиболее опасное заболевание, приводящее к смерти ребенка. Опухоли могут быть первичными и метастатическим, доброкачественными и злокачественными.
 Вынужденное положение головы, которое встречается при опухолях в желудочках мозга с частичной блокадой ликворных путей, тоже можно отнести к общемозговым признакам. Если у такого ребенка вернуть голову в среднее обычное положение, то это мероприятие усилит у него головную боль.
Вынужденное положение головы, которое встречается при опухолях в желудочках мозга с частичной блокадой ликворных путей, тоже можно отнести к общемозговым признакам. Если у такого ребенка вернуть голову в среднее обычное положение, то это мероприятие усилит у него головную боль. 1. Нейроциркуляторная дистония–это клинико-патогенетическая форма вегетативной патологии, обусловленная наследственной неполноценностью аппарата, регулирующего сосудистый тонус, прежде всего церебральных сосудов. Клиническая симптоматика нейроциркуляторной дистонии обусловлена нарушением региональной и системной микроциркуляции с преобладанием симптомов церебральной ангиодистонии, что приводит к функциональным неврологическим нарушениям вследствие ишемии мозга. У больных детей довольно часто наблюдаются психоэмоциональные расстройства и нередко отмечается поражение гипоталамической зоны.
1. Нейроциркуляторная дистония–это клинико-патогенетическая форма вегетативной патологии, обусловленная наследственной неполноценностью аппарата, регулирующего сосудистый тонус, прежде всего церебральных сосудов. Клиническая симптоматика нейроциркуляторной дистонии обусловлена нарушением региональной и системной микроциркуляции с преобладанием симптомов церебральной ангиодистонии, что приводит к функциональным неврологическим нарушениям вследствие ишемии мозга. У больных детей довольно часто наблюдаются психоэмоциональные расстройства и нередко отмечается поражение гипоталамической зоны.