Патофизиология как фундаментальная наука и учебная дисциплина. Предмет и задачи патофизиологии ее значение для клинической медицины
 Скачать 1.85 Mb. Скачать 1.85 Mb.
|
|
Выделяют три группы органов и тканей, в зависимости от степени развития артериальных сосудов и анастомозов между ними: ♦ С абсолютно достаточной коллатеральной сетью: скелетная мускулатура, брыжейка кишечника, лёгкие. В них совокупный просвет коллатеральных сосудов равен или превышает диаметр магистральной артерии. В связи с этим прекращение кровотока по ней не вызывает выраженной ишемии тканей в регионе кровоснабжения данной артерии. ♦ С абсолютно недостаточными коллатералями: миокард, почки, головной мозг, селезёнка. Поэтому в этих органах суммарный просвет коллатеральных артерий значительно меньше диаметра магистральной артериальной ветви. Окклюзия её приводит к выраженной ишемии или инфаркту ткани. ♦ С относительно достаточными (недостаточными) коллатералями: кожа, надпочечники, стенки кишечника, желудка, мочевого пузыря. В них совокупный просвет коллатеральных сосудов умеренно меньше диаметра магистральной артерии. Окклюзия крупного артериального ствола в этих органах сопровождается большей или меньшей степенью их ишемии. Тромбоз; этиология, стадия и механизмы развития. Виды тромбов. Последствия тромбоза. Тромбоз – это прижизненное свертывание крови в сосудах или полостях сердца. Образующийся при этом сверток крови называют тромбом. Этиология:Изменение состава крови – повышенное содержание в плазме крови липидов, грубых белков, что ухудшает течение крови в сосудах (при атеросклерозе и др.)Замедление и нарушение тока крови – тромбы чаще образуются в венах, где более медленный кровоток, в аневризмах (локальное расширение просвета сосуда) сердца и сосудах, при сердечной недостаточности.Изменения сосудистой стенки – воспаления стенки сосудов (васкулиты), атеросклероз, спазм артериол при артериальной гипертензии. Морфогенез:Агглютинация тромобоцитов – склеивание тромбоцитов в месте повреждения стенки сосуда.Коагуляция фибриногена и образование фибрина.Агглютинация эритроцитов – склеивание эритроцитов. Осаждение белков плазмы. Патоморфология: Макро - тромб отличается от посмертного свертка сухостью, плотностью, гофрированной (ребристой) поверхностью. Тромб приклеплен к стенке сосуда. Посмертный сверток лежит в просвете сосуда свободно, имеет гладкую поверхность, эластичную консистенцию. Микро – тромб состоит из нитей фибрина и клеток крови (тромбоциты, лейкоциты, эритроциты). Классификация По строению:белый тромб – белого цвета, состоит из фибрина и лейкоцитов, образуется в артериях медленно. красный тромб – красного цвета, состоит из фибрина и эритроцитов, образуется в венах быстро. смешанный тромб – имеет пестрый вид, слоистое строение и состоит из трех частей. Выделяют головку тромба – место прикрепления к стенки (белый тромб), тело тромба (смешанное строение), хвост тромба (красный тромб). гиалиновый тромб – образуется только в сосудах микроциркулятроного русла, фибрин не содержит, состоит из эритроцитов, тромбоцитов и белков плазмы, которые становятся похожи на гиалин. По отношению к просвету сосуда: обтурирующий тромб – закрывает просвет сосуда, пристеночный тромб – не полностью закрывает просвет сосуда. Особые виды тромбов: застойные тромбы – многочисленные тромбы, образующиеся в венах нижних конечностей при сердечной недостаточности, шаровидный тромб – имеет форму шара, образуется в левом предсердии при митральном стенозе, опухолевые тромбы – образуется на основе опухоли, которая растет по сосудам. Исходы Благоприятный:асептический аутолиз тромба – полное рассасывание тромба под действием ферментов,организация тромба – замещение тромба соединительной тканью,васкуляризация – образование в тромбах сосудов,петрификация,гиалиноз. Неблагоприятный:септический аутолиз тромба – рассасывание тромба под действием микробов, что опасно сепсисом и кровотечением,отрыв тромба – тромбоэмболия, которая может привести к инфаркту. Значение: тромбоз может привести к нарушению кровоснабжения органа и развитию инфаркта, гангрены. Эмболия; виды эмболий, их причины, последствия, механизм. Эмболия – это перенос током крови чужеродных (в норме не встречающихся) частиц и закупорка ими сосудов. Сами частицы называются эмболами. Виды эмболов: 1. эндогенные (тромбы, кусочки тканей при травмах, метастазы опухолей, при переломах трубчатых костей желтый костный мозг попадает в неспадающиеся сосуды костей с развитием жировой эмболии, эмболия околоплодными водами) 2. экзогенные Воздух – его попадание в крупные вены; воздушная эмболия – при повреждении крупных вен (подключичной, яремной, вен грудной клетки – из-за отрицательного давления, вен шеи – т.к. они спаяны с фасциями и не спадаются); газовая эмболия – кессонная болезнь Бактериальная эмболия (выдавливание фурункула на лице => вены лица сообщаются с венами мозга => абсцесс мозга) Инородные тела Паразиты Классификация По направлению движения эмбола: ортоградная эмболия – эмбол движется по току крови, ретроградная эмболия – эмол движется против тока крови из-за его тяжести, парадоксальная эмболия – эмбол проходит из вен большого круга кровообращения в артерии большого круга через дефекты в перегородках сердца, исключая малый круг кровообращения (легкие). По путям эмболии: из вен большого круга и правого сердца в сосуды малого круга (легкие), из левой половины сердца, аорты в артерии большого круга (артерии мозга, почек, нижних конечностей, кишечника), из ветвей портальной системы в воротную вену печени. По виду эмбола: Тромбоэмболия – наиболее частый вид эмболии. Возникает при отрыве тромба. Тромбы из вен большого круга_попадают в малый круг, что ведет к тромбоэмболии легочной артерии (ТЭЛА). ТЭЛА может привести к красному инфаркту легкого или к внезапной смерти. Тромбоэмболы большого круга образуются в левом сердце и аорте. Жировая эмболия – эмболами становятся капли жиров. Чаще всего это жиры тела, которые могут выходит в кровоток при множественных травмах, переломах костей. Они попадают в малый круг, где чаще рассасываются. Жировая эмболия мжет привести к смерти если поражается большая часть легочных сосудов (легочная форма) или при эмболии мозговых сосудов (мозговая форма). Воздушная эмболия_- возникает при попадании в кровоток воздуха. Это может быть при ранении вен шеи, при аборте, при внутривенных уколах. Пузырьки воздуха вызывают эмболию малого круга. Для диагностики на вскрытии в полость перикарда наливают воду и делают прокол правого сердца, при этом выходит пенистая кровь. Газовая эмболия – является проявлением декомпрессионной болезни. Это заболевание возникает при быстром переходе из области высокого давления в область низкого давления. Азот выходит из тканей в кровь в виде газа, который вызывает эмболию сосудов. Виды декомпрессионной болезни: болезнь водолазов, болезнь высотников (летчиков), кессонная болезнь (болезнь кессонных рабочих, работающих под водой). Тканевая эмболия – эмболия клетками злокачественных опухолей или метастазирование. Метастазирование – перенос злокачественных клеток, которые способны расти на новом месте. Микробная эмболия – эмболами становятся микробы, которые разносятся по организму. На месте закупорки сосуда бактериальными эмболами образуются метастатические гнойники. Эта эмболия встречается при сепсисе. Эмболия инородными телами – наблюдается при попадании в просвет сосудов осколков инородных тел. Воспаление. Характеристика понятия. Основные компоненты воспаления, медиаторы воспаления, его местные и общие проявления. ВОСПАЛЕНИЕ - типовой патологический процесс; возникающий в ответ на действие патогенного фактора; характеризуется развитием как патологических, так и адаптивных реакций организма; направлен на локализацию, уничтожение и удаление из организма флогогенного фактора, а также на ликвидацию последствий его действия. Причины. 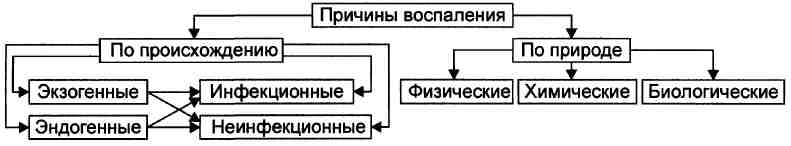 Природа флогогенного фактора. Природа флогогенного фактора может быть физической, химической и биологической. Физические факторы. Наиболее частые физические факторы: механическая травма тканей, чрезмерно высокая или низкая температура, воздействие электрического тока или лучистой энергии, внедрение в ткань инородного тела и т.п. Химические факторы: экзо- и эндогенные органические или неорганические кислоты и щелочи в высоких концентрациях; избыток в тканях органических соединений: продуктов метаболизма, экскретов, компонентов биологических жидкостей; ЛС, вводимые в ткани и др. Биологические агенты — одна из наиболее распространённых причин воспаления: инфекционные; иммуноаллергические; токсины насекомых, животных, растений. Генез флогогенного фактора В зависимости от происхождения флогогенные факторы подразделяют на экзогенные и эндогенные. В свою очередь, в каждой из этих групп выделяют инфекционные и неинфекционные агенты. Экзогенные воспалительные факторы. Биологические агенты, инфекционно-паразитарные возбудители, токсины и яды растений, насекомых и животных. Чужеродная плазма, сыворотка или цельная кровь; взвеси клеток; трансплантированные ткани или органы. Эндогенные факторы. Биологические агенты (продукты деструкции повреждённых или погибших тканей, например, в результате их ушиба, ожога, отморожения или нарушения кровотока в них; активировавшаяся условно-патогенная микрофлора; иммуноаллергические комплексы Аг+АТ+комплемент и др.). Эндогенные химические агенты (в частности продукты нормального или нарушенного метаболизма, если они не выводятся из организма с экскретами). Выраженность воспалительного эффекта флогогенных факторов зависит не только от его природы или происхождения, но и от интенсивности действия: чем она выше, тем, как правило, более остро протекает воспалительная реакция. МЕХАНИЗМЫ РАЗВИТИЯ ВОСПАЛЕНИЯ Закономерная динамика воспаления как типового патологического процесса определяется тем, что в основе его развития находится несколько общих и взаимосвязанных компонентов (например, альтерация, экссудация, фагоцитоз и пролиферация). Каждый из этих компонентов воспаления, в свою очередь, сложный динамический комплекс взаимозависимых реакций, процессов и факторов. Как правило, по ходу воспаления, преимущественно альтеративные изменения в очаге воспаления закономерно сменяются преимущественно экссудативными и далее — преимущественно пролиферативными фазами (стадиями) воспаления. Однако в большинстве случаев, особенно при значительной площади воспаления и/или при его хроническом течении, даже в соседних участках очага воспаления одновременно выявляются признаки различных компонентов воспалительной реакции — и альтерации, и экссудации, и пролиферации. Принято выделять следующие компоненты воспаления: альтерация, сосудистые реакции и изменения крово- и лимфообращения, экссудация и эмиграция лейкоцитов, фагоцитоз, пролиферация. 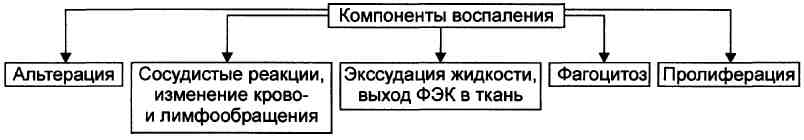 Первичная и вторичная альтерация в очаге воспаления; причины и механизмы возникновения; значение в развитии воспалительной реакции. Альтерация — первое и непосредственное следствие повреждающего действия флогогенного фактора и инициальное звено механизма развития воспаления. Альтерация, как первичная, так и вторичная, — сложный комплекс изменений разных сторон жизнедеятельности клеток. В очаге воспаления выделяют зоны первичной и вторичной альтерации. Зона первичной альтерации. Причина формирования: флогогенный фактор, действующий на ткань. Локализация: место прямого контакта причины воспаления с тканью (эта зона — эпицентр очага воспаления). Основные механизмы • Повреждение мембранных структур и внутриклеточных ферментов, а также структур межклеточного вещества. • Расстройства энергетического обеспечения функций и пластических процессов в повреждённой ткани. • Нарушения трансмембранного переноса и градиента ионов, соотношения их между собой, содержания жидкости внутри и за пределами клетки и в зоне альтерации в целом. Проявления • Расстройства функции повреждённых, но ещё жизнеспособных участков ткани вне зоны некроза. • Некроз. • Значительные физико-химические изменения. • Различные формы дистрофии. Зона вторичной альтерации Причины • Эффекты флогогенного агента (хотя за пределами эпицентра очага воспаления эффективность его патогенного воздействия значительно ниже). • Влияние факторов, вторично формирующихся в зоне первичной альтерации в связи с образованием медиаторов воспаления, развитием метаболических, физико-химических и дистрофических изменений. Локализация • Частично в месте контакта флогогенного агента с тканью (там, где сила его воздействия была минимальной). • В основном вокруг области первичной альтерации. Обычно площадь этой зоны значительно больше площади первичной. Механизмы развития • Расстройства местных механизмов нервной регуляции в связи с повреждением тел нейронов, нервных стволов и/или их окончаний, синтеза, накопления и высвобождения из них нейромедиаторов. • Нарушение выброса нейромедиаторов (норадреналина, ацетилхолина и др.) из нервных терминалей симпатической и парасимпатической системы в очаге воспаления и стадийные изменения чувствительности тканей к нейромедиаторам в этом очаге. • Расстройства аксонного транспорта трофических и пластических факторов (углеводов, липидов, белков, адениннуклеотидов, нуклеиновых кислот, БАВ, ионов и других агентов) от тел нейронов к соматическим клеткам. • Стадийные изменения тонуса сосудов микроциркуляторного русла и в связи с этим — расстройства кровообращения • БАВ, поступающие в зону вторичной альтерации из зоны первичной альтерации, а также образующие за пределами очага воспаления. В совокупности эти изменения обусловливают расстройства обмена веществ, значительные физико-химические сдвиги в зоне вторичной альтерации, развитие различных видов дистрофий и даже некроза. Проявления • Изменения структуры клеток и межклеточного вещества тканей, обычно обратимые (например, признаки повреждения клеток, архитектуры ткани и др.). • Расстройства метаболизма (выражается различными отклонениями в обмене веществ и развитии). • Умеренные отклонения физико-химических параметров (например, рН, осмоляльности жидкости, температуры тканей, трансмембранного распределения ионов). • Обратимые изменения функции тканей и органов
|
