Патофизиология как фундаментальная наука и учебная дисциплина. Предмет и задачи патофизиологии ее значение для клинической медицины
 Скачать 1.85 Mb. Скачать 1.85 Mb.
|
|
Метаболические механизмы ожирения. Запасы углеводов в организме относительно малы. В связи с этим выработался механизм экономии углеводов: при повышении в рационе доли жиров скорость окисления углеводов снижается. При расстройстве системы регуляции активируется механизм, обеспечивающий повышение аппетита и увеличение приёма пищи. В этих условиях жиры не подвергаются расщеплению и накапливаются в виде триглицеридов. Истощение Истощение - патологическое снижение массы жировой, а также мышечной и соединительной ткани ниже нормы. Крайней степенью истощения является кахексия.
При истощении дефицит жировой ткани составляет более 20-25%, а при кахексии - более 50%. ИМТ при истощении менее 19,5 кг/м2. ЭТИОЛОГИЯ Истощение может быть вызвано эндогенными и экзогенными причинами. • Экзогенные причины: ♦ Вынужденное или осознанное полное либо частичное голодание. ♦ Недостаточная калорийность пищи. • Эндогенные причины истощения подразделяют на первичные и вторичные. ♦ Причина первичного истощения: подавление синтеза нейропептида Y в гипоталамусе (при травме или ишемии гипоталамуса, сильном затяжном стрессе) и гипосенситизация клеток-мишеней к нейропептиду Y. ♦ Причины вторичного (симптоматического) истощения: мальабсорбция, дефицит глюкокортикоидов, гипоинсулинизм, повышенный синтез глюкагона и соматостатина, гиперпродукция клетками опухолей ФНОα. ПАТОГЕНЕЗ Экзогенное истощение и кахексия. Отсутствие или значительный дефицит продуктов питания приводят к истощению запаса жиров, нарушению всех видов обмена веществ, недостаточности биологического окисления и подавлению пластических процессов. Первичные эндогенные формы истощения Наибольшее клиническое значение имеют гипоталамическая, кахектиновая и анорексическая формы. • При гипоталамической (диэнцефальной, подкорковой) форме истощения и кахексии происходит снижение или прекращение синтеза и выделения в кровь нейронами гипоталамуса пептида Y, что нарушает липостат. • При кахектиновой (или цитокиновой) форме истощения синтез адипоцитами и макрофагами ФНОа (кахектина) приводит к подавлению синтеза нейропептида Y в гипоталамусе, угнетению липогенеза и активации катаболизма липидов. • Анорексическая форма. ♦ У лиц, имеющих предрасположенность к анорексии, критическое отношение к массе своего тела (воспринимаемой как избыточную) приводит к развитию нервно-психических расстройств и длительным периодам отказа от приёма пищи. Наиболее часто наблюдается у девочек-подростков и девушек до 18-летнего возраста.
♦ Дальнейшее течение процесса связано с уменьшением синтеза нейропептида Y и значительным снижением массы тела, вплоть до кахексии. Вторичные эндогенные формы истощения и кахексии являются симптомами других форм патологии: синдромов мальабсорбции, роста новообразований (синтезирующих ФНОа), гипоинсулинизма, гипокортицизма, недостатка эффектов гормонов вилочковой железы. Липодистрофии и липидозы Липодистрофии - состояния, характеризующиеся генерализованной или локальной утратой жировой ткани, реже - избыточным её накоплением в подкожной клетчатке. Липидозы - состояния, характеризующиеся расстройствами метаболизма липидов в клетках (паренхиматозные липидозы), жировой клетчатке (ожирение, истощение) или стенках артериальных сосудов (например, при атеросклерозе). Дислипопротеинемии Дислипопротеинемии - состояния, характеризующиеся отклонением от нормы содержания, структуры и соотношения в крови различных ЛП. Характер течения и клинические проявления дислипопротеинемий определяются: ♦ генетическими особенностями организма (например, составом, соотношением и уровнем различных ЛП); ♦ факторами внешней среды (например, набором продуктов питания, особенностями рациона и режима приёма пищи); ♦ наличием сопутствующих заболеваний (например, ожирения, гипотиреоза, СД, поражений почек и печени). Атерогенность липопротеинов ЛП подразделяют на атерогенные (ЛПОНП, ЛПНП и ЛППП) и антиатерогенные (ЛПВП). Оценку потенциальной атерогенности ЛП крови проводят путём расчёта холестеринового коэффициента атерогенности: холестерин общий - холестерин ЛПВП холестерин ЛПВП В норме холестериновый коэффициент атерогенности не превышает 3,0. При увеличении этого значения риск развития атеросклероза нарастает. ВИДЫ ДИСЛИПОПРОТЕИНЕМИЙ • По происхождению: первичные (наследственные; они могут быть моногенными и полигенными) и вторичные.
• По изменению содержания липопротеинов в крови: гиперлипопротеинемии, гипо- и алипопротеинемии, комбинированные дислипопротеинемии. Гиперлипопротеинемии - состояния, проявляющиеся стойким повышением содержания ЛП в плазме крови. В 1967 г. Фредриксон и соавт. разработали классификацию гиперлипопротеинемий. Позднее эта классификация была пересмотрена специалистами ВОЗ (табл. 10-3). Гиполипопротеинемии - состояния, проявляющиеся стойким снижением уровня ЛП в плазме крови вплоть до полного их отсутствия (алипопротеинемия). Комбинированные дислипопротеинемиихарактеризуются нарушением соотношения различных фракций ЛП. Патогенез проявлений патологий водорастворимых витаминов: гипер-, и гиповитаминозы. Патогенез проявлений патологий жирорастворимых витаминов: гипер-, и гиповитаминозы. Особенности этиологии и патогенеза рахита и гипервитаминоза D у детей и взрослых. D-резистентные формы рахита. Принципы профилактики и терапии рахита. Гипо- и гипергидратация организма; виды, причины, механизмы развития, основные проявления. Гипергидратация Гипергидратация развивается при положительном водном балансе. Виды гипергидратации В зависимости от осмоляльности внеклеточной жидкости различают гипоосмолярную, гиперосмолярную и изоосмолярную гипергидратацию. • Гипоосмолярная гипергидратация характеризуется увеличением объёма вне- и внутриклеточной жидкости со сниженной осмоляльностью. • Гиперосмолярная гипергидратация развивается при увеличении объёма внеклеточной жидкости с повышенной осмоляльностью. • Изоосмолярная гипергидратация характеризуется увеличением объ- ёма внеклеточной жидкости с нормальной осмоляльностью. Этиология гипергидратации • Причины гипоосмолярной гипергидратации: ♦ Избыточное введение в организм жидкостей с пониженным содержанием в них солей или их отсутствием (например, «водное отравление» при обильном питье пресной воды). ♦ Повышенное содержание в крови АДГ в связи с его гиперпродукцией в гипоталамусе (например, при синдроме Пархона). ♦ Почечная недостаточность с развитием олиго- и анурии. • Причины гиперосмолярной гипергидратации: ♦ Питьё морской воды. ♦ Введение в организм гиперосмолярных растворов без контроля осмоляльности плазмы крови. ♦ Гиперальдостеронизм, приводящий к избыточной реабсорбции в почках Na+. ♦ Заболевания почек, сопровождающиеся снижением экскреции солей (например, тубуло- и ферментопатии). • Причины изоосмолярной гипергидратации: ♦ Вливание больших количеств изотонических растворов (например, хлорида натрия, глюкозы). ♦ Недостаточность кровообращения, приводящая к увеличению объёма внеклеточной жидкости. ♦ Повышение проницаемости стенок сосудов микроциркуляторного русла, что облегчает фильтрацию жидкости в капиллярах (например, при интоксикациях, некоторых инфекциях, токсикозе беременных).
♦ Гипопротеинемия, при которой жидкость задерживается в межклеточном пространстве (например, при общем или белковом голодании, печёночной недостаточности, нефротическом синдроме). ♦ Хронический лимфостаз, сопровождающийся торможением оттока межклеточной жидкости в лимфатические сосуды. Патогенез и проявления гипергидратации Различные виды гипергидратации имеют сходные и специфичные проявления. Наличие отдельных симптомов и их выраженность зависит от степени и вида гипергидратации. Ниже перечислены наиболее характерные признаки гипергидратации: ♦ Увеличение ОЦК (гиперволемия) и гемодилюция. ♦ Повышение сердечного выброса и АД. ♦ Полиурия (в связи с увеличением фильтрационного давления в почечных тельцах). ♦ Рвота и диарея (вследствие появления в плазме крови внутриклеточных компонентов, например, ферментов и других макромолекул в связи с повреждением и разрушением клеток различных тканей и органов). ♦ Психоневрологические расстройства: вялость, апатия, нарушения сознания, нередко судороги. ♦ При декомпенсации сердечной деятельности и развитии сердечной недостаточности - развитие отёков различной локализации. ♦ Гемолиз эритроцитов (при гипоосмолярной гипергидратации). Принципы устранения гипергидратации Лечение разных вариантов гипергидратации основывается на этиотропном, патогенетическом и симптоматическом принципах. Этиотропный. Заключается в устранении или уменьшении действия причинного фактора (например, избыточного введения жидкости в организм, почечной недостаточности, эндокринных расстройств, недостаточности кровообращения). Патогенетический. Предусматривает разрыв основных звеньев патогенеза гипергидратации. С этой целью: ♦ Устраняют избыток жидкости в организме (для этого чаще всего применяют диуретики). ♦ Ликвидируют дисбаланс ионов.
♦ Нормализуют кровообращение путём оптимизации работы сердца, тонуса сосудов, объёма и реологических свойств крови. Для этого используют кардиотропные и вазоактивные ЛС, плазму крови и плазмозаменители. Симптоматический. Направлен на ликвидацию изменений в организме, усугубляющих течение гипергидратации (например, отёка лёгких, мозга, сердечных аритмий, приступов стенокардии, гипертензии). Гипогидратация Гипогидратация характеризуется отрицательным водным балансом. Виды гипогидратации В зависимости от осмоляльности внеклеточной жидкости выделяют гипоосмолярную, гиперосмолярную и изоосмолярную разновидности гипогидратации. • Гипоосмолярная гипогидратация обусловлена преобладанием выведения солей над потерями воды. • Гиперосмолярная гипогидратация развивается в результате превышения выведения жидкости над потерями солей. • Изоосмолярная гипогидратация является следствием эквивалентного уменьшения в организме воды и солей. Этиология гипогидратации • Причины гипоосмолярной гипогидратации: ♦ Гипоальдостеронизм (например, при болезни Аддисона). ♦ Продолжительное интенсивное потоотделение. ♦ Неукротимая рвота, профузные поносы и наличие свищей желудка или кишечника (ведут к потерям желудочного и кишечного сока). ♦ Неправильное проведение диализа с использованием гипоосмолярных диализирующих растворов. • Причины гиперосмолярной гипогидратации: ♦ Недостаточное питьё воды (например, при «сухом» голодании с отказом от потребления жидкости, при недостатке питьевой воды). ♦ Нервно-психические заболевания, сопровождающиеся угнетением чувства жажды (например, при повреждении нейронов центра жажды в результате кровоизлияния, ишемии, опухолевого роста, при сотрясении головного мозга). ♦ Гипертермические состояния (включая лихорадку). Увеличение температуры тела на 1 °C приводит к дополнительному выделению 400-500 мл жидкости в сутки с потом. ♦ Длительная ИВЛ недостаточно увлажнённой газовой смесью. ♦ Питьё морской воды в условиях обезвоживания. ♦ Парентеральное введение гиперосмолярных растворов при гипогидратации. • Причины изоосмолярной гипогидратации: ♦ Острая массивная кровопотеря на её начальной стадии (т.е. до развития эффектов экстренных механизмов компенсации).
♦ Полиурия (например, при несахарном диабете и СД). ♦ Ожоги большой площади. ♦ Полиурия, вызванная повышенными дозами мочегонных препаратов. Патогенез и проявления гипогидратации Различные варианты гипогидратации имеют сходные проявления, хотя могут отличаться специфичными симптомами. Преобладание отдельных симптомов и их выраженность зависит от степени и вида гипогидратации. Ниже перечислены наиболее характерные общие признаки гипогидратации. ♦ Уменьшение ОЦК (гиповолемия). ♦ Увеличение вязкости крови (в связи с гемоконцентрацией). ♦ Системные расстройства кровообращения (центрального, органно-тканевого, микроциркуляторного). ♦ Расстройства КЩР (чаще ацидоз). ♦ Гипоксия, вызываемая нарушением кровообращения (циркуляторная), уменьшением объёма крови (гемическая), расстройством перфузии лёгких (респираторная), обмена веществ в тканях (тканевая). ♦ Сухость слизистых оболочек и кожи, снижение секреции слюны (гипосаливация), уменьшение эластичности и напряжения (тургора) кожи и мышц, западение и мягкость глазных яблок, снижение объёма суточной мочи. Принципы устранения гипогидратации Терапия различных видов гипогидратации базируется на этиотропном, патогенетическом и симптоматическом принципах. • Этиотропное лечение предусматривает устранение причинного фактора. • Патогенетическое лечение проводится с учётом вида гипогидратации и включает: ♦ Устранение дефицита воды в организме, что достигается введением недостающего объёма жидкости. ♦ Коррекцию ионного дисбаланса. ♦ Ликвидацию сдвигов КЩР (см. главу 13 «Нарушения кислотнощелочного равновесия»). ♦ Нормализацию гемодинамики. ♦ Устранение гипоксии. • Симптоматическое лечение направлено на устранение симптомов, усугубляющих состояние больного. С этой целью применяют обезболивающие, седативные и кардиотонические ЛС. Типовые нарушения кислотно-основного баланса организма; их классификация и методы выявления. + Причины, патогенез и основные признаки газовых и негазовых ацидозов; их значение для организма. + Причины, патогенез и основные признаки газовых и негазовых алкалозов; их значение для организма. ТИПОВЫЕ ФОРМЫ НАРУШЕНИЙ КИСЛОТНОЩЕЛОЧНОГО РАВНОВЕСИЯ Расстройства КЩР дифференцируют по нескольким критериям (табл. 13-4). Таблица 13-4. Виды нарушений кислотно-щелочного равновесия 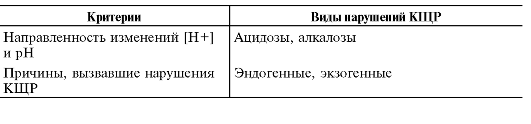  Ацидоз и алкалоз Ацидоз - типовая форма нарушения КЩР, характеризующаяся относительным или абсолютным избытком в организме кислот. В крови при ацидозе происходит абсолютное или относительное повышение [H+] и уменьшение pH ниже нормы (условно - ниже нейтральной величины pH, принимаемой за 7,39).
Алкалоз - типовая форма нарушения КЩР, характеризующаяся относительным или абсолютным избытком в организме оснований. В крови при алкалозе отмечается абсолютное или относительное снижение [H+] и увеличение pH (условно - выше нейтральной величины pH, принимаемой за 7,39). Компенсированные и некомпенсированные нарушения КЩР Определяющим параметром степени компенсированности нарушений КЩР является величина pH. • Компенсированными сдвигами КЩР считают такие, при которых pH крови не отклоняется за пределы диапазона нормы: 7,35-7,45. За «нейтральную» величину условно принимают 7,39. При компенсированных формах нарушений КЩР изменяется абсолютная концентрация компонентов гидрокарбонатной буферной системы. Однако, соотношение [H2CO3]/[NaHCO3] сохраняется 20/1. ♦ При pH 7,38-7,35 - компенсированный ацидоз. ♦ При pH 7,40-7,45 - компенсированный алкалоз. • Некомпенсированными нарушениями КЩР называют такие, при которых pH крови выходит за диапазон нормы. Некомпенсированные ацидозы и алкалозы характеризуются значительными отклонениями как абсолютной концентрации H2CO3 и NaHCO3, так и их соотношения. ♦ При pH 7,34 и ниже - некомпенсированный ацидоз. ♦ При pH 7,46 и выше - некомпенсированный алкалоз. Газовые расстройства кислотно-щелочного равновесия Газовые (респираторные) расстройства КЩР характеризуются первичным изменением содержания в организме CO2 и, как следствие, - концентрации угольной кислоты в соотношении: [HCO3-]/[H2CO3]. Угольная кислота диссоциирует с образованием H+. При газовом ацидозе концентрация угольной кислоты увеличивается, при газовом алкалозе - уменьшается. |
