Патофизиология как фундаментальная наука и учебная дисциплина. Предмет и задачи патофизиологии ее значение для клинической медицины
 Скачать 1.85 Mb. Скачать 1.85 Mb.
|
|
Диспротеинемии - типовые формы нарушения содержания белков в плазме крови. Выделяют гиперпротеинемии, гипопротеинемии и парапротеинемии. Гиперпротеинемии Различают две разновидности увеличения общего содержания белков в плазме крови: • Гиперсинтетическую (истинную, протеосинтетическую). Наблюдается гиперпродукция либо нормального белка (например, Ig), либо парапротеинов (например, при плазмоцитомах, миеломной болезни); • Гемоконцентрационную (ложную). Гипопротеинемия развивается в результате гемоконцентрации без усиления протеосинтеза (например, при ожоговой болезни, диарее, повторной рвоте, длительном усиленном потоотделении). Гипопротеинемии Известны два варианта уменьшения общей концентрации белков в плазме крови: • Гипосинтетический (истинный). Этот вариант гипопротеинемии может быть двух видов. ♦ Первичной (наследственной или врождённой; например, гипопротеинемия при болезни Брутона). ♦ Вторичной (приобретённой, симптоматической; например, при печёночной недостаточности, белковом голодании, почечной недостаточности, ожоговой болезни). • Гемодилюционный. Эта гипопротеинемия обусловлена гиперволемией (например, при гиперальдостеронизме или почечной недостаточности). Парапротеинемии Парапротеинемии наблюдают при: ♦ миеломной болезни: опухолевые плазмоциты продуцируют аномальные лёгкие или тяжёлые цепи молекул Ig; ♦ лимфомах (лимфоцитарных или плазмоцитарных). Лимфомы синтезируют аномальные IgM, обладающие повышенной агрегируемостью.
Расстройства финальных этапов катаболизма белка Расстройства конечных стадий катаболизма белка характеризуются нарушением образования и дальнейших изменений мочевины, аммиака, креатинина, индикана, а также их выведения из организма. Диспротеинозы Диспротеинозы - патологические состояния, характеризующиеся изменением физико-химических свойств белков и расстройством их функций. По преимущественной локализации патологического процесса различают клеточные и внеклеточные (амилоидоз, гиалиноз, мукоидное и фибриноидное набухание) диспротеинозы. Голодание– это состояние, возникающее в случаях, когда организм не получает пищевых веществ совсем, получает их в недостаточном количестве или же не усваивает их вследствие болезни. Голодание посвоемупроисхождениюможет быть: - физиологическим – повторяется у некоторых видов животных в связи с особыми условиями их обитания или развития (зимняя спячка у сурков или сусликов, рыб, пресмыкающихся; - патологическим. Различают голодание: а) полное, может быть без ограничения воды и с ограничением или вовсе без воды – абсолютное; б) неполное(количественное недоедание), когда в организм поступают все питательные вещества, но в недостаточном по калорийности количестве. в) частичное(качественное) при недостаточном поступлении с пищей одного или несколько пищевых компонентов при нормальной энергетической её ценности. У полного голодания могут быть две причины: - внешняя – отсутствие пищи; - внутренняя – пороки развития у детей, заболевания органов ЖКТ, инфекционные процессы, анорексия. В развитии голодания, его продолжительность и, следовательно, продолжительности жизни организма, существенное значение имеют внешние (низкая температура окружающей среды, высоки влажность и скорость движения воздуха, активные движения) и внутренние (пол, возраст, общее состояние организма, количество и качество жировых и белковых резервов, интенсивность обмена веществ)условия. Предельный срок полного голодания для человека составляет 65 – 70 дней. По клиническим проявлениямполное голодание можно разделить на 4 периода: 1) безразличия; 2) возбуждения, нарастающего по мере усиления чувства голода; 3) угнетения (масый длительный); 4) параличей и гибели. По патофизиологической характеристикеучитывается состояние обмена веществ и энергии: 1) неэкономное расходование энергии (2-4 дня у человека); 2) максимальное приспособление (40-50 дней); 3) тканевой распад, интоксикация и гибель (терминальный период 3-5 дней). При полном голодании характерны: - повторное использование белков для синтетических процессов; - переход на эндогенное питание (активация гликолитических и липолитических ферментов); - изменение первичной структуры ферметов; - теплопродукция поддерживается в течение всего голодания на минимальном уровне и снижается к концу третьего периода; - теплоотдача несколько сокращается. В общих чертах первый периодголодания характеризуется: - усиленным расходованием углеводов,в связи с чем дыхательный коэффициент повышается, приближаясь к 1; - уровень глюкозы снижается ниже 3ммоль/л, что ведёт к снижению инсулина, повышению активности а-клеток и выделению глюкагона, стимуляции гликокортикоидной функции коры надпочечников – усиление катаболизма белков и гликонеогенеза; - снижение основного обмена (угнетение функции щитовидной железы); - развивается отрицательный азотистый баланс: - возбуждение нервной системы, особенно пищевого центра; - повышена функция щитовидной железы, гипофиза, увеличина секреция кортикотропина и тиротропина – стимуляция надпочечников. Во втором, самом длительномпериодеголодания: - дыхательный коэффициент снижается до 0,7, что отражает преимужественное окисление жиров до 80%, белков – 13% и глюкозы – 3%; - активация обмена в жировой ткани (низкий уровень инсулина – снижается доставка глюкозы в липоциты – недостаток глицерина для триглицеридов; преобладание действия глюкагона и катехоламинов – активация аденилатциклазы и усиление липолиза – свободные жирные кислоты поступают в кровь – липемия; в печени и мышцах повышается уровень свободных жирных кислот; в печени заторможен синтез жирных кислот и липогенез, но из-за дефицита белков и недостаточного образования липопротеидов, происходят задержка триглицеридов в печени и развитие жировой инфильтрации); - в почках интенсивно идёт гликонеогенез; - увеличивается выделение аммонийных солей с мочой – негазовый ацидоз; - отрицательный азотистый баланс; - угнетение пищевого центра, снижаются рефлексы; - снижение нейросекреции в ядрах гипоталамуса - угнетение эндокринных желез. Третий, терминальный, периодголодания характеризуется: - резким усилением распада белков жизненно важных органов, расходуемых в качестве энергетического материала; - дыхательный коэффициент равен 0,8; - деструктивные изменения в митохондриях; - накопление хлоридов и повышение тканевой осмотической концентрации – задержка воды; - нарушение трофики тканей и снижение общей резистентности – пролежни и некрозы, кератит; - расстройство ферментных систем – трудность восстановления белков-ферментов, разрушающихся в процессе голодания. Неполное голодание встречается чаще, чем полное: 1) развиваются приспособительные механизмы; 2) основной обмен снижается более значительно на 30-35%; 3) медленно снижается масса тела; 4) в тканях развиваются процессы дегенеративного характера; 5) развиваются отёки; 6) брадикардия, гипотензия, угнетение полового инстинкта. Частичное голодание При недостатке в пище углеводовосновные нарушения связаны с усилением кетогенеза в печени, куда транспортируются жиры вследствие её обеднения гликогеном. Недостаточное поступление в организм жировв энергетическом отношении может быть восполнено углеводами и белками. Однако для обеспечения пластических процессов необходимо вводить хотя бы минимальное количество жира (5-6 г), которое содержит незаменимые жирные кислоты – арахидоновую, линолевую и линоленовую. Следует учитывать, что с жирами поступают жирорастворимые витамины и поэтому жировое голодание неотделимо от витаминного. Белковоеголодание наступает в тех случаях, когда количество белков, поступающих с пищей. Не обеспечивает в организме азотистое равновесие. Длительное недоедание с преимущественным недостатком в пище белков – белково-калорийная недостаточность – может привести к алиментарной дистрофии и квашиокору. Наблюдающееся нарушение синтеза гормонов выражается в различных эндокринопатиях. Дефицит незаменимых аминокислот и витаминов приводит к развитию пеллагры и бери-бери. Снижается основной обмен, и развиваются отёки. Минеральноеголодание можно наблюдать в чистой форме только в экспериментальных условиях. При водномголодании животные погибают быстрее, чем при полном голодании. Одной из форм качественного голодания является витаминнаянедостаточность (авитаминозы и гиповитаминозы), которая может быть экзогенной или эндогенной. Гипогидратация организма; виды, причины, механизмы развития, основные проявления. Гипогидратация характеризуется отрицательным водным балансом. Виды гипогидратации В зависимости от осмоляльности внеклеточной жидкости выделяют гипоосмолярную, гиперосмолярную и изоосмолярную разновидности гипогидратации. • Гипоосмолярная гипогидратация обусловлена преобладанием выведения солей над потерями воды. • Гиперосмолярная гипогидратация развивается в результате превышения выведения жидкости над потерями солей. • Изоосмолярная гипогидратация является следствием эквивалентного уменьшения в организме воды и солей. Этиология гипогидратации • Причины гипоосмолярной гипогидратации: ♦ Гипоальдостеронизм (например, при болезни Аддисона). ♦ Продолжительное интенсивное потоотделение. ♦ Неукротимая рвота, профузные поносы и наличие свищей желудка или кишечника (ведут к потерям желудочного и кишечного сока). ♦ Неправильное проведение диализа с использованием гипоосмолярных диализирующих растворов. • Причины гиперосмолярной гипогидратации: ♦ Недостаточное питьё воды (например, при «сухом» голодании с отказом от потребления жидкости, при недостатке питьевой воды). ♦ Нервно-психические заболевания, сопровождающиеся угнетением чувства жажды (например, при повреждении нейронов центра жажды в результате кровоизлияния, ишемии, опухолевого роста, при сотрясении головного мозга). ♦ Гипертермические состояния (включая лихорадку). Увеличение температуры тела на 1 °C приводит к дополнительному выделению 400-500 мл жидкости в сутки с потом. ♦ Длительная ИВЛ недостаточно увлажнённой газовой смесью. ♦ Питьё морской воды в условиях обезвоживания. ♦ Парентеральное введение гиперосмолярных растворов при гипогидратации. • Причины изоосмолярной гипогидратации: ♦ Острая массивная кровопотеря на её начальной стадии (т.е. до развития эффектов экстренных механизмов компенсации).
♦ Полиурия (например, при несахарном диабете и СД). ♦ Ожоги большой площади. ♦ Полиурия, вызванная повышенными дозами мочегонных препаратов. Патогенез и проявления гипогидратации Различные варианты гипогидратации имеют сходные проявления, хотя могут отличаться специфичными симптомами. Преобладание отдельных симптомов и их выраженность зависит от степени и вида гипогидратации. Ниже перечислены наиболее характерные общие признаки гипогидратации. ♦ Уменьшение ОЦК (гиповолемия). ♦ Увеличение вязкости крови (в связи с гемоконцентрацией). ♦ Системные расстройства кровообращения (центрального, органно-тканевого, микроциркуляторного). ♦ Расстройства КЩР (чаще ацидоз). ♦ Гипоксия, вызываемая нарушением кровообращения (циркуляторная), уменьшением объёма крови (гемическая), расстройством перфузии лёгких (респираторная), обмена веществ в тканях (тканевая). ♦ Сухость слизистых оболочек и кожи, снижение секреции слюны (гипосаливация), уменьшение эластичности и напряжения (тургора) кожи и мышц, западение и мягкость глазных яблок, снижение объёма суточной мочи. Принципы устранения гипогидратации Терапия различных видов гипогидратации базируется на этиотропном, патогенетическом и симптоматическом принципах. • Этиотропное лечение предусматривает устранение причинного фактора. • Патогенетическое лечение проводится с учётом вида гипогидратации и включает: ♦ Устранение дефицита воды в организме, что достигается введением недостающего объёма жидкости. ♦ Коррекцию ионного дисбаланса. ♦ Ликвидацию сдвигов КЩР (см. главу 13 «Нарушения кислотнощелочного равновесия»). ♦ Нормализацию гемодинамики. ♦ Устранение гипоксии. • Симптоматическое лечение направлено на устранение симптомов, усугубляющих состояние больного. С этой целью применяют обезболивающие, седативные и кардиотонические ЛС. Патофизиология жирового обмена. Типовыми формами патологии липидного обмена являются ожирение, истощение, липодистрофии, липидозы и дислипопротеинемии. Ожирение Ожирение - избыточное накопление липидов в организме в виде триглицеридов. ВИДЫ ОЖИРЕНИЯ В зависимости от степени увеличения массы телавыделяют три степени ожирения. • Для оценки оптимальной массы тела используют различные формулы. ♦ Наиболее простая - индекс Брока: из показателя роста (в см) вычитают 100. ♦ Индекс массы тела (ИМТ) вычисляют также по следующей формуле: • 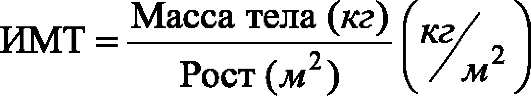 В зависимости от значения индекса массы тела говорят о нормальной или избыточной массе тела 3 степеней (табл. 10-1). В зависимости от значения индекса массы тела говорят о нормальной или избыточной массе тела 3 степеней (табл. 10-1).• По преимущественной локализации жировой тканиразличают ожирение общее (равномерное) и местное (локальная липогипертрофия). Различают две разновидности местного ожирения. ♦ Женский тип (гиноидный) - избыток подкожного жира преимущественно в области бёдер и ягодиц. Таблица 10-1. Степени ожирения  ♦ Мужской тип (андроидный или абдоминальный) - накопление жира преимущественно в области живота. ♦ Мужской тип (андроидный или абдоминальный) - накопление жира преимущественно в области живота.• По генезу выделяют первичное ожирение и вторичные его формы. ♦ Первичное (гипоталамическое) ожирение - самостоятельное заболевание нейроэндокринного генеза, обусловленное расстройством системы регуляции жирового обмена. ♦ Вторичное (симптоматическое) ожирение - следствие различных нарушений в организме, обусловливающих снижение липолиза и активацию липогенеза (например, при СД, гипотиреозе, гиперкортицизме). ЭТИОЛОГИЯ • Причина первичного ожирения - нарушение функционирования системы «гипоталамус-адипоциты». • Вторичное ожирение развивается при избыточной калорийности пищи и пониженном уровне энергозатрат организма (в основном при гиподинамии). ПАТОГЕНЕЗ ОЖИРЕНИЯ Выделяют нейрогенные, эндокринные и метаболические механизмы ожирения. Нейрогенные варианты ожирения • Центрогенный (корковый, психогенный) механизм - один из вариантов расстройства пищевого поведения (два других: неврогенная анорексия и булимия). ♦ Причина: различные расстройства психики, проявляющиеся постоянным, иногда непреодолимым стремлением к приёму пищи. ♦ Возможные механизмы: ❖ активация серотонинергической, опиоидергической и других систем, участвующих в формировании ощущений удовольствия и комфорта; ❖ восприятие пищи как сильного положительного стимула (допинга), что ещё более активирует указанные системы. Это замыкает порочный круг центрогенного механизма развития ожирения. • Гипоталамический (диэнцефальный, подкорковый) механизм. ♦ Причина: повреждение нейронов гипоталамуса (например, после сотрясения мозга, при энцефалитах, краниофарингиоме, метастазах опухолей в гипоталамус). ♦ Наиболее важные звенья патогенеза: ❖ Повреждение или раздражение нейронов заднелатерального вентрального ядра гипоталамуса стимулирует синтез и секрецию нейропептида Y и снижает чувствительность к лептину, ингибирующему синтез нейропептида Y. Нейропептид Y стимулирует чувство голода и повышает аппетит. ❖ Нарушение формирования чувства голода вследствие избыточной выработки нейромедиаторов, формирующих чувство голода и повышающих аппетит (ГАМК, дофамина, β-эндорфина, энкефалинов). Это приводит к снижению синтеза нейромедиаторов, формирующих чувство сытости и угнетающих пищевое поведение (серотонина, норадреналина, холецистокинина, соматостатина). Эндокринные варианты ожирения Эндокринные механизмы ожирения - лептиновый, гипотиреоидный, надпочечниковый и инсулиновый. • Лептиновый механизм - ведущий в развитии первичного ожирения.
♦ Лептин образуется в жировых клетках. Он уменьшает аппетит и повышает расход энергии организмом. Лептин подавляет образование и выделение гипоталамусом нейропептида Y. ♦ Нейропептид Y участвует в формировании чувства голода. Он повышает аппетит и снижает энергорасходы организма. ♦ Липостат. Контур «лептин-нейропептид Y» обеспечивает поддержание массы жировой ткани тела при участии инсулина, катехоламинов, серотонина, холецистокинина, эндорфинов. В целом, эта система БАВ, обеспечивающих динамический гомеостаз энергетического обмена и массы жировой ткани в организме, получила название системы липостата. • Гипотиреоидный механизм ожирения включается при недостаточности эффектов йодсодержащих гормонов щитовидной железы, что снижает интенсивность липолиза, скорость обменных процессов в тканях и энергетические затраты организма. • Надпочечниковый (глюкокортикоидный, кортизоловый)механизм ожирения включается вследствие гиперпродукции глюкокортикоидов в коре надпочечников (например, при болезни и синдроме Иценко-Кушинга), что способствует липогенезу за счёт гипергликемии и включения инсулинового механизма. • Инсулиновый механизм развития ожирения развивается вследствие прямой активации инсулином липогенеза в жировой ткани. |
