Под ред бычкова д. В. Землянухин с. П
 Скачать 2.13 Mb. Скачать 2.13 Mb.
|
|
Вены таза лежат рядом с артериями, имеют такие же названия и также подразделяются на внутренностные и пристеночные. Пристеночные вены, вливающиеся в v. iliaca interna, сопровождают одноименные артерии. К ним относятся: подвздошно-поясничная вена, v. iliolumbalis; верхние ягодичные вены, vv. gluteae superiores; нижние ягодичные вены, vv. gluteae inferiores; запирательная вена, v. obturatoria; латеральные крестцовые вены, vv. sacrales laterales; внутренняя половая вена, v. pudenda interna. В стенках внутренних органов таза и около органов мелкие венозные сосуды образуют венозные сплетения: пузырные, прямокишечные, маточные и др. Все вены таза: и внутренностные, и пристеночные — несут кровь во внутреннюю подвздошную вену. Она лежит рядом с одноименной артерией и, сливаясь с наружной подвздошной веной, образуют общую подвздошную вену своей стороны. Наружная подвздошная вена располагается рядом с одноименной артерией и принимает кровь из бедренной вены, продолжением которой она является. Кроме того, в нее впадают мелкие вены от нижнего отдела передней брюшной стенки. Вены нижней конечности, как и вены верхней конечности, подразделяются на поверхностные и глубокие. Поверхностные вены свободной части нижней конечности анастомозируют с глубокими венами; наиболее крупные из них содержат клапаны. В области стопы подкожные вены образуют густую сеть, которую делят на подошвенную венозную сеть, rete venosum plantare, и тыльную венозную сеть стопы, rete venosum dorsals pedis. Поверхностные вены подошвы анастомозируют с глубокими венами. Вены, собирающие кровь из тыльной, а также из подошвенной венозных сетей стопы направляются проксимально и продолжаются в две крупные подкожные вены нижней конечности: большую подкожную вену, v. saphena -magna, и в малую подкожную вену, v. saphena parva. 1. Большая подкожная вена, v. saphena magna, образуется из тыльной венозной сети стопы. Направляясь кверху, она проходит по переднему краю медиальной лодыжки на голень и следует в подкожной клетчатке по медиальному краю большеберцовой кости. По пути она принимает ряд поверхностных вен голени. Достигнув коленного сустава, вена огибает медиальный мыщелок сзади и переходит на переднемедиальную поверхность бедра. Следуя проксимально, v. saphena magna прободает в области hiatus saphenus поверхностный листок широкой фасции бедра и впадает в v. femoralis. 2. Малая подкожная вена, v. saphena parva, начинается из латеральной части подкожной тыльной венозной сети. Она огибает сзади латеральную лодыжку и, направляясь кверху, переходит на заднюю поверхность голени. Достигнув подколенной ямки, вена ложится под фасцию, входит в глубину упомянутой ямки и впадает в подколенную вену. Глубокие вены нижней конечности - одноименные с артериями, которые они сопровождают. Они лежат рядом с артериями и носят те же названия, причем каждая артерия имеет по две вены-спутницы. Только подколенная и бедренная вены являются одиночными. Из глубоких вен стопы кровь оттекает в вены голени. Передние и задние большеберцовые вены, сливаясь, образуют подколенную вену, которая продолжается в бедренную вену. Бедренная вена является главным коллектором венозной крови, оттекающей от нижней конечности. Под паховой связкой она продолжается в наружную подвздошную вену. 3. Вегетативные узлы головы. Вегетативные узлы головы являются частью вегетативной (автономной) нервной системы. Они состоят из клеток, принадлежащих преимущественно парасимпатической части нервной системы; располагаются по ходу ветвей тройничного нерва и связаны с ними соединительными ветвями. К вегетативным узлам головы подходят чувствительные, парасимпатические и симпатические нервы, которые называются корешками.Волокна парасимпатического корешка заканчиваются на клетках данных узлов. Послеузловые волокна этих клеток вместе с чувствительными и симпатическими волокнами образуют периферические ветви этих узлов. I. Ресничный узел, ganglion, вытянутой формы, слегка уплощен, располагается в глубине глазницы между латеральной прямой мышцей глаза и зрительным нервом в толще жировой клетчатки, окружающей глазное яблоко.Корешки ресничного узла: 1) носоресничный корешок, radix nasociliaris (чувствительный), от глазного нерва;2) глазодвигательный корешок, radix oculomotoria (парасимпатический), от глазодвигательного нерва;3) симпатический корешок к ресничному узлу, radix sympathicus, от внутреннего сонного сплетения.Из переднего края ресничного узла выходят короткие ресничные нервы, nn. ciliares breves, всего 15—20. Они направляются вперед, к задней поверхности глазного яблока. Здесь они соединяются с длинными ресничными нервами от носоресничного нерва, вместе с ними прободают белочную оболочку, проникая между нею и сосудистой оболочкой. Длинные и короткие ресничные нервы иннервируют оболочки глазного яблока, роговицу и мышцы, причем парасимпатические волокна иннервируют ресничную мышцу и сфинктер зрачка, а к дилататору зрачка подходят симпатические волокна от внутреннего сонного сплетения. II. Крылонебный узел, ganglion pterygopalatinum, имеет треугольную форму и залегает в жировой клетчатке, выполняющей крыловидно-небную ямку. Корешки крылонебного узла: 1) чувствительный корешок — узловые ветви, rr. ganglionares, от верхнечелюстного нерва; 2) парасимпатический корешок — большой каменистый нерв, n. petrosus major (лицевой корешок),— ветвь лицевого нерва (волокна промежуточного нерва); 3) симпатический корешок — глубокий каменистый нерв, n. petrosus profundus,— ветвь внутреннего сонного сплетения. III. Ушной узел, ganglion oticum, овальный, располагается на внутренней поверхности нижнечелюстного нерва, у места его выхода из овального отверстия. Корешки узла: 1) чувствительный корешок отходит от нижнечелюстного нерва; 2) парасимпатический корешок — малый каменистый нерв, n. petrosus minor,— ветвь языкоглоточного нерва; 3) симпатический корешок — ветвь среднего менингеального сплетения (вокруг средней менингеальной артерии). Ветви, отходящие от ушного узла: 1. Соединительная ветвь с ушно-височным нервом, r. communicans cum n. auriculotemporalis, в составе которой идут послеузловые волокна к околоушной железе. 2. Соединительная ветвь с менингеальной ветвью нижнечелюстного нерва, r. communicans cum ramo meningeo n. mandibularis, идущая к твердой оболочке головного мозга вместе с менингеальной ветвью нижнечелюстного нерва и иннервирующая сосуды твердой оболочки головного мозга. 3. Соединительная ветвь с барабанной струной, r. communicans cum chorda tympani. IV. Поднижнечелюстной узел, ganglion submandibulare, овальный, слегка уплощен, лежит под язычным нервом над поднижнечелюстной железой. Корешки, входящие в его состав: 1) чувствительный корешок — узловые ветви язычного нерва; 2) парасимпатический корешок — волокна от барабанной струны, подходящие к узлу в составе узловых ветвей язычного нерва; 3) симпатический корешок — ветвь к поднижнечелюстному узлу, r. sympathicus ad ganglion submandibulare, — ветвь от сплетения вокруг лицевой артерии. V. Подъязычный узел, ganglion sublinguale — наименьший из всех вегетативных узлов головы, залегает на наружной поверхности подъязычной железы.Нервные корешки подъязычного узла те же, что и поднижнечелюстного узла. В него входят подъязычный нерв и ряд других мелких ветвей от язычного нерва.Ветви, отходящие от подъязычного узла, направляются к подъязычной железе.
1.Кости лицевого черепа. Глазница. Носовая полость. Сообщения. Представлены парными костями (верхняя челюсть, нёбная, скуловая, носовая, слезная и нижняя носовая раковина) и непарными костями (нижняя челюсть, подъязычная кость и сошник). 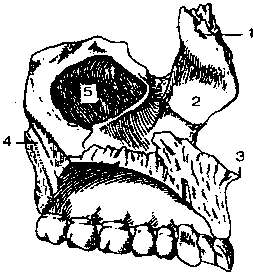 Верхняя челюсть (maxilla) состоит из тела и четырех отростков: лобного, скулового, нёбного и альвеолярного. В теле различают четыре поверхности: переднюю, подвисочную, глазничную и носовую. В теле верхней челюсти выделяется довольно крупная верхнечелюстная (гайморова) пазуха. Верхняя челюсть участвует в образовании полости носа, глазницы, полости рта, подвисочной и крыловиднонёбной ямок. Альвеолярный отросток имеет ячейки для восьми верхних зубов. 1 — лобный отросток; 2 — носовая поверхность; 3 — передняя носовая ость; 4— крыловидно-нёбная борозда; 5 — верхнечелюстная (гайморова) пазуха Верхняя челюсть (maxilla) состоит из тела и четырех отростков: лобного, скулового, нёбного и альвеолярного. В теле различают четыре поверхности: переднюю, подвисочную, глазничную и носовую. В теле верхней челюсти выделяется довольно крупная верхнечелюстная (гайморова) пазуха. Верхняя челюсть участвует в образовании полости носа, глазницы, полости рта, подвисочной и крыловиднонёбной ямок. Альвеолярный отросток имеет ячейки для восьми верхних зубов. 1 — лобный отросток; 2 — носовая поверхность; 3 — передняя носовая ость; 4— крыловидно-нёбная борозда; 5 — верхнечелюстная (гайморова) пазухаНёбная кость (os palatinum) парная, состоит из двух костных пластинок — перпендикулярной и горизонтальной, которые образуют часть стенки носовой полости и твердого нёба. Скуловая кость (os zygomaticum) парная, имеет латеральную, височную, глазничную поверхности, лобный и височный отростки. Своими размерами эта ость обусловливает ширину и форму лица. Слезная кость (os lacrimale) парная, участвует в образовании внутренней стенки глазницы и ограничивает ямку слезной железы. 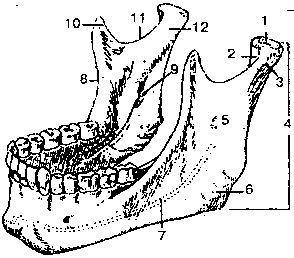 Нижняя носовая раковина (concha nasalis inferior) — парная кость. Одним краем она соединяется с верхней челюстью и нёбной костью, а другими свисает в полость носа, ограничивает нижний носовой ход. Нижняя носовая раковина (concha nasalis inferior) — парная кость. Одним краем она соединяется с верхней челюстью и нёбной костью, а другими свисает в полость носа, ограничивает нижний носовой ход.Нижняя челюсть (mandibula) — единственная подвижная кость в черепе человека, состоит из тела и двух ветвей. На наружной поверхности тела находится подбородочный выступ, а по бокам его — по подбородочному бугорку и подбородочному отверстию. По верхнему краю тела нижней челюсти располагаются зубные альвеолы, разделенные перегородками. Этот край называется альвеолярным. Каждая ветвь кости вверху заканчивается передним венечным и задним мыщелковым (суставный) отростками. На внутренней поверхности ветви имеется отверстие, которое ведет в канал нижней челюсти.  I — головка нижней челюсти; 2 — крыловидная ямка; 3 — шейка нижней челюсти; 4, 5 — ветви нижней челюсти; б—угол нижней челюсти; 7— канал нижней челюсти; 8 — височный гребень; 9 — отверстие нижней челюсти; 10— венечный отросток; II — вырезка нижней челюсти; 12— мыщелковый отросток I — головка нижней челюсти; 2 — крыловидная ямка; 3 — шейка нижней челюсти; 4, 5 — ветви нижней челюсти; б—угол нижней челюсти; 7— канал нижней челюсти; 8 — височный гребень; 9 — отверстие нижней челюсти; 10— венечный отросток; II — вырезка нижней челюсти; 12— мыщелковый отростокПодъязычная кость (os hyoideum) состоит из тела, пары больших и пары малых рогов и располагается в области шеи, между нижней челюстью и гортанью. Сошник (vomer), соединяясь с решетчатой костью, участвует в образовании перегородки носа, разделяет парные отверстия выхода из полости носа — хоаны. Глазница (orbita) — парная полость конической формы с четырьмя стенками, переходящими одна в другую без четко выраженных углов. Вход в глазницу ограничен надглазничными и подглазничными краями. Верхнюю стенку формируют глазничная часть лобной кости, имеющая форму свода, и малые крылья клиновидной кости. В образовании латеральной стенки принимают участие глазничные поверхности скуловой и больших крыльев клиновидной костей. Нижняя стенка представлена глазничной поверхностью верхней челюсти, частично скуловой костью и глазничным отростком небной кости. В построении медиальной стенки глазницы участвуют лобный отросток верхней челюсти, слезная кость, глазничная пластинка решетчатой кости и тело клиновидной кости. Глазница сообщается с полостью черепа через следующие отверстия и щели: canalis opticus, for. ethmoidale anterius, fissura orbitalis superior, с подвисочной и крылонебной ямками через fissura orbitalis inferior, с нижним носовым ходом через canalis nasolacrimalis. Остальные образования глазницы разбирались при изучении отдельных костей черепа. Глазница правая.1 — for. opticum;2 — for. Supraorbitale, 3 — for. ethmoidale posterius;4 — for. ethmoidale anterius;5 — lamina orbitalis ossis ethmoidalis;6 — os lacrimale;7 — processus frontalis;8 — sulcus lacrimalis;9 — facies orbitalis maxillae;10 — for. infraorbitale;11 — for. zygomaticofaciale;12 — fissura orbitalis inferior;13 — facies orbitalis alae majoris;14 — fissura orbitalis superior;15 — facies orbitalis ossis frontalis. Полость носа (cavum nasi) ограничена костями лицевого черепа, имеет входное грушевидное отверстие (apertura piriformis) и открывается на наружном основании черепа двумя хоанами. Стенки носовой полости можно рассмотреть только на распиленном черепе по linea parasagittalis. На одной половине распиленного черепа сохраняется костная перегородка (медиальная стенка), не всегда располагающаяся строго по срединной плоскости, искривленная вправо или влево.В построении носовой перегородки участвует сошник, который в верхнезадней части соединяется с клювом клиновидной кости, а в верхнепередней части — с перпендикулярной пластинкой решетчатой кости .Внизу сошник соединяется с носовым гребнем верхних челюстей и небных костей. Латеральные стенки носовой полости в основном ограничены медиальными поверхностями верхних челюстей, слезных костей, лабиринтами решетчатой кости, нижними носовыми раковинами, перпендикулярными пластинками небных костей и медиальными пластинками крыловидных отростков клиновидных костей.Верхняя стенка носовой полости образована носовыми и лобными костями, горизонтальной пластинкой решетчатой кости, телом клиновидной кости и крыльями сошника, нижняя стенка — небными отростками верхних челюстей и горизонтальными пластинками небных костей. Тремя парными носовыми раковинами правая и левая полости носа разделяются на верхний, средний и нижний носовые ходы (meatus nasi superior, medius et inferior), имеющие форму щелей. Часто при искривлении носовой перегородки правая и левая носовые полости неравны, что отражается на форме и ширине носовых ходов. В верхний носовой ход, находящийся между верхней и средней носовыми раковинами, открываются задние ячейки решетчатой кости, заднее решетчатое отверстие, клиновидно-небное отверстие из крылонебной ямки и отверстие пазухи клиновидной кости. Средний носовой ход длиннее верхнего, располагается между средней и нижней носовыми раковинами. В него открываются пазухи верхней челюсти и лобной кости, передние и средние ячейки решетчатой кости. В нижний носовой ход, ограниченный нижней носовой раковиной и твердым небом, открывается носослезный канал. 2.Венозные анастомозы: кава-кавальные, порто-кавальные, порто-кава-кавальные. Корни воротной вены анастомозируют с корнями вен, относящихся к системам верхней и нижней полых вен, образуя так называемые портокавальные анастомозы, имеющие практическое значение. Если сравнить брюшную полость с кубом, то эти анастомозы будут находиться на всех его сторонах, а именно: 1. Наверху, в pars abdominalis пищевода, между корнями v. gastricae sinistrae, впадающей в воротную вену, и vv. esophageae, впадающими в vv. azygos et hemyazygos и далее в v. cava superior. 2. Внизу, в нижней части прямой кишки, между v. rectalis superior, впадающей через v. mesenteria inferior в воротную вену, и vv. rectales media (приток v. iliaca interna) et inferior (приток v. pudenda interna), впадающих в v. iliaca interna, и далее v. iliaca communis — из системы v. cava inferior. 3. Спереди, в области пупка, где своими притоками анастомозируют vv. paraumbilicales, идущие в толще lig. teres hepatis к воротной вене, v. epigastrica superior из системы v. cava superior (v. thoracica interna, v. brachiocephalica) и v. epigastrica inferior из системы v. cava inferior (v. iliaca externa, v. iliaca communis). Получаются портокавальный и каво-кавальный анастомозы, имеющие значение окольного пути оттока крови из системы воротной вены при возникновении препятствий для нее в печени (цирроз). В этих случаях вены вокруг пупка расширяются и приобретают характерный вид («голова медузы»). 4. Сзади, в поясничной области, между корнями вен мезоперитонеальных отделов толстой кишки (из системы воротной вены) и пристеночных vv. lumbales (из системы v. cava inferior). 5. Кроме того, на задней брюшной стенке имеется каво-кавальный анастомоз между корнями vv. lumbales (из системы v. cava inferior), которые связаны с парной v. lumbalis ascendens, являющейся началом vv. azygos (справа) et hemiazygos (слева) (из системы v. cava superior). 6. Каво-кавальный анастомоз между vv. lumbales и межпозвоночными венами, которые в области шеи являются корнями верхней полой вены. Кава-портокавальные анастомозы На передней брюшной стенке, в окружности пупка располагается анастомоз между притоками воротной вены и обеих полых вен. Околопупочные вены, vv.paraumbilicales, образуют вокруг пупочного кольца многочисленные анастомозы с притоками верхней полой вены – vv.epigastricae superiores et vv. thoracoepigastricae и нижней полой вены – vv. epigastricae inferiores et vv. epigastricae superficiales. По околопупочным венам, проходящим вместе с заросшей пупочной веной (ligamentum teres hepati) между листками серповидной связки печени, кровь поступает в ствол воротной вены или в ее внутрипеченочные ветви. Эти соустья между околопупочными и надчревными венами сильно расширяются при затруднениях оттока крови по стволу воротной вены и ее внутрипеченочным ветвям, например, при циррозе печени. Тогда под кожей передней и боковой стенок живота можно увидеть сильно расширенные извитые порто-кавальные анастомозы (образуется так называемая «голова медузы»). Порто-кавальные анастомозы в норме развиты слабо. Они существенно расширяются при нарушениях оттока крови по воротной вене или при затруднениях кровотока по внутриорганным сосудам печени. В этих случаях порто-кавальные анастомозы обеспечивают «сброс» крови из системы воротной вены в систему верхней или нижней полых вен. 3.Наружное и среднее ухо, стенки, барабанная перепонка, слуховые косточки, мышечно-трубный канал. Анатомические сообщения среднего уха. Орган слуха состоит из наружного, среднего и внутреннего уха. Наружное ухо, как воронка, улавливает звуковые сигналы. Расстояние между ушами позволяет определить источник звука, концентрацию звука, а также можно судить о времени, фазе и силе звука. Мочка уха является мощной рефлексогенной зоной (иглотерапия). Среднее ухо состоит из барабанной полости и слуховой трубы. Полости заполнены воздухом, выстланы слизистой оболочкой и находятся в толще височной кости. Барабанная полость имеет 6 стенок. 1.передняя (paries caroticus) очень тонкая отделяет барабанную полость от канала сонной артерии, в верхней части стенки находится отверстие слуховой трубы, соединяющей барабанную полость с носоглоткой. 2.Задняя (paries mastoideus).в нижней части имеет пирамидальное возвышение. имеет сообщение с ячейками сосцевидного отростка. Воспалительные процессы слизистой оболочки среднего уха (отит) могут переходить на сосцевидный отросток (мастоидит), проводится трепанация сосцевидного отростка. 3.Внутренняя (paries labyrinticus) прилежит к лабиринту и имеет два окна – круглое, окно улитки – ведет в улитку и затянуто вторичной мембраной и овальное – окно преддверия – открывается в преддверие лабиринта. В окно преддверия вставлено основание стремечка. Через эти окна колебания воздуха передаются во внутреннее ухо. 4.верхняя- (paries tegmentalis)-образована тонкой пластинкой костного вещества, отделяющей барабанную полость от полости черепа. 5.нижняя яремная стенка- (paries jugularis)- соответствует нижней стенке пирамиды, где располагается яремная ямка. 6.латеральная перепончатая стенка (paries membranaceus)- образована барабанной перепонкой и окружающими ее частями височной кости. Акустический стимул, достигнувший барабанной перепонки, может передаваться через среднее ухо к внутреннему уху тремя путями: (1) путем костного звукопроведения через кости черепа непосредственно к внутреннему уху, минуя среднее ухо; (2) через воздушное пространство среднего уха и (3) через цепь слуховых косточек. Как будет продемонстрировано ниже, наиболее эффективным является третий путь звукопроведения. Однако, обязательным условием при этом является уравнивание давления в барабанной полости с атмосферным, что и осуществляется при нормальном функционировании среднего уха через слуховую трубу. Слуховые косточки представляют единую цепь от барабанной перепонки до овального окна преддверия. Они подвешены в надбарабанном пространстве с помощью соединительнотканных волокон, покрыты слизистой оболочкой и имеют следующие названия:1 – молоточек, рукоятка которого соединена с фиброзным слоем барабанной перепонки; 2 – наковальня - занимает срединное положение и соединена сочленениями с остальными косточками; 3 – стремечко, подножная пластинка которого передает колебания в преддверие внутреннего уха. Слуховая(евстахиева) труба, tuba auditiva, сообщающая полость глотки с барабанной полостью служит для поддержания нормального атмосферного давления в последней. В детском возрасте отверстие трубы зияет, что служит причиной проникновения инфекции из носоглотки в полость среднего уха и далее в череп. Слизистая оболочка, выстилающая слуховую трубу, покрыта мерцательным эпителием и содержит слизистые железы, glandulae tubariae, и лимфатические фолликулы, которые у глоточного устья скопляются в большом количестве (трубная миндалина). От хрящевой части трубы берут начало волокна m. tensor veli palatini, вследствие чего при сокращении этой мышцы во время глотания просвет трубы может расширяться, что содействует вхождению воздуха в барабанную полость Мышечно-трубный канал (canalis musculotubarius) — костный канал в пирамиде височной кости, соединяющий барабанную полость с наружным основанием черепа в области рваного отверстия. БИЛЕТ №65
1.Бедренная кость, кости голени. Бедренная кость, femur, подразделяется на тело и два конца: • верхний, или проксимальный; • нижний, или дистальный. Верхний, проксимальный конец бедренной кости, extremitassuperioretepiphysisproximalisfemoris, на границе с телом имеет два шероховатых отростка. • большой вертел, trochanter major, • малый вертел, trochanter minor. Большой вертел направлен вверх и назад; он занимает латеральную часть верхнего конца кости. Его наружная поверхность хорошо прощупывается через кожу; на внутренней поверхности находится вертельная ямка, fossa trochanterica. На задней поверхности верхнего конца бедренной кости проходит межвертельный гребень, cristdintertrochanterica, который заканчивается у малого вертела, располагающегося на заднемедиальной поверхности верхнего конца кости. Остальная часть верхнего конца кости направлена вверх и медиально и носит название шейки бедренной кости, collumfemoris, которая заканчивается сферической формы головкой, caputfemoris. Нижний, дистальный конец бедренной кости, extremitasinferioretepiphysisdistalisfemoris, утолщен и расширен в поперечном направлении и заканчивается двумя мыщелками: • медиальным, condylus medialis; • латеральным, condylus lateralis. На наружной поверхности латерального мыщелка и внутренней поверхности медиального мыщелка находятся соответственно латеральный и медиальный надмыщелки, epicondyluslateraliset epicondylusmedialis. Надколенник, patella, — самая крупная сесамовидная кость скелета. Залегает в толще сухожилия четырехглавой мышцы бедра; хорошо прощупывается через кожу и при разогнутом колене легко смещается в стороны, а также вверх и вниз. Большеберцовая кость, tibia, - длинная трубчатая кость. В ней различают тело и два конца: верхний и нижний. Тело большеберцовой кости, corpustibiae, трехгранной формы. Оно имеет: • три края: . передний; . межкостный (наружный); . медиальный; • три поверхности: - медиальную; - латеральную; - заднюю. На проксимальной поверхности верхнего конца кости в среднем отделе располагается межмыщелковое возвышение, eminentiaintercondylaris. В нем различаются два бугорка: • внутренний, медиальный межмыщелковый бугорок, tuberculumintercondylaremediale, кзади от которого находится заднее межмыщелковое поле, areaintercondylarisposterior, • наружный, латеральный межмыщелковый бугорок, tuberculumintercondylarelaterale, впереди которого располагается переднее межмыщелковое поле, areaintercondylarisanterior. Оба поля служат местом прикрепления крестообразных связок колена. На латеральной поверхности нижнего конца большеберцовой кости располагается малоберцовая вырезка, incisurafibularis, к которой прилегает нижний конец малоберцовой кости. На задней поверхности нижнего конца кости отмечается лодыжковая борозда, sulcusmalleolaris. Кпереди от этой борозды медиальный край нижнего конца большеберцовой кости переходит в направленный вниз отросток — медиальную лодыжку, malleolusmedialis, который хорошо прощупывается через кожу. Малоберцовая кость, fibula, — длинная и тонкая трубчатая, кость. Она имеет тело и два конца: • верхний; • нижний. Образует три поверхности: • латеральную, facies lateralis; • медиальную, facies medialis; • заднюю, facies posterior. Поверхности отделяются одна от другой тремя краями, или гребнями. Нижний, или дистальный, конец малоберцовой кости образует латеральную лодыжку, malleoluslateralis. Наружная поверхность лодыжки хорошо прощупывается через кожу. Медиальная поверхность лодыжки несет суставную поверхность лодыжки, faciesarticularismalleoli, посредством которой малоберцовая кость соединяется с наружной поверхностью таранной кости, talus, а вышележащей шероховатой поверхностью — с incisura fibularis tibiae. 2.Кровообращение плода. Кислород и питательные вещества доставляются плоду из крови матери при помощи плаценты — плацентарное кровообращение. Оно происходит следующим образом. Обогащенная кислородом и питательными веществами артериальная кровь поступает из плаценты матери в пупочную вену, которая входит в тело плода в области пупка и направляется вверх к печени, ложась в ее левую продольную борозду. На уровне ворот печени v. umbilicalis делится на две ветви, из которых одна тотчас впадает в воротную вену, а другая, называемая ductus venosus, дроходит по нижней поверхности печени до ее заднего края, где впадает в ствол нижней полой вены. Тот факт, что одна из ветвей пупочной вены доставляет печени через воротную вену чистую артериальную кровь, обусловливает относительно большую величину печени; последнее обстоятельство связано с необходимой для развивающегося организма функцией кроветворения печени, которая преобладает у плода и уменьшается после рождения. Пройдя через печень, кровь по печеночным венам вливается в нижнюю полую вену. Таким образом, вся кровь из v. umbilicalis или непосредственно (через ductus venosus), или опосредованно (через печень) попадает в нижнюю полую вену, где примешивается к венозной крови, оттекающей по vena cava inferior от нижней половины тела плода. Смешанная (артериальная и венозная) кровь по нижней полой вене течет в правое предсердие. Из правого предсердия она направляется заслонкой нижней полой вены, valvula venae cavae inferioris, через foramen ovale (расположенно в перегородке предсердий) в левое предсердие. Из левого предсердия смешанная кровь попадает в левый желудочек, затем в аорту, минуя не функционирующий еще легочный круг кровообращения. В правое предсердие впадают, кроме нижней полой вены, еще верхняя полая вена и венозный (венечный) синус сердца. Венозная кровь, поступающая в верхнюю полую вену от верхней половины тела, далее попадает в правый желудочек, а из последнего в легочный ствол. Однако, вследствие того что легкие еще не функционируют как дыхательный орган, только незначительная часть крови поступает в паренхиму легких и оттуда по легочным венам в левое предсердие. Большая часть крови из легочного ствола по ductus arteriosus переходит в нисходящую аорту и оттуда к внутренностям и нижним конечностям. Таким образом, несмотря на то что вообще по сосудам плода течет смешанная кровь (за исключением v. umbilicalis и ductus venosus до его впадения в нижнюю полую вену), качество ее ниже места впадения ductus arteriosus значительно ухудшается. Следовательно, верхняя часть тела (голова) получает кровь, более богатую кислородом и питательными веществами. Нижняя же половина тела питается хуже, чем верхняя, и отстает в своем развитии. Этим объясняются относительно малые размеры таза и нижних конечностей новорожденного. 3.Черепные нервы. Особенности сложения. Классификация. Места выхода из мозга. Ромбовидная ямка. Черепных нервов, nn. craniales (encephalici), 12 пар: I — nn. olfactorii, II — n. opticus, III — n. oculomotorius, IV — n. trochlearis, V — n. trigeminus, VI — n. abducens, VII — nп. facialis, VIII — n. vestibulocochlearis, IX — n. glossopharyngeus, X — n. vagus, XI — n. accessorius, XII — n. hypoglossus. Черепные нервы имеют особенности, отличающие их от спинномозговых нервов. Эти особенности зависят главным образом от иных условий развития мозга и головы сравнительно со спинным мозгом и туловищем. Прежде всего первые два черепных нерва, связанные с передним мозгом, по своему характеру и происхождению занимают совершенно отдельное положение среди всех нервов. Они являются выростами мозга. Остальные черепные нервы, хотя принципиально и не отличаются от спинномозговых нервов, но тем не менее для них характерно то обстоятельство, что ни один из них не соответствует полному спинномозговому нерву, слагающемуся из переднего и заднего корешков. Каждый из черепных нервов представляет собой какой-нибудь один из этих двух корешков, которые в области головы никогда не соединяются вместе, что напоминает подобные же отношения, существующие у спинномозговых нервов примитивных позвоночных (миноги). III, IV, VI, XI и XII черепные нервы соответствуют передним корешкам спинномозговых нервов, а V, VII, VIII, IX и X нервы гомологичны задним. Особенности черепных нервов связаны с прогрессивным развитием головного мозга. Черепные нервы, как и спинномозговые, имеют ядра серого вещества: соматически-чувствительные (соответствующие задним рогам серого вещества спинного мозга), соматически-двигательные (соответствующие передним рогам) и вегетативные (соответствующие боковым рогам). Последние можно разделить на висцерально-чувствительные и висцерально-двигательные, из которых висцерально-двигательные иннервируют не только неис-черченную (гладкую) мускулатуру, но и скелетные мышцы висцерального происхождения. Учитывая, что исчерченные (скелетные) мышцы приобрели черты соматических мускулов, все ядра черепных нервов, имеющих отношение к таким мышцам независимо от их происхождения, лучше обозначать как соматически-двигательные. Места выхода черепных нервов из мозга |
