ВОПЧИК. Предварительный диагноз, обосновать Патогенез План обследование
 Скачать 2.55 Mb. Скачать 2.55 Mb.
|
|
В анамнезе: болен в течение года, когда впервые появилась выраженная бледность, парестезии,онемение в конечностях, боли в языке, повышенная вкусовая чувствительность, диспепсические расстройства. В анамнезе хронический атрофический гастрит. Объективно: Общее состояние удовлетворительное. Астенического телосложения, пониженного питания. Кожные покровы бледные с желтушным оттенком. Отмечается дистальные парестезии, онемение в руках и ногах, периферическая полиневропатия, мышечная слабость. Язык с участками ярко красного цвета, сглажены сосочки по бокам и на кончике.ЧДД – 17 в мин. ЧСС – 75 уд в мин., АД – 120/80 мм рт. ст.При пальпации – живот мягкий умеренная болезненность в эпигастраии. Печень по Курлову10 х 9 х 8 см. Селезенка не пальпируется. ФГДС. Слизистая оболочка антрального отдела и тела желудка истончена, бледно-серого цвета, с просвечивающими кровеносными сосудами, рельеф сглажен. Заключение: Хронический атрофический гастрит. УЗИ органов брюшной полости: Диффузные изменения паренхимы печени. Кал на я/г – отрицательный ОАК: эритроциты – 2,3 х 1012, гемоглобин - 85 г/л, цветовой показатель - 1,2,лейкоциты 4,7 х 109 базофилы – 1%, эозинофилы – 3%, палочкоядерные – 6%, сегментоядерные – 68%, лимфоциты – 21%,моноциты – 1%, тромбоциты 145,3 х 109 СОЭ 31 мм/ч. Анизоцитоз, макроцитоз, встречаются мегалоциты. В эритроцитах базофильнаяпунктация, тельца Жолли и кольца Кэбота. БХ крови: Общий билирубин непрямой 28ммоль/л, АСТ 6 ед АЛТ 4ед, сывороточное железо – 30,2 мкмоль/л. Вопросы: Сформулируйте клинический диагноз. B-12 дефицитная анемия, 2 степени тяжести  Причины: - нарушение образования внутреннего фактора Касла – гастромукопротеина (атрофия париетальных клеток желудка, резекция желудка, генетический дефект синтеза гастромукопротеина, разрушение клеток желудка антителами) - нарушение всасывания в тонком кишечнике; - повышенное расходование при беременности, лактации; - дифиллоботриоз; - нарушение депонирования при поражениях печени; - недостаточное поступление витамина с пищей. Тельца Жолли-тоже бирбала Кольца Кэбота- остатки оболочки ядра эритроцитов 2.План обследования. ОАК: макроцитоз эритроцитов (MCV обычно >100 фл) и гиперхромия, макроцитоз, анизоцитоз и тд и тп, гемоглобин снижен, Биохимические и иммунологические исследования: снижение уровня витамина В12 в плазме Билирубин-выше нормы за счет ускорение распада эритроцитов При биохимическом исследовании крови выявляются значительное Увеличение уровня ЛДГ (преимущественно 1 и 2 фракции) УЗИ органов брюшной полости-спленомегалия 4. Тактика ведения пациента. Профилактика. Реабилитация. ЛЕЧЕНИЕ: диета: ограничить жиры, так как они являются тормозом для кроветворения в костном мозге. Повысить содержание белков в пище, а также витаминов и минеральных веществ. витамин В12 в виде цианкобаламина и оксикобаламина. Эти препараты отличаются по усвояемости. Цианкобаламин усваивается быстро. Оксикобаламин - более медленно. Цианкобаламином в дозах 400-500 микрограмм в/м 1 раз в сутки, препарат вводят 4-6 недель. После курса лечения назначается курс закрепляющей терапии: цианокобаламин вводят 1 раз в неделю в течение 2 месяцев, а затем постоянно 2 раза в месяц по 400-500 мкг. Оксикобаламин можно вводить реже: в течение 3 месяцев его вводят 1 раз в неделю, а затем постоянно 1 раз в месяц по 500 мкг Профилактика. Первичная профилактика заключается в рациональном питании своевременной диагностике и лечении глистных инвазий, назначении витамина В12 при состояниях, ведущих к развитию его дефицита Задача №10 Девушка 30 лет. Жалобы на слабость, быстрая утомляемость, ухудшение памяти, замедление речи, излишняя масса тела, запоры, бессонница. В анамнезе: Родилась и живет в г. Семипалатинск. Работает рентген – лаборантом. Считает себя больной в течение года. Постепенно стали нарастать: слабость, общая и мышечная, сонливость, снижение работоспособности, появилась нечеткость речи, язык увеличился в размерах, запоры, по поводу которых она принимала препараты сены. За последний год прибавка в весе составила 24 кг. В последние 3 месяца состояние резко ухудшилось: появилось снижение памяти, медлительность, сонливость, апатия, зябкость, боли в проксимальных мышечных группах, плотные отеки лица, кистей рук, голеней и стоп. Язык увеличился в размерах, речь стала смазанной, мочеиспускание редким — 1–2 раза в сутки, усилилось выпадение волос. Объективно: Состояние удовлетворительное. Сознание ясное, речь замедленна, голос низкий, грубый. Рост 168. Вес 84 кг. Кожные покровы бледные с восковидным оттенком, выраженное шелушение кожи и гиперкератоз в области локтевых, коленных суставов, пяточной области. Отмечается ломкость и слоение ногтей, выпадение волос на голове и бровях. Лицо одутловатое, веки припухшие, губы утолщены. При пальпации щитовидная железа нормальных размеров, мягкой консистенции. В легких дыхание везикулярное хрипов нет, ЧДД 19 в мин. При аускультации: приглушенность тонов сердца, интенсивный систолический шум в области верхушки сердца, ЧСС- 62 в мин, АД 160/90. Живот мягкий, безболезненный. Мочеиспускание редкое, безболезненное. ОАК - НВ-90 г/л, Эр-3,7 *1012 , ЦП-1,0 (Hb*3/ первые три цифры количества эритроцитов), Тромбоциты – 240 *10 9/л, ретикулоциты -0, Лейкоциты 9,0*109/л, базофилы – 0%, палочкоядерные -2%, сегментоядерные – 72%, эозинофилы – 2%, моноциты -4%, лимфоциты –20%, СОЭ - 5 мм/ч. Гормональный профиль крови: ТТГ - 6,0(0,4-4) ммоль/л, Т3 свободный - 0,3 (3-5) нмоль/л, Т4 свободный - 8,5(9-19) пмоль/л, АТ к ТПО – не обнаружены Вопросы: Сформулируйте клинический диагноз. Первичный гипотиреоз-потому что Т3, Т4 ниже нормы –ТТГ выше(проблема в самой щитовидной железе), манифестная форма-точные явные клинические картины. Патогенез:  2.План обследования. ОАК-анемия, Амбулаторно: ЭКГ, ТТГ, свТ3, АТ к ТГ, АТ к ТПО, УЗИ ЩЖ, ОАК Дополнительные: ЭхоКГ, УЗИ внутренних органов, МРТ или КТ гипофиза, кровь на микрореакцию, калий, натрий. 4. Тактика ведения пациента. Профилактика. Реабилитация. Основное лекарственное средство - левотироксин натрия 25, 50, 75, 100, 125, 150 мкг в табл. Принимать утром натощак не менее чем за 30 мин до приема пищи. После приема тиреоидных гормонов в течение 4 часов избегать приема антацидов, препаратов железа и кальция Диуретики- от отека Дальнейшее ведение: Целевой уровень ТТГ при первичном гипотиреозе для большинства пациентов – 0,5-1,5 мЕд/л. Целевой уровень свТ4 при вторичном гипотиреозе должен соответствовать верхней трети нормального значения. 5 курс ВБ Задача №11 Юноша 20 лет. Жалобы: на слабость, жажду, частое обильное мочеиспускание, потерю массы тела. В анамнезе: Курит по 10-15 сигарет в день. Очень любит сладости и мучное. Сон тревожный. Обьективно: Состояние средней степени тяжести, сознание ясное, положение активное, телосложение правильное. Конституция астенического типа. Рост 179 см и вес 61 кг. На вид больной пониженного питания. Кожные покровы обычной окраски, чистые, нормальной температуры, сухие на ощупь, тургор несколько снижен. Видимые слизистые чистые, влажные, розовой окраски. Язык чистый, сухой. Зев спокоен. Волосы и ногти без патологических изменений. Дыхание везикулярное, ЧДД 17 в минуту, хрипов нет. Сердечные тоны ясные, ритмичные. Пульс одинаковый на обеих руках, 85 ударов в минуту, удовлетворительного наполнения, напряжён, сосудистая стенка вне пульсовой волны не пальпируется. АД 110/70 мм рт. ст. Аускультация и границы сердца в норме. Опорно-двигательный аппарат без видимой патологии. Костно-мышечная система развита хорошо. Суставы не деформированы, движения в них в полном объёме, безболезненные. Живот мягкий, безболезненный. Пальпация и перкуссия безболезненная. Симптом «поколачивания» отрицательный с обеих сторон. Мочеиспускание учащенное. Кал оформленный, регулярный. УЗИ поджелудочной железы - Неоднородная акустическая картина поджелудочной железы. Гликемический профиль крови сахар крови: сахар на тощак – 13,3 ммоль/л. 9:00 – 23,1 ммоль/л, 12.00 – 14,22 ммоль/л, 14.00 – 10,09 ммоль/л, 21.00 – 8,09 ммоль/л, 07.00–9,64ммоль/л. Сахар крови на следующий день: 12.00 – 5,40 ммоль/л, 14.00 – 4,44 ммоль/л, 21.00 – 7,70 ммоль/л, 07.00 – 9,66 ммоль/л. Анализ мочи: Количество – 70 мл, цвет - светло-желтая, мутная, Белок – 0,09г/л, Ацетоновыетела-+++.(кетонурия) Вопросы: 1.Сформулируйте клинический диагноз. СД 1 типа (деструкция В клеток островка поджелудочной железы, Инс. Недост.) 2.План обследования. Лабораторные исследования БХА: гипергликемия, гиперкетонемия, гиперазотемия, гиперкалиемия. ОАМ: глюкозурия, кетонурия, пртеинурия,микрогематурия(почечная недост) С-пептид-снижается(0,28-1.32 пг/мл в норме) Гликированный гемоглобин-увеличивается ≥ 6,5%. Инструментальные исследование: УЗИ поджелудочной железы Консультация офтальмолога-диабетич ретинопатия болуы мм 3. В основе патогенетического механизма развития диабета 1-го типа лежит недостаточность выработки инсулина эндокринными клетками (β-клетки островков Лангерганса поджелудочной железы). Диабет 1-го типа составляет 5—10 % всех случаев диабета[14], чаще развивается в детском или подростковом периоде. Для этого типа диабета характерно раннее проявление симптомов, которые быстро прогрессируют с течением времени. 4. Тактика ведения пациента. Профилактика. Реабилитация. 1. РЕАБИЛИТАЦИЯ Планирование питания, пожизненная инсулинотерапия, адекватные физические нагрузки, обучение самоконтролю в школе диабета. Контроль за массой тела. 2. Методы инсулинотерапии: интенсифицированная (базис-болюсная) – минимум 4-5 инъекций в день или с применением инсулиновых помп. 3. Использование инсулиновых помп избавляет пациентов от необходимости пожизненных ежедневных многократных инъекций, снижает риск гипогликемий, особенно опасных в ночное время, позволяет подобрать дозы инсулина в точном соответствии с потребностями организма в каждый момент времени, значительно повышает качество жизни. Немедик.леч. Диета №9 Общее потребление белков, жиров и углеводов при СД1 типа не должно отличаться от такового у здорового человека. Необходима оценка усваиваемых углеводов по системе хлебных единиц (ХЕ). Режим общий. Медик.леч. - Гипогликемическое средство, инсулин короткого действия - инсулин растворимый (человеческий генно-инженерный) п/к Инсулинотерапия с учетом индивидуального целевого уровня НвА1с либо в виде многократных подкожных инъекций (базис/болюсная терапия) из расчета 0,5-0,75 Ед/кг/день, либо в виде непрерывной подкожной инфузии инсулина - помповая инсулинотерапия. - Дальнейшее ведение – самоконтроль гликемии 4р/день// гликемир.гемоглобин 1р/3мес.// лаб.анализы 1р/год// инстр.иссл.1р/год. Динамическое наблюдение ■ Самоконтроль гликемии — в дебюте заболевания и при декомпенсации ежедневно. ■ Гликозилированный гемоглобин - 1 раз в 3 мес. ■ Биохимический анализ крови (общий белок, холестерин, триглицериды, билирубин, аминотрансферазы, мочевина, креатинин, калий, натрий, кальций) — 1 раз в год. ■ Общий анализ крови и мочи — 1 раз в год. ■ Определение микроальбуминурии — 2 раза в год с момента диагностики СД. ■ Контроль АД — при каждом посещении врача. ■ ЭКГ — 1 раз в год. ■ Консультация кардиолога - 1 раз в год. ■ Осмотр ног — при каждом посещении врача. ■ Осмотр офтальмолога (прямая офтальмоскопия с широким зрачком) — 1 раз в год с момента диагностики СД, по показаниям — чаще. ■ Консультация невропатолога -1 раз в год с момента диагностики СД. Обучение больных. Необходимо обучение больного по программе «Школа больного сахарным диабетом 1 типа». 5 курс ВБ Задача №12 Пациент 65 лет, жалуется на общую слабость, головокружение, мелькание «мушек» перед глазами, отечность лица по утрам, сухость во рту, жажду. В анамнезе: Считает себя больным в течение года, когда стала ощущать общую слабость, головокружение, мелькание «мушек» перед глазами после физических нагрузок, психоэмоционального перенапряжения. Отмечался подъем артериального давления (180\100 мм рт.ст.). Лечился амбулаторно с диагнозом «артериальная гипертензия». В течение 3 недель самочувствия ухудшилось: стали более выраженными слабость и головокружение. Жажду и сухость во рту отмечает в течение года, не придавал им значения, к врачу не обращался Объективно: Состояние ближе к удовлетворительному. Положение активное. Сознание ясное. Повышенного питания. Рост 150 см, масса тела 80 кг, ИМТ-0,36, ОТ-105см, ОБ -120см, ОТ/ОБ- 0, 88. Кожные покровы обычной окраски, суховаты. Отечность лица. Дыхание везикулярное, хрипов нет, ЧДД - 16 в минуту. Перкуторно - ясный легочный звук. Тоны сердца приглушены, акцент II тона над аортой. Ритм правильный. Пульс - 64 в минуту. АД – 190/115 мм. рт.ст. Левая граница сердца - на 2 см кнаружи от левой срединно-ключичной линии. Живот мягкий, безболезненный при пальпации. Печень по Курлову 9-8-7-см, край эластичный, по реберной дуге, поверхность гладкая. Стул не нарушен. Мочеиспускание свободное, безболезненное, учащено. Симптом поколачивания отрицательный с обеих сторон. ЭКГ: синусовая тахикардия 112/мин, нормальное положение электрической оси сердца, гипертрофия левого желудочка с перегрузкой в V5-V6. Анализ крови общий (эритроциты - 3,8 х 1012 /л, Нв – 105г/л, цветной показатель - 0,9, лейкоциты - 11,8 х 10 9 в/л, палочкоядерные - 3%, сегментоядерные - 73%, лимфоциты - 19%, моноциты – 5%, СОЭ - 9 мм/час). Анализ мочи общий: цвет - желтая, реакция - кислая, уд. вес - 1028, белок - 0,99 г/л, сахар (+), эр. - 2-1 в поле зрения, лейкоциты - 1-2 в поле зрения, цилиндры – нет. Анализ крови на сахар капиллярной крови на натощак - 8,2 ммоль/, после нагрузки - 15,9 ммоль/л, через 2 часа - 12,4 ммоль\л), гликозилированный гемоглобин (Нв А1С) – 7,2%. Вопросы: 1.Сформулируйте клинический диагноз. СД 2 типа, АГ 3 степени, очень высокий риск. Ожирение 2 степени. Гипертрофия левого желудочка 2.План обследования. БХ крови, ЭХОКГ, УЗИ Органов брюшной полости. Лабораторные исследования БХА: гипергликемия, гиперкетонемия, гиперазотемия, гиперкалиемия. ОАМ: глюкозурия, кетонурия, пртеинурия,микрогематурия(почечная недост) С-пептид-снижается(0,28-1.32 пг/мл в норме) Гликированный гемоглобин-увеличивается ≥ 6,5%. Инструментальные исследование: УЗИ поджелудочной железы Консультация офтальмолога-диабетич ретинопатия болуы мм 3. Патогенез СД 2 типа 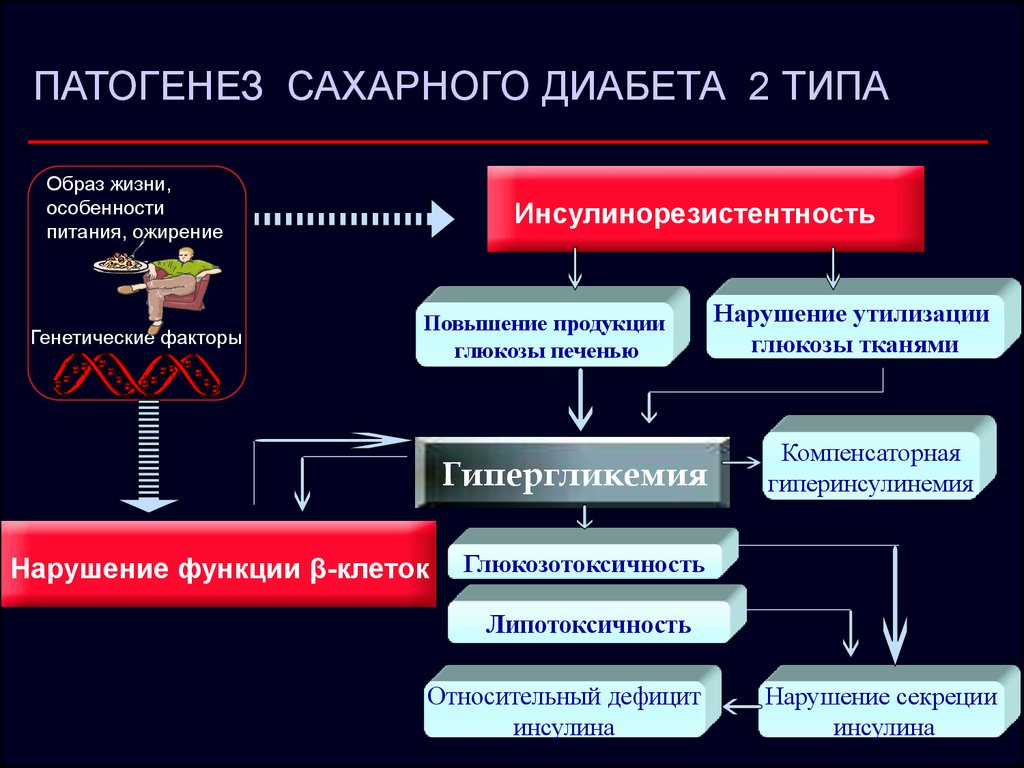 4. Тактика ведения пациента. Профилактика. Реабилитация. Немедикаментозное лечение: ·диета №8 – редуцированная субкалорийная диета. Для пациентов, получающих инсулинотерапию – диета, обогащенная пищевыми волокнами; ·режим общий; ·физическая активность – с учетом состояния сердечно-сосудистой системы; ·обучение в школе диабета; ·самоконтроль. Гликлазид – препараты сульфонилмочевины- гипогликемический препарат S.: по 1 таб. 2р/день во время еды. иАПФ – каптоприл – 12,5 – 50 мг, 2р/сут перорально статины – аторвастатин – 20-40 мг 1р/сут (устранение дислипидемии) Динамическое наблюдение ■ Самоконтроль гликемии — в дебюте заболевания и при декомпенсации ежедневно. ■ Гликозилированный гемоглобин - 1 раз в 3 мес. ■ Биохимический анализ крови (общий белок, холестерин, триглицериды, билирубин, аминотрансферазы, мочевина, креатинин, калий, натрий, кальций) — 1 раз в год. ■ Общий анализ крови и мочи — 1 раз в год. ■ Определение микроальбуминурии — 2 раза в год с момента диагностики СД. ■ Контроль АД — при каждом посещении врача. ■ ЭКГ — 1 раз в год. ■ Консультация кардиолога - 1 раз в год. ■ Осмотр ног — при каждом посещении врача. ■ Осмотр офтальмолога (прямая офтальмоскопия с широким зрачком) — 1 раз в год с момента диагностики СД, по показаниям — чаще. ■ Консультация невропатолога -1 раз в год с момента диагностики СД. Обучение больных. Необходимо обучение больного по программе «Школа больного сахарным диабетом 2 типа». |
