Клинические рекомендации ППР 20.04.2020. Преждевременное половое развитие
 Скачать 0.65 Mb. Скачать 0.65 Mb.
|
|
Петеркова Валентина Александровна – академик РАН, профессор, доктор медицинских наук, научный руководитель Института детской эндокринологии ФГБУ «НМИЦ эндокринологии» Минздрава России, заведующая кафедрой детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ «НМИЦ эндокринологии» Минздрава России, главный внештатный детский специалист эндокринолог Минздрава России Безлепкина Ольга Борисовна – доктор медицинских наук, и.о. заместителя директора Центра - директор Института детской эндокринологии ФГБУ «НМИЦ эндокринологии» Минздрава России, профессор кафедры детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ НМИЦ эндокринологии Минздрава России Карева Мария Андреевна – доктор медицинских наук, заведующая детским отделением опухолей эндокринной системы Института детской эндокринологии ФГБУ «НМИЦ эндокринологии» Минздрава России, доцент кафедры детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ «НМИЦ эндокринологии» Минздрава России. Зубкова Наталья Анатольевна - кандидат медицинских наук, ведущий научный сотрудник отделения наследственных эндокринопатий детского возраста ФГБУ «НМИЦ эндокринологии» Минздрава России. Калинченко Наталья Юрьевна – кандидат медицинских наук, ведущий научный сотрудник детского отделения тиреоидологии, репродуктивного и соматического развития Института детской эндокринологии ФГБУ «НМИЦ эндокринологии» Минздрава России, доцент кафедры детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ «НМИЦ эндокринологии» Минздрава России. Колодкина Анна Александровна – кандидат медицинских наук, ведущий научный сотрудник отделения наследственных эндокринопатий детского возраста ФГБУ «НМИЦ эндокринологии» Минздрава России. Орлова Елизавета Михайловна – доктор медицинских наук, ведущий научный сотрудник детского отделения опухолей эндокринной системы Института детской эндокринологии ФГБУ «НМИЦ эндокринологии» Минздрава России, доцент кафедры детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ «НМИЦ эндокринологии» Минздрава России. Маказан Надежда Викторовна – кандидат медицинских наук, научный сотрудник детского отделения опухолей эндокринной системы ФГБУ «НМИЦ эндокринологии» Минздрава России, старший преподаватель кафедры детской эндокринологии-диабетологии Института высшего и дополнительного профессионального образования ФГБУ «НМИЦ эндокринологии» Минздрава России. Шапкина Любовь Александровна - доктор медицинских наук, профессор Института терапии и инструментальной диагностики ФГБОУ ВО "Тихоокеанский государственный медицинский университет" Минздрава России, главный внештатный специалист детский эндокринолог Дальневосточного ФО. Таранушенко Татьяна Евгеньевна - доктор медицинских наук, заведующая кафедрой педиатрии института последипломного образования ГБОУ ВО "Красноярский государственный медицинский университет имени профессора В.Ф. Войно- Ясеневского" Минздрава России, главный внештатный специалист Красноярского края, главный внештатный специалист детский эндокринолог Сибирского ФО. Петряйкина Елена Ефимовна - доктор медицинских наук, главный врач ГБУЗ г. Москвы "Детская городская клиническая больница им. Святого Владимира Департамента здравоохранения г. Москвы", главный внештатный специалист детский эндокринолог г. Москвы, главный внештатный специалист детский эндокринолог Центрального ФО Малиевский Олег Артурович - доктор медицинских наук, профессор кафедры госпитальной педиатрии ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России, главный внештатный специалист детский эндокринолог Приволжского ФО. Кияев Алексей Васильевич - доктор медицинских наук, доцент кафедры поликлинической педиатрии и педиатрии ФПК и ПП ФГБОУ ВО "Уральский государственный медицинский университет" Минздрава России, главный внештатный специалист детский эндокринолог Свердловской области, главный внештатный специалист детский эндокринолог Уральского ФО. Кострова Ирина Борисовна - заведующая отделением детской эндокринологии ГБУ "Детская республиканская клиническая больница им .Н.М. Кураева", главный внештатный специалист республики Дагестан, главный внештатный специалист детский эндокринолог Северо-Кавказского ФО Храмова Елена Борисовна - доктор медицинских наук, заведующая кафедрой детских болезней педиатрического факультета ФГБОУ ВО «Тюменский государственный медицинский университет» Минздрава России , главный внештатный специалист детский эндокринолог Тюменской области. Гирш Яна Владимировна - доктор медицинских наук, профессор кафедры детских болезней Медицинского института БУ ВО "Сургутский государственный университет ХМАО-Югры", главный внештатный специалист детский эндокринолог Ханты-Мансийского автономного округа- Югра Алимова Ирина Леонидовна - доктор медицинских наук, заведующая кафедрой госпитальной педиатрии с курсом неонатологии факультета ДПО ФГБОУ ВО "Смоленский государственный медицинский университет" Минздрава России, главный внештатный специалист детский эндокринолог Смоленской области Самсонова Любовь Николаевна - доктор медицинских наук, заведующая кафедрой детской эндокринологии ФГБОУ ДПО "Российская медицинская академия непрерывного профессионального образования" Минздрава России Болотова Нина Викторовна - доктор медицинских наук, заведующая кафедрой пропедевтики детских болезней, детской эндокринологии и диабетологии ФГБОУ ВО "Саратовский государственный медицинский университет им. В.И. Разумовского" Минздрава России Башнина Елена Борисовна - доктор медицинских наук, профессор кафедры эндокринологии имени академика В.Г. Баранова ФГОУВО «Северо-Западный государственный медицинский университет имени И.И. Мечникова», главный внештатный специалист детский эндокринолог Северо-Западного ФО Галкина Галина Александровна - доктор медицинских наук, заведующая детским эндокринным отделением НИИ акушерства и педиатрии ФГБОУ ВО "Ростовский государственный медицинский университет" Минздрава России, главный внештатный специалист детский эндокринолог Ростовской области, главный внештатный специалист детский эндокринолог Южного ФО Сибилева Елена Николаевна – доктор медицинских наук, профессор кафедры педиатрии ФГБОУ ВПО «Северный государственный медицинский университет» Минздрава России, главный внештатный специалист детский эндокринолог Архангельской области Приложение А2. Методология разработки клинических рекомендаций Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных. Описание методов, использованных для использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являлись публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска - 15 лет. Методы, использованные для оценки качества и силы доказательств: консенсус экспертов; оценка значимости в соответствии с рейтинговой схемой. Методы, использованные для анализа доказательств: обзоры опубликованных клинических исследований и систематических обзоров. Целевая аудитория данных клинических рекомендаций: Врачи – детские эндокринологи; Врачи – педиатры; Врачи общей практики Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций. Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации. Приложение А3. Связанные документы 1. Приказ Минздрава России от 09.11.2012 N 725н "Об утверждении стандарта первичной медико-санитарной помощи детям при преждевременном половом созревании, в том числе вторичного генеза" (Зарегистрировано в Минюсте России 13.02.2013 N 27056) 2. Приказ Минздрава России от 24.12.2012 N 1561н Об утверждении стандарта специализированной медицинской помощи детям при преждевременном половом созревании (Зарегистрировано в Минюсте России 05.03.2013 N 27477) Приложение Б. Алгоритмы ведения пациента Б1. Алгоритм диагностики ППР у девочек с преждевременным увеличением молочных желез        Соответствуют возрасту или ускорены незначительно: рост <2SD, к.в. опережает паспортный менее, чем на 2 года Ускорены: рост >2SD, к.в. опережает паспортный на 2 и более лет                 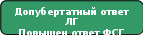             Б2. Алгоритм диагностики ППР у девочек с преждевременным увеличением молочных желез и менструалоподобными выделениями   1 Рост, костный возраст 1 Рост, костный возраст                        Б3. Алгоритм диагностики ППР у девочек с преждевременным изолированным адренархе                                                 Б4. Алгоритм диагностики ППР у мальчиков 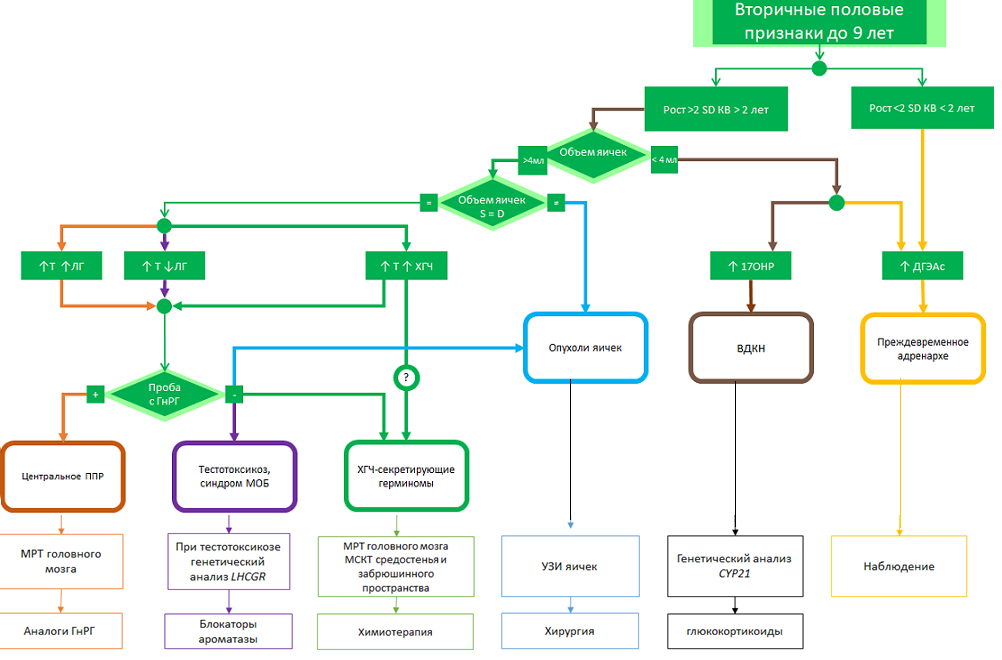 Приложение В. Информация для пациентов Что такое преждевременное половое развитие? Преждевременное половое развитие (ППР) – это заболевание, при котором вторичные половые признаки появляются раньше срока. Половое развитие считается преждевременным, если оно возникает: у девочек до 8-ми лет, у мальчиков до 9-ти лет. Что должно насторожить родителей в состоянии здоровья ребенка? В первую очередь родителям следует обращать внимание на темпы роста и развития ребенка, а также его поведение. В случае опережения темпов роста выше нормативных значений, увеличения молочных желез, появления менструаций, полового (лобкового и/или подмышечного) оволосения (у девочек – до 8 лет, у мальчиков – до 9 лет), увеличения яичек, полового члена, изменения тембра голоса, требуется незамедлительно обратиться к эндокринологу. Что нужно знать о половом развитии? Система, регулирующая половое развития человека, включает в себя: гипоталамус – структура головного мозга, выделяющей гонадотропин-рилизинг-гормон (Гн-Рг). гипофиз – главная железа-координатор. Под действием Гн-РГ гипофиз выделяет тропные гормоны: Лютеинизирующий (ЛГ) и Фолликулостимулирующий (ФСГ) гормоны. Яичники и Яички (гонад) – половые железы женского и мужского организмов. Под действием ЛГ и ФСГ гипофиза они выделяют мужские и женские гормоны (тестостерон и эстрогены, соответственно). Эстрогены и тестостерон выделяются гонадами и непосредственно влияют на ткани и органы организма, отвечают за внешние и внутренние изменения тела. Кроме этого, под действием половых гормонов ускоряются темы роста, и одновременно с этим происходит закрытие ростовых костных пластин – так называемых «зон роста». В норме, в возрасте 9-10 лет, гипоталамус начинает импульсно выделять Гн-РГ, активируя гипофиз, который стимулирует половые железы для выделения половых гормонов. Под действием половых гормонов у ребенка происходит ускорение темпов роста («ростовой скачок»), появляются вторичные половые признаки. Каковы причины и механизмы развития ППР? Существует несколько механизмов развития ППР. Те формы ППР, при которых гипоталамус начинает раньше срока импульсно выделять ЛГ-РГ, называются Центральными, или Гонадотропин-зависимыми. Другим механизмом развития ППР является продукция половых гормонов самими гонадами (яичек или яичников) или опухолями гонад или надпочечниками без влияния гипоталамуса и гипофиза. Такие формы называются Периферическими или Гонадотропин-независимыми. Центральное (гонадотропин-зависимое) ППР. Причинами такой активации могут служить различные органические поражения центральной нервной системы (ЦНС): гидроцефалия, последствия родовой травмы, нейроинфекции, арахноидальные кисты и др., а также различные опухоли головного мозга (глиомы, астроцитомы). Достаточно частой причиной этого заболевания служит так называемая гипоталамическая гамартома – образование ЦНС, которое является доброкачественным, и содержит нейросекреторные гранулы, выделяющие Гн-РГ. В том случае, если ППР носит гонадотропин-зависимый характер, а патологии со стороны ЦНС не выявляют, такой вариант называется идиопатическим. Центральная форма ППР чаще встречается у девочек и реже у мальчиков. При этом в 45-75% детей с церебральными формами ППР выявляются опухоли или доброкачественные объемные образования центральной нервной системы. Стоит заметить, что патология со стороны ЦНС чаще выявляется у мальчиков (от 46 до 90%), а у девочек более распространена идиопатическая форма ППР, при которой не выявляется никаких органических изменений со стороны ЦНС. Периферическое (гонадотропин-независимое) ППР. Данная форма ППР обусловлена повышенной секрецией половых гормонов непосредственно половыми железами яичниками, яичками, надпочечниками, гормонально-активными опухолями вне зависимости от секреции гонадотропинов. При этом половое развитие может протекать как по изосексуальному типу, когда вторичные половые признаки соответствуют полу ребенка, так и по гетеросексуальному типу, когда проявление полового созревания не соответствует полу (у мальчиков могут увеличиваться молочные железы, у девочек-увеличивается клитор, грубеет голос, прогрессирует оволосение). Причинами повышенной секреции половых гормонов могут быть объемные образования гонад, различные синдромы (МакКьюна-Олбрайта-Брайцева, тестотоксикоз), при которых половые железы спонтанно, без действия ЛГ и ФСГ начинают продуцировать половые стероиды; нарушения синтеза гормонов надпочечниками (врожденная дисфункция коры надпочечников). Периферические формы ППР встречаются значительно реже центральных. Кроме того, следует выделять неполные формы ППР, при которых в клинической картине присутствует только один признак полового созревания. Изолированное преждевременное телархе является наиболее часто встречаемым доброкачественным вариантом ППР у девочек. Для данной формы характерно только увеличение молочных желез. В большинстве случаев это состояние наблюдается у девочек до 3 лет жизни: до 1% всех девочек этого возраста имеют увеличение молочных желез. Причиной развития преждевременного телархе считают временное повышение ФСГ, обусловленное незрелостью гипоталамо-гипофизарно-гонадной системы. Временная активация секреции ФСГ может приводить к кратковременной стимуляции яичников. При этом темпы роста и костного созревания у девочек не отличаются от нормативов. Это состояние не требует специального лечения, однако в ряде случаев (0,1%), изолированное телархе переходит в полную форму ППР, поэтому дети с этой формой ППР нуждаются в динамическом наблюдении эндокринолога. Изолированное преждевременное адренархе. Преждевременное адренархе характеризуется ранним изолированным появлением полового оволосения. Это состояние чаще наблюдается у девочек в возрастной период с 6 до 8 лет. Изолированное адренархе является следствием ускоренной секреции половых гормонов надпочечников и может служить проявлением различных заболеваний надпочечников (неклассическая форма врожденной дисфункции коры надпочечников, гормонально-активные опухоли надпочечников). Поэтому все дети с преждевременным адренархе нуждаются в тщательном обследовании. Изолированное преждевременное адренархе ставится в том случае, если по результатам обследования не выявлено никаких других патологических причин для появления полового оволосения. Каковы последствия преждевременного полового развития и зачем нужно его лечить? Для ребенка и семьи ППР сопряжено с тяжелой психоэмоциональной травмой. Так, при преждевременной активации полового развития в детском возрасте, происходит выраженное ускорение темпов роста. Такие дети могут быть значительно выше своих сверстников, однако, под действием половых гормонов «зоны роста» в костях очень скоро закрываются, что впоследствии приводит к низкорослости. Кроме того, ППР может являться одним из симптомов ряда новообразований головного мозга, врожденных синдромов, патологии надпочечников, яичек или яичников. Будет ли мой ребенок нормально расти и достигнет ли он удовлетворительного конечного роста? Своевременное обращение к эндокринологу, уточнение формы ППР и вовремя начатое лечение, в большинстве случаев позволяют предотвратить прогрессирование развития половых признаков и достичь социально-приемлемого роста ребенка. Важно иметь ввиду, что при формах ППР, требующих динамического наблюдения, необходим регулярный контроль темпов развития ребенка, чтобы в случае прогрессирования заболевания вовремя принять меры. Каковы методы лечения ППР? ППР является гетерогенной группой заболеваний, поэтому точность постановки диагноза определяет тактику ведения пациента и позволяет дать прогноз его дальнейшего состояния. При диагностике центральных форм, применяются препараты-аналоги Гн-Рг, способствующие блокировке циркадного ритма собственного Гн-Рг. Терапия преследует две основные цели: Подавление развития вторичных половых признаков, вызывающих эмоциональные и психологические проблемы у ребенка и его семьи. Снижение темпов костного созревания, позволяющие улучшить ростовой прогноз. Кроме этого, в случае выявления патологических образований головного мозга, вопрос о тактике ведения решается совместно с нейрохирургами. Решение об отмене терапии всегда принимается индивидуально, в зависимости от возраста, ростовых показателей и психологического состояния. Терапия периферических форм является более сложной, может включать несколько групп препаратов, в зависимости от формы и течения заболевания. Приложение Г. Стадии полового развития по шкале Tanner. Г1. Стадии развития молочных желез и полового оволосения у девочек по Tanner 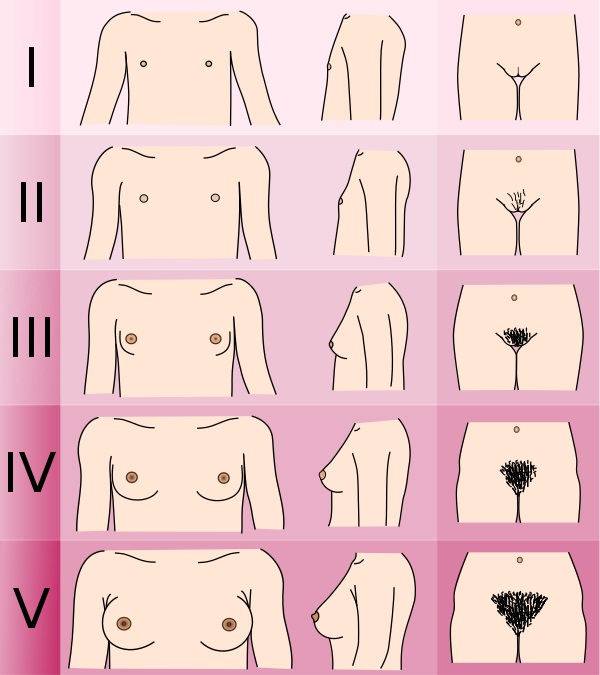 Рисунок 1. Стадии развития молочных желез и полового оволосения у девочек по Tanner. Молочные железы: 1 стадия: молочные железы препубертатные, Препубертатный железистая ткань отсутствует, диаметр ареолы < 2 см, ареолы бледно окрашены. 2 стадия: молочные железы и ареолы выступают в виде конуса без выделения их контуров, появляется пигментация ареолы. 3 стадия - Ареола интенсивно окрашена, выступает в виде второго конуса над тканью молочной железы. 4 стадия - выступание ареолы и соска над грудной железой; ареола интенсивно окрашена, выступает в виде второго конуса над тканью молочной железы 5 - взрослые контуры грудной железы с выступанием только соска; контур между тканью молочной железы и ареолой сглажен. Половое оволосение: 1 стадия - оволосение отсутствует. 2 стадия - рост редких пигментированных волос на половых губах. 3 стадия - волосы становятся темнее и гуще, располагаются на лонном сочленении. 4 стадия- Густые, взрослого типа волосы, не распространяющиеся на медиальную поверхность бёдер.. 5 - Волосы взрослого типа, распространяющиеся в форме классического треугольника. |
