Тема №8 Эпидемиология. Тема № 8. Противоэпидемические мероприятия в очагах особо опасных инфекций (чума, холера) и в условиях чрезвычайных ситуаций
 Скачать 252.76 Kb. Скачать 252.76 Kb.
|
|
В отношении контактировавших с больным и вибриононосителем. Чума. Дератизация в природных и антропургических очагах чумы: предупредительная и истребительная. Мероприятия в отношении лиц, находящихся в условиях риска заражения. Лица, контактировавшие с больным чумой подлежат изоляции. Составить списки лиц, контактировавших с больным чумой, по форме: 199 фамилия, имя, отчество; год рождения; место жительства (постоянное, в данной местности, телефон); место работы (название предприятия, учреждения, адрес, телефон); путь следования (вид транспорта); контакт с больным (где, когда, степень и продолжительность контакта); наличие прививок (в зависимости от подозреваемого заболевания), когда проводились (со слов); дата и час составления списка; подпись лица, составившего список (фамилия, имя, отчество, занимаемая должность). Медицинский персонал, находившийся вместе с больным чумой, а также другие лица, контактировавшие с таким больным, подлежат изоляции на срок, равный инкубационному периоду (6 дней). Медицинское наблюдение осуществлять в течение 6 дней с целью своевременного выявления заболевших среди контактных Холера. - Учет. На контактировавших с больным и вибриононосителем в течение последних 5 дней составляют списки с указанием их адреса, места работы, учебы, времени и характера контакта - Мероприятия. Контактировавших с больными холерой (вибриононосителем), а также страдающих дисфункцией кишечника изолируют. Показания к изоляции определяет эпидемиолог c учетом обследования очага. Контактировавших выписывают после 5 дней медицинского наблюдения, курса экстренной профилактики антибиотиками и 3-кратного отрицательного бактериологического исследования. За контактировавшими, не помещеными в изолятор, и при выделении от больных холерой и вибриононосителейатоксигенных штаммов холерных вибрионов O1 и O139 серогрупп медицинское наблюдение проводят по месту жительства, работы (учебы) в течение 5 сут. - Экстренная и специфическая профилактика. Проводится только в очагах холеры, обусловленной токсигенными холерными вибрионами серогрупп O1 и O139. Выбор препарата для применения внутрь проводят в очагах с учетом антибиотикограммы выделенных штаммов по схеме: ципрофлоксацин - суточная доза 1,0 г в 2 приема х 4 сут; офлоксацин - суточная доза 0,2 г в 2 приема х 4 сут; перфлоксацин - суточная доза 0,4 г в 2 приема х 4 сут; норфлоксацин - суточная доза 0,4 г в 2 приема х 4 сут; доксициклин (резервный препарат) - 0,2 г в первый день, затем по 0,1 г х 4 сут. По эпидемическим показаниям специфическую профилактику проводят холерной вакциной и холерогеном-анатоксином - Лабораторное исследование. Контактировавшие с больной холерой (вибриононосителем) независимо от того, изолированы они или оставлены на дому, подлежат 3-кратномуисследованию на вибриононосительство до начала антибактериальной терапии. Направленные на механизм передачи. Чума. Мероприятия, направленные на разрыв механизма заражения. В помещении, где выявлен больной чумой, закрывают двери и окна, отключают вентиляцию или кондиционер, прекращают слив жидкостей в канализацию без предварительного обеззараживания, проводят текущую дезинфекцию (обеззараживание выделений больного, смывных вод после мытья рук, предметов ухода за больным и т.д.). Ограничительные мероприятия. Временно запрещают вход в медицинское учреждение и выход из него. Закрывают двери всего учреждения или того отделения (этажа), в котором выявлен больной, при условии полной его изоляции от других помещений. На входных дверях учреждения необходимо вывесить объявление о временном его закрытии. Прекращают сообщение между этажами. Выставляют посты у палаты, где находится больной, у входных дверей больницы (отделения) и на этажах. Запрещают хождение больных внутри отделения, где выявлен больной, и выход из него. Временно прекращают прием (выписку больных, выдачу трупов, посещение больных родственниками и другими лицами), запрещают вынос вещей из палаты, передачу историй болезни до проведения заключительной дезинфекции. Прием больных по жизненным показаниям проводят в изолированных от общего потока больных помещениях, имеющих отдельный вход. Дезинфекционные мероприятия. Дератизация, дезинсекция. Мероприятия бригады дезинфекции. По прибытии на место проведения дезинфекции члены бригады надевают защитную одежду. Заключительную дезинфекцию в очаге проводят немедленно после эвакуации больного (трупа). При подозрении на чуму, в случае необходимости, одновременно проводят дезинсекцию и дератизацию. Для проведения обеззараживания в очаг входят два члена бригады, один дезинфектор остается вне очага. В обязанность последнего входит прием вещей из очага для камерной дезинфекции, приготовление дезинфицирующих растворов, подноснеобходимой аппаратуры. Перед проведением дезинфекции необходимо закрыть окна и двери в помещениях, подлежащих обработке. Проведение заключительной дезинфекции начинают от входной двери здания, последовательно обрабатывая все помещения, включая комнату, где находился больной. В каждом помещении с порога, не входя в комнату, обильно орошают дезинфицирующим раствором пол и воздух. (За членами эпидбригад, эвако- и дезбригад устанавливается медицинское наблюдение на срок, равный инкубационному периоду. Наблюдение проводят по месту работы или жительства.) Холера. Бактериологическое исследование воды. Исследованию подлежит вода поверхностных водоемов в местах сброса хозяйственно-бытовых сточных вод, в зонах санитарной охраны водных объектов для питьевого и хозяйственного водоснабжения, в местах рекреационного водопользования и других стационарных точках отбора проб, а также в точках, определяемых по эпидемическим показаниям. Воду для централизованного и нецентрализованного питьевого водоснабжения, хозяйственно-бытовые сточные воды, сточные воды инфекционных стационаров, учреждений спецрежима, аэропортов, железнодорожных вокзалов, морских и речных портов и других объектов исследуют с учетом эпидемиологической обстановки и результатов санитарно-эпидемиологического надзора. При выделении вибрионов серогрупп O1 и O139 из окружающей среды До установления токсигенности: - ограничение пользованием водными объектами; - увеличение точек отбора проб воды; - установление источников контаминации; - 3-кратное обследование больных ОКИ. При выделении атоксигенных вибрионов: - полный или частичный перечень мероприятий, как при выделении токсигенных штаммов. Мероприятия в зависимости от токсигенности штаммов, выделенных от людей. При выделении токсигенных штаммов серогрупп O1 и O139: - госпитализация больных; - эпидемиологическое обследование очагов; - активное выявление, госпитализация, трехкратное обследование больных с диареей и рвотой; - вскрытие умерших от острых кишечных инфекций и бактериологический анализ секционного материала; - заключительная дезинфекция в очаге; - профилактическая дезинфекция по эпидпоказаниям; - текущая дезинфекция в окружении больных и носителей; - обследование контингентов, предусмотренных эпиднадзором. При выделении атоксигенных штаммов серогрупп O1 и O139: - эпидобследование очагов; - заключительная дезинфекция после госпитализации больного, носителя или контак- тировавших с больным или носителем Организационные мероприятия, выявление больных и носителей в очаге. Объявление очага при регистрации первого больного или вибриононосителя при выделении токсигенных вибрионов серогрупп O1 или O139. Активно выявляют больных ОКИ на всех этапах оказания медицинской помощи, в организованных коллективах, на каждом предприятии и учреждении, на неблагоустроенных территориях с высоким уровнем заболеваемости, наиболее эпидемически опасных участках путем подворных обходов. Для подворных обходов привлекают санитарный актив, учащихся высших и средних медицинских учебных заведений. В организованных коллективах, учреждениях и на предприятиях наблюдение и ежедневный (утром и вечером) опрос проводят штатные медицинские работники, а при их отсутствии - медицинские работники территориальных организаций здравоохранения и санитарный актив. О каждом выявленном больном сообщают на станцию скорой медицинской помощи и направляют экстренное извещение во ФБУЗ «Центр гигиены и эпидемиологии». Сведения о результатах выявления больных ежедневно предоставляют в территориальную поликлинику и в медицинский штаб, в группу учета и информации Лабораторное исследование людей. Обязательному трехкратному исследованию на вибриононосительство в очаге холеры подлежат до начала антибактериальной терапии: - работники предприятий общественного питания, пищевой промышленности, торговли продовольственными товарами и других эпидемически значимых объектов; - все больные ОКИ. Однократному бактериологическому исследованию подлежат: - лица без определенных занятий, ведущие беспорядочный образ жизни, при поступлении в приемники-распределители и другие учреждения спецрежима; - поступающие в провизорный госпиталь больные ОКИ; - госпитализированные в психиатрические и наркологические больницы, отделения, наркологические диспансеры, лечебно-трудовые профилактории, дома для престарелых и инвалидов; - обслуживающий персонал водопроводных и канализационных сооружений и сетей. Очаговая дезинфекция. Проводят в очаге, по месту выявления больного, вибриононосителя после их госпитализации, изоляции контактировавших, удаления трупа Заключительная дезинфекция. Обязательная камерная обработка вещей. Очаг считается локализованным через 10 дней после госпитализации последнего больного холерой (вибриононосителя), а ликвидированным - после выписки последнего больного (вибриононосителя) и проведения заключительной дезинфекции в стационаре. Профилактика. Чума. Меры и средства экстренной личной профилактики. Экстренная местная личная профилактика чумы. При контакте с больным открытые части тела обрабатывают дезраствором (1% раствором хлорамина) или 70° этиловым спиртом. Рот и горло прополаскивают 70° этиловым спиртом, в нос закапывают 1% раствор протаргола. В глаза и нос закапывают раствор одного из антибиотиков. Схема местной экстренной профилактики чумы 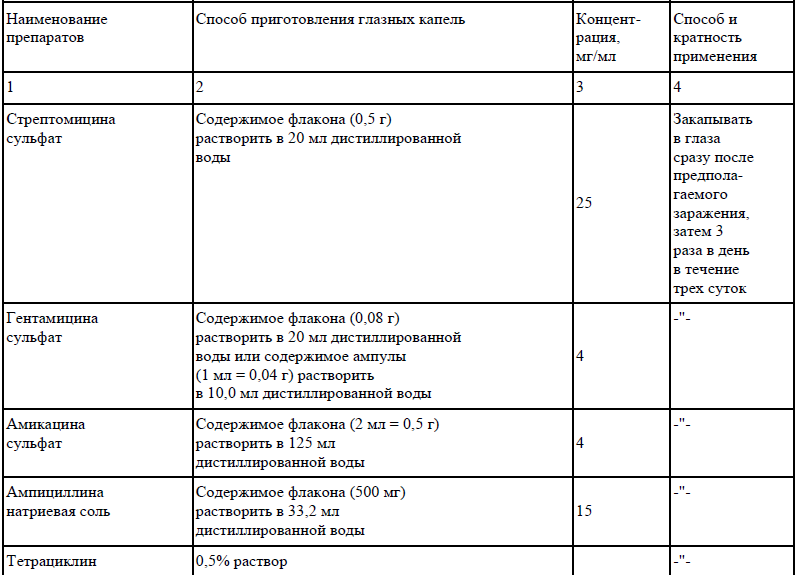  Экстренная антибиотикопрофилактика чумы 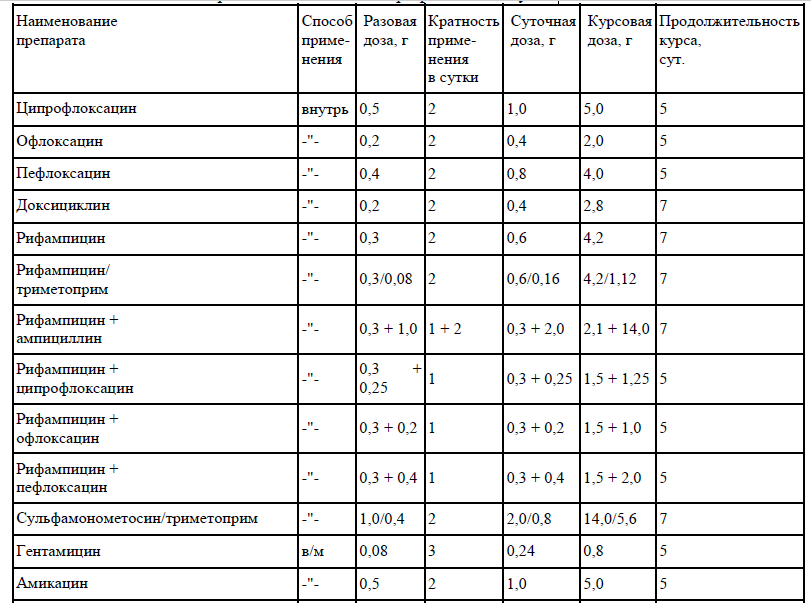 Холера. Профилактическая дезинфекция. Проводят перед развертыванием холерного (провизорного) госпиталя и изолятора в помещениях и на их территории; в населенных пунктах или части их (хлорирование воды в колодцах, борьба с мухами в помещениях и т.д.) Санитарно-противоэпидемические мероприятия. Профилактическая группа медицинского штаба обеспечивает соблюдение санитарно-эпидемиологических требований: - к водным объектам, питьевой воде и питьевому водоснабжению, организации питания, пищевым продуктам, содержанию территорий городских и сельских поселений; - к функционированию железнодорожных вокзалов, пассажирских поездов, стоянок туристических поездов, аэровокзалов, речных, морских и автодорожных вокзалов, а также объектов общественного питания на транспорте. Проводят работу по гигиеническому воспитанию и обучению населения мерам профилактики холеры и других ОКИ. Карантинно-обсервационные (ограничительные) мероприятия. Карантин вводят по решению чрезвычайной противоэпидемической комиссии. В карантинные меры входят ограничение въезда в очаг, запрет транзита междугороднего транспорта, обязательная 5-дневная изоляция контактировавших с больными, вибриононосителями, выезжающих за пределы очага и однократное обследование их на носительство. Ограничительные меры: - запрещение пользования открытыми водоемами в местах выделения из них холерных вибрионов и сброса; - запрещение выезда из организованных коллективов (санитарно-курортные учреждения, туристские базы и т.д.) при выявлении в них больных холерой (носителей); - ограничение размещения в населенных пунктах, особенно курортной зоны, неорганизованно отдыхающих при отсутствии надлежащих санитарно-гигиенических условий; - ограничение массовых сборов населения при различных обрядах. Вакцинация. Чума. Вакцинация и ревакцинация В очаге - проводится обсервация с одновременной вакцинацией жителей и госпитализацией всех лихорадящих больных. Характеристика вакцины: Вакцина чумная живая, лиофилизат для приготовления суспензии для инъекций, накожного скарификационного нанесения и ингаляций представляет собой лиофилизированную живую культуру вакцинного штамма чумного микроба Yersinia pestis ЕV линии НИИЭГ, стабилизаторы: сахароза, желатин, тиомочевина. В зависимости от концентрации и процента живых микробных клеток (м. к.) в ампуле содержится от 80 до 430 подкожных доз для взрослых в объеме 2 мл и от 20 до 50 подкожных доз в объеме 1 мл. Одна доза препарата для подкожного введения взрослым содержит от 2,4х10 8 до 3,6х10 8 живых м. к. в 0,5 мл, для внутрикожного - от 2,4х10 8 до 3,6х10 8 живых м. к. в 0,1 мл, для накожного - от 2,4х10 9 до 3,6х10 9 живых м. к. в 0,15 мл растворителя, для ингаляционного - от 2,0х10 6 до 8,0х10 6 живых м. к. Вакцина вызывает развитие иммунитета к чуме длительностью до одного года. Вакцинацию проводят однократно подкожным, накожным, внутрикожным или ингаляционным способами. Профилактика чумы на энзоотичной территории. Профилактика чумы на энзоотичной территории в следующих группах: 1) лиц, работающих с живыми культурами возбудителя чумы, с заражёнными лабораторными животными или производящих исследования материалов, заражённых или подозрительных на зараженность возбудителем чумы; 2) ветеринарных работников, лиц, производящих убой верблюдов, транспортировку, переработку и реализацию их сырья; 3) лиц, выполняющих на энзоотичной по чуме территории заготовительные, промысловые, геологические, экспедиционные, пастбищно-мелиоративные, изыскательные работы 4) лиц, проживающих на энзоотичной по чуме территории хозяйственного животноводства. Прививкам подлежат дети с 2 лет и взрослые, проживающие на энзоотичных по чуме территориях, а также лица, работающие с живыми культурами возбудителя чумы. Холера. По эпидемическим показаниям специфическую профилактику проводят холерной вакциной и холерогеном-анатоксином. 5. Материал для самоподготовки. 5. 2. Вопросы для самоконтроля 1. Почему чума и холера относятся к группе особо опасных инфекций; 2. Кто является источником возбудителей холеры и их эпидемическое значение; 3. Механизмы и факторы передачи чумы и холеры. Ведущие факторы передачи чумы и холеры; 4. Какими документами регламентируется санитарная охрана территории страны от занесения и распространения холеры и чумы; 5. Какой материал от больного надо исследовать для выявления возбудителей холеры; методы лабораторных исследований особо опасных инфекций: чумы и холеры; 6. Правила выписки из стационара и необходимость диспансерного наблюдения; противоэпидемические мероприятия в очаге холеры. 5.2.2. Тесты для самоконтроля 1. Разрабатывает и утверждает оперативный план локализации и ликвидации очага холеры: Санитарно-эпидемиологическая служба; Органы исполнительной власти; Органы местного самоуправления; Чрезвычайная противоэпидемическая комиссия; Все верно. 2. Укажите, к каким инфекциям по клинико-эпидемиологическим признакам относится чума? Особо-опасным; Природно-очаговым; карантинным; Конвенционным; Все верно 3. Медицинский работник при обнаружении больного холерой в стационаре должен: Информировать руководство стационара; Обеспечить проведение дезинфекции; Оказать неотложную помощь больному; Установить круг лиц, которые общались с больным; Все верно. 4. Разрабатывает и утверждает оперативный план локализации и ликвидации очага чумы: Санитарно-эпидемиологическая служба; Органы исполнительной власти; Чрезвычайная противоэпидемическая служба; Все верно. 5. Сколько биоваров имеет возбудитель холеры? Один; Два; Три; Четыре; Семь. 6. Возбудителем чумы является: Энтеробактер; Нейссерии; Спирохеты; Иерсинии; Рик-кетсии. 7. По структуре О-антигенов вибрионы делятся на: 10 серогрупп; 30 серогрупп; 98 серогрупп; 110 серогрупп; 139 серогрупп. 8. Основными источниками «дикой чумы» являются: Сурки; Суслики; Песчанки; Тарбаганы; Все верно. 9. Наиболее интенсивным источником инфекции при холере является: Вибрионосители; Больные с легким течением болезни; С среднетяжелым течением; Тяжелым течением; Все одинаково. |
