Лечение в терапии. методичка-МДК-02.01-Лечение-пациентов-терапевтического-профиля. Протокол от 2020 г. Утверждаю зам директора фгбпоу
 Скачать 2.18 Mb. Скачать 2.18 Mb.
|
|
Тема: Лечение острой ревматической лихорадки, приобретенных пороков сердца, эндокардитов. Цель занятия: сформировать у студентов знания по лечению острой ревматической лихорадки, приобретенных пороков сердца, эндокардитов для овладения профессиональными компетенциями в соответствии с Рабочей программой по ПМ 02.01 Лечебная деятельность МДК 02.01 Лечение пациентов терапевтического профиля. Задачи занятия: 1. Ознакомить студентов с методами лечения острой ревматической лихорадки, приобретенных пороков сердца, эндокардитов. 2. Закрепить полученные знания путем опроса и разбора типичных ошибок План занятия Приветствие Отметка присутствующих в журнале Контроль знаний (по пройденным темам). Изложение материала по теме занятия Контроль уровня освоения новых знаний – выборочный опрос, разбор типичных ошибок Оценка знаний студентов с занесением в журнал и сообщением студентам критериев оценивания Выводы, обобщения Домашнее задание Содержание лекции Лечение острой ревматической лихорадки Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение стрептококкового тонзиллита (ангины) или фарингита, или гломерулонефрита в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе (кардит), суставах (полиартрит), мозге (хорея) и коже (кольцевая эритема, ревматические узелки), развивающееся в связи с аутоиммунным ответом организма на антигены стрептококка и перекрестной реактивностью со схожими аутоантигенами поражаемых тканей человека. Хроническая ревматическая болезнь сердца – заболевание, характеризуемое поражением клапанов сердца в виде краевого фиброза клапанных створок воспалительного генеза или порока сердца (недостаточность и/или стеноз), сформировавшихся после перенесенной ОРЛ. Этиология: бета-гемолитический стрептококк группы А –БГСА (L-формы стрептококка, утратившие клеточную оболочку), наследственная предрасположенность. Цели лечения ОРЛ: Эрадикация БГСА Подавление активности воспалительного процесса Предупреждение формирования ревматического порока сердца (РПС) Компенсация застойной сердечной недостаточности у больных РПС Немедикаментозное лечение: Госпитализация в соматическое или ревматологическое отделение Постельный режим (первые 2-3 недели) – определяется индивидуально в зависимости от общего состояния больного и выраженности недостаточности кровообращения Диета, богатая витаминами и белком ( из расчета 2г на 1 кг веса больного), с ограничением соли и углеводов, достаточное количество свежих овощей и фруктов. Консультация ЛОР, стоматолога, гинеколога и др. для выявления и санации очагов хронической инфекции Медикаментозное лечение Этиотропная терапия Направлена на эрадикацию БГСА - бензилпенициллин 500 тыс – 1 млн ЕД 4 раза в сутки в/м 10 дней с последующим переходом на дюрантные формы (экстенциллин и ретарпен, бициллины). - бензатина бензилпенициллин 2,4 млн ЕД в/м однократно При непереносимости пенициллинов – макролиды или линкозамины. Патогенетическая терапия - ГК – при ОРЛ с выраженным кардитом или полисерозитами : преднизолон 20 мг/сут утром после еды до достижения терапевтического эффекта с последующим снижением дозы (на 2,5 мг каждые 5-7 дней) до полной отмены с последующим назначением НПВС - НПВС – при слабо выраженном вульвите, ревматическом артрите, минимальной активности процесса, повторной ОРЛ на фоне хронической ревматической болезни сердца: диклофенак 75-150 мг/сут после еды курсот до 2 мес. (иногда 3-5 месяцев). Симптоматическая терапия - коррекция электролитного баланса (ввиду особенностей действия ГК) – аспарагинат калия и магния 3-6 таблеток в сутки 1 месяц Инозин 0,6-1.2 г/сут в 3 приема Нандролон 1 мл в/м еженедельно №10. - при хорее: полный физический и психический покой, профилактика травматизма (обложить кровать подушками), нейролептики (хлорпромазин (аминазин)) 0,01 г/сут или транквилизаторы (диазепам 0,006 – 0,01 г/сут), при выраженных гиперкинезах – сочетание с противосудорожными (карбамазепин 0,6 г/сут). - при хронической сердечной недостаточности: диуретики (петлевые -фуросемид 40 мг, тиазидные – гипотиазид, калийсберегающие – спиронолактон (верошпирон) 150 мг 1-2 раза в сутки) + блокаторы кальциевых каналов(амлодипин 5-10 мг 1 раз в сутки) + бета-адреноблокаторы (карведилол 25 мг 2 раза в сутки, бисопролол до 10 мг 1 раз в сутки, метопролол 12,5 – 200 мг 1 раз в сутки) + сердечные гликозиды (дигоксин 0,125 мг 1-2 раза в сутки) ! ИАПФ в сочетании с НПВС малоэффективны! Хирургическое лечение: показано при ХСН при неэффективности консервативной терапии на фоне РПС. Профилактика ОРЛ Первичная профилактика Включает своевременную и адекватную антибактериальную терапию БГСА-инфекций верхних дыхательных путей и почек. (с.62). Показания к назначению бензатина бензилпенициллина при БГСА-тонзиллитах: Низкая исполнительность пациентов ОРЛ или ХРБС в анамнезе у ближайших родственников Вспышки БГСА-инфекции в организованных коллективах Невозможность приема внутрь ! Больным ОРЛ не рекомендовано назначение тетрациклинов, левомицетина, фторхинолонов, сульфаниламидов ввиду резистентности стрептококка к ним. Вторичная профилактика ОРЛ Назначается в стационаре. Направлена на предупреждение повторных атак и прогрессирования заболевания у лиц, перенесших ОРЛ. - бензатина бензилпенициллин (ретарпен, экстенциллин) 2,4 млн ЕД 1 раз в 3 недели. - бициллин 1 в такой же дозе 1 раз в 7 дней. Бициллин 5 в настоящее время не применяется. Длительность вторичной профилактики ОРЛ (ВОЗ, 2004): Без кардита – 5 лет после последней атаки или до 18- летнего возраста Излеченный кардит без порока сердца – 10 лет после последней атаки или до 25 летнего возраста Порок сердца – пожизненно Оперированный порок сердца – пожизненно. Профилактическое назначение антибиотиков при выполнении медицинских манипуляций, сопровождаемых бактериемией (тонзилэктомия, экстракция зуба, операции на простате, желчном пузыре и др.) пациентам с ХРБС - азитромицин внутрь 500 мг за 1 час до процедуры или -амоксициллин внутрь 2 г за 1 час до процедуры или -Клиндамицин внутрь или внутривенно 600 мг за 1 час до процедуры или Ампициллин в/в или в/м 2 г за 30 мин до процедуры Прогноз: определяется состоянием сердца (наличием и тяжестью порока, степенью ХСН). ЛЕЧЕНИЕ ПРИОБРЕТЕННЫХ ПОРОКОВ СЕРДЦА Порок сердца – стойкий дефект строения сердца, характеризуюмый анатомическими изменениями клапанного аппарата, крупных сосудов, ведущий к нарушению гемодинамики и функций сердца. Виды пороков сердца Врожденные – формируются в период внутриутробного развития плода и в большинстве случаев диагностируются в детском возрасте, часто сочетаются с другими пороками развития: -ДМЖП -Стеноз ЛА -ДМПП -Триада Фалло (стеноз ЛА+ДМПП+ гипертрофия ПЖ) -Коарктация аорты и др. Приобретенные – возникают вследствие какого-то заболевания (ОРЛ, атеросклероз, ИЭ и др.) - недостаточность клапана – нарушение целостности, сморщивание клапанов, что приводит к неполному их смыканию и регургитации крови - стеноз отверстия – сращение соседних створок, сужение отверстия, что приводит к недостаточному поступлению крови. Типы пороков Изолированные – поражение одного клапана или отверстия Комбинированные – поражение и клапана, и отверстия Сочетанные – поражение разных клапанов и отверстий (митрально-трикуспидальный и др.) Фазы течения пороков компенсация – несмотря на наличие дефектов, сердце справляется со своей работой за счет компенсаторных механизмов (гипертрофии мышцы и дилятации полости). Декомпенсация – сердце не справляется со своей работой и происходит застой крови в полостях, затем в кругах кровообращения (малом, затем в большом), что сопровождается симптомами сердечной недостаточности. МИТРАЛЬНЫЙ СТЕНОЗ – сужение левого АВ отверстия, затрудняющее ток крови из ЛП в ЛЖ. Легких МС – площадь митрального отверстия больше 1,5 см2, средний – 1-1,5 см2, тяжелый – менее 1 см2. 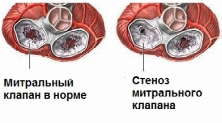 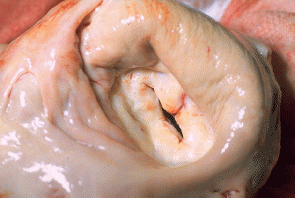 Внешний вид: выраженный цианоз, лицо Корвизара. Диастолическое дрожание («кошачье мурлыканье»), лучше над верхушкой в положении на левом боку при максимальном выдохе). Границы относительной сердечной тупости смещены вверх и вправо, сосудистый пучок расширен. Аускультативно ритм перепела, хлопающий 1 тон, акцент П тона над легочной артерией, диастолический шум над верхушкой, раздвоение П тона над верхушкой и во 2 межреберье слева. Пульс малый, часто мерцательная аритмия, дефицит пульса.САД снижено, ДАД повышено. 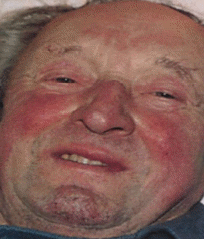 Показания к госпитализации: декомпенсация ХСН, тромбоэмболические осложнения, необходимость хирургического лечения. Цели лечения: улучшение прогноза и увеличение продолжительности жизни, коррекция симптоматики. Консервативная терапия: -ограничение физической нагрузки - профилактика ИЭ и ОРЛ -при ХСН ограничение соли, диуретики -при синусовой тахикардии – бетаадреноблокаторы, верапамил, дилтиазем - непрямые антикоагулянты – при риске тромбов или тромбе в ЛП (целевой уровень МНО международного нормализованного отношения – 2,0 – 3,0) -балонная вальвулотомия – при умеренных или выраженных проявлениях или легочной гипертензии. Хирургическое лечение Чрескожная баллонная митральная вальвулопластика Пластика и протезирование митрального клапана В послеоперационном периоде профилактика препаратами пенициллина продленного действия пожизненно 1 раз в месяц бензатина бензилпенициллин 2,4 млн ЕД в/м. Также пожизненно после протезирования митрального клапана пациенты получают непрямые антикоагулянты, по показаниям – противоаритмические препараты при фибрилляции предсердий. При биологическом протезировании антикоагулянты назначаются на 3 месяца с последующим переходом на аспирин. Прогноз – 10 летняя выживаемость при отсутствии или невыраженной ХСН – 80% При декомпенсированном пороке или неоперированном пороке 10-летняя выживаемость не более 15% При легочной гипертензии выживаемость не более 3 лет. МИТРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ. 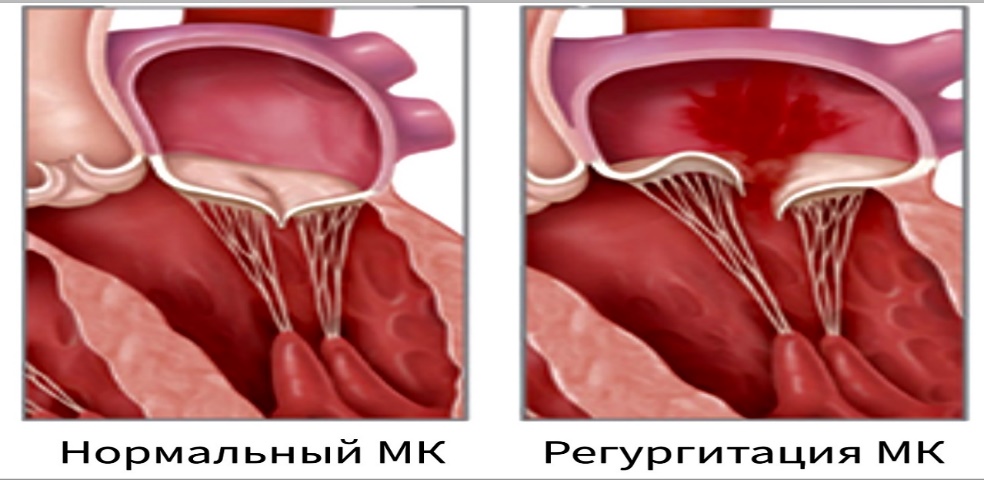 Митральная недостаточность – поражение митрального клапана, при котором возникает регургитация крови из ЛЖ в ЛП во время систолы. Внешний вид: без особенностей, при наличии СН - цианоз губ. Верхушечный толчок виден на глаз, усиленный, разлитой, смещен влево (в 5 и 6 межреберье), сердце расширено влево, аускультативно ослабление над верхушкой, систолический шум на всю систолу, проводится в подмышечную область, акцент П тона над легочным стволом. Пульс и АД без изменений. При развитии сердечной недостаточности – отеки, хрипы в легких, кашель, одышка, утомляемость, аритмия. Цели лечения: улучшение прогноза, уменьшение симптомов. Показания к госпитализации: прогрессирование ХСН, ухудшение состояния Консервативное лечение При бессимптомном течении- профилактика ИЭ, ОРЛ Ограничение физической нагрузки При наличии ХСН – ограничение соли, диуретики, нитраты, ИАПФ При фибрилляции предсердий – антиаритмическая терапия Хирургическое лечение Пластика Протезирование митрального клапана При тяжелой митральной регургитации пациенты с МН должны посещать врача каждые 6-12 месяцев, проводить профилактику ИЭ и ОРЛ. Прогноз серьезный. Пролапс митрального клапана - прогиб, смещение створок клапана в полость ЛП во время систолы. Цели лечения: улучшение качества жизни, Медикаментозное лечение - бета-адреноблокаторы -варфарин (при мерцательной аритмии у лиц старше 65 лет, АГ, ХСН) или аспирин Хирургическое лечение – пластика митрального клапана Частота осмотров врача при пролапсе митрального клапана с легкой регургитацией – 1 раз в 3-5 лет, с тяжелой 1 раз в 1 год. Прогноз относительно благоприятный, но есть риск смерти от сердечно-сосудистых осложнений. АОРТАЛЬНЫЙ СТЕНОЗ Аортальный стеноз – сужение устья аорты, препятствующее нормальному току крови из ЛЖ в аорту. Клинически и гемодинамически проявляются сужение на 70% и больше. Внешний вид: без особенностей. Верхушечный толчок виден на глаз, приподнимающийся, смещен влево, вниз. Систолическое дрожание над основанием сердца. Границы сердца смещены влево, вниз. Аускультативно ослабление 1 тона над верхушкой, П тона – над основанием сердца. Протодиастолический шум над аортой, который проводится влево вниз до верхушки. Пульс скорый, высокий, большой. Высокое САД, низкое ДАД, большое пульсовое давление. Цели лечения: профилактика внезапной сердечной смерти, улучшение качества жизни, уменьшение симптомов. Показания к госпитализации: жалобы, симптомы порока сердца, аритмии с нарушением гемодинамики, прогрессирующее увеличение сердца или снижение его сократительной функции даже без жалоб, оперативное лечение. Консервативная терапия: проводится неоперабельным больным для лечения ХСН, стенокардии, аритмии – ограничение физической нагрузки, лечение ХСН (бета-адреноблокаторы, диуретики, сердечные гликозиды, антикоагулянты) Хирургическое лечение: протезирование аортального клапана. Всем больным с аортальным стенозом показано ЭхоКГ ежегодно при тяжелом течении, раз в 1-2 года при среднетяжелом, и раз в 3-5 лет при легком течении. Прогноз: серьезный. При наличии ХСН половина больных не живут более 2 лет, при наличии обмороков – не более 3 лет, при стенокардии – не более 5 лет без хирургического лечения. АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Аортальная недостаточность – регургитация крови из аорты в ЛЖ через патологически измененный аортальный клапан. Внешний вид: бледная кожа, пульсация шейных артерий, энергичное сотрясение грудной клетки в области сердца («пульсирующий человек»), Симптом Мюсси, капиллярный пульс, тон Траубе, шум Дюрозье.  Верхушечный толчок смешен влево и вниз (6-7 межреберье), разлитой, усилен. Границы сердца смещены влево, вниз. Ослабление 1 тона над верхушкой, П тона над основанием сердца. Протодиастолический шум, проводится влево вниз до верхушки. Высокое САД, низкое ДАД, пульс скорый, высокий, большой. Цель лечения: улучшить качество жизни, прогноз, уменьшить симптомы Консервативное лечение: Профилактика ИЭ, ОРЛ ИАПФ Антагонисты кальция Петлевые диуретики Дигоксин Нитраты Хирургическое лечение: протезирование аортального клапана Тактика ведения: бессимптомные пациенты с легкой формой болезни находятся на диспансерном наблюдении и делают ЭхоКГ каждые 1-2 года При тяжелой регургитации, нормальной фракцией выброса, но с дилятацией ЛЖ – осмотр каждые 6 мес. Прогноз: 5-летняя выживаемость – 75% 10-летняя выживаемость – 50%. Прогноз ухудшается при появлении симптомов НЕДОСТАТОЧНОСТЬ ТРЕХСТВОРЧАТОГО КЛАПАНА Цианоз лица, кистей, стоп, переполненные, пульсирующие вены шеи (пульсация яремных вен синхронна с систолой «пляска каротид»), желтуха. Положительный венный пульс, пульсация печени. Границы сердца смещены влево, вниз. Аускультативно 1 тон чаще нормальный, П тон над аортой ослаблен, грубый систолический шум проводится на сонные артерии. Пульс малый, твердый, медленно нарастающий и снижающийся. САД снижено. Консервативное лечение: коррекция гипоксии, лечение ХСН Хирургическое лечение: пластика или протезирование трехстворчатого клапана. Прогноз: серьезный. ЛЕЧЕНИЕ ИНФЕКЦИОННОГО ЭНДОКАРДИТА Инфекционный эндокардит – воспалительное поражение клапанов сердца и пристеночного эндокарда, обусловленное прямым внедрением возбудителя и протекающее чаще всего по типу сепсиса, остро и подостро, с циркуляцией возбудителя в крови, тромбогеморрагическими и иммунными изменениями и осложнениями. Классификация: Клинико-морфологическая - первичный, возникающий на неизмененных клапанах сердца - вторичный, возникающий на фоне сопутствующей патологии клапанов Этиологическая -стрептококковый -стафилококковый -энтерококковый -вирусный и др. По течению заболевания - острый от 2 мес -подострый более 2 мес -хронический рецидивирующий (при ошибках в диагностике и лечении) Особые формы -больничный ИЭ (у протезированных клапанов, у лиц с ЭКС, у лиц на гемодиализе) -у наркоманов -у лиц пожилого и старческого возраста Показания к госпитализации: подозрение на ИЭ, выявление ИЭ. Лечится только стационарно! |
