желтуха. Протокол 8 от 27 августа 2009 г. Механическая желтуха. Постхолецистэктомический синдром
 Скачать 1.61 Mb. Скачать 1.61 Mb.
|
|
3. Дисхолия – это синдром, при котором желчь приобретает литогенные свойства. ОСЛОЖНЕНИЯ МЕХАНИЧЕСКОЙ ЖЕЛТУХИ Структурные нарушения в печени и холемия ведут к образованию в организме токсических веществ и накоплению аммиака, фенолов, ацетона, ацетальдегида, индола, скатола и др. Нарушается антитоксическая функция печени и токсические вещества проявляют свое вредное воздействие на все органы и системы, что выражается в синдроме эндотоксемии. Развивается микрососудистый тромбоз в почках с констрикцией их резистивных сосудов и нарастанием функциональных нарушений. В крови нарастает уровень мочевины и креатинина, усиливаются нарушения антитоксической функции печени и энтерогепатической циркуляции желчи. Гепатоциты истощаются и дегенерируют. Функция нефрона падает, и все это ведет к развитию печеночно-почечного синдрома у больных с механической желтухой. Токсические вещества проникают через гематоэнцефалический барьер, что проявляется печеночной энцефалопатией. Прямые токсические воздействия на нервные волокна ведут к нарушениям нервно-мышечной проводимости, что вызывает брадикардию. Развивается тромбогеморрагические изменения в связи с внутрисосудистой коагуляцией — синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром). Желчные кислоты, как поверхностно активные вещества, изменяют легочной сурфактант (субмикроскопическая выстилка альвеол), что нарушает проницаемость альвеол. Все это ведет к нарушению транспорта кислорода, нарастанию гипоксии. Длительное пребывание в состоянии желтухи приводит к таким изменениям в органах и системах, что восстановление нормального оттока желчи оперативным путем может не прервать порочный круг и прогрессирование печеночо-почечной недостаточности, что является самой частой причиной летальных исходов у такой категории больных. ДИАГНОСТИКА МЕХАНИЧЕСКОЙ ЖЕЛТУХИ Диагностика механической желтухи включает 2 основополагающих момента: подтверждение обтурационного характера желтухи и определение конкретной причины нарушения проходимости желчевыводящих путей. Диагностика механической желтухи основана на данных анамнеза, клинической картины и инструментальных методов обследования. УЛЬТРАЗВУКОВЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ А. Классическое трансабдоминальное УЗИ. УЗИ играет роль скрининг-метода (отсеивающего фактора) в дифференциальной диагностике печеночной и подпеченочной желтух и должно выполняться первым из инструментальных методов исследования. При указании на диффузное поражение печени и неизмененных желчных протоках наиболее вероятна печеночная желтуха, причины которой могут быть определены с помощью биопсии печени. Важнейшие достоинства метода: • Скрининговый характер, неинвазивность, отсутствие осложнений; • Возможность использования при любой степени тяжести состояния пациента и во время беременности; • Одновременная оценка состояния желчных протоков и других анатомических структур (печени, поджелудочной железы, забрюшинного пространства); • Возможность ультразвукового наведения при пункционных методах декомпрессии и биопсии; • Объективный выбор метода декомпрессии желчевыводящих путей. Ультразвуковыми критериями обтурационного характера желтухи являются: • Увеличение диаметра холедоха более 8 мм, а внутрипеченочных протоков более 4 мм; • Утолщение стенки холедоха и взвесь в его просвете (холангит); • Увеличение и деформация желчного пузыря, неоднородное содержимое, мелкие конкременты, визуализация камня в протоке; • Визуализации патологии головки поджелудочной железы; • Визуализация патологии БДС – сложно. Традиционное УЗИ позволяет выявить причину механической желтухи не более чем в 75% случаев. 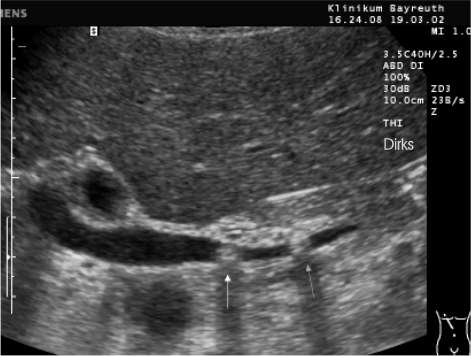 Рисунок 1 – Классическое УЗИ (расширение холедоха и визуализация двух конкрементов в его дистальной части) Б. Эндосонография В настоящее время разработана эндоскопическая ультрасонография, один из наиболее информативных эндоскопических методов в исследовании панкреатобилиарной зоны. Это исследование является наиболее точным методом для визуализации дистальных желчных протоков и головки поджелудочной железы. Однако необходимо специальное оборудование, исследование занимает много времени. Возможности эндосонографии при механической желтухе: • Точно диагностировать холедохолитиаз у больных с отрицательными данными традиционного УЗИ (желчные протоки не расширены, камней в просвете нет), а также обоснованно отвергать предположение о наличии камней в желчных протоках. Это позволяет либо избежать ненужных, дорогостоящих ЭРХПГ, либо, наоборот, обоснованно выполнять малоинвазивные эндоскопические вмешательства на желчных протоках при эндосонографически диагностированных заболеваниях. • Точно диагностировать такие патологические изменения поджелудочной железы при хроническом панкреатите как кисты (особенно менее 3 см), камни панкреатического протока, дилятацию панкреатического протока, не прибегая к рентгеноконтрастным методам обследования (КТ и ЭРХПГ), и, соответственно, обоснованно формулировать показания к выполнению эндоскопических или хирургических вмешательств на поджелудочной железе или же определять необходимость исключительно консервативного лечения. • Неинвазивно диагностировать интраампулярные доброкачественные и злокачественные опухоли БДС и уже на ранних стадиях заболевания определять показания к радикальному оперативному лечению.  А А 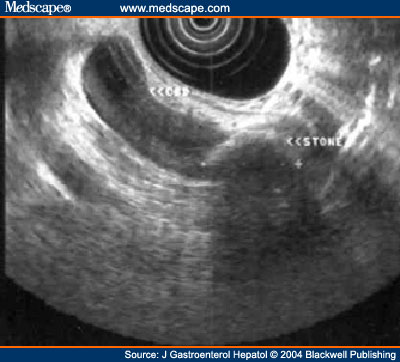 Б БРисунок 2 – Эндосонография: А – норма, Б – Холедохолитиаз: резко расширенный холедох, визуализируется конкремент ЭНДОСКОПИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ При отсутствии существенных причин, объясняющих желтуху, или при расширении желчных протоков вслед за УЗИ проводят фиброэзофагогастродуоденоскопию (ФГДС). С помощью неё определяется патология верхних отделов ЖКТ: варикозное расширение вен пищевода, опухоли желудка, патологию большого дуоденального сосочка (БДС), деформации желудка, двенадцатиперстной кишки вследствие сдавления извне. При этом возможно провести биопсию подозрительного на рак участка. Кроме того, оценивается техническая возможность проведения ЭРХПГ. 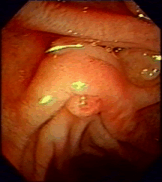 А А 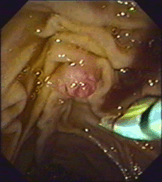 Б Б 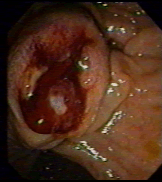 В ВРисунок 3 – ФЭГДС с осмотром БДС: А – нормальный БДС; Б – вколоченный камень в БДС; В – рак БДС РЕНТГЕНКОНТРАСТНЫЕ МЕТОДЫ Методы, позволяющие визуализировать желчные протоки с помощью их контрастирования. Сюда относятся два основных метода: эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и чрезкожная чрезпеченочная холангиография (ЧЧХГ)
Диагностическая ЭРХПГ представляет собой ретроградное контрастирование желчных протоков и протока поджелудочной железы, осуществляемое через большой дуоденальный (фатеров) сосочек (или иногда через малый дуоденальный сосочек). Наряду с возможностью контрастирования желчных протоков метод позволяет визуально оценить состояние желудка и 12-типерстной кишки, большого дуоденального сосочка и периампулярной области, а также констатировать факт поступления жёлчи в просвет кишки. Кроме того, при проведении ЭРХПГ есть возможность взять материал для биопсии из патологически измененного сосочка двенадцатиперстной кишки и из стенозированных участков желчных протоков, а также произвести соскоб слизистой оболочки для цитологического исследования. Инвазивные методы исследования, связанные с прямым или ретроградным контрастированием желчевыводящих путей, позволяют определить уровень обтурации, но не позволяют судить о характере и распространенности патологического процесса на окружающие органы и ткани, что особенно актуально у пациентов с подозрением на опухолевую обтурацию. Методика ЭРХПГ Для проведения ЭРХПГ требуется дуоденоскоп — эндоскоп, оснащенный боковой оптикой для создания оптимальных условий для манипуляции на БДС (находится на задне-внутренней стенке нисходящего отдела 12-перстной кишки, поэтому трудно визуализируется торцевыми эндоскопами) и канюля для введения контраста через БДС в желчные и панкреатические протоки. ЭРХПГ является процедурой непростой, инвазивной, требует специальных навыков эндоскописта, может занимать продолжительное время и часто плохо переносится пациентами. Поэтому перед проведением ЭРХПГ больным необходимо провести медикаментозную подготовку, от которой во многом зависит успех исследования. Цель премедикации — снижение болевых ощущений, уменьшение секреции, расслабление сфинктера Одди и создание гипотонии 12-перстной кишки. Для этого используются наркотические (промедол), спазмолитические и антисекреторные (атропин, метацин), седативные (седуксен, реланиум) препараты. В последнее время появились сведения о применении препарата Дицетел, селективно блокирующий кальциевые каналы клеток гладкой мускулатуры кишечника и желчевыводящих путей. Он обладает комплексным воздействием: снимает спазм, уменьшает двигательную активность, оказывает обезболивающее действие, избирательно расслабляет сфинктер Одди. ЭРХПГ выполняется в рентген-кабинете. Врач вводит дуоденоскоп в 12-перстную кишку и визуализирует БДС. После этого осуществляет канюляцию БДС и введение рентгеноконтрастного вещества в протоки. При этом осуществляется рентгеноскопия и визуализация на экране электронно-оптического преобразователя состояния контрастированных протоков. Противопоказания и ограничения Проведение ЭРХПГ противопоказано при: 1) остром панкреатите; 2) остром инфаркте миокарда, инсульте, гипертоническом кризе, недостаточности кровообращения и у других тяжелых больных; 3) непереносимости препаратов йода. Применение ЭРПХГ ограничено после перенесенной ранее операции на желудке, когда большой дуоденальный сосочек (БДС) недоступен для эндоскопических манипуляций, расположении БДС в полости крупных дивертикулов, технически непреодолимом препятствии в выходном отделе общего желчного протока (стриктура, конкремент, опухоль). В целом не удается получить информацию о состоянии желчевыводящих протоков при ЭРХПГ у 10–15% пациентов с холедохолитиазом, что требует применения других диагностических методов. 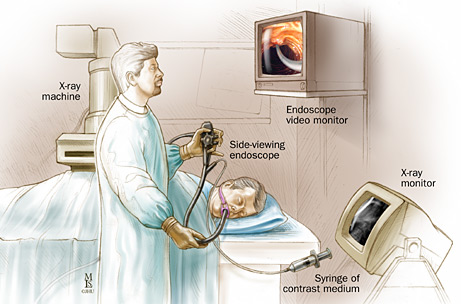 Рисунок 4 – Проведение ЭРХПГ  А А 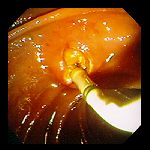 Б БРисунок 5 – А – дуоденоскоп; Б – канюляция БДС 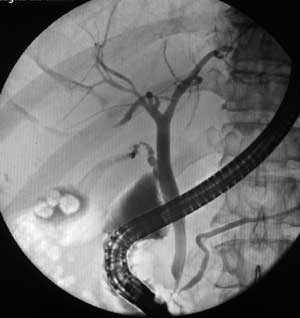 А А 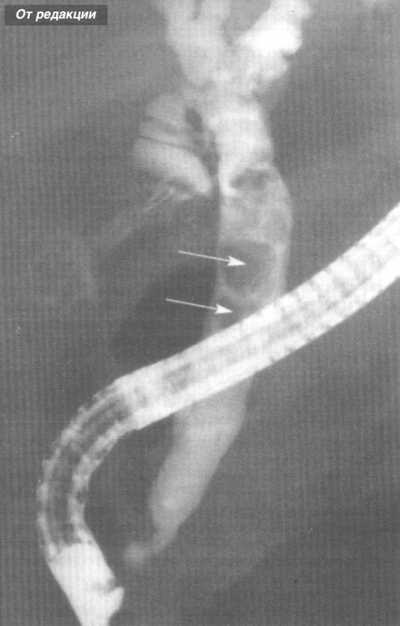 Б БРисунок 6 – ЭРХПГ: А – камни в желчном пузыре без патологии протоков; Б – картина холедохолитиаза (расширен холедох, визуализируются конкременты) 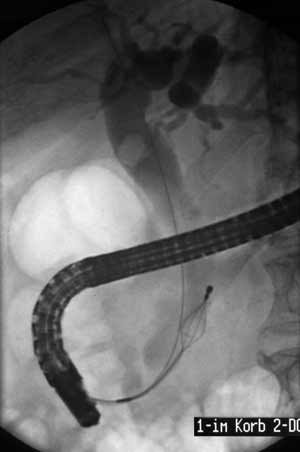 А А 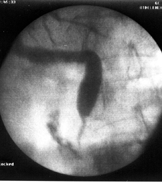 Б БРисунок 7 – ЭРХПГ: А – холедохолитиаз, введена корзинка Дормия для литоэкстракции; Б – стриктура дистального отдела холедоха с престенотическим расширением Осложнения ЭРХПГ Инвазивные диагностические методы, связанные с контрастированием желчевыводящих путей, обладают операционным риском и небезопасны в плане развития осложнений, которые встречаются в 3–10% наблюдений. Наиболее часто встречающимися осложнениями диагностической и лечебной ЭРХПГ являются развитие острого панкреатита (2–7%) и холангит (1–2%). Кровотечение и перфорация двенадцатиперстной кишки редко возникают при диагностической ЭРХПГ, но характерны для лечебной ЭРХПГ при выполнении папиллотомии (около 1%).
Для пункции внутрипеченочных желчных протоков применяются специальные тонкие иглы, конструкция которых позволяет избежать свойственных для этого исследования осложнений (крово- и желчеистечения в брюшную полость). Если у больного расширены внутрипеченочные желчные протоки, чрескожная чреспеченочная холангиография позволяет получить информацию об их состоянии более чем в 90% случаев, при отсутствии расширения в 60% случаев. При помощи ЧЧХГ желчные протоки выявляют в направлении физиологического тока желчи в отличие от ЭРХПГ, поэтому видна локализация и протяженность обструкции. Использование тонкой иглы «Chiba» диаметром 0,7 мм позволяет пунктировать расширенные печеночные протоки и получать информацию о состоянии вне- и внутрипеченочных желчных протоков, когда неинвазивные методы не дают четких диагностических критериев. Иногда ЧЧХГ дополняет ЭРХПГ. Для пункции оптимальной является точка в 8–9 межреберье по среднеаксилярной линии. После обработки кожи и инфильтрации новокаином брюшной стенки при задержанном дыхании игла вводится на глубину 10-12 см по направлению к XI–XII грудному позвонку. Направление и ход иглы контролируют на экране телевизора. Положение иглы при уколе – горизонтальное. После установки конца иглы приблизительно на расстоянии 2 см справа от позвоночника, иглу начинают медленно извлекать. С помощью шприца создается отрицательное давление. При появлении желчи кончик иглы находится в просвете желчного протока. После декомпрессии заполняют желчное дерево водорастворимым контрастным веществом (40–60 мл) и выполняют рентгеноскопию. Более безопасным является метод пунктирования желчных протоков под контролем УЗИ, особенно в условии трехмерной реконструкции в реальном времени (4D-УЗИ).  А А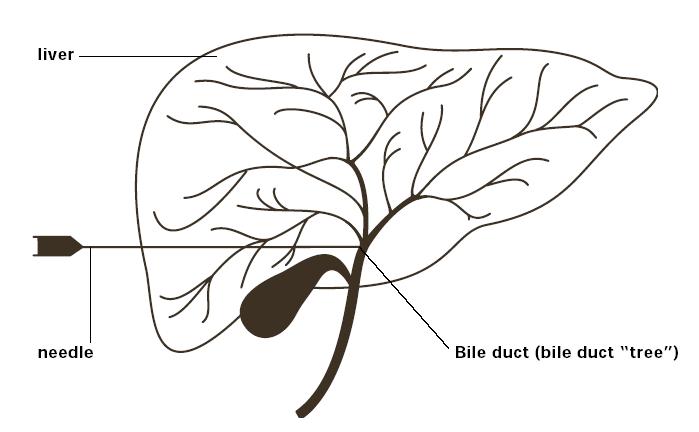 Б БРисунок 8 – А – специальная игла “Chiba” для ЧЧХГ; Б – схема проведения ЧЧХГ Показания к ЧЧХГ: • Дифференциальный диагноз холестаза при расширенных желчных протоках и неэффективности ЭРХПГ (чаще всего при «низком» блоке холедоха); • Подозрение на аномалию желчных протоков в детском возрасте; • Экстрапеченочный холестаз при билиодигестивных анастомозах. Противопоказания: • Аллергия к контрастным веществам; • Общее тяжелое состояние; • Нарушение свертывающей системы (ПТИ менее 50% тромбоциты менее 50х109/л); • Печеночно-почечная недостаточность, асцит; • Гемангиомы правой доли печени; • Интерпозиция кишки между печенью и передней брюшной стенкой. Осложнения: • Желчный перитонит; • Кровотечение в брюшную полость; • Гемобилия — попадание крови в желчные протоки по градиенту давления (проявляется болью в правом подреберье, клиникой механической желтухи и кровотечения из верхних отделов ЖКТ); • Образование свищей между желчными протоками и сосудами печени с проникновением бактерий из желчной системы в кровеносное русло и развитие септицемии. 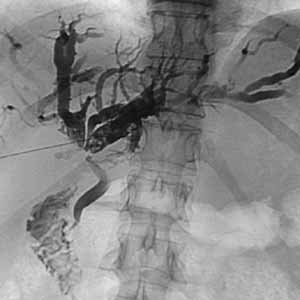 А А 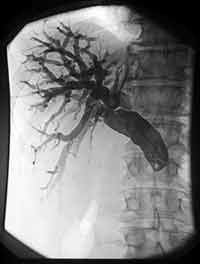 Б БРисунок 9 – ЧЧХГ: А – Холангиолитиаз (наличие дефекта наполнения с четкими ровными контурами, расширение протоков); Б – Рак БДС: сужение терминального отдела холедоха по типу "сигары"
Один из распространенных способов контрастирования билиарного дерева — использование холецистостомы, наложенной прямым (хирургическим) путем либо пункиционным под контролем УЗИ или лапароскопии. Необходимое условие для выполнения подобного исследования — проходимость пузырного потока. Об этом, как правило, свидетельствует поступающая по дренажу желчь. Чаще всего необходимость наружного дренирования желчного пузыря возникает при сочетании механической желтухи с острым деструктивным холециститом или при опухолях головки поджелудочной железы (дистального отдела протоков), когда крайне тяжелое состояние больного не позволяет выполнить паллиативное или радикальное вмешательство традиционным образом. КОМЬЮТЕРНАЯ ТОМОГРАФИЯ (КТ) И МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ (МРТ). При наличии обоснованного подозрения на рак поджелудочной железы проводят КТ с контрастным усилением. Высокую значимость имеет КТ, позволяющая наряду с выявлением дилатации протоков и причины их обструкции выполнить прицельную биопсию или декомпрессионное вмешательство. В отличие от УЗИ диагностические способности метода не снижаются при метеоризме, асците, ожирении. В последние годы широкое распространение приобретает магнитно-резонансная холангиопанкреатография (МРХПГ), обладающая высокой точностью в диагностике причин механической желтухи, особенно в оценке характера и протяженности стриктур желчных путей, а также внутрипротоковых образований. Вместе с тем этот метод лишен пункционно-дренажных лечебных возможностей. 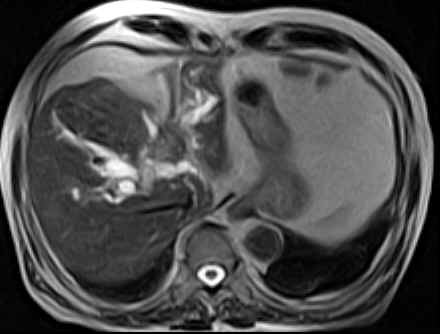 А А 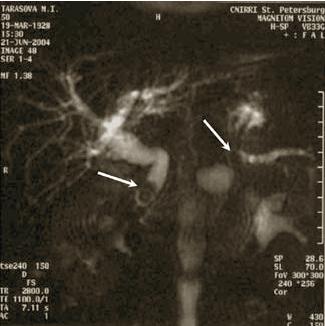 Б Б |
