Большой офтальмоскоп (наработки). БОП. Розрахунок точності складальних робіт. 67
 Скачать 4.68 Mb. Скачать 4.68 Mb.
|
|
Амбліопія. Під амбліопією розуміють різні за походженням форми зниження гостроти зору, причиною якої є функціональні розлади зорового апарату. Розрізняють наступні види амбліопії: дісбінокулярна амбліопія — виникає як наслідок розладу бінокулярного зору. Зниження зору виникає через косоокість. Ця амбліопія має 2 види: амбліопія з правильною фіксацією (центральною) і амбліопія з неправильною фіксацією (нецентральною); обскураційна амбліопія — розвивається внаслідок помутніння оптичного середовища очей (катаракти, помутніння роговиці). При цьому виді амбліопії гострота зору не відновлюється навіть після ліквідації помутніння; рефракційна амбліопія — зниження зору виникає внаслідок аномалії рефракції (заломлюючої здатності очей). Причиною виникнення цього виду амбліопії є постійне проектування на сітківку ока нечіткого зображення об’єктів оточення через високий ступінь гіперметропії (дальнозоркості) і астигматизму; істерична амбліопія — виникає раптово через який-небудь афективний стан. Функціональні розлади на ґрунті істерії можуть мати характер зниження або втрати зору. Всі види амбліопії по ступеню гостроти зору поділяються на: а) слабку ( vis = 0,8 – 0,4); б) середню ( vis = 0,3 – 0,2); в) високу ( vis = 0,1 – 0,05); г) дуже високу ( vis = 0,04 і нижче). Частіше всього амбліопія стає наслідком співдружньої косоокості. Разом з тим амбліопія може сама спровокувати косоокість, якщо гострота зору на обох очах має суттєву розбіжність. Тоді “гірше” око (0,3 і нижче) не приймає участі в акті зору, що призводить до косоокості. Косоокість. Хвороба характеризується відхиленням (девіацією) одного з очних яблук від загальної точки фіксації. Розрізняють: уявну косоокість — оптична вісь ока не співпадає з зоровою віссю (точкою фіксації). Частіше зустрічається уявна розбіжна косоокість. При уявній косоокості здається, що косять обидва ока одночасно до носа чи до скроні. Помилкове уявлення про наявність косоокості може бути обумовлене особливостями будови лицьової частини черепу. Питання про наявність косоокості вирішується шляхом дослідження бінокулярного зору, який відсутній при справжній косоокості і наявний при уявній; прихована косоокість, або гетерофорія , при якій сила окорухачих м’язів неоднакова, що може бути обумовлене анатомічними та нервовими факторами. Порушення м’язової рівноваги може себе проявити лише при виключенні одного ока з зорового акту (виключення умов для бінокулярного зору). При прихованій косоокості бінокулярний зір зберігається. Таким чином, ні удавана косоокість, ні прихована не є патологією. До патології відноситься лише справжня косоокість; справжня косоокість . Вона буває: а) паралітична косоокість — повна (параліч) або часткова (парез) відсутність іннервації м’язів ока; б) співдружня косоокість — характеризується постійним або періодичним відхиленням одного з очей від спільної точки фіксації й порушенням функцій бінокулярного зору. Косити може одне око або обидва ока почергово. В залежності від того, в яку сторону відхилене око, розрізняють — внутрішню (збіжну) та — зовнішню (розбіжну) косоокість, а також косоокість доверху і донизу. Збіжна косоокість зустрічається частіше і може поєднуватися з гіперметропією. Розбіжна ж косоокість може супроводжуватися міопічною рефракцією. Косоокість може бути а) односторонньою (моно латеральною) — косить постійно одне око. Це більш складна форма косоокості, тому що внаслідок постійного відхилення одного ока доволі швидко розвивається амбліопія. Тому моно латеральну косоокість необхідно в процесі лікування перевести в іншу форму косоокості б) двосторонню (альтернуючу) — при цій формі поперемінно косять обидва ока. При альтернуючій косоокості зір, як правило, досить високий і однаковий на обох очах. Крім того, розрізняють а) акомодаційну косоокість, що виникає внаслідок не корегованої міопії чи гіперметропії. (Воно зникає завдяки оптимальній корекції лінзами (окулярами) і б) не акомодаційну косоокість — яка не коригується окулярами. Косоокість може бути періодичною або постійною. Крім всього вищесказаного, косоокість — це ще й косметичний дефект, що впливає на психіку, характер дітей, викликає значні функціональні недоліки. Через відсутність бінокулярного зору спостерігаються обмеження в сприйнятті зовнішнього світу, рухах орієнтуванні в просторі. Все це необхідно враховувати при плануванні корекційної роботи тифлопедагогу. Глаукома. Хронічне захворювання очей, що характеризується підвищенням внутрішнього тиску ока і зниженням зору, а також особливою формою атрофії зорового нерва та поглибленням його диска. Виникненню глаукоми сприяє порушення функції центральної нервової системи, ендокринні розлади. Навантаження для дитини з глаукомою залежать від стану (тиску), що має вимірюватися щоденно сестрою-ортоптисткою. Режим роботи повинен бути ідентичним попередньому захворюванню. Катаракта. Захворювання ока, пов'язане з помутнінням кришталика (оптичної лінзи яка знаходиться усередині ока). Серед катаракт виділяють дві основні групи: придбані й уроджені, а також вторинні. Один з основних симптомів - погіршення зору. Розвитку захворювання сприяють порушення обміну речовин (зокрема, цукровий діабет), токсичний або травматичний вплив на око, захворювання внутрішніх оболонок ока (запалення, високий ступінь короткозорості, глаукома й ін.). Основної й практично єдиний метод лікування катаракти - хірургічний. 1.2. Огляд і порівняльний аналіз сучасних методів дослідження бінокулярного зору людини Розглянемо сучасні методи дослідження які застосовуються в Україні для дослідження бінокулярного зору людини. Офтальмохромоскопія (офтальмо- + греч. chroma колір, забарвлення + skopeo розглядати, досліджувати; син. офтальмоскопія спектральна) - офтальмоскопія, здійснювана в кольоровому світлі (червоному, жовтому, синьому, в беськрасном, жовто-зеленому або пурпурному) шляхом використання відповідних світлофільтрів; дозволяє виявляти деталі очного дна, невидимі при звичайній офтальмоскопії[4]. Бінокулярна офтальмоскопія - візуальне вивчення сітківки судинної оболонки ока і диска зорового нерва. Дозволяє бачити об'ємну картину очного дна. Набір плюсових лінз для такого офтальмоскопа (15, 20, 30 дптр) дозволяє бачити в полі зору як задній відділ відразу, так і окремі його ділянки з великим збільшенням. Бінокулярна непряма офтальмоскопія може бути застосована як під час амбулаторного обстеження, так і для контролю очного дна під час оперативних втручань (особливо з приводу відшарування сітківки). Біомікроскопія ока - метод візуального дослідження оптичних середовищ і тканин ока, заснований на створенні різкого контрасту між освітленими і неосвітленими ділянками; дозволяє оглянути кон'юнктиву, рогівку, радужку, передню камеру ока, кришталик, склоподібне тіло, а також центральні відділи очного дна (біомікроофтальмоськопія). Завдяки біомікроскопії ока можлива рання діагностика трахоми, глаукоми, катаракти і інших захворювань ока, а також новоутворень. Біомікроскопія ока дозволяє визначити проривне поранення очного яблука, виявити що не виявляються при рентгенологічному дослідженні найдрібніші чужорідні тіла в кон'юнктиві, рогівці, передній камері ока і кришталику (частинки скла, алюмінію, вугілля, вії). Біомікроскопію ока здійснюють за допомогою щілистої лампи (стаціонарною або ручною), основними частинами якої є освітлювач і збільшувальний пристрій (бінокулярний стереоскопічний мікроскоп або лупа). На шляху світлового пучка знаходиться щілиста діафрагма, що дозволяє отримати вертикальну і горизонтальну освітлювальні щілини. За допомогою вимірювального окуляра стереоскопічного мікроскопа визначають глибину передньої камери ока; додаткова розсіююча лінза силою близько 60 дптр, нейтралізуюча позитивну дію оптичної системи ока, дає можливість досліджувати очне дно. Флюоресцентна ангиографія - З 1961 р. після робіт Novotny і Alvis (1961), що показали можливість серійного фотографування контрастованих флюоресцєїном судин очного дна, метод дослідження, що отримав назву флюоресцентної ангиографії очного дна (ФАГД), придбав особливе значення в питаннях діагностики і патогенезу різних поразок сітківки і хоріоїдеї. ФАГД подолала раніше недосяжний бар'єр і дозволила вивчати мікро циркуляцію ока. Флюоресцєїн, введений внутрішньовенно, контрастує судини переднього відділу ока, хоріоїдеї і сітківки, що можна зареєструвати фотографічно. Флюоресценція судин на позитивних фотографіях визначається у вигляді білих смуг на тлі очного дна, на негативних знімках співвідношення зворотні. Завдання ФАГД - диференціальна діагностика і уточнення діагнозу; визначення тактики лікування хворого і свідчень до лазерної коагуляції (ішемічні зони, неоваськуляризация, активні точки фільтрації, субретінальні неоваськулярні мембрани, кистовидні набряки, центральні розриви); точна локалізація процесу і визначення його поширеності; контроль за перебігом захворювання і ефективністю лікування. Метод статичної периметрії - вперше був запропонований доктором Sloan в 1933 р. Він є визначенням порогового рівня світлочутливості на різних ділянках поля зору при використанні нерухомих об'єктів змінної яскравості. Вже перші результати застосування цього способу дослідження поля зору в офтальмологічній практиці дозволили виявити його переваги перед кінематичною, зокрема квантитативною периметрією у виявленні невеликих площ абсолютних і відносних уражень, визначення їх глибини. Для скорочення витрат часу при використанні цього методу виникла ідея створення автоматизованих периметрів з комп'ютерними програмами. У результаті з'явилися скринінгові і порогові стратегії. Стало можливим залежно від передбачуваної патології проводити дослідження в певних ділянках поля зору з повторним контролем, зберігати результати в пам'яті приладу і за спеціальною програмою проводити статистичний аналіз. На характер фіксації погляду роблять вплив два основні чинники: тривалість стимулу і випадковість місця його пред'явлення. З урахуванням часу нормальної сенсомоторної реакції і тимчасовою сумації тривалість стимулу не повинна бути ні дуже короткою, ні довгою. Стимул, який триває 3 з, розпізнається гірше, ніж стимул тривалістю 1 з. В той же час розпізнаваність дуже коротких стимулів знижується у міру їх укорочення. Розпізнавання стимулів тривалістю більше 0,1 з для периферії і більше 0,4 з для центральних відділів сітківки не залежить від часу пред'явлення, а визначається тільки їх яскравістю. Проте з урахуванням прихованого часу довільних рухів очей (близько 0,25 з) при триваліших стимулах пацієнт встигає перевести погляд від центру до об'єкту на периферії і фіксувати його макулярною зоною. Отже офтальмохромоскопія – метод дослідження який дозволяє виявляти деталі очного дна, невидимі при звичайній офтальмоскопії. Дослідження проводиться за допомогою приладів з використанням світлофільтрів, одним з яких є макулотестер поляризаційний. Як правило лікар використовує макулотестер для того щоб зробити оцінку функціонального стану жовтої плями ока, особливо на ранніх стадіях, а також для лікування амбліопії. Тому цей метод має переваги над іншими. Прямий ручний офтальмоскоп Alpha + HEINE Ідеальний прилад для діагностики очного дна. Компактний і легкий офтальмоскоп, зручний як в стаціонарі, так і при виїздах лікаря додому до хворому. Даний офтальмоскоп може поставлятися також в наборі з іншими інструментами, наприклад з отоскопом[12]. Особливості: - чудова оптика, що забезпечує чітке зображення; - освітлення: галогенова лампа 2.5В або 3.5В XHL, з яскравим білим світом; - оптичні компоненти вставлені в металеву оправу, що гарантує оптичну точність і довгий термін експлуатації; - пиленепроникність. Не вимагає спеціального відходу; - м'який очний упор. Захищає око лікаря; - наявність чотирьох діафрагм (щілина, півколо, велика і маленька круглі діафрагми), кожна з яких може комбінуватися з вбудованим безчервоним фільтром; - лінзи, що коректують: від -30 до +20 дптр з кроком в одну діоптрію. Гарантія чіткого зображення навіть при великих помилках рефракцій; Рукоятка обладнана механізмом контролю яскравості.  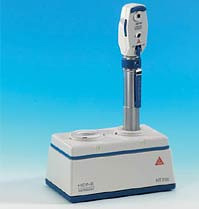 Рис.1.14 Голівка офтальмоскопа Alpha. Рис.1.15. Офтальмоскоп Alpha. Офтальмоскоп непрямий на оправі Sigma 150 Призначений для дослідження очного дна на зіницях будь-якої величини. Управління двома розділеними оптичними шляхами дозволяє вибрати якнайкращі установки паралакса і конвергенції для даної зіниці[12]. Є велика і мала діафрагми. Офтальмоскоп володіє наступними властивостями: 6 В/5 Вт XHL галогена лампа з яскравим білим світом. Освітлюючий промінь можна повертати +/- 3°, для усунення рефлексів. Інтегрований безчервоний і окремі, у вигляді насадки кобальтовий синій фільтр і додатково жовтий. Надійний пилезахисний чохол, не вимагає обслуговування. Регулювання P.D. (відстані між зіницями) від 48 до 74 мм. Надлегкий офтальмоскоп - без окулярів - 90 гр.  Рис1.16 Офтальмоскоп непрямий на оправі Sigma 150. Апаратний комплекс Амблиокор. Метод, що реалізує приладом "Амбліокор-01" називається відео-комп'ютерних аутотренінгом (ВКА). В його основу покладено умовно-рефлекторна технологія, що дозволяє відновити контроль з боку нервової системи, що знаходяться поза процесами, що протікають в зоровому аналізаторі. У ході щоденних повторень цієї процедури (в основному, 15-20 пів годинних сеансів), мозок пацієнта поступово формує нові рефлекторні зв'язку, що забезпечують більш високий рівень зорових функцій.  Рис 1.17 Зовнішній вигляд приладу Амбліокор – 01. 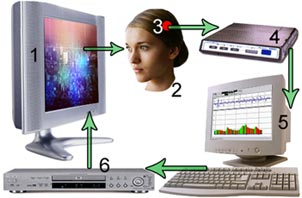 Рис1.18 Схема роботи приладу Амбіокор – 01. Пацієнт знаходиться перед телевізором (1), на екрані якого демонструється відеофільм. У пацієнта (2) реєструють електроенцефалограмму (ЕЕГ) над проекцією зорової кори мозку (3). Сигнал з ЕЕГ-підсилювача (4) передається в комп'ютер (5) для аналізу біострумів мозку в реальному часі. Комп'ютер постійно виробляє обчислення величини сумарної активності нейронів зорової кори за параметрами ЕЕГ та ідентифікує фази посилення і ослаблення цієї активності. В залежності від фази коливань активності нейронів зорової кори, комп'ютер керує відеосигналом з відеомагнітофона (6) включаючи або гасячи екран телевізора. 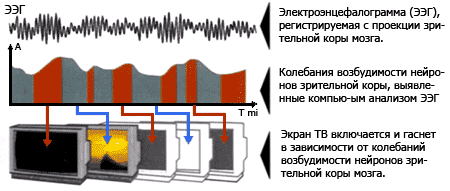 Рис 1.19 Різні ступені активності ЕЕГ. Стабільність досягнутого ефекту багато в чому залежить від виду патології і ступеня порушень зорової ергономіки в повсякденного життя: при дотриманні елементарних правил, що регулюють зорову навантаження, і стабільних формах міопії результат стійкий на протязі кількох років. Ефективність лікування пацієнтів з далекозорістью і гіперметропіческому астигматизмом - більше 95% (значне поліпшення гостроти зору поблизу). Середнє збільшення гостроти зору 3-5 рядки тест-таблиці. При вікової дальнозоркості, пов'язаної з пресбіопіей, потрібно щорічне повторення курсів лікування для підтримки досягнутого ефекту. Переваги даного приладу: 1. Відсутністю обмежень за віком (з 4-х років); 2. Максимально «широкої областю застосування; 3. Результат мало залежить від рівня підготовки персоналу; 4. Процедура комфортніша і породжує позитивну мотивацію у пацієнтів. Недоліки : Потрібне спеціальне приміщення від 6 -10 квадратних метрів. Великі габарити та висока ціна приладу. Тривале лікування до 220 курсів в році. 1.3. Технічний опис та призначення офтальмоскопу Великий безрефлексний офтальмоскоп призначений для дослідження очного дна при великому збільшенні і відсутності сторонніх світлових рефлексів від рогівки і кришталика досліджуваного ока, а також для каліброметрії судин сітківки, рефрактометрії, для діагностики і лікування ексцентричної фіксації. Конструкція приладу дозволяє спостерігати очне дно як монокулярний, так н бінокулярний (стереоскопічний). Бінокулярне дослідження має ряд переваг в порівнянні з монокулярним дослідженням і важливо для постановки діагнозів захворювань, визначення яких іншими методами неможливе. Великий безрефлексний офтальмоскоп є стаціонарним діагностичним апаратом, застосовується в очних відділеннях лікарень і госпіталів, амбулаторіях, лікарсько-експертних комісіях і науково-дослідних офтальмоскопических установах, крім того, за останній час великий безрефлексный офтальмоскоп знаходить все більше застосування в таких областях медицини як терапія, нейрохірургія і невропатологія. Прилад можна використовувати як очний рефрактометр в пунктах підбору окулярів населенню. З приладом працюють в темному приміщенні при температурі від +10 до +35°С, відносної вологості до 80% і атмосферному тиску 650—800 мм. рт. ст. 2. ТЕХНІЧНІ ДАНІ При монокулярних спостереженнях сітківки можливо мати збільшення 11, 21, 29х при бінокулярних спостереженнях — 12 і 16х. За допомогою великого офтальмоскопа можна досліджувати очі з аметропією в межах від +18 до мінус 30 діоптрій при монокулярному дослідженні. Дуже важливим пристосуванням, що додається до приладу, є рефрактометричний вузол, включення якого перетворює великий офтальмоскоп на паралаксний очний рефрактометр, що дає можливість об'єктивно визначати рефракцію очкового скла лінзи, що коригує амітропичне око. Паралаксний очний рефрактометр має межі вимірювань від мінус 14,5 до + 19 діоптрій і забезпечує точність до 0,25 діоптрій. За допомогою його можна визначати не тільки рефракцію очного скла, але і розташування головних меридіанів астигматичного очкового скла. Джерело світла — електрична лампа РН6-25 (6 В; 25 Вт), що живиться від мережі змінного струму 220 В. Величина переміщення координатного столика у напрямі до лицевому установу не менше 30 мм, в перпендикулярному напрямі не менше 90 мм. Величина переміщення підборідника по висоті не менше 80 мм. Маса приладу без інструментального столика 15 кг Габаритні розміри 600X440X300 мм. Склад приладу Апарат складається з наступних вузлів: освітлювача; мікроскопа і вузла діафрагм; пристроя для екранування жовтої плями; бінокулярної насадки; вимірювального окуляра; фіксаційного пристосування; шкала в оправі; пристрій для лікування амблиопин; движка з косинцем; інструментального столика; змінних окуляров |
